|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Abruptio placentae)
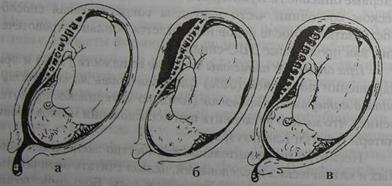
Преждевременная отслойка нормально расположенной плаценты происходит до рождения плода во время беременности или родов (чаще в первом периоде). Данная патология опасна для здоровья, а иногда и для жизни женщины и еще в большей степени для плода. Плацента в течение беременности и родов подвергается давлению маточной стенки и вследствие губчатого строения легко приспосабливается к изменениям давления и размерам площади стенки матки, с которой интимно связана. Кроме того, содержимое плодного яйца оказывает противодавление на плаценту, прижимая ее к стенке матки. Таким образом, давление полого мускула на детское место компенсируется давлением в противоположном направлении, что в общей сложности предотвращает отслойку до тех пор, пока целость плодного пузыря не нарушена. Уравновешивание двух сил, действующих в противоположном друг другу направлении, продолжается и связь между плацентой и стенкой матки не нарушается. Кроме того, сохранению связи способствует, с одной стороны, значительная эластичность плацентарной ткани, с другой - меньшая сокращаемость во время родов стенки матки, соответствующей прикреплению плаценты("прогестероновый блок"), по сравнению с остальной частью маточной мускулатуры. Частота преждевременной отслойки нормально расположенной плаценты колеблется от 0,4 до 1,4%. Столь большие колебания частоты можно объяснить типом акушерского стационара, куда госпитализируют беременную (больше в стационаре высокого риска), оснащенностью стационара современным оборудованием и другими факторами. Практически учитываются случаи отслойки плаценты только у тех женщин, которые родили. В действительности данная патология встречается значительно чаще (это угроза прерывания беременности, самопроизвольное прерывание беременности в ранние и поздние сроки беременности). Неред ко при искусственном прерывании беременности можно видеть темные сгустки крови (результат отслойки) и др. Довольно часто не учитываются случаи отслойки плаценты, которые протекают без клинических проявлений (на материнской поверхности плаценты после ее рождения находят сгустки крови и вдавления на плаценте). По данным научного центра акушерства, гинекологии и перинатологии РАМН за 1990-1997 гг., частота отслойки нормально расположенной плаценты составила 1,4 - 3,4%. Такую большую частоту данной патологии мы склонны объяснить тем, что в центр преимущественно госпитализируют беременных групп высокого риска (80-90%). Этиология, патогенез. Первичная причина отслойки плаценты неизвестна. Этиологическими факторами считают гипертензию, вызванную беременностью, гипертоническую болезнь, гестоз, особенно его тяжелые формы, пиелонефрит, аллергические состояния, заболевания крови (тромбоцитопения), юный и пожилой возраст первородящих. Отслойка плаценты может произойти у многорожавших женщин при аномалиях развития и опухолях матки, при многоводии, аутоиммунных состояниях (волчаночный антиген) и др. Ранее основной причиной отслойки плаценты считали механические факторы — травму (удар, ушиб), сдавление нижней полой вены беременной маткой, наличие короткой пуповины, запоздалый и преждевременный разрыв плодного пузыря, наружный поворот плода, быстрое излитие околоплодных вод и др. (Kettel LM, et al., 1988, Stafford PA. et al., 1988, Feinkind L et al., 1990, Sciscione A.C. et al., 1993). Более правильно механическую травму считать разрешающим моментом на фоне предрасполагающих факторов. Одной из ведущих причин преждевременной отслойки нормально расположенной плаценты считают гестоз, особенно его тяжелые формы (12,6-90,0%). Большую роль в отслойке плаценты играет гипертензия у беременных, при которой отмечается уменьшение внутрисо-судистого кровотока, а во многих случаях хроническое заболевание сосудов. При указанных состояниях отслойка плаценты проявляется в тяжелой форме. Способствует отслойке снижение активности тромбоцитов. При наружной травме, короткой пуповине, аномалиях или опухолях матки редко наблюдается тяжелая форма отслойки плаценты. Отслойка плаценты наблюдается при декомпрессии матки после излития вод при многоводии, после рождения первого плода при многоплодии, а также при преждевременном из-литии вод. Реже отслойка плаценты наблюдается перед рождением плода, после излития вод и нахождении головки на тазовом дне. Отслойка плаценты может быть вызвана амниоцентезом вследствие повреждения сосудов плаценты (Feinkind L. et al.,1990). Одной из причин отслойки плаценты является миома матки, особенно, если плацента локализуется в области расположения миоматозных узлов (Шмаков Г.С., 1997, Rice JP. et al., 1989). Отслойка плаценты может быть обусловлена также медикаментозной (окситоцин и др.) гиперстимуляцией матки. В эксперименте перевязка нижней полой вены и яичниковых вен у беременных приводила к отслойке плаценты. Подобные наблюдения имеются у многорожавших женщин, когда сдавление нижней полой вены при проведении кесарева сечения приводило к отслойке плаценты. Предрасполагают к отслойке плаценты чрезмерное употребление алкоголя (14 или более приемов в неделю), пристрастие к кокаину, курение, (Hoskins IA. et al., 1991, Dombrowski MP. et al., 1991, Slutsker L et al., 1992, Williams MA. et al., 1991, Anantiah SV. et al., 1997). Особого внимания заслуживают аутоиммунные состояния (антифосфолипидный синдром, наличие волчаночного антигена и др.), которые сопровождаются нарушениями гемостаза, ведут к развитию деструктивных изменений в плаценте; при этом важную роль играет реакция антиген-антитело. Отслойка плаценты может быть проявлением аллергической реакции на медикаментозную терапию, в частности, на введение плазмы, переливание крови, вливание декстранов и белковых растворов. Риск отслойки плаценты при последующей беременности высок. По данным некоторых авторов (Pritchard GA. et al.. 1991), повторная отслойка плаценты наблюдается у 1 из 6-8 женщин при последующих беременностях. Предсказать время отслойки плаценты трудно. Описаны случаи нормального нестрессового и нормального контрактильного теста за 4 ч до начала отслойки плаценты и быстрой гибели плода. К отслойке плаценты нельзя относиться только как к острой патологии. Это — завершающий этап тяжелых, не всегда клинически выявленных патологических состояний. Преждевременная отслойка плаценты — это результат так называемой васкулопатии, повышенной проницаемости и ломкости капилляров, нарушения микроциркуляции. Подобные изменения сосудов возникают при гестозе, пиелонефрите, гипертонической болезни и др. Преждевременная отслойка плаценты чаще наблюдается у многорожавших женщин, что связано с изменениями в слизистой оболочке матки. Многие считают, что отслойка плаценты возникает в результате грубых изменений плацентарной площадки при тяжелых гестозах, нефрите, гипертонической болезни и пороках сердца. Сужение межворсинчатых пространств и нарушение тока крови ведет к тромбообразованию, некротическим изменениям и отслойке плаценты. Полагают, что при внезапных колебаниях артериального давления разрываются перегородки и сосуды губчатой части отпадающей оболочки, в результате чего образуется ретропла-центарная гематома, которая приводит к преждевременной отслойке нормально расположенной плаценты. По мнению разных авторов, ведущим патогенетическим механизмом преждевременной отслойки плаценты является диссеминированное внутрисосудистое свертывание крови. Многие считают, что коагулопатия при преждевременной отслойке плаценты формируется по механизму тромбогеморрагического синдрома, в котором следует различать две фазы: первую - раннюю фазу резкого повышения внутрисосудистого свертывания крови вследствие поступления в кровоток тромбопластических субстанций, что ведет к дефибринации, и вторую - позднюю фазу, характеризующуюся увеличением антикоагулянтной активности крови. При этом происходит лизис образовавшихся сгустков фибрина. В дефибринации крови при преждевременной отслойке плаценты известную роль играет также мобилизация фибрина в области ретролла-центарнон гематомы и массивная кровопотеря. Отслойка плаценты начинается с геморрагии в decidua basalis. Затем decidua разрывается, оставляя тонкий слой спа-янный с миометрием. Далее в децидуальной ткани образуется гематома, которая ведет к отслойке, сдавлению и деструкции плаценты, прилегающей к этому участку. На ранней стадии может не быть клинических симптомов. Изменения можно обнаружить при осмотре материнской поверхности плаценты после ее рождения в виде вдавления размерами несколько сантиметров в диаметре, прикрытых темным сгустком крови. При недавно отслоившейся плаценте этих изменений можно не обнаружить. В некоторых случаях разрываются децидуальные артерии, вызывая образование ретроплацентарной гематомы, которая распространяясь и нарушая целостность сосудов, отслаивает плаценту и усиливает кровотечение. Участок отслойки быстро нарастает и может достичь края плаценты. По мере растяжения матки за счет увеличения гематомы снижается ее контрактильная способность и не сдавливаются разорванные сосуды на месте прикрепления плаценты. Скапливающаяся кровь может отслоить оболочки от стенки матки и вытекать наружу, или может скапливаться в матке в виде ретроплацентарной гематомы. В некоторых случаях кровь проникает в толщу миометрия, достигая серозной оболочки, реже проникает между листками широкой связки, в яичники, даже в свободную брюшную полость. Такое патологическое состояние называют маточно-плацентарной апоплексией, которая была впервые описана А. Кувелером в 1911 г. При данном патологическом состоянии часто нарушена сократительная способность матки, а после родов наблюдается обильное кровотечение, как проявление ДВС-синдрома. При отслойке плаценты в случае ее целости (20%) и при нарушении последней (30%) плодовая кровь может поступать в материнский кровоток (плодово-материнское кровотечение), что можно установить при исследовании мазков крови матери (клетки Клейхауэра). Несмотря на значительное количество экспериментальных и клинических исследований, нельзя считать окончательно изученным патогенез отслойки плаценты. Большинство авторов, занимающихся этой проблемой, обоснованно считают, что важнейшими факторами патогенеза являются гемодинамические и микроциркуляторные нарушения в маточно-пла-центарном круге кровообращения, вследствие чего нарушаются важнейшие функции всей фетоплацентарной системы. Клиническая картина. Преждевременная отслойка плаценты может произойти во время беременности в I и II периодах родов. До настоящего времени единая классификация преждевременной отслойки нормально расположенной плаценты отсутствует. Целесообразно в основу классификации положить наличие или отсутствие наружного кровотечения, обусловленного вариантами отслойки плаценты (рис. 33). В этом случае можно выделить следующие формы: 1) наружное или видимое кровотечение, при котором имеется выделение крови из влагалища; 2) внутреннее или скрытое кровотечение, при котором кровь располагается между плацентой и стенкой матки (ретроплацентарная гематома); 3) комбинированное или смешанное кровотечение, при котором имеется как видимое, так и скрытое кровотечение. Большинство акушеров различают два варианта кровотечения — видимое и скрытое. По степени тяжести клинической картины различают легкую, средней тяжести и тяжелую формы преждевременной отслойки плаценты.
Рис. 33. Варианты отслойки нормально расположенной плаценты: а) частичная отслойка плаценты с наружным кровотечением; б) полная отслойка плаценты (ретроплацентарная гематома, внутреннее кровотечение); в) полная отслойка плаценты с внутренним и наружным кровотечением.
Выделяют частичную (прогрессирующую и непрогрессирующую) и полную отслойку нормально расположенной плаценты. Непрогрессирующую отслойку иностранные авторы называют хронической, когда ретроплацентарная гематома не нарастает, что подтверждено использованием меченых хромом эритроцитов матери. Основным симптомом отслойки являются кровотечение и боль. По своей выраженности они варьируют в крайних пределах: иногда могут быть едва заметными или даже отсутствовать, в других случаях эти симптомы бывают настолько выражены, что наличие только одного достаточно, чтобы поставить диагноз и сделать заключение об угрозе для жизни женщины и плода. Незначительная отслойка часто ничем не проявляется и распознается только при осмотре материнской поверхности плаценты после ее рождения (обнаруживаются небольшие сгустки крови). При недавней по сроку отслойке сгустки крови отсутствуют и диагностировать отслойку не представляется возможным. При внутреннем кровотечении (ретроплацентарная гематома) диагноз установить значительно труднее, чем при наружном. В данном случае основным симптомом является боль и гипоксия плода. При комбинированном кровотечении по силе наружного кровотечения нельзя судить о выраженности внутреннего. Полагают, что наружное кровотечение предотвращает дальнейшую отслойку плаценты. Начавшись как внутреннее кровотечение, оно может таким и остаться, может, отслаивая оболочки от стенки матки, вытекать наружу. В редких случаях образуется матка Кувелера. Крайне редко при обширных субсерозных гематомах нарушается целость брюшины и кровь изливается в брюшную полость. Ретроплацентарные гематомы могут быть единичными или множественными. Степень кровотечения зависит от места отслойки плаценты (оно более выражено при отслойке в центре), от площади отслойки, выраженности сосудов, от состояния свертываемости крови. При наружном кровотечении, появившемся вскоре после отслойки, кровь обычно имеет ярко алый цвет; если от момента отслойки до появления крови прошел определенный промежуток времени — кровь имеет темный цвет. Кровь также будет алого цвета, если она прошла небольшое расстояние от нижнего полюса отслоившейся плаценты до наружного зева. Если же кровь вытекает из "старой" ретроплацентарной гематомы, расположенной высоко у дна матки, она часто имеет серозно-кровянистый характер. Наружное кровотечение при преждевременной отслойке нормально расположенной плаценты, в отличие от кровотечения при предлежании плаценты, не усиливается во время схватки, а, наоборот — прекращается. Другим основным симптомом является боль в животе. Боль при отслойке плаценты обусловлена растяжением стенки матки, имбибицией стенки матки кровью, раздражением брюшины. Боли особенно выражены при внутреннем кровотечении. Однако параллелизма между степенью кровотечения и интенсивностью боли нет. Иногда боли могут быть настолько сильными, что могут быть сравнимы только с болями перед разрывом матки или перед разрывом трубы при внематочной беременности. Боли иногда иррадиируют в область симфиза, бедро, часто бывают длительными и нередко протекают приступами. При объективном обследовании отмечается резкая болезненность при пальпации живота. Контуры матки сохранены, но она часто изменяет свою форму и величину. Нередко определяется локальная выпуклость и напряженность над местом отслойки плаценты, если она локализуется на передней стенке матки. Из-за болезненности часто не удается пальпировать плод. Двигательная активность плода выражена или ослаблена, сердцебиение чаще страдает и нередко не выслушивается. При незначительной потере крови видимые слизистые оболочки и кожные покровы женщины обычно нормальной или бледноватой окраски, пульс учащен, но остается хорошего наполнения. При умеренной кровопотере резко бледнеют видимые слизистые оболочки и кожные покровы, кожа холодная на ощупь, появляется пот на лбу, все тело становится влажным. Температура тела падает ниже нормы. Пульс частый, слабого заполнения и напряжения. Артериальное давление снижено. Дыхание учащено. Больная возбуждена. При большой потере крови нередко беспокоят резкие боли в животе, в различной степени выражены явления шока. В этих случаях кожа и видимые слизистые резко бледны, пульс частый, малого напряжения, артериальное давление низкое. Появляется головокружение, резкая слабость, одышка, угнетенное состояние. Если своевременно кровотечение не остановлено, не проведена борьба с анемией и шоком, то пульс становится нитевидным, появляется зевота, шум в ушах, липкий пот на всем теле, жалобы на расстройство зрения, жажда, рвота. Позже больная апатична, безразлична ко всему окружающему, постепенно теряет сознание. Затем наступает бред, судорожные подергивания, кома и смерть. В развитии шока при отслойке плаценты, кроме величины кровопотери, важную роль играет поступление тромбопластина из децидуальной оболочки и плаценты в кровоток матери на месте отслойки плаценты, что вызывает внутрисосудистое свертывание и острое развитие cor pulmonale. В эксперименте доказано, что быстрое внутривенное введение большой дозы тромбопластинового материала приводит к выраженному шоку. Далеко не всегда параллельно потере крови развиваются симптомы анемии и ее последствия. Иногда больная легко переносит большую потерю крови, в то время как у других даже умеренное кровотечение может вызвать бурную реакцию. По клиническому течению все случаи преждевременной отслойки плаценты делят на легкую, средней тяжести и тяжелую. При легкой форме болей нет, матка между схватками полностью расслабляется, сердцебиение плода не страдает. Единственным симптомом могут быть скудные темные выделения из половых путей. Диагноз обычно устанавливают после осмотра последа, когда на поверхности плаценты обнаруживают небольшие кратерообразные вдавления, заполненные темными сгустками крови. При средней тяжести имеется отслойка 1/4-2/3 поверхности плаценты. Начальные симптомы могут развиваться постепенно или внезапно с появлением постоянных болей в животе и последующим выделением из половых путей темной крови. Иногда имеются выраженные симптомы шока. Тонус матки повышен в целом или локально, полное расслабление матки между схватками отсутствует. Плод страдает от гипоксии, может наступить его внутриутробная гибель. Из-за резко выраженного тонуса матки выслушать сердцебиение плода трудно. Тяжелая форма (острая недостаточность плаценты) наблюдается при отслойке более 2/3 плаценты. Начало заболевания, как правило, внезапное (резкие боли в животе, резкая слабость, головокружение, часто обморочные состояния). Больная беспокойна, стонет. Кожные покровы и видимые слизистые оболочки бледные, лицо покрыто холодным потом, дыхание и пульс учащены, пульс слабого наполнения и напряжения. Артериальное давление снижено. Живот резко вздут, матка напряжена, с "локальной припухлостью ", мелкие части плода и сердцебиение не определяются. Наружное кровотечение из половых путей отсутствует или умеренное. Тяжесть состояния при преждевременной отслойке плаценты определяется не только величиной и скоростью кровопотери, существованием очага постоянного раздражения, но и проникновением в кровоток матери большого количества активных тромбопластинов, образующихся в месте отслойки плаценты, что зачастую вызывает развитие острого синдрома внутрисосудистого свертывания крови (ДВС-синдрома) с массивным потреблением факторов свертывания. В тяжелых случаях отслойки плаценты иногда развивается почечная недостаточность, но она, кроме массивной кровопотери, обусловлена, прежде всего, уменьшением почечной нагрузки вследствие уменьшения сердечного выброса, внутрипочечным спазмом сосудов, гиповолемией. Почечная недостаточность проявляется корковым клубочковым некрозом (Grunfeld JP., Pertuiset N.. 1987, Turney TH, et al., 1989). Описаны случаи гемодиализа при отслойке плаценты. Нарушения функции почек часто обусловлены запоздалым и недостаточным лечением гиповолемии. Необходимо своевременно начать введение компонентов крови, кровозаменителей, коллоидных и кристаллоидных растворов, чтобы предотвратить развитие нарушения функции почек. Часто наблюдается протеинурия, особенно при тяжелых формах отслойки плаценты, но она обычно исчезает вскоре после родов. Диагностика. Незначительную отслойку нормально расположенной плаценты во время беременности, сопровождающуюся невыраженной болью в области матки, при отсутствии наружного кровотечения, без использования специальных методов исследования, можно только заподозрить. Окончательный диагноз можно установить после родов, когда на материнской поверхности плаценты определяется вдавление и сгусток крови. При выраженной клинической картине отслойки плаценты диагноз устанавливают на основании данных анамнеза (внезапность заболевания, резкая боль в области матки, наличие гестоза, гипертензии, пиелонефрита, травмы живота и пр.) и данных объективного исследования. Матка напряжена, плотной консистенции, асимметрична и резко болезненна на определенном участке. Мелкие части плода не определяются. При аускультации отмечается тахикардия или брадикардия у плода, иногда сердцебиение плода не выслушивается. Кровянистые выделения из половых путей в начале заболевания обычно отсутствуют. При влагалищном исследовании во время беременности шейка матки сохранена, наружный зев закрыт, предлежащая часть плода располагается высоко. Большое значение для диагностики имеет вариант отслойки плаценты. Так при краевой отслойке имеет место наружное кровотечение, как правило, не сопровождающееся болевым синдромом. При центральной отслойке плаценты и развитии гематомы наружное кровотечение отсутствуют даже при выраженном болевом синдроме. Это крайне опасная форма, приводящая к быстрой гибели плода, тяжелым гиповолемическим расстройствам у матери. Классическая клиническая картина отслойки плаценты наблюдается только у 10% женщин. У 1/3 беременных отсутствует болевой синдром, как один из важных диагностических признаков этой патологии. Ведущими клиническими симптомами этой патологии являются кровянистые выделения и признаки гипоксии плода. Лабораторные или диагностические методы точной оценки степени отслойки плаценты отсутствуют. В. R. Witt и соавт. (1991 г.) в сыворотке крови определяли уровень антигена СА-125, как маркера отслойки плаценты. Этот антиген образуется в децидуальной оболочке. Чувствительность метода составила 70%, специфичность — 94%. Заслуживает внимания исследование U. Magriples и со-авт. (1996), которые установили, что содержание тромбомоду-лина — эндотелиального клеточного маркера — было значительно выше у 8 женщин с отслойкой плаценты, по сравнению с его величиной у 17 женщин без отслойки. Высокий уровень а-фетопротеина в крови матери при отсутствии поражений плода указывает на повышенный риск осложнений беременности, включая задержку роста плода, угрозу преждевременных родов и отслойку плаценты. Наличие а-фетопротеина указывает на плодово-материнское кровотечение. Изменения маточно-плацентарного кровотока при исследовании по Допплеру указывают на возможность отслойки плаценты. Об этом же свидетельствует синусоидальная форма кардиотокограммы. При отслойке плаценты нередко отмечается повышение или снижение двигательной активности плода. Для выраженной клинической картины отслойки плаценты характерны изменения в системе гемостаза. Если при физиологической беременности отмечается гиперкоагуляция, то у беременных с выраженной преждевременной отслойкой плаценты выявляется изокоагуляция или гипокоагуляция, что связано с потреблением факторов свертывания крови. В этой фазе отслойки происходит снижение числа тромбоцитов, концентрации фибриногена, выявляется дальнейшее снижение уровня антитромбина III и повышение концентрации продуктов деградации фибриногена. При полной преждевременной отслойке плаценты и гибели плода наблюдается различная степень гипокоагуляции, выявляется повышение концентрации антитромбина III в 3 раза по сравнению с показателями при неосложненной беременности. Повышение содержания продуктов деградации фибриногена свидетельствует о коагулопатии потребления, что является причиной циркуляторных расстройств и развития геморрагического шока. Даже при незначительной отслойке плаценты наблюдается попадание тромбопластических субстанций тканевого и клеточного происхождения в кровоток матери, в результате чего развиваются гипербилирубинемия и внутрисосудистое свертывание крови. Степень этого процесса зависит от размеров отслойки плаценты и времени ее развития. Важнейшим показателем функционирования системы гемостаза при отслойке плаценты является степень внутрисосудистой конверсии фибриногена в фибрин. Наиболее точно об этом можно судить по динамике содержания антитромбина III, кофактора гепарина (естественного антикоагулянта) и определению в сыворотке крови продуктов деградации фибриногена. Снижение уровня антитромбина III у женщин с отслойкой плаценты является показателем уменьшения общей антикоагулянтной активности плазмы, обусловленного интенсивным потреблением антитромбина III в процессе активации факторов свертывания крови (XII, XI, IX, VII, V). Установлено, что концентрация растворимых комплексов мономеров фибрина и продуктов деградации фибриногена находится в прямой зависимости от степени отслойки плаценты. Так, при полной отслойке концентрация продуктов деградации фибриногена в 5 раз выше, чем при неосложненной беременности. Тяжесть коагулопатических нарушений зависит и от длительности преждевременной отслойки плаценты. Основной механизм в генезе дефектов коагуляции при отслойке плаценты почти определенно заключается в индукции внутрисосудистой коагуляции и, в меньшей степени, ретроплацентарной. Хотя соответствующее количество фибрина обычно содержится в матке при тяжелой отслойке плаценты и гипофибриногенемии, но оно недостаточно для поступления в кровь. Оказалось, что уровень деградации продуктов фибриногена выше в сыворотке периферической крови, чем в сыворотке крови, находящейся в полости матки. В I периоде родов плодный пузырь при отслойке плаценты обычно напряжен, иногда появляются кровянистые выделения из матки в умеренном количестве, со сгустками. При вскрытии плодного пузыря изливающиеся воды резко окрашены кровью. В том случае, когда при влагалищном исследовании определяется плацентарная ткань, то это указывает на предлежание плаценты. При отслойке плаценты рано появляются признаки анемии: бледность слизистых оболочек и кожных покровов, учащение пульса и несколько позже отмечается снижение АД. Существенную помощь в диагностике преждевременной отслойки нормально расположенной плаценты, особенно при скрытом кровотечении, оказывает ультразвуковое сканирование. Исследование при продольном и поперечном сканировании позволяет определить место отслойки плаценты, размеры ретроплацентарной гематомы, её структуру. При краевой отслойке плаценты с наружным кровотечением при ультразвуковом исследовании отслойку можно не обнаружить. Клинический диагноз отслойки плаценты только в 25% случаев подтверждается ультразвуковым исследованием (Sholl JS., 1987 г.), поэтому его отрицательные данные не исключают опасной для жизни отслойки плаценты. Установлено, что наиболее часто отслойка плаценты наблюдается в месте перехода ее на одну из боковых стенок матки или при расположении на передней стенке матки. При локализации плаценты в области дна матки отслойка наблюдается редко. При неярко выраженной клинической картине отслойки плаценты диагноз устанавливают путем исключения других заболеваний. Во время обследования беременных необходимо дифференцировать преждевременную отслойку плаценты от ее предлежания, разрыва краевого синуса плаценты, разрыва сосудов пуповины, разрыва матки и др. При предлежании плаценты женщина не испытывает болевых ощущений, матка имеет нормальную форму и размеры, пальпация ее безболезненная. Плод страдает в меньшей степени. Редко бывает сочетание предлежания плаценты с гестозом, гипертонической болезнью, пиелонефритом. В случае предлежания плаценты и раскрытия зева на 4-5 см определяют ткань плаценты, при преждевременной отслойке плаценты находят лишь напряженный плодный пузырь. При разрыве бокового синуса кровотечение (материнского происхождения) наступает внезапно в конце беременности или в первом периоде родов, обычно останавливается в течение 10 мин. У 20% пациенток может быть повторное кровотечение. Вытекающая кровь алого цвета. Тонус матки обычно повышен. Прогноз для плода благоприятный. Беременные с данной патологией часто страдают гестозом, имеют многоплодную беременность. При ультразвуковом исследовании определить место отслойки плаценты обычно не удается, так как кровь не накапливается, а вытекает наружу. Окончательный диагноз обычно устанавливают после родов, когда определяют нарушенный синус и сгустки крови, фиксированные к краю плаценты. В практическом акушерстве данную патологию относят к отслойке плаценты. При разрыве пуповинных сосудов кровотечение (плодового происхождения) наступает внезапно при спонтанном или искусственном вскрытии плодного пузыря, умеренное по количеству, алого цвета и очень быстро приводит к гибели плода. Родившийся плод бледно-белого цвета (анемия). Установить диагноз крайне сложно. Можно подумать о разрыве пуповинных сосудов, если сердцебиение плода начинает страдать сразу же после вскрытия плодных оболочек и начала кровотечения. Vasa praevia может быть диагностирована до кровотечения путем пальпации пульсирующих сосудов (без четких контуров пуповины), частота которых совпадает с частотой сердцебиения плода. Диагноз может быть установлен, если исследовать вытекающую кровь на плодовые клетки Клей-хауэра, но плод обычно погибает до получения результатов гематологического исследования. Ультразвуковое исследование при данной патологии пуповины неинформативно. Единственно правильным методом лечения при разрыве пуповинных сосудов является кесарево сечение, но обычно ребенок погибает, т.е. не успевают с проведением операции. В случае гибели плода роды ведут через естественные родовые пути. Окончательный диагноз устанавливают после осмотра последа. Нарушенные пуповинные сосуды прикрепляются к оболочкам или к дополнительной доле плаценты. При разрыве матки во время беременности (по рубцу) боли не резко выраженные, при разрыве в родах - сильное внутреннее кровотечение, реже — наружное, кровь алая. Матка до разрыва часто имеет форму песочных часов, схватки болезненные, судорожные. Матка после разрыва уменьшается в объеме, плод мертвый, пальпируется под брюшной стенкой. Беременная в состоянии шока: кожные покровы бледные, пульс нитевидный, АД низкое. Показано срочное чревосечение и обычно удаление матки. Осмотром влагалища и шейки матки с помощью зеркал можно легко исключить другие редко встречающиеся формы заболевания, вызывающие иногда кровотечения во время беременности и родов (разрыв варикозно расширенных вен влагалища, рак шейки матки и др.). Лечение. Выбор метода терапии при преждевременной отслойке нормально расположенной плаценты зависит от массивности и величины кровопотери, общего состояния беременной (роженицы), состояния плода, времени возникновения кровотечения (во время беременности, в родах), вида кровотечения (скрытое, наружное, смешанное), срока беременности, состояния родовых путей (степень раскрытия шейки матки), состояния гемостаза и др. Основным при выборе метода лечения при преждевременной отслойке плаценты является выраженность кровотечения, состояние матери и плода. Существенным фактором в выборе метода терапии является время отслойки — во время беременности или в родах. При отслойке во время беременности, когда отсутствуют условия для быстрого родоразрешения, то с учетом состояния матери и плода можно провести консервативное лечение или родоразрешить путем кесарева сечения. При отслойке плаценты, произошедшей в первом или во втором периоде родов, имеется два пути родоразрешения — через естественные родовые пути самопроизвольно или путем наложения акушерских щипцов, экстракции плода при тазовом предлежании, при мертвом плоде путем плодоразрушающей операции или путем операции кесарева сечения. При отслойке плаценты во время беременности (при сроке до 34-35 нед.), если состояние беременной и плода значительно не страдает, нет выраженного наружного и внутреннего кровотечения, то можно провести консервативное лечение, которое включает постельный режим, контроль за свертывающей системой крови, назначение спазмолитических средств, поливитаминов, препаратов железа и др. При отслойке плаценты нельзя использовать b-миметики, так как они расслабляют матку, снимают боль и способствуют дальнейшей отслойке, вызывают вазодилатацию и неблагоприятно влияют на сердечную деятельность матери (Hurt! WW. etal., 1983). При антифосфолипидном синдроме, волчаночном антигене, тромбоцитопении и других заболеваниях крови следует тщательно следить за состоянием гемостаза и проводить соответствующую коррекцию. Обследование при отслойке плаценты включает производство анализа крови, мочи, биохимического анализа крови, электролитов крови, гемостазиограммы, исследование на волчаночный антиген, ультразвуковое исследование, кар-диотокографию, допплерометрию и др. Прогноз при начинающейся отслойке плаценты затруднителен. Всегда возможно дальнейшее ее прогрессировать и переход легкой формы заболевания в тяжелую. Особенно должны насторожить пусть даже незначительные повторные кровотечения, которые свидетельствуют о прогрессировании отслойки. В подобных случаях следует ставить вопрос об абдоминальном родоразрешении даже при удовлетворительном состоянии беременной. По данным J.S. Sholl (1987), A.L Bond и соавт. (1989), при отслойке плаценты при со сроке до 37 нед., частота кесаревых сечений составила 50-75%. При выраженной клинической картине отслойки плаценты во время беременности (кровотечение, подозрение на маточно-плацентарную апоплексию, выраженный болевой синдром, гипоксия плода) показано родоразрешение путем кесарева сечения. При проведении операции кесарева сечения по поводу отслойки плаценты необходимо внимательно осмотреть не только переднюю, но и заднюю стенку матки с целью выявления кровоизлияний под серозную оболочку (матка Кувелера). При наличии матки Кувелера после кесарева сечения показана экстирпация матки без придатков в связи с опасностью кровотечения в послеоперационном периоде на почве гипокоагуляции и гипотонии матки. Ограничиваться надвлагалищной ампутацией матки в этой ситуации нецелесообразно из-за часто возникающего кровотечения из культи шейки матки и необходимости релапаротомии для ее удаления. Многие иностранные авторы не являются сторонниками обязательной гистерэктомии при наличии матки Кувелера. Если беременная находится в первом периоде родов, выраженное кровотечение отсутствует, состояние женщины удовлетворительное, отсутствуют признаки внутриутробного страдания плода, цел и напряжен плодный пузырь — показанна амниотомия. Рациональность амниотомии объясняют том, что вытекание амниотической жидкости ведет к уменьшению кровотечения из места имплантации, уменьшает циркуляцию тромбопластина в материнский кровоток и, возможно, активирует факторы коагуляции ретроплацентарного сгустка. Амниотомия ускоряет роды, особенно при доношенном плоде. При этом роль плодного пузыря выполняет крупная предлежащая часть плода. При невыраженной отслойке плаценты сокращения матки обычно имеют нормальную частоту, длительность; интенсивность и тонус матки между сокращениями нормальный. При выраженной отслойке плаценты тонус матки обычно повышен. Роды следует вести под постоянным мониторным контролем за характером сократительной деятельности матки и сердцебиением плода. Наиболее информативным методом оценки сократительной деятельности матки и особенно ее тонуса, является запись внутриматочного давления через катетер, введенный в полость матки. Не рекомендуется с целью усиления сократительной деятельности матки использовать окситоцин. Полагают, что усиление схваток способствует поступлению тромбопластина в материнский кровоток и таким образом вызывает и усиливает коагулопатию потребления. Оно может также вызвать эмболию околоплодными водами (Clark SL et al., 1995). Если при тщательном наблюдении в родах кровотечение усиливается, нарастает напряжение матки, отмечаются признаки страдания плода (децелерации и др.) и нет условий для быстрого родо-разрешения через естественные родовые пути, то в интересах матери и плода показанным является родоразрешение путем операции кесарева сечения. Во втором периоде родов установить диагноз отслойки плаценты, если до того не было соответствующих данных, довольно сложно. Основным признаком отслойки является острая гипоксия плода. При наличии условий показано срочное родоразрешение путем наложения акушерских щипцов (вакуум-экстрактора); при тазовом предлежании плода — его экстракция. При выраженной отслойке плаценты послед рождается cpaзу ж;е за рождением плода. При этом выделяется значительное количество крови со сгустками. При частичной отслойке плаценты показано ручное отделение плаценты и выделение последа с контрольным обследованием опенок матки с целью проверки ее целости. При родах через естественные родовые пути с профилактической целью показано введение уте-ротонических средств в последовом и раннем послеродовом периодах. Кровотечение в последовом и раннем послеродовом периодах встречается в 5,0 — 13,1% случаев, что значительно выше, чем в популяции. При преждевременной отслойке плаценты с выраженной клинической картиной страдания матери (шок) и плода единственно правильным методом родоразрешения является кесарево сечение. При операции быстро удаляют плод, послед, ретроплацентарную гематому, которые являются источником тромбопластиновых субстанций, поддерживающих и усугубляющих ДВС-синдром. Во время операции по поводу преждевременной отслойки плаценты, особенно при наличии изо- и гипокоагуляции, с гемостатической цепью показано введение свежезамороженной плазмы, при выраженной кровопотере — эритроцитарной массы и др. растворов. При повышенной кровоточивости во время операции следует поставить дренажную трубку в брюшную полость для контроля. Операцию кесарева сечения следует производить под эндотрахеальным наркозом. В раннем послеоперационном периоде для профилактики кровотечения показано введение утеротонических средств и слежение за данными гемостазиограммы. Для восстановления кровопотери показано переливание крови (эритроцитарной массы), свежезамороженной плазмы, кровезамещающих жидкостей, коллоидных растворов и др. При наличии кровотечения кровь и солевые растворы вводят в таких пропорциях, чтобы гематокрит поддерживался на уровне 30% или слегка выше, а диурез был не менее 30 мл/час (лучше 60 мл/час). При олигурии не следует применять фу-росемид. Если интенсивная терапия растворами не снимает олигурии, необходимо определить центральное венозное давление. Если оно не дает возможности рано определить застой крови в легких, необходимо следить за другими признаками - диспное, кашель, хрипы. Введение фуросемида показано при наличии застоя в легких. Связи коагулопатии у новорожденных с коагулопатией потребления у матери не выявлено. Предрасполагают к внутрисосудистой коагулопатии у новорожденных травма, незрелость, гипоксия и сепсис. Клиническая картина кровотечения, обусловленного ДВС-синдромом, заключается в отсутствии образования кровяных сгустков, продолжении кровотечения при удовлетворительно сократившейся матке и отсутствии травм родовых путей, возникновении кровоизлияний в местах подкожных инъекций, в кровоточивости из десен и носа. При проведении кесарева сечения отмечается значительная кровоточивость раны, кровоизлияния в толщу миометрия и под серозной оболочкой. При гемостазиологическом исследовании имеет место снижение числа тромбоцитов, фибриногена, уровня антитромбина III, повышение продуктов деградации фибриногена, что указывает на изо- или гипокоагуляцию. На фоне кровотечения отмечается резкое снижение числа эритроцитов, уровня гемоглобина, гематокрита. Появление кровотечения после родов через естественные родовые пути часто обусловлено нарушением свертываемости крови и нарушением сократительной способности матки. С целью остановки кровотечения показано введение утеротони-ческих средств (окситоцин, простагландин) внутривенно (можно в шейку матки). Необходимо произвести ручное обследование стенок матки, осмотр шейки матки и родовых путей, чтобы исключить травматические повреждения. Особое внимание следует обратить на характер выделяющейся из половых путей крови (есть ли сгустки и как скоро они образуются). Наиболее эффективными средствами для остановки коа-гулопатического кровотечения являются внутривенное введение свежезамароженной плазмы, свежей донорской крови, транексамовой кислоты (трансамчи), фибриногена, оксиэти-лированного крахмала, криопреципитата. При тромбоцитопе-нии показано введение тромбоцитарной массы, чтобы поднять количество тромбоцитов до 50 тыс. После родов дефекты коагуляции восстанавливаются спонтанно в течении 24 ч, за исключением тромбоцитов, которые достигают нормальных величин в течение 2—4 дней. Материнская смертность при преждевременной отслойке нормально расположенной плаценты колеблется от 1,6 до 15,6 %. Основная причина гибели — шок и кровотечение. Перинатальная смертность при преждевременной отслойке плаценты колеблется от 20,0 до 35,0% (Karegard M., 394 Gennzer G. 1986, Krohn M. et al., 1987). Она обусловлена внутриутробной гипоксией, "незрелостью" плода и зависит от величины отслойки и выраженности кровотечения. У многих детей отмечаются неврологические повреждения. Прогноз в отношении жизни матери и плода при преждевременной отслойке нормально расположенной плаценты весьма сложен. Исход заболевания зависит от характера этиологического фактора, тяжести отслойки, своевременности постановки диагноза, времени отслойки (во время беременности или в родах), характера кровотечения (наружное, внутреннее), выбора адекватного метода лечения, состояния материнского организма, степени "зрелости" плода, состояния гемостаза и др. Профилактика преждевременной отслойки нормально расположенной плаценты сводится к своевременной диагностике и лечению гестоза, гипертензии беременных, заболеваний почек, антифосфолипидного синдрома и других заболеваний, которые являются факторами, способствующими отслойке плаценты. Дата добавления: 2016-06-06 | Просмотры: 966 | Нарушение авторских прав |