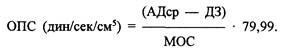|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ОСОБЕННОСТИ ПРЕДОПЕРАЦИОННОГО ОБСЛЕДОВАНИЯ И АНЕСТЕЗИОЛОГИЧЕСКОГО ОБЕСПЕЧЕНИЯ ПАЦИЕНТОВ С ЗАБОЛЕВАНИЯМИ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫВ.В. Субботин Осложнения со стороны сердечно-сосудистой системы являются ведущей причиной летальности и возникновения жизнеопасных осложнений во время и после оперативных вмешательств. Учитывая, что по разным показаниям в мире ежегодно оперируются около 1 млн. человек с сопутствующей патологией сердца, несложно представить всю важность обсуждаемой проблемы. В этой связи анестезиологу необходимо знать и понимать, как предупреждать и лечить возможные осложнения. Среди прочих страданий ишемическая болезнь сердца (ИБС) и инфаркт миокарда (ИМ), как ее закономерный финал, в наибольшей степени опасны в плане прогноза предстоящей операции и анестезии.
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА В этиологии ишемической болезни сердца на первом месте стоит атеросклероз, хотя гипертрофия миокарда при кардиомиопатии и аортальном пороке также могут приводить к ишемическим атакам. ИБС — это всегда несоответствие между транспортом кислорода к миокарду (ТмО2) и его потреблением (MVO2). Следует помнить, что кровоснабжение миокарда осуществляется за счет двух венечных артерий (правой и левой) и их ветвей, отходящих от аорты позади створок аортального клапана сердца. Коронарная перфузия осуществляется в основном за счет антеградного давления крови в фазу диастолы, которое определяется как разность между диастолическим артериальным давлением (АДдиа) и центральным венозным давлением (ЦВД). Исследования последних лет показали, что коронарная перфузия осуществляется также и в фазу систолы, причем вклад данного механизма в кровоснабжение миокарда кислородом значительно больше, чем было принято думать. Данный феномен частично объясняет, как осуществляется коронарная перфузия у лиц с аортальной недостаточностью IV степени. Тем не менее считается, что коронарный кровоток прямо пропорционален перфузионному давлению и обратно пропорционален коронарному сосудистому сопротивлению. В норме коронарный кровоток у среднестатистического человека (масса тела 70 кг) составляет величину порядка 250 мл/мин и может увеличиваться в 4—5 раз, чтобы компенсировать возросшие потребности миокарда в кислороде, например во время физической нагрузки. Увеличение частоты сердечных сокращений (ЧСС) приводит к укорочению периода диастолического заполнения и уменьшению коронарного кровотока. Поэтому больные ИБС, как правило, плохо переносят тахикардию. На этом, кстати, основано определение резервных (компенсаторных) возможностей миокарда при проведении пробы с чреспищеводной кардиостимуляцией. О работе сердца можно судить по двум ключевым параметрам: — сердечному индексу (СИ), который определяется как частное от деления минутного объема сердца (МОС) на площадь поверхности тела (ГШТ); — ударному индексу — частное от деления ударного объема (УО) на ППТ. Производительность сердца определяется: — величиной преднагрузки. В соответствии с законом Франка — Старлинга, чем больше растянуто сердце в период диастолы, тем выше УО. О величине преднагрузки с известной долей вероятности можно судить по величине давления заклинивания легочных капилляров (ДЗ), которое коррелирует с давлением заполнения левого желудочка (r = 0,7). В норме ДЗ = 8—10 мм Hg. При невозможности измерить ДЗ допустимо принять ее равной диастолическому давлению в легочной артерии минус 2 мм Hg. Следует учитывать, что часто используемая в клинике для этой цели величина центрального венозного давления (ЦВД) совпадает с величиной давления заполнения левого желудочка только в 30% случаев. Гиповолемия приводит к уменьшению, а гиперволемия — к увеличению преднагрузки. Регулируя емкость венозного звена большого круга кровообращения с помощью, например, нитроглицерина, можно изменять величину преднагрузки; — величиной постнагрузки, которая зависит от тонуса артериального колена большого круга кровообращения и выражается через величину общего периферического сопротивления (ОПС). Последняя рассчитывается по следующей формуле:
В норме ОПС составляет 1500—1700 (дин/сек/см5). Регулируя ОПС с помощью нитропруссида или допамина (адреналина и т.д.), можно изменять величину постнагрузки. — ЧСС; — сократимостью миокарда (определяется состоянием сердечной мышцы). Кровь, притекающая к миокарду, имеет насыщение 95—100%, оттекающая — в коронарном синусе — около 30%. Содержание кислорода в артериальной крови определяется количеством гемоглобина (НЬ), его насыщением кислородом (SaO2) и парциальным давлением кислорода (РаО2) или количеством кислорода, растворенного в плазме. Как правило, в клинике последней величиной можно пренебречь. Учитывая, что у больных ИБС уровень Hb, как правило, не изменен, а величина экстракции кислорода и так максимальна, единственньм путем увеличения ТмО2 является увеличение коронарного кровотока. Потребление кислорода миокардом трудно определить в клинических условиях, однако очевидно, что его величина определяется следующими параметрами: — систолической работой сердца, которая, в свою очередь, является производной ЧСС, АД и УО; — сократимостью миокарда. Данный показатель не зависит от пред- и постнагрузки и является производной состояния миокарда. Регулируется симпатической нервной системой. Позитивные инотропные препараты (сердечные гликозиды, допамин и др.) увеличивают MVO2, тогда как В -адреноблокаторы (пропранолол), блокаторы кальциевых каналов (нифедипин) практически все общие анестетики: в/в (барбитураты, пропофол) и ингаляционные анестетики (изофлюран, десфлюран, севофлюран) уменьшают указанный показатель; — величиной напряжения (растяжения) стенок желудочков сердца. В соответствии с законом Лапласа, величина растяжения стенки сферы (желудочка) пропорциональна радиусу, таким образом, увеличение объема желудочка приводит к напряжению его стенок и MVO2 возрастает. Косвенно о величине потребления кислорода миокардом можно судить по разности SpO2 и SvO2. Последнюю величину определяют либо на основании исследования газового состава проб крови, взятой из коронарного синуса, либо на основании мониторинга обсуждаемого показателя с помощью фиброоптического катетера, опять-таки установленного в коронарном синусе. Принципиально увеличить коронарный кровоток можно следующими путями: — увеличив перфузионное давление за счет роста системного давления (например, применения а -адреноагонистов); — увеличив содержание кислорода в артериальной крови (СаО 2 ) с помощью увеличения содержания Hb или его (Hb) насыщения (см. предыдущую главу); — уменьшив ЧСС с помощью В -адреноблокаторов или наркотических препаратов. Это, в свою очередь, приводит к увеличению диастолы и к возрастанию коронарной перфузии; — уменьшив конечно-диастолическое давление (КДД) желудочков за счет уменьшения конечно-диастолического объема (КДО), например при использовании нитроглицерина; — увеличив сократимость, например за счет применения инотропных препаратов (добутамин); — применив кардиопротекторы, например, показано, что использование неотона (креатин фосфат) повышает УИ. И хотя механизм данного феномена пока неизвестен (по современным представлениям), креатин фосфат не способен проникать через неповрежденную мембрану кардиомиоцита и, следовательно, не должен влиять на метаболизм и сократимость миокарда), клинические и экспериментальные данные убеждают нас в эффективности данного препарата; — примененив внутриаортальную контрпульсацию, которая увеличивает АДдиа и соответственно коронарный кровоток; — наконец, при тяжелой левожелудочковой недостаточности может быть предпринята попытка временного протезирования функции левого желудочка за счет обходного шунтирования. При этом миокард работает практически только «на себя». Пациенты с ИБС, как правило, очень лабильны и требуют очень внимательного отношения и тщательно подобранной предоперационной терапии. Последняя обычно продолжается до момента операции, более того, больные имеют с собой нитраты вплоть до начала вводного наркоза. Исключением являются: — длительно действующие В -блокаторы; — диуретики; — препараты дигиталиса. Данные препараты отменяют с таким расчетом, чтобы их действие прекращалось к началу операции. При выборе метода анестезии следует иметь в виду, что у больных с ИБС риск выполнения операций на грудном отделе аорты, например, в 3—4 раза выше, чем у пациентов, не страдающих ИБС. Мнение о предпочтительном использовании у данной категории больных регионарных методов анестезии представляется ошибочным. В целом, по-видимому, при грамотно проведенной общей анестезии не больше риска, чем при грамотно проведенном регионарном обезболивании, и наоборот. Вопрос выбора в каждом конкретном случае решается индивидуально и в большей степени зависит от вида и объема предстоящей операции.
ПРИОБРЕТЕННАЯ ПАТОЛОГИЯ КЛАПАНОВ СЕРДЦА Ревмокардит является наиболее частой причиной поражения клапанного аппарата сердца, однако бактериальный эндокардит, даже после экстракции зуба, может привести к патологическим изменениям клапанов. В этой связи всем больным, оперируемым на клапанном аппарате сердца, рекомендуется профилактическое назначение антибиотиков в пред-, интра- и послеоперационном периоде. Исключение составляют больные с пролапсом митрального клапана без регургигации, пациенты с имплантированным кардиостимулятором или дефибриллятором, профилактическая антибиотикотерапия которым не проводится. Наиболее часто ревмокардит поражает митральный клапан, реже — аортальный и трикуспидальный.
Митральный стеноз Дата добавления: 2015-02-06 | Просмотры: 1229 | Нарушение авторских прав |