|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
НАЛОЖЕНИЕ ЦЕКОРЕКТАЛЬНОГО АНАСТОМОЗАПоказания: после обширной резекции левой половины ободочной и всей поперечной ободочной кишки по поводу диффузного полипоза с малигнизацией, осложненного ди-вертикулита, неспецифического язвенного колита, двойной локализации рака и др., когда из-за обширного дефекта невозможно восстановление непрерывности кишечного тракта путем наложения прямого трансверзоректального или асцендоректального анастомоза. Операция: широкая срединная лапаротомия. Производят мобилизацию и резекцию всей левой половины ободочной кишки и поперечной ободочной (от прямой кишки до правого изгиба) по описанной выше методике. С целью восстановления естественной проходимости кишечника производят мобилизацию Илеоцекального угла с сохранением сосудов до свободного подведения купола слепой кишки к культе прямой кишки. Подвздошную кишку пересекают между зажимами на расстоянии до 3—5 см от илеоцекального угла. Оба конца ее зашивают наглухо непрерывным кетгутом и двумя рядами узловых шелковых швов (короткую культю отводящей петли можно погрузить в слепую кишку).
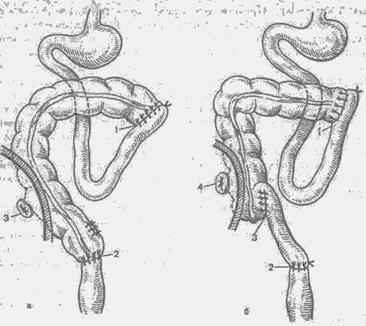
Рис. 44. Обширная резекция левой половины ободочной кишки (схема). а — наложение илеоободочного анастомоза (1) и цекоректального анастомоза (2) с разгрузочной колостомой (3) — первый вариант; б — наложение илеоободочного анастомоза (I), илеоректального анастомоза (2) и илеоцекального соустья (3) с колостомой (4) — второй вариант. Приводящий (проксимальный) отрезок подвздошной кишки мобилизуют с сохранением сосудов брыжейки до свободного подведения к правому изгибу, где и накладывают анастомоз между концом восходящей ободочной кишки (у места ее пересечения) и приводящей петлей подвздошной кишки по типу конец толстой в бок тонкой кишки (илеоасцендоанастомозов). Края брыжейки сшивают узловым шелком. Слепую кишку низводят до культи прямой кишки и накладывают цекоректальный анастомоз конец прямой кишки в бок слепой кишки (рис. 44, а) или бок в бок двухрядными узловыми шелковыми швами. В левый боковой Һанал и к цекоректальному жастомозу вводят две дренажных трубки, которые выводят через отдельные разрезы в правой и левой подвздошных областях. Срединную рану брюшной стенки зашивают послойно наглухо. После такой операции благодаря антиперистальтическим сокращениям толстой кишки продвижение кишечного содержимого происходит ретроградно из подвздошной кишки через илеоасцендоанастомоз в восходящую ободочную и слепую кишку и далее в прямую кишку. Если после полного удаления левой половины ободочной кишки и Ҳсей поперечной ободочной невозможно низвести слепую кишку для анастомозирования ее с культей прямой кишки, то восстановление проходимости кишечника производят с помощью терминального отрезка подвздошной кишки по следующей методике формирования цекоилеоректального анастомоза (рис. 44,6). Подвздошную кишку пересекают до корня брыжейки на расстоянии 20—25 см от илеоцекального угла (в зависимости от расстояния между слепой и прямой кишкой). Оба конца пересеченной кишки зашивают наглухо непрерывным кетгутом и узловыми шелковыми швами. Затем отводящую петлю подвздошной кишки анастомозируют с культей прямой кишки — конец прямой в бок подвзошной кишки (или бок в бок) двухрядными узловыми шелковыми швами. Приводящую петлю подвздошной кишки анастомозируют с концом восходящей ободочной кишки (илеоасцендоанастомоз) по типу конец толстой в бок тонкой кишки или бок в бок также двухрядными узловыми шелковыми швами. Края брыжейки сшивают узловыми шелковыми швами. Для свободного продвижения кишечного содержимого из слепой кишки в прямую кишку через расположенный между ними терминальный отрезок подвздошной кишки накладывают боковое илеоцекальное соустье протяженностью 3—4 см между слепой кишкой и конечным отделом подвздошной кишки сразу же у места впадения подвздошной кишки в слепую с рассечением илеоцекального клапана. Рану брюшной стенки зашивают послойно. В заключении следует еще раз подчеркнуть, что илеоколопластика в любом ее варианте является операцией резерва, когда после обширной резекции дистальных отделов ободочной кишки (включая половину или всю поперечную ободочную кишку и до прямой кишки или с частью ее) восстановление кишечного тракта низведением лежащих выше отделов невозможно в связи с указанными причинами. В этих случаях, чтобы избежать наложения постоянного противоестественного заднего прохода, производят замещение обширного дефекта дистальных отделов ободочной кишки тонкокишечным трансплантатом нa брыжеечно-сосудистой ножке или наложение цекоректального анастомоза, что позволяет осуществлять любой объем резекции дистальных отделов ободочной кишки и расширяет возможности хирурга в выборе метода вос-тановительной операции. Дата добавления: 2014-12-11 | Просмотры: 1613 | Нарушение авторских прав |