|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
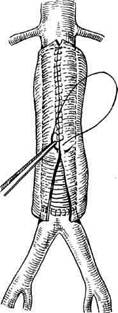
С внутримешковым протезированием
После полной срединной лапарото-мии рассекают задний листок брюшины и связку Трейтца. Тонкую и двенадцатиперстную кишку отводят вправо и вверх. Первоначально выделяют аорту проксимальнее аневризмы, при этом освобождают только переднюю и боковые ее стенки. Аналогично мобилизуют терминальный отдел аорты или подвздошные артерии. Если выделению аорты и наложению проксимального зажима мешает обычно распластанная на анев-ризматическом мешке левая почечная вена, она должна быть выделена на протяжении и отведена, в крайнем случае временно пересечена. После внутривенного введения 5000 ЕД гепарина аорта тотчас выше шейки аневризмы медленно под контролем артериального давления пережимается. На нижнюю брыжеечную артерию накладывают зажим "бульдог". После пережатия подвздошных артерий аневризматический мешок продольно по передней стенке широко вскрывают, удаляют тромботическую чашу и изнутри прошивают устья функционирующих поясничных артерий. У проксимального конца разреза боковые стенки аорты поперечно рассекают, создавая конфигурацию в форме буквы "Т" (рис. 6.2; 6.3). Заднюю стенку аорты не пересекают. В зависимости от протяженности аневризмы аналогично рассекают терминальный отдел аорты или общие подвздошные артерии. Сохранение непересеченных задних стенок аорты и подвздошных артерий позволяет избежать случайного ранения подвздошных вен и укрепить заднюю полуокружность анастомоза. Линей-
Рис. 6.2. Разрез передней стенки анев-ризматического мешка. Рис. 6.3. Форма разреза при вовлечении в аневризму общих подвздошных артерий.
Рис. 6.4. Наложение проксимального анастомоза. Рис. 6.5. Наложение дистального анастомоза.
ный или (при поражении подвздошных артерий) бифуркационный протез анастомозируют с аортой изнутри полости аневризмы непрерывным обвивным швом монофиламентной нитью 3/0 (рис. 6.4; 6.5). Зажим на аорте частично раскрывают. Протез заполняют кровью для проверки герметичности анастомоза. Вновь пережимают аорту или протез тотчас ниже анастомоза и после отсечения избытка протеза накладывают анастомоз с дистальной частью аорты илиподвздошными (бифуркационный протез) артериями. При поражении подвздошных артерий бранши протеза выводят на бедра и анастомозируют с предварительно выделенными бедренными артериями по типу "конец в бок" обвивным швом нитью 4—5/0. Снимают зажимы с подвздошных или бедренных артерий, поочередно заполняя бранши протеза кровью, и контролируют герметичность анас- томозов. При бифуркационном протезировании целесообразно поэтапно восстанавливать кровоток в каждую ногу (рис. 6.6; 6.7). Центральный зажим для предупреждения резкого снижения артериального давления вначале приоткрывают и постепенно снимают под контролем показателей центральной гемодинамики. При сохраненной проходимости, но плохом ретроградном кровотоке в нижней брыжеечной артерии (недостаточный переток по дуге Риола-на) ее имплантируют в протез на площадке из стенки аорты, при необходимости в сочетании с эндар-терэктомией. После пуска кровотока по нижней брыжеечной артерии стенки аневризматического мешка частично иссекают и сшивают над протезом для изоляции его от кишечника (рис. 6.8). Забрюшинное пространство дренируют через контрапертуру.
Рис. 6.6. Резекция аневризмы брюш ной аорты с линейным протезировани ем. Рис. 6.7. Резекция аневризмы брюшной аорты с бифуркационным протезированием.
Данная методика является общепринятой, она значительно уменьшает продолжительность и травматич-ность операции, снижает риск повреждения смежных органов и сосудов. При I и IV типах аневризмы, когда в патологический процесс вовлечены
Рис. 6.8. Сшивание аневризматического мешка над аортальным протезом. висцеральные и почечные артерии, техника операции иная. Используется торакофренолюмботомный доступ слева, обычно по восьмому межребе-рью. После рассечения диафрагмы в области аортального кольца выделяют нижнегрудной, интер- и инфра-ренальный сегменты аорты в интак-тной зоне, почечные и висцеральные артерии. Одновременно перевязывают левые поясничные артерии по ходу аневризмы. После пережатия аорты выше и ниже аневризмы, висцеральных ее ветвей, аневризматичес-кий мешок продольно вскрывают по всей длине, удаляют аневризматичес-кую чашу. У верхней и нижней границ мешка стенки аорты частично пересекают в поперечном направлении, оставляя заднеправую поверхность аорты. Внутримешковым способом производят протезирование аорты линейным протезом. При близком анатомическом расположении устьев чревного ствола, верхней брыжеечной и правой почечной артерии их имплантируют в соответствующих размеров сформированное окно в протезе на единой площадке. Левую почечную артерию имплантируют отдельно. Иногда висцеральные ветви могут быть включены в проксимальный анастомоз. Если ветви аорты находятся на значительном расстоянии друг от друга, то их вшивают в протез раздельно на площадках или поочередно анасто-мозируют по типу конец в конец с предварительно вшитыми в основной протез браншами, постепенно перемещая аортальный зажим книзу. Операцию заканчивают дренированием забрюшинного пространства и левой плевральной полости. Одним из новых методов лечения аневризм брюшной аорты является дистанционное эндоваскулярное протезирование пораженного сегмента аорты трансплантатом, вводимым через разрез бедренной или чаще подвздошной артерии и фиксируемым в области шейки и дистально от анев-ризматического мешка с помощью каркасных конструкций-стентов. Существуют различные модификации данного метода. В целом подобные вмешательства обычно позволяют свести до минимума риск у тяжелых больных и получить хорошие результаты. Основными задачами ближайшего послеоперационного периода после резекции аневризмы брюшной аорты является поддержание стабильной гемодинамики, адекватного внешнего дыхания и хорошей функции почек. Среди послеоперационных осложнений особо следует выделить кровотечение. При его возникновении абсолютно необходима экстренная повторная операция. Послеоперационная летальность зависит в первую очередь от наличия сопутствующих заболеваний и величины кровопотери. В большинстве современных клиник она не превышает 3—5 %. Дата добавления: 2015-02-06 | Просмотры: 994 | Нарушение авторских прав |