|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Острый средний отитОстрый средний отит (otitis media acuta) — острое воспаление слизистой оболочки среднего уха преимущественно барабанной полости, обычно инфекционной природы. Частота названного заболевания составляет около 2,5 % среди населения. Среди общего числа лиц с патологией JIOP- органов острый средний отит диагностируется в 20—30 % случаев. Поскольку острое воспаление среднего уха всегда протекает с нарушением слуховой функции (по кондуктивному и смешанному типу), а также может переходить в хроническую форму (хронический гнойный средний отит, адгезивный отит), что на какой-то период нарушает жизнедеятельность человека, проблема острого среднего отита имеет большое социальное значение. К этому следует добавить, что острый средний отит стоит на втором месте среди заболеваний уха по числу местных и общих осложнений. В одних случаях течение острого отита легкое, в других — тяжелое и затяжное с переходом в хроническую форму. Здесь решающую роль играет адекватность и своевременность проводимого лечения. Этиология и патогенез острого среднего отита многообразны. Основной причиной является переход воспалительного процесса из носоглотки в глоточное устье слуховой трубы. Наиболее частые возбудители — вирусы, вызывающие ОРВИ, стрептококково-стафилококковые ассоциации (как правило, сапрофитирующие в полости носа и носоглотки), у детей — пневмококк. Среди механизмов проникновения инфекции в полость среднего уха превалирует тубогенный, т.е. через слуховую трубу. В физиологических условиях слизистая оболочка барабанной полости стерильна благодаря защитной функции му- коциллиарного барьера слуховой трубы и барабанной полости, эвакуирующего физиологический и патологический секрет по направлению к носоглотке. При массивном микробно-вирус- ном инфицировании слуховой трубы происходит в той или иной мере инактивация мерцательного эпителия, даже так называемое его «облысение», вследствие чего патогенная флора может с большей легкостью мигрировать в полость среднего уха. Существуют и другие пути проникновения инфекции в барабанную полость, травматический путь — при разрывах барабанной перепонки либо через проникающую рану в области сосцевидного отростка. При первичном эпидемическом (ме- нингококковом) менингите инфекция по преформированным путям (водопроводы ушного лабиринта, внутренний слуховой проход) также может проникать в среднее ухо (менингогенный путь инфицирования). Сравнительно редко встречается гематогенный путь, он возможен в случаях таких заболеваний, как сепсис, скарлатина, корь, туберкулез, тиф. При наиболее распространенном тубогенном остром среднем отите провоцирующими и усугубляющими клиническую картину факторами являются хронические заболевания полости носа и околоносовых пазух, приводящие к нарушению носового дыхания и хроническому инфицированию носоглотки, а также аденоиды и хронический тонзиллит. В начале тубогенного острого среднего отита, возникающего одновременно с острым евстахиитом, значительно снижается давление в барабанной полости. В связи с этим развивается компрессия слуховых косточек за счет втяжения барабанной перепонки. Относительная иммобилизация барабанной перепонки и цепи слуховых косточек приводит к возникновению кондуктивной тугоухости. Так начинается типичное (или классическое) развитие тубогенного острого среднего отита, далее процесс может разворачиваться по полной программе или лишь частично, в зависимости от экзо- и эндогенных факторов. При полном развитии острого среднего отита вслед за втяжением барабанной перепонки происходит гиперемия слизистой оболочки среднего уха и барабанной перепонки за счет все большего падения давления в среднем ухе: на фоне блока слуховой трубы имеющийся воздух поглощается слизистой оболочкой барабанной полости. Затем в течение 2—3 дней в среднее ухо пропотевает жидкость из кровенаполненной слизистой оболочки. Формируется серозный экссудат в полости среднего уха. На следующем этапе бактериальный агент, достигая гипо- тимпанума (в первую очередь), приводит к инфицированию среднего уха, лейкоцитарной инфильтрации слизистой оболочки и миграции нейтрофилов в серозный экссудат. Начинается гное- образование — экссудат приобретает гнойный характер. Эти явления сопровождаются выраженным отеком подслизистого слоя и слизистой оболочки. Последняя утолщается в десятки раз, на ее поверхности развиваются эпителиальные эрозии (изъязвления). Эта стадия острого отита наиболее чревата осложнениями по причине затекания гнойного экссудата в сосцевидный отросток через aditus ad antrum в пещеру (антрум), а также проникновения токсинов в жидкие среды ушного лабиринта (через воспаленные мембранные образования окон промонториума) и в полость черепа. Затем, вследствие давления гноя, переполняющего барабанную полость, а также высокой лизирующей активности экссудата происходит прободение наиболее тонкой мембранозной стенки барабанной полости, т.е. барабанной перепонки, и гной изливается в наружный слуховой проход. После прекращения гноетечения в среднем ухе формируются репаративные процессы, и перфорация барабанной перепонки подвергается рубцеванию. Нередко в месте образования рубца откладываются соли кальция (петри- фикаты), видимые при отоскопии. Такое течение на любом этапе может осложниться распространением инфекции во внутреннее ухо, полость черепа и т.д. или оно может быть менее агрессивным, чем в типичном варианте. Клиническая картина и диагностика. Симптомы и клиническая картина острого среднего отита, как уже отмечалось, могут быть выражены в разной степени в зависимости от тяжести воспаления. В патогенезе и клинике заболевания выделяют пять стадий его течения. Различают местные и общие симптомы. Местные симптомы патогномо- ничны для каждой из пяти стадий острого отита. При этом вовсе не обязательно развитие пятистадийной клинической картины со всем обилием симптоматики. Развитие острого среднего отита может приостановиться на любой из приводимых ниже стадий и принять абортивное течение. Это определяется тяжестью течения процесса, адекватностью и своевременностью проводимого лечения. • Стадия острого евстахиита, когда мы имеем дело лишь с воспалением слизистой оболочки слуховой трубы и последовательным нарушением вентиляционной, дренажной и барьерной функций. На этой стадии вследствие понижения давления в барабанной полости и компрессии барабанной перепонки и цепи слуховых косточек пациент жалуется на низкочастотный шум (гул) и чувство заложенности в ухе (именно на чувство заложенности, а не на понижение слуха). Патогномоничным для этой стадии острого отита является еще один симптом — аутофония, резонирование собственного голоса в больном ухе. Симптом этот имеет двоякую природу, он возникает, во-первых, по причине того, что иммобилизованные слуховые косточки в гораздо меньшей (по сравнению с физиологическими условиями) степени передают внешние шумы к слуховому рецептору; во-вторых, еще не успевшая заполниться экссудатом барабанная полость является хорошим резонатором для собственного голоса. Именно поэтому пациент жалуется на то, что собственный голос отдается в больном ухе, как в пустой бочке.
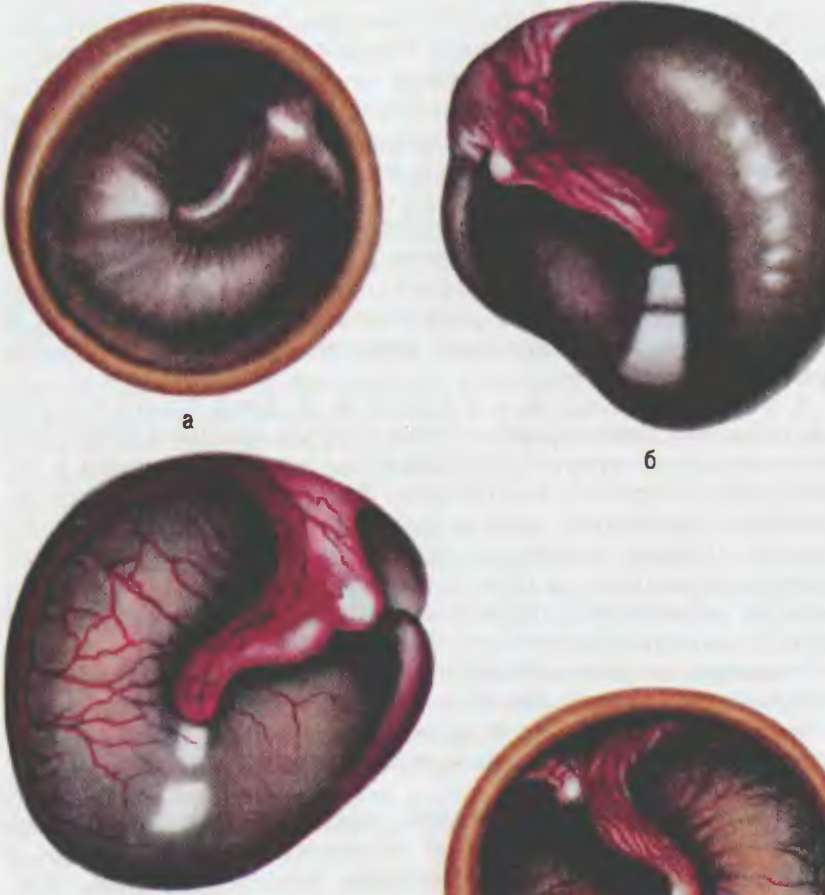
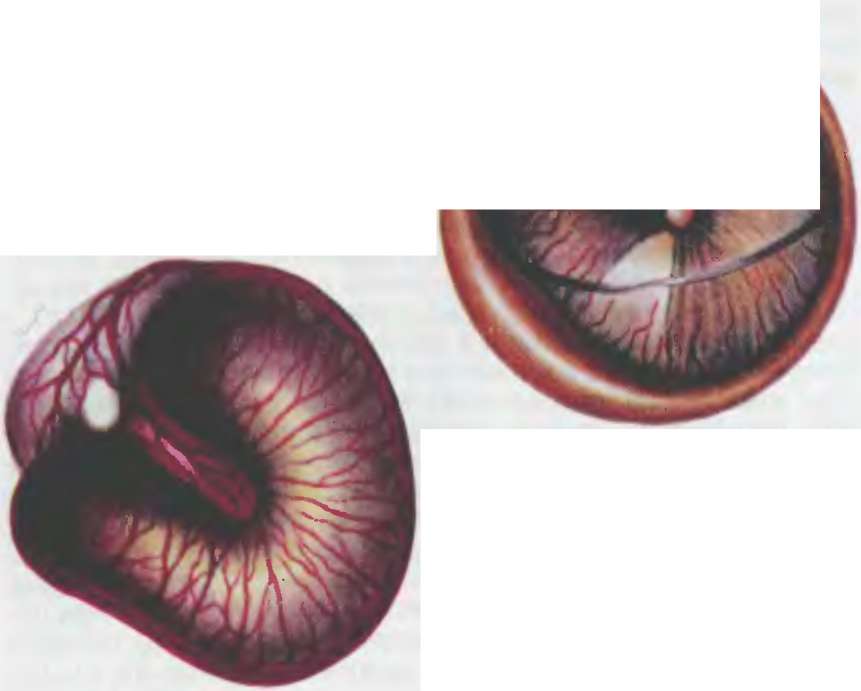
При проведении отоскопии определяют признаки втяже- ния барабанной перепонки (рис. 9.2, а): укорочение рукоятки молоточка, укорочение или исчезновение светового конуса (он может быть также представлен отдельными световыми бликами на поверхности перепонки); напротив, передняя и задняя молоточковые складки, а также короткий отросток молоточка резко контурируются натянутой частью барабанной перепонки. При камертональном исследовании слуха выявляются ла- терализация звука в опыте Вебера в сторону больного уха, отрицательный характер опытов Ринне, Бинга и Федериче на стороне патологии. На этой стадии общее состояние больного не меняется, температура тела остается нормальной, если только речь не идет об ОРВИ или гриппе, явившихся причиной заболевания. В данной ситуации констатируется острый евстахиит. При проведении лечения (иногда и без него) воспалительный процесс может на этом окончиться в течение 3—5 дней, но может и перейти в следующую стадию заболевания. • Стадия острого катарального воспаления в среднем ухе характеризуется полнокровием сосудов слизистой оболочки барабанной полости и барабанной перепонки вследствие значительного понижения давления в полостях среднего уха. На этой стадии часто возникает асептическое воспаление в среднем ухе с образованием серозного экссудата. Аутофония перестает беспокоить пациента вследствие заполнения барабанной полости экссудатом. Нарастают шум в ухе и понижение слуха по типу кондуктивной тугоухости. У пациента на этой стадии воспаления появляется боль в ухе вследствие сдавления болевых рецепторов экссудатом и отечной слизистой оболочкой. При отоскопии (рис. 9.2, б) барабанная перепонка гипере- мирована, в этих случаях в первую очередь возникает полнокровие сосудов в ненатянутой части барабанной перепонки и вокруг рукоятки молоточка. Очень быстро гиперемия становится тотальной, возникает отек перепонки. Результаты ка- мертонального исследования слуха аналогичны таковым в первой стадии заболевания. Общее состояние больного ухудшается, температура тела повышается до субфебрильной. Вторая стадия продолжается 2—3 дня, энергичные лечебные меры в этой стадии могут привести к абортивному течению заболевания. • Гнойная доперфоративная стадия острого воспаления в среднем ухе обусловлена накоплением экссудата и выходом форменных элементов (нейтрофилов) из капилляров слизистой оболочки. На этой стадии боль в ухе резко усиливается и приобретает характер нестерпимой так называемой «дистантной оталгии», она иррадиирует по ветвям тройничного нерва в зубы, глотку, шею, глаз. Боль является доминирующим симптомом данной стадии отита и усиливается при глотании, сморкании, чиханье и кашле, поскольку при этом еще больше повышается давление в барабанной полости. При пальпации сосцевидного отростка в данной фазе воспаления может отмечаться болезненность за счет реактивного периостита (воспаления надкостницы в области отростка). Увеличивается понижение слуха. Шум в ухе приобретает пульсирующий характер по причине значительного увеличения в объеме слизистой оболочки и выраженным полнокровием ее сосудов. Отоскопически наряду с яркой гиперемией и отечностью определяются (в отличие от предыдущих стадий) выбухание, возможна пульсация барабанной перепонки (рис. 9.2, в). Нередко наружный эпидермальный слой перепонки отторгается (тотально или участками), что может имитировать серовато-белый цвет перепонки, приводя врача к ложному заключению. Опознавательные знаки барабанной перепонки не определяются. Следует особо заметить, что на этом фоне у ряда больных могут иметь место сомнительные результаты камертональных тестов (Вебера, Бинга и Федериче). Это, как правило, свидетельствует о появлении нейросенсорного компонента в картине тугоухости за счет интоксикации рецепторных заболеваний ушного лабиринта. Данная стадия острого отита чрезвычайно опасна развитием осложнений вследствие перемещения гнойного экссудата, находящегося под повышенным давлением в барабанной полости, в ячеистую систему сосцевидного отростка, во внутреннее ухо, а также в полость черепа — мастоидита, острого диффузного лабиринта, абсцесса мозга и вторичного отогенного гнойного менингита. Общее состояние пациента на этом фоне резко ухудшается. Температура тела достигает фебрильных цифр. Определяются выраженные изменения в клиническом анализе крови: лейкоцитоз со сдвигом формулы белой крови влево, увеличение СОЭ. III стадия, пик заболевания, формируется в течение 3—4 дней. Остановить, абортировать воспалительный процесс уже нельзя (как в предыдущих стадиях). Однако значительно уменьшить развитие патологических деструктивных и продуктивных процессов можно и нужно адекватным лечением. • Постперфоративная стадия острого гнойного воспаления в среднем ухе знаменуется появлением перфорации, истечением гноя в наружный слуховой проход и постепенной нормализацией общего состояния. Основной жалобой больного на этой стадии воспаления являются гноетечение из уха (оторея), снижение слуха и шум в ухе. Боль на этой стадии заболевания значительно ослабевает. При отоскопии в наружном слуховом проходе обнаруживается достаточное количество гноя, по удалении которого обозревается перфорация барабанной перепонки, возникшая спонтанно. Она может быть округлой с большим или меньшим расплавлением самой ткани перепонки обычно в задних квадрантах или щелевидной формы. Зачастую виден пульсирующий световой рефлекс в области перфорации за счет передаточной пульсации с полнокровной слизистой оболочки среднего уха на поступающий в слуховой проход гнойный экссудат (рис. 9.2, г). В этом случае обычно регистрируется токсическое поражение рецепторов ушного лабиринта: камерто- нальные тесты регистрируют в течение небольшого периода нарушения нейросенсорных элементов слуха больного уха. Четвертая стадия продолжается в течение 3—4 дней. • Стадия репарации (рубцевания) характеризуется инволюцией симптоматики острого среднего отита и восстановлением общего состояния. Вслед за прекратившимся гноетечением происходит закрытие щелевидной перфорации рубцом после гранулирования ее краев. Когда края перфорации далеко отстоят друг от друга, перфорация не закрывается, что требует незамедлительных лечебных мероприятий. Единственной жалобой пациентов на этой стадии заболевания может быть слуховой дискомфорт (ощущение заложенности уха, шум в нем, пощелкивание и потрескивание в ухе при зевании, глотании, кашле и сморкании). Отоскопическая картина (рис. 9.2, д) характеризуется постепенным замещением грануляционной ткани в области краев перфорации рубцом. В месте рубцевания в дальнейшем могут образовываться петрификаты. Барабанная перепонка в остальных отделах, как правило, мутная, соотношение опознавательных знаков ее может быть изменено (признаки втяже- ния мембраны). Камертональные тесты могут быть нормальными, однако наличие латерализации звука в опыте Вебера подсказывает врачу, что необходимы лечебные мероприятия, а также тональная аудиометрия и тимпанометрия с целью выявления проходимости слуховой трубы и остаточного вязкого серозного экссудата в барабанной полости. Пятая стадия завершается в течение 3—5 дней. В ряде случаев течение острого гнойного среднего отита продолжается не 10—14 дней, как обычно, а может затянуться до 4 нед, после чего его нужно уже считать хроническим и внести соответствующую коррекцию в лечение. Лечение острого среднего отита должно быть адекватно каждой из названных стадий. На I стадии (острого евстахиита) проводят фармакотера- певтическую санацию полости носа, околоносовых пазух и носоглотки в случае наличия провоцирующей патологии (ринит, синуит, назофарингит). Далее необходимо восстановить функции (физиологическое состояние) слуховой трубы посредством ежедневной катетеризации (методика см. «Методы исследования ЛОР-органов»). При катетеризации и продувании слуховой трубы восстанавливается давление в полости среднего уха, после чего через катетер вводят растворы корти- костероидов с целью купирования отека слизистой оболочки трубы. Следует использовать водные растворы препаратов, но не эмульсии (солукортеф, дексазон, дексаметазон). Применение суспензии нарушает функцию мерцательного эпителия трубы, а при попадании в барабанную полость способствует рубцеванию суставов слуховых косточек. От продувания слуховой трубы по Политцеру следует отказаться в связи с немалой вероятностью опосредованного (через носоглотку) инфицирования здоровой слуховой трубы. После катетеризации непременно выполняют пневмомассаж барабанной перепонки по Зигле, для чего используют пневматическую воронку Зигле, снабженную эластической насадкой для тесного контакта с кожей слухового прохода. С помощью баллончика, подведенного к воронке, сгущают и разрежают воздух в слуховом проходе, наблюдая при этом через линзу за движениями барабанной перепонки. Из средств медикаментозного лечения на этой стадии мы рекомендуем сосудосуживающие (отривин, нафтизин, галазолин и т.д.) или вяжущие (при обильной назальной секреции) капли в нос. Вливать нужно по 5 капель на стороне больного уха, 4—5 раз в день, запрокидывая голову и затем поворачивая ее на больную сторону, чтобы препарат достиг глоточного устья слуховой трубы. Назначают УВЧ-терапию на зачелюст- ную область и тубус-кварц на заднюю стенку глотки. Во II стадии развития острого катарального среднего отита ежедневно проводят катетеризацию слуховой трубы с введением кортикостероидов вместе с антибиотиком (пенициллин, аугментин, цефазалин и т.д.). Однако от пневмомас- сажа по Зигле приходится отказаться в силу болезненности данной процедуры. Больным также выполняют эндауральный микрокомпресс по Цытовичу: в наружный слуховой проход вводят тонкую ватную или марлевую турунду, смоченную ос- мотолом (смесью 70 % этилового спирта и глицерина в равных частях с добавлением резорцина до 2 % состава); наружное отверстие слухового прохода обтурируют ватой, пропитанной вазелиновым маслом либо жирной мазевой основой. Данный компресс обладает дегидратирующим, согревающим и болеутоляющим действием, его оставляют в ухе на 24 ч. Кроме того, благотворное влияние окажет обычный заушный компресс (полуспиртовой, водочный), который накладывают на 6 ч. Для перорального применения рекомендуют препараты, содержащие парацетамол или ибупрофен (колдрекс, ну- рофен) и обладающие противовоспалительной, жаропонижающей, противоотечной и болеутоляющей активностью. В III стадии острого среднего отита (гнойного доперфора- тивного воспаления) необходимо проводить лечебную тактику, принятую во II стадии, а фармакотерапию дополнить назначением антибиотика широкого спектра действия, например аугментина. По данным мировой литературы, этот препарат, состоящий из амоксициллина (антибиотика пенициллинового ряда) и клавулановой кислоты (блокатор бактериальной пени- циллиназы), зарекомендовал себя адекватно при лечении острого гнойного среднего отита. Может быть назначен какой- либо другой подходящий антибиотик (рулид, цедекс, цефазо- лин, амоксиклав, таваник и др.). Целесообразно использование солпадеина, содержащего парацетамол: данное средство обладает значительной анальгетической активностью за счет комбинации парацетамола с кодеином и кофеином. При появлении выбухания барабанной перепонки необходимо проведение парацентеза по общепринятой схеме. Предварительно для обезболивания выполняют меатотимпанальную (интрамеаталь- ную) инъекцию 1,0 мл 2 % раствора лидокаина. Разрез барабанной перепонки делают в задних ее квадрантах через всю толщу. Глубина вкола не должна превышать 1,0—1,5 мм, поскольку при более глубоком введении иглы можно поранить медиальную (промонториальную) стенку. Длина разреза составляет 3—4 мм (рис. 9.3). После этого в слуховой проход вводят турунду с осмотолом. Особенно тщательно в III стадии острого отита необходимо следить за появлением признаков осложнения заболевания (см. «Отогенные внутричерепные осложнения», «Мастоидит», «Лабиринтит», «Нейросенсорная тугоухость»). В этих случаях срочно проводят соответствующие лечебные мероприятия. После парацентеза или самопроизвольно возникшей перфорации в барабанной перепонке заболевание переходит в IV стадию острого постперфоративного гнойного среднего отита. Пациентам на этой стадии заболевания необходима катетеризация слуховой трубы с введением кортикостероидов вместе с антибиотиком. До тех пор пока не будет восстановлена функциональная активность трубы, дренажную и вентиляционную функции будет выполнять перфорация барабанной перепонки. В связи с имеющейся отореей необходим тщательный ежедневный туалет слухового прохода с целью опорожнения его от гнойного экссудата, для чего используют специальный ушной зондик с нарезкой, на который навинчивают неболь- б Рис. 9.3. Парацентез а — парацентезные иглы; б — модификация разреза при парацентезе шой кусочек ваты. На данной стадии острого среднего отита появляется дополнительный путь введения лекарственного препарата — транстимпанальный, т е через перфорацию барабанной перепонки: лекарственный состав в количестве около 2 мл в теплом виде вливают в слуховой проход и повторным прижатием козелка пальцем осторожно проталкивают внутрь в течение 5—10 с, при этом больной часто сообщает о появлении вкуса лекарства во рту Транстимпанально вводят антибиотики широкого спектра действия, не обладающие свойством кристаллизации в небольших по объему полостях и не дающие ототоксический эффект (цефалоспорин, аугментин). Хорошим антимикробным, анестезирующим и регенерирую- щим действием обладает димексид, его вливают в ухо в 30 % (или 50 %) растворе. Он сочетается с кортикостероидами и антибиотиками. В тех случаях, когда гноетечение упорно продолжается, необходимо прибегнуть к исследованию гнойного экссудата на видовой состав микрофлоры и чувствительность ее к антибактериальным препаратам. Транстимпанально вводят препарат с учетом полученных данных. Из препаратов общего действия мы рекомендуем колдрекс, нурофен или солпа- деин, что диктуется выраженностью общей симптоматики заболевания и местного болевого симптома. Также необходимо использование назальных капель, в проведении системной антибиотикотерапии на этой стадии заболевания большого смысла нет. Однако нужно иметь в виду, что общая антибио- тикотерапия должна продолжаться не менее 5—7 дней. Следует иметь в виду, что использование 3 % спиртового раствора борной кислоты, а также ушных капель отипакс, отофа и др. при наличии перфорации в барабанной перепонке может иметь неприятные последствия: возникает сильная боль в ухе вследствие резкого раздражения слизистой оболочки барабанной полости. Кроме того, смоченные спиртом края перфорации омозолевают, образование грануляций прекращается, перфорация не зарастает. В Vстадии острого среднего отита (при адекватности лечения в первых четырех стадиях) рубцевание перепонки происходит самопроизвольно, полностью восстанавливаются все функции уха. Однако в этой стадии имеется опасность хрони- зации воспаления в среднем ухе — переход его в гнойную форму или развитие адгезивного рубцового процесса в барабанной полости; иногда сразу после окончания острого среднего отита (или спустя несколько дней) появляются симптомы мастоидита. При вялом рубцевании перфорации может быть местно использован полупроводниковый лазер типа «Узор» с длиной волны излучения 0,890 мкм и проникающей способностью до 7 см. Курс лечения включает 5—6 ежедневных сеансов продолжительностью 5 мин. Местно могут быть использованы настойка йода и 40 % раствор нитрата серебра для прижигания краев перфорации с целью стимуляции роста грануляций и образования рубцов в этой зоне. В случае неэффективности названных мероприятий приходится прибегать в последующем к пластическому закрытию перфорации — ми- рингопластике (см. раздел «Тимпанопластика»). При наличии признаков кондуктивной тугоухости и неблагоприятной тим- панограмме при восстановлении целостности (рубцевании) барабанной перепонки необходима катетеризация слуховой трубы (10 ежедневных сеансов) с введением литических ферментов (трипсин, химотрипсин), деликатного пневмомассажа перепонки после катетеризации, курса электрофореза лидазы на область больного уха 10 сеансов. Правильные и своевременные постадийные диагностические и лечебные мероприятия при остром среднем отите являются основными мерами профилактики осложнений. Все же в ряде случаев острый средний отит не заканчивается выздоровлением, а оставляет после себя спаечный процесс в барабанной полости (адгезивный средний отит), сухую перфорацию в барабанной перепонке (сухой перфоративный средний отит), гнойную перфорацию (хронический гнойный средний отит), таким образом осложняясь новым уже хроническим заболеванием в среднем ухе, имеющим свой патогенез и клиническую картину. Кроме того, хотя и в редких случаях, острый средний отит может осложниться острыми местными (мастоидит, лабиринтит, петрозит и т.д.) или общими (менингит, сепсис, тромбоз венозного синуса, абсцесс мозга) заболеваниями, представляющими угрозу для здоровья и жизни больного. Дата добавления: 2015-02-06 | Просмотры: 1629 | Нарушение авторских прав |