|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Серная пробка. Серная пробка (cerumen) чаще бывает при повышенной функции желез, находящихся в перепончато-хрящевом отделе наружного слухового прохода
Серная пробка (cerumen) чаще бывает при повышенной функции желез, находящихся в перепончато-хрящевом отделе наружного слухового прохода. Серная пробка представляет собой конгломерат засохшего (реже вязкого) секрета желез кожи слухового прохода и спущенного эпидермиса. При нормальной деятельности желез ушная сера, засыхая в корочки, свободно удаляется из перепончато-хрящевого отдела слухового прохода смещением передней стенки движениями в нижнечелюстном суставе при разговоре и жевании. Попытки самостоятельного удаления серы шпильками, спичками и т.д. часто приводят к проталкиванию ее в костный отдел слухового прохода, где она скапливается и фиксируется. Факторами, приводящими к накоплению серы в слуховом проходе, являются его узость и извилистость, повышенная вязкость серы, что способствует задержке ее на стенках слухового прохода. Серная пробка может заполнять часть просвета слухового прохода или полностью обтурировать его. Цвет серной пробки различен — от желтоватого до темно-коричневого; по консистенции она бывает мягкой, плотной и каменистой. При длительном нахождении в слуховом проходе эпидермоид- ная пробка высыхает, становится плотной и прочно фиксируется к стенкам, вызывая иногда пролежни. Клиническая картина. Ведущий, а нередко единственный симптом серной пробки — снижение слуха. Слуховой проход в наружном отделе обтурируется серными массами полностью. Ухудшение слуха часто наступает после
попадания воды в ухо, хотя до этого слух был нормальным. Механизм тугоухости в данном случае довольно прост: вода, пойав в ухо, вызывает набухание серы, которая до того времени не полностью обтурировала слуховой проход, или вода мгновенно закрыла оставшийся маленький просвет в нем. В этот же момент появляются шум в ухе и аутофония (восприятие собственного голоса заложенным ухом); возможны головокружение, головная боль, тошнота, нарушение сердечной деятельности. Диагностика основывается на жалобах, анамнезе, данных отоскопии. При осмотре наружного слухового прохода видна серная масса, закрывающая его просвет.
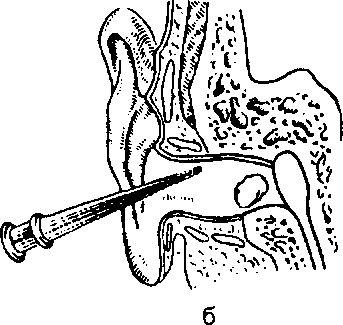
Лечение. Эффективным методом лечения является промывание наружного слухового прохода (рис. 9.1), которое производят с соблюдением ряда правил. Перед тем как приступить к промыванию, следует установить, не было ли до этого у больного заболевания уха, после чего могла остаться сухая перфорация барабанной перепонки. Промывание уха в этих условиях опасно, так как попадание воды в среднее ухо через перфорацию в барабанной перепонке может вызвать обострение процесса и возобновление гноетечения. В таких случаях серную пробку удаляют сухим путем при помощи зонда с крючком. Удаление пробки промыванием легче проходит в тех случаях, когда нет полной обтурации слухового прохода. Для промывания применяют теплую воду, имеющую температуру, близкую к температуре тела (37 0C). В противном случае возможно раздражение лабиринта (головокружение, тошнота и т.д.). После процедуры нужно осмотреть барабанную перепонку. Остатки воды в ухе удаляют стерильными ту- Мягкие пробки удаляют сразу промыванием, твердые рекомендуется предварительно (в течение 2—3 дней) размягчить вливанием в ухо 3 раза в день на 10—15 мин содоглицерино- вых капель, подогретых до температуры тела. Перед вливанием капель больного следует предупредить, что в результате действия капель слух может ухудшаться за счет набухания серы. 9.2. Воспалительные заболевания среднего уха Патологические процессы, возникающие в различных отделах среднего уха, весьма разнообразны. Полиморфность патогенеза зависит от особенностей анатомии и физиологии этого органа, патологического агента, иммунологического состояния и т.д. В зависимости от длительности заболевания различают острые и хронические процессы, применительно к стадиям воспаления — катаральные, серозные и гнойные формы среднего отита. Среди трех полостей (отделов) среднего уха (барабанная полость, слуховая труба, клетки сосцевидного отростка) наиболее часто острое воспаление возникает в барабанной полости и в слуховой трубе, реже — в сосцевидном отростке. При этом нужно иметь в виду, что острое воспаление всегда распространяется на все отделы среднего уха, но в одном из отделов оно выражено преимущественно, в остальных — в значительно меньшей мере. Однако обший термин «острый средний отит» принято относить только к воспалению в барабанной полости. Соответственно преимущественное развитие острого воспаления в слуховой трубе называют евстахиитом (реже — острым катаральным или серозным средним отитом, туботим- панитом, тубоотитом), в сосцевидном отростке — мастоидитом. Нередко встречается одновременное резкое выраженное течение воспалительного процесса в двух и даже трех отделах среднего уха, в этих случаях применяют соответствующие названные термины. Следовательно, в диагностике и лечении заболевания рассматривать изолированно острое воспаление в слуховой трубе и барабанной полости не представляется возможным, поскольку нарушение дренажной, защитной и вентиляционной функций слуховой трубы при остром евстахиите всегда влечет за собой острые структурно-функциональные нарушения и в других полостях среднего уха и требует соответствующей оценки и терапии. Дата добавления: 2015-02-06 | Просмотры: 1085 | Нарушение авторских прав |
 Рис. 9.1. Промывание уха.
а — общий вид; б — схема правильного промывания.
Рис. 9.1. Промывание уха.
а — общий вид; б — схема правильного промывания.