 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Острый стеноз гортаниОстрое сужение дыхательного пути в области гортани немедленно вызывает тяжелое нарушение всех основных функций жизнеобеспечения вплоть до полного их отключения и смерти больного. Острый стеноз возникает внезапно или в сравнительно короткий промежуток времени. Он является симптомом многих заболеваний. Этиология. Основными патофизиологическими факторами, которые немедленно нужно оценить при остром стенозе гортани, являются степень недостаточности внешнего дыхания и реакции организма на кислородное голодание. При стенозе гортани начинают действовать следующие приспособительные механизмы (компенсаторные и защитные). В основе патологии лежат гипоксия и гиперкапния, которые нарушают трофику тканей, в том числе мозговой и нервной, что приводит в возбуждение хеморецепторы кровеносных сосудов, верхних дыхательных путей и легких. Это раздражение концентрируется в соответствующих отделах центральной нервной системы, и как ответная реакция происходит мобилизация резервов. Резервы, или приспособительные механизмы, имеют меньше возможностей сформироваться при остром развитии стеноза, что может обусловить паралич той или иной жизненной функции. К приспособительным реакциям относятся дыхательные, гемодинамические, кровяные и тканевые. Дыхательные проявляются одышкой, которая ведет к увеличению легочной вентиляции, в частности, происходит углубление или учащение дыхания, привлечение к выполнению дыхательного акта дополнительных мышц — спины, плечевого пояса, шеи. К ге- модинамическим компенсаторным реакциям относятся тахикардия, повышение сосудистого тонуса, что увеличивает минутный объем крови в 4—5 раз, ускоряет кровоток, повышает артериальное давление, выводит из депо кровь. Все это усиливает питание мозга и жизненно важных органов, тем самым уменьшает дефицит кислорода, улучшает выведение шлаков, возникших в связи со стенозом гортани. Кровяными и сосудистыми приспособительными реакциями являются мобилизация эритроцитов из селезенки, повышение проницаемости сосудов и способности гемоглобина полностью насыщаться кислородом, усиление эритропоэза. Увеличивается способность ткани поглощать из крови кислород, отмечается частичный переход на анаэробный тип обмена в клетках. Все эти механизмы в определенной степени уменьшают гипоксию и гиперкапнию; недостаточность легочной вентиляции может компенсироваться при условии поступления в легкие какого-то минимума воздуха, который является индивидуальным для каждого больного. Нарастание стеноза в этих условиях быстро вызывает патологические реакции: нарушается механическая функция левого желудочка сердца, появляется гипертензия в малом круге, истощается дыхательный центр, резко нарушается газообмен. Возникает метаболический ацидоз, парциальное давление кислорода падает, снижаются окислительные процессы, гипоксия и гиперкапния не компенсируются. Причинами острого стеноза гортани могут быть местные воспалительные заболевания: отек гортани, острый инфильт- ративный и абсцедирующий ларингит, хондроперихондрит гортани, гортанная ангина; местные невоспалительные процессы: различные виды травм (гематома), инородные тела и т.д.; острые инфекционные заболевания: грипп, корь, скарлатина, дифтерия и т.д.; общие заболевания организма: болезни сердца, сосудов, легких, почек и др. Клиническая картина довольно характерна. В зависимости от степени стеноза появляется шумное напряженное дыхание; при осмотре наблюдается западение надключичных ямок, втяжение межреберных промежутков, нарушение ритма дыхания. Все это связано с нарастанием отрицательного давления в средостении при вдохе. У больного с выраженным стенозом появляются страх, двигательное возбуждение (он мечется, стремится бежать), наступает гиперемия лица, потливость, нарушаются сердечная деятельность, секреторная функция желудка и мочевыделительная функция почек. В случае продолжения стеноза возникают учащение пульса, цианоз губ, носа и ногтей. Это связано с накоплением в организме углекислоты. Одновременно нарастает инспиратор- ная одышка. В течение острого стеноза можно выделить 4 стадии: I — компенсации; II — субкомпенсации; III — декомпенсации; IV — асфиксии. В стадии компенсации наблюдается урежение и углубление дыхания, укорочение или выпадение пауз между вдохом и выдохом, уменьшение числа пульсовых ударов. Ширина голосовой щели в пределах 6—7 мм. В покое недостатка дыхания нет, при ходьбе — одышка. В стадии субкомпенсации в покое появляется инспиратор- ная одышка с включением в акт дыхания вспомогательных мышц; при этом отмечаются втяжение межреберных промежутков, мягких тканей яремной и надключичных ямок, в покое заметен стридор (дыхательный шум); бледность кожи, беспокойное состояние больного. Пульс учащен, напряжен, артериальное давление нормальное или повышенное. Ширина голосовой щели в пределах 4—5 мм. В стадии декомпенсации дыхание становится поверхностным, частым, резко выражен свистящий стридор, больной занимает вынужденное полусидячее положение, руками старается держаться за спинку кровати или другой предмет (это фиксирует грудную клетку и улучшает работу дыхательной мускулатуры). Гортань совершает максимальные экскурсии. Лицо приобретает бледно-синюшный цвет, появляются потливость, цианоз губ, кончика носа, ногтевых фаланг, пульс становится частым, нитевидным, артериальное давление снижено, ширина голосовой щели 2—3 мм. В стадии асфиксии при остром стенозе гортани дыхание становится прерывистым или прекращается совсем. Ширина голосовой щели в пределах 1 мм. Отмечается резкое падение сердечной деятельности, пульс частый, нитевидный, нередко не прощупывается, кожные покровы бледно-серого цвета за счет спазма мелких артерий. В короткое время (1—3 мин) наступают потеря сознания, экзофтальм, непроизвольное мочеиспускание, дефекация и быстрая остановка сердца. Важно отметить, что быстрое стенозирование усугубляет тяжесть общего состояния, так как не успевают развиться компенсаторные механизмы. Диагностика. Прежде всего определяется функция внешнего дыхания. Далее, при наличии анамнестических данных, указывающих на причину затрудненного дыхания, а также соответствующей ларингоскопической картины диагноз затруднений не представляет. У детей гортань осматривают с помощью прямой ларингоскопии. Дифференцировать острый стеноз следует от ларингоспазма, истерии, бронхиальной астмы, уремии. Лечение проводят в зависимости от причины и стадии острого стеноза. При компенсированной и субкомпенсиро- ванной стадиях, когда причина может быть устранена консервативно, возможно применение медикаментозного дестенозц- рования, схема которого изложена в разделе о лечении отеков гортани. В любом случае при наличии отека показано введение преднизолона 30—60 мг, лазикса 80 мг внутримышечно. При декомпенсированном стенозе (III стадия) необходима срочная трахеостомия, в стадии асфиксии (IV) срочно производят коникотомию, а затем трахеостомию (поскольку трахеотомическую трубку в гортани держать нельзя из-за быстрого развития хондрита). Трахеостомию выполняют после предварительной местной анестезии 1 % раствором новокаина, вводимого в подкожную клетчатку и в мягкую ткань шеи до трахеи по бокам от срединной линии. Скальпелем делается вертикальный срединный разрез кожи, подкожной клетчатки от нижнего края щитовидного хряща протяженностью 6 см. Разрез кожи может быть горизонтальным на уровне 2—3 полуколец трахеи, последующий ход операции однотипен. Далее мягкие ткани раздвигают по средней линии тупым путем, перешеек щитовидной железы смещается тупо либо (чаще) пересекается между лигатурами. Освобождается передняя стенка трахеи. С помощью шприца с иглой в трахею вводят 0,5 мл 1—2 % раствора дикаина. При выполнении верхней трахеостомии рассекают II и III полукольца трахеи, средней — III и IV и нижней — IV и V. Затем в передней стенке трахеи выкусывается (или вырезается) окошко размером 0,7—0,8 см. В сформированную таким образом стому вводят трахеотомическую трубку (рис. 8.4). Выполненная таким образом операция называется трахеостомия. Серьезным недостатком ее является большая раневая поверхность — от кожи до слизистой оболочки трахеи, при этом в первые же дни формируется довольно глубокий (4—5 см) трахеотомический канал. Это затрудняет введение трахеотомической трубки в момент операции и особенно в последующее время, может быть причиной непопадания ее конца в отверстие в трахее, значительно ухудшает заживление раны. В связи с этим принято после выполнения трахеотомии подшивать кожные края раны к краю отверстия в трахее шелковыми швами через всю толщину стенки трахеи, т.е. сформировывать трахеостому.
Рис. 8.4. Продолжение в — рассечена белая линия шеи 1 — верхняя щитовидная вырезка; 2 — перстневидная артерия, 3 — перстневидный хрящ; 4 — перстнетрахеальная связка; 5 — нижняя щитг ид пая вена; 6 — перешеек щитовидной железы, 7 — перст невидная мышца; 8 — щитовидный хрящ Основными осложнениями трахеостомии могут быть: а) геморрагия с последующей аспирационной пневмонией, поэтому необходим тщательный гемостаз лигированием сосудов; б) формирование трахеопищеводного свища, что может произойти в момент вскрытия трахеи при глубоком (более 1 см) погружении скальпеля в нее; в) подкожная эмфизема, при ко- -«=----------------------------- Рис. 8.4. Трахеостомия.
а — виды трахе томии 1 — верхнял, 2 — нижняя; 3 — средняя б — положение больного. Pa.;ечены кожа, подкожная клетчатка и подкожные мышцы шеи, желобоватый зонд введен под фасции белой линии шеи: 1 — верхняя щитовидная вырезка, 2 — желобоватый зонд; 3 — белая линия шеи; 4 — срединная вена шеи
торой распускают кожные швы, а в случае, если эмфизема продолжает нарастать, вводят через трахеостому трубку с раз- дувной манжеткой. Коникотомию выполняют поперечным разрезом сразу через все слои в области щитоперстневидной мембраны После восстановления дыхания тут же накладывают трахеостому, а первый разрез послойно зашивают. Нередки случаи, когда отсрочка операции (даже на несколько минут) невозможна из-за катастрофического нарушения внешнего дыхания. В этих условиях врач обязан производить срочную операцию на месте, часто бывает и так, что операция делается в сидячем положении, поскольку иное положение усугубляет стеноз. В тяжелых случаях операция выполняется без анестезии.
д — введенная.-рахсостомическая трубка: 1 — диафрагма рта; 2 — щитоподъ ■ язычная связка 3 — верхняя щитовидная вырезка 4 — «коническая» связка; 5 — трахея; 6 — перешеек щитовидной железы (сме. ich кверху); 7 — нижние щитов] яньщ вены; 8 — щитоперстневидная мышца: 9 — груд юподъязычная мышца, 10 — лопаточно-подъязычная мышца. Интубацию в настоящее время делают редко, так как применение ее при больших объемных процессах в гортани затруднено. В целом по эффективности она уступает трахеосто- мии. Однако в условиях реанимационного отделения возможно применение интубации эластическими трубками для эндотчахеального наркоза, которые не следует держать более 3 дней, так как могут возникнуть пролежни с последующим рубцеванием и деформацией тканей гортани. Дата добавления: 2015-02-06 | Просмотры: 1795 | Нарушение авторских прав |



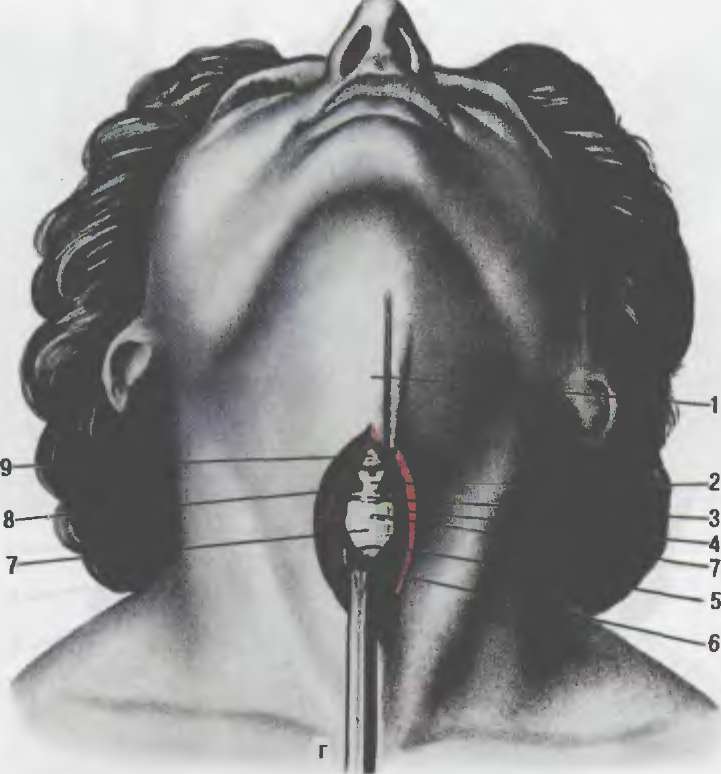 Рис. 8.4. Продолжение.
г — перешеек щитовидной жел~зы смещен книзу 1 — верхнещитивидная вырезка; 2 — коническая связка; 3 — дужка перстневидного хряща. 4 — грудино- подъязычная мышца, 5 — фасция шеи; 6 — перешеек i гговидной желе 1ы, 7 — I и II кольца трахеи, 8 — перстнещитовидная мышца; 9 — щитовидный хрящ
Рис. 8.4. Продолжение.
г — перешеек щитовидной жел~зы смещен книзу 1 — верхнещитивидная вырезка; 2 — коническая связка; 3 — дужка перстневидного хряща. 4 — грудино- подъязычная мышца, 5 — фасция шеи; 6 — перешеек i гговидной желе 1ы, 7 — I и II кольца трахеи, 8 — перстнещитовидная мышца; 9 — щитовидный хрящ
 Рис. 8.4. Продолжение.
Рис. 8.4. Продолжение.