 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Геморрагические диатезы: этиология, патогенез, классификация. Клиника, диагностика и лечение тромбоцитопенической пурпурыГеморрагические диатезы – патологические состояния, характеризующиеся повышенной кровоточивостью в результате недостаточности одного или нескольких элементов гемостаза. Этиопатогенетическая классификация геморрагических диатезов: а) наследственные – связаны с генетически детерминированными патологическими изменениями сосудистой стенки, аномалиями мегакариоцитов, тромбоцитов, адгезивных белков плазмы и плазменных факторов свертывающей системы крови. б) приобретенные – обусловлены следующими причинами: 1) вследствие первичного поражения сосудистой стенки: наследственная геморрагическая телеангиэктазия Рандю-Ослера; геморрагический васкулит Шенлейна-Геноха; синдром Элерса-Данло, гиповитаминозы С и В и др. 2) вследствие первичного поражения мегакариоцитарно-тромбоцитарного ростка: 1. тромбоцитопении (идиопатическая тромбоцитопеническая пурпура, повышенное потребление тромбоцитов при ДВС, перераспределение тромбоцитов и их депонирование в селезенке) 2. тромбоцитопатии (тромбастения Глянцмана, болезнь фон Виллебранда) 3) вследствие нарушения свертывания крови (коагулопатии): витамин К-зависимые (при недостаточности функции печени, нарушении всасывания витамина К, алиментарной недостаточности витамина К и др.); печеночная недостаточность с дефицитом факторов свертывания и др.; патологические ингибиторы свертывания («волчаночный антикоагулянт») 4) вследствие комплексных нарушений различных звеньев свертывающей системы: острые синдромы диссеминированного внутрисосудистого свертывания Типы кровоточивости: 1) капиллярный (микроциркуляторный, петехиально-пятнистый, синячковый) – петехиальные высыпания, синяки и экхимозы на коже и слизистых; часто сочетается с кровоточивостью слизистых - носовыми кровотечениями, меноррагиями (тромбоцитопении, тромбоцитопатии) 2) гематомный – болезненные, напряженные кровоизлияния в подкожную клетчатку, мышцы, крупные суставы, брюшину и забрюшинное пространство; иногда почечные и желудочно-кишечные кровотечения (гемофилия А и В) 3) смешанный капиллярно-гематомный (синячково-гематомный) – петехиально-синячковые высыпания в сочетании с обширными плотными кровоизлияниями и гематомами; кровоизлияния в суставы не характерны 4) васкулитно-пурпурный – геморрагические или эритематозные (на воспалительной основе) высыпания различной величины; легко возникают в местах сдавления кожи поясом, носками (васкулиты) 5) ангиоматозный – упорные, строго локализованные и привязанные к локальной сосудистой патологии кровотечения (телеангиэктазии, гематомы)
В норме количество тромбоцитов 150-450/мкл, минимальный их уровень – критическая цифра Франка – 30/мкл (ниже нее можно ожидать спонтанных геморрагий). Этиология идиопатической тромбоцитопенической пурпуры неизвестна, в основе патогенеза – фиксация на поверхности тромбоцитов IgG, направленных против АГ собственных тромбоцитов ® усиление фагоцитоза тромбоцитов макрофагами селезенки и печени ® повышенное разрушение тромбоцитов, укорочение продолжительности их жизни (с 7-10 дней в норме до нескольких часов) Различают острую (обычно у детей 2-6 лет, длится не более 6 мес, характерны быстрое, внезапное начало, выраженный геморрагический синдром с последующим спонтанным выздоровлением или ремиссией) и хроническую (у врослых, длится несколько лет) формы заболевания. Клиника хронической формы идиопатической тромбоцитопенической пурпуры. - заболевание наиболее характерно для женщин, развивается постепенно, исподволь, носит хронический, рецидивирующий характер со сменой периодов обострения периодами ремиссии различной длительности - геморрагический синдром: а) кровоточивость петехиально-пятнистого типа в виде кожных геморрагий, локализующихся чаще всего на передней поверхности туловища, верхних и нижних конечностях, в местах инъекций; цвет геморрагических высыпаний меняется в зависимости от давности их появления: вначале пурпурно-красный, затем голубоватый, зеленоватый, желтый («цветение синяков») б) кровотечения из слизистых оболочек: носовые, десневые, полименорея, при тяжелом течении – почечные (макрогематурия), легочные (кровохарканье), желудочно-кишечные (мелена, рвота «кофейной гущей») и др. кровотечения - могут наблюдаться внутримозговые и субарахноидальные кровоизлияния, кровоизлияния в склеру или сетчатку глаза, тяжелые кровотечения после тонзиллэктомии, экстракции зуба, во время операции и родов - при частых и обильных кровотечениях - признаки постгеморрагической анемии (бледность кожи и видимых слизистых и др.) Диагностика тромбоцитопенической пурпуры: 1. ОАК: снижение общего количества тромбоцитов < 100*109/л, их морфологические изменения (анизоцитоз, пойкилоцитоз и шизоцитоз); преобладают тромбоциты больших размеров (3-4 нм в диаметре), встречаются тромбоциты малых размеров и фрагменты тромбоцитов («микрочастицы»); гипохромная анемия; умеренный нейтрофильный лейкоцитоз со сдвигом влево после обильной кровопотери 2. Исследование гемостаза: увеличение времени кровотечения (до 15 мин и более при норме 2,0-7,5 мин); нарушение ретракции кровяного сгустка 3. Иммунограмма: повышенное содержание IgG к АГ тромбоцитов, увеличение циркулирующих иммунных комплексов Лечение тромбоцитопенической пурпуры: 1. Преднизолон или метилпреднизолон в начальной дозе 1 мг/кг/сут ® нет эффекта 5-7 дней ® увеличение дозы до 2-3 мг/кг/сут (возможна пульс-терапия метилпреднизолоном); длительность гормональной терапии от 1-4 месяцев до полугода, геморрагии купируются в первые дни лечения, а тромбоциты увеличиваются постепенно 2. При неэффективности ГКС в течение полугода – спленэктомия 3. При неэффективности спленэктомии – химиотерапия (винкристин, азатиоприн, циклофосфамид в сочетании с преднизолоном) 4. Возможно применение больших доз человеческого Ig в/в (сандоглобулин 0,25 г/кг, затем поддерживающая доза 0,5 мг/кг каждые 15 дней) – иммуноглобулин закрывает рецепторы макрофагов и те перестают поглощать тромбоциты 5. Плазмаферез для удаления АТ 6. Курсы лечения дициноном (этамзилатом) по 1,5 г/сут внутрь в течение 14 дней 7. Инфузии тромбоцитов не показаны и используются только по жизненным показаниям 63. Геморрагический васкулит: этиология, патогенез, клинические варианты, диагностика, лечение. Геморрагический васкулит (болезнь Шейлейна-Геноха) – васкулит, характеризующийся отложением в стенках мелких сосудов (артериолах, капиллярах, венулах) IgA-содержащих иммунных комплексов с характерными симметричными геморрагическими высыпаниями, артритом, абдоминальным синдромом и гломерулонефритом. Эпидемиология: 1-оме место среди системных васкулитов; чаще болеют дети и молодые люди до 20 лет Этиология геморрагического васкулита: а) лекарственная аллергия б) применение сывороток и вакцин в) укусы насекомых г) холодовая аллергия д) пищевая идиосинкразия (молоко, яйца, земляника и др.) Инфекционные агенты (чаще b-гемолитический стрептококк группы А, микоплазмы, вирусы) являются лишь разрешающим фактором, а не причинным. Патогенез геморрагического васкулита: иммунокомплексное воспаление с образованием циркулирующих иммунных комплексов (ЦИК) с IgA ® отложение ЦИК в микрососудах кожи и внутренних органов ® деструктивные и деструктивно-продуктивные микроваскулиты с множественными микротромбозами, увеличение проницаемости сосудистой стенки с выходом из сосудистого русла белков и эритроцитов Клиническая картина геморрагического васкулита: а) начало чаще острое, внезапное, с повышением температуры до субфебрильной, слабостью, недомоганием б) кожный синдром – ведущий клинический синдром, присутствующий у всех больных: - мелкопятнистая (2-3 мм в диаметре) симметричная склонная к слиянию геморрагическая сыпь, легко определяемая визуально и осязаема - сыпь чаще расположена на разгибательной поверхности верхних и нижних конечностей, на ягодицах, реже – на туловище и практически никогда – на слизистых, усиливается в вертикальном положении - элементы сыпи исчезают через 2-3 сут после появления - обычно наблюдаются 2-4 волны высыпаний, поэтому одновременно на коже присутствуют и старые, и свежие элементы (картина пестрого вида) - сливная пурпура может приводить к образованию геморрагических пузырей, которые затем вскрываются с образованием глубоких эрозий и язв в) суставной синдром – встречается у 2/3 больных, чаще у взрослых: - симметричное поражение крупных суставов, преимущественно нижних конечностей (коленный, голеностопный) с периартикулярным отеком, болью, ограничение функции, но без костных изменений - характерно сочетание артрита с миалгией и отеком нижних конечностей - длительность суставного синдрома 1-2 недели г) абдоминальный синдром – более, чем у 50% больных, возникает из-за отека и геморрагий в брюшину, стенку кишки (чаще поражается начальный и конечный отделы тонкой кишки, реже наблюдаются геморрагические и язвенно-некротические изменения в толстой кишке, поражение пищевода и желудка): - внезапное появление интенсивных болей в животе по типу кишечной колики, локализующихся в мезогастрии, схваткообразных, иногда сопровождающихся тошнотой, рвотой (в том числе и кровавой) - может развиться типичное желудочно-кишечное кровотечение с дегтеобразным стулом - осложнения: инвагинация (чаще у детей), кишечная непроходимость, перфорация с перитонитом - длительность абдоминального синдрома от суток до 10 д) почечный синдром – у 10-50% больных, чаще у взрослых: - гломерулонефрит обычно присоединяется в первые 4-6 недель после начала заболевания - ведущие проявления – изолированная макрогематурия или ее сочетание с умеренной протеинурией; нефротический синдром и АГ нехарактерны - при персистирующей гематурии и протеинурии возможно развитие ХПН е) легочной синдром - капиллярит межальвеолярных перегородок с кровоизлияниями в альвеолы: - кашель со скудным количеством мокроты, кровохарканье, одышка - несоответствие скудной аускультативной картины степени рентгенологических изменений (множественные инфильтраты в средних и нижних отделах) - иногда – геморрагический плеврит ж) поражение сердца - геморрагический перикардит, кровоизлияния в эндокард, на ЭКГ возможны инфарктные изменения з) поражение ЦНС - приступообразные головные боли, головокружения, плаксивость, раздражительность, при отеке оболочек – менингеальные симптомы, эпилептиформные припадки и др. Клинические варианты геморрагического васкулита: а) молниеносная форма – смерть через несколько дней от инсульта или кишечного кровотечения б) острая форма – от нескольких недель до нескольких месяцев; в исходе - выздоровление или рецидивирующее течение в) рецидивирующее течение – характерны рецидивы с периодами ремиссии различной продолжительности (от нескольких месяцев до года и более) Диагностика геморрагического васкулита: 1. Лабораторные данные неспецифичны: а) ОАК: умеренный лейкоцитоз со сдвигом влево, повышение СОЭ (при абдоминальной форме и особенно при ГН); нередко эозинофилия до 10-15%; тромбоциты в норме б) ОАМ: гематурия, протеинурия (при ГН) в) БАК: диспротеинемия в острый период за счет повышения IgA г) положительный анализ кала на скрытую кровь при абдоминальном синдроме 2. Инструментальные исследования: а) биопсия кожи и ее иммуногистохимическое исследование – периваскулярные лейкоцитарные инфильтраты, отложение ІgA-содержащих иммунных комплексов б) ФГДС – выявление эрозий в пищеводе, желудке, ДПК и др. Лечение: 1. Постельный режим, ограничение приема экстрактивной, соленой, острой пищи 2. Основной метод лечения - гепаринотерапия: 300 ед/кг/сут п/к (дозу равномерно распределить на несколько введений через каждые 4-6 часов); контроль – тромбиновое время (оптимально) или время свертывания (менее чувствительный показатель), необходимо добиться их удлинения в 2 раза 3. При недостатом эффекте гепарина: а) для восполнения антитромбина III – СЗП по 300-400 мл в/в б) никотиновая кислота 0,1% - 1 мл (1 амп) в физ. р-ре в/в капельно медленно для стимуляции фибринолиза в) дезагреганты – пентоксифиллин/трентал 2% р-р 5 мл на 200 мл физ. р-ра в/в капельно г) лечение воспаления – НПВС, короткие курсы ГКС, при быстропрогрессирующем ГН - пульс-терапия метилпреднизолоном по 1000 мг/сут в/в в течение 3 дней д) при высоком уровне ЦИК, длительном упорном течении васкулита – плазмаферез, иммунодепрессанты Дата добавления: 2014-12-12 | Просмотры: 2049 | Нарушение авторских прав |
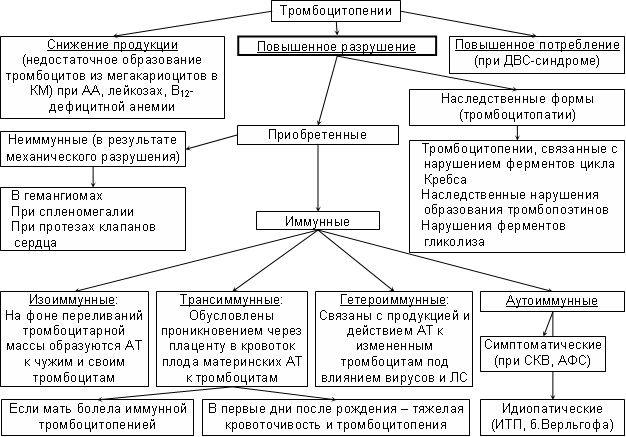 Тромбоцитопеническая пурпура – группа заболеваний, объединяемых по принципу единого патогенеза тромбоцитопении (укорочение продолжительности жизни тромбоцитов, обусловленное действием АТ к ним или другими механизмами их разрушения).
Тромбоцитопеническая пурпура – группа заболеваний, объединяемых по принципу единого патогенеза тромбоцитопении (укорочение продолжительности жизни тромбоцитов, обусловленное действием АТ к ним или другими механизмами их разрушения).