 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
А) препараты I ряда 1) тиазиды и тиазидоподобные диуретики: гидрохлортиазид, циклометиазид, клопамид, бринальдикс, индапамид - используются в малых дозах, эффект наступает через 3-4 недели: индапамид (арифон) 2,5 мг 1 раз в сутки 2) бета-блокаторы: - некардиоселективные: а) без симпатомиметической активности: пропранолол, соталол б) с симпатомиметической активностью: тразикор, пиндолол (вискен), алпренолол, бетапрессин, лабеталол. - кардиоселективные бета-1-адреноблокаторы: а) без симпатомиметической активности: метапролол (спесикор), атенолол (тенормин), бисопролол, карведилол, небивалол. б) с симпатомиметической активностью: ацебуталол (сектраль), талинолол (корданум), эпанолол. Среднесуточные дозы: атенолол 25-100 мг/сут в 1-2 приема, бисопролол 2,5-10 мг/сут в 1 прием, пропранолол 40-240 мг/сут в 2-3 приема, пиндолол 14-40 мг/сут в 2-3 приема. 3) блокаторы кальциевых каналов: а) L-типа (по химической структуре): -производные фенилалкиламина: верапамил, галлопамил -производные бензотиазепина: дилтиазем, клентиазем -производные дигидропиридина: нифедипин, амлодипин, нисолдипин, нитрендипин, релодипин б) Т-типа: мибефрадил Среднесуточные дозы: амлодипин 5-10 мг/сут, верапамил-ретард 120-480 мг/сут, дилтиазем-ретард 120-360 мг/сут, исрадипин 5-10 мг/сут, исрадипин-ретард 5-10 мг/сут, нифедипин-ретард 30-60 мг/сут, фелодипин-ретард 5-10 мг/сут. 4) ингибиторы АПФ I класс - липофильные препараты: каптоприл, алацеприл, альтиоприл II класс - липофильные пролекарства: подкласс IIА - препараты, активные метаболиты которых выводятся преимущественно через почки: беназеприл, квинаприл, периндоприл, цилазаприл, эналаприл подкласс IIВ - препараты, активные метаболиты которых выводятся как через почки, так и с желчью и калом: моэксиприл, рамиприл, спираприл, трандолаприл, фозиноприл III класс - гидрофильные лекарства: лизиноприл, церонаприл Среднесуточные дозы: каптоприл 50-100 мг/сут, берлиприл 5-15 мг/сут, рамиприл 5-10 мг/сут, фозиноприл 20-40 мг/сут, цилазаприл 2,5-5 мг/сут, эналаприл 10-24 мг/сут 5) антагонисты рецепторов ангиотензина II: лозартан, вальсартан, ирбесартан 6) альфа-адреноблокаторы: празозин, кардура. б) препараты II ряда – используются в основном для купирования кризов 1) калийсберегающие: спиронолактон, триамтерен и петлевые: фуросемид диуретики 2) прямые вазодилятаторы: гидралазин, диазоксид. 3) нейротропные средства центрального действия: клонидин, допегит, резерпин 4) ганглиоблокаторы: гексаметоний, бензогексоний, пентамин 5) с неизвестным механизмом действия: сернокислая магнезия, дибазол Принцип подбора рациональной фармакотерапии в зависимости от степени АГ и риска:
общая популяция больных: < 140/90 АГ + сахарный диабет без протеинурии: < 130/85 АГ + сахарный диабет с протеинурией: < 125/75 АГ + ХПН: < 125/75 Важнее нормализовать систолическое, чем диастолическое артериальное давления. Длительность периода достижения целевого АД – от 6-12 недель до 3-6 месяцев. Рекомендованы следующие комбинации антигипертензивных препаратов (сплошная черта): 1. диуретик + ингибитор АПФ (или блокатор рецепторов ангиотензина II) – наиболее показанная комбинация гипотензивных ЛС 2. диуретик + β-блокатор 3. антагонист кальция (дигидропиридин) + β-блокатор 4. антагонист кальция + ингибитор АПФ 5. α1-адреноблокатор + β-блокатор.
1. антагонист кальция + диуретик 2. β-блокатор + ингибитор АПФ. Не рекомендуемые комбинации: 1. β-блокатор + верапамил или дилтиазем 2. антагонист кальция + α1-адреноблокатор. 25. Симптоматические артериальные гипертензии: классификация, подходы к лечению в зависимости от клинического варианта. Симптоматическая АГ (САГ) – артериальная гипертензия, имеющая установленную причину (5-10% всех АГ). Классификация симптоматических АГ: 1. Почечные АГ – наиболее частая причина САГ: а) приобретенные заболевания почек (хронический гломерулонефрит, хронический пиелонефрит, диабетический гломерулосклероз, опухоли и др.) б) врожденные аномалии почек (гипоплазия, поликистоз, подковообразная почка и др.) в) поражения почечных артерий – реноваскулярная гипертензия (фибромышечная дисплазия почечной артерии, атеросклеротический стеноз почечной артерии и т. д.) 2. Эндокринные АГ: а) болезнь и синдром Иценко-Кушинга б) феохромоцитома в) первичный гиперальдостеронизм (синдром Конна) г) токсический зоб д) акромегалия е) климактерическая гипертензия 3. Гемодинамические (кардиоваскулярные) АГ: а) коарктация аорты б) атеросклероз аорты в) недостаточность аортального клапана г) стенозирующее поражение сонных и вертебробазиллярных артерий д) полная атрио-вентрикулярная блокада е) неспецифический аортоартерии 4. Нейрогенные или АГ при заболеваниях ЦНС: а) гипоталамический синдром б) субарахноидальное кровоизлияние в) опухоли и кисты головного мозга г) травмы, абсцессы головного мозга д) менингиты, менингоэнцефалиты 5. АГ, связанная с приемом медикаментов, алкоголя и наркотических веществ: а) прием ГКС (больные с бронхиальной астмой, ревматологическими заболеваниями и др.) б) прием НПВС (больные с ревматологическими, нервными болезнями) в) прием симпатомиметиков (больные с бронхиальной астмой, при приеме анорексантов для уменьшения аппетита для похудания) г) прием ингибиторов МАО и трициклических антидепрессантов у больных с заболеваниями ЦНС д) прием пероральных контрацептивов е) употребление алкоголя, кокаина и др. 6. Сочетанные артериальные гипертензии: диабетический гломерулосклероз + хронический пиелоневрит, атеросклероз аорты + атеросклероз почечной артерии и др. Признаки, по которым можно заподозрить САГ: 1) начало в возрасте до 20 лет и после 50-55 лет 2) быстропрогрессирующая или злокачественная АГ (постоянно высокое давление > 220/130, тяжелое поражение глазного дна, быстропрогрессирующая почечная недостаточность, частые приступы острой левожелудочковой недостаточности, гипертоническая энцефалопатия, повторные нарушения мозгового кровообращения) 3) поражение органов-мишеней (ретинопатия степени 2 и выше, креатинин сыворотки более 0,15 мг/л, гипертрофия левого желудочка или кардиомегалия по данным Эхо-КГ) 4) неэффективность комбинированной (трех- или даже четырехкомпонентной) антигипертензивной терапии 5) усугубление АГ, первоначально поддававшейся лечению 6) анамнестические, физикальные и лабораторные данные, указывающие на САГ (ОГН; наличие кризов, подозрительных на феохромоцитому; пучеглазие и увеличение щитовидной железы при токсическом зобе, изменения в анализах мочи и т.д.) Клинико-диагностические особенности отдельных видов САГ и подходы к их лечению: а) почечные САГ: 1. хронический гломерулонефрит: молодой возраст больных; связь болезни со стрептококковой или вирусной инфекцией, переохлаждением; изменение цвета мочи типа “мясных помоев” в анамнезе; наличие отеков; в анализах мочи протеинурия, часто > 1 г/л, эритроцитурия, цилиндрурия; при наличии ХПН – увеличение содержания в крови мочевины, креатинина; снижение клубочковой фильтрации и удельного веса мочи; изменение эхогенности паренхимы обеих почек на сонограмме почек, удлинение секреторных сегментов на РРГ; морфологический диагноз по данным биопсии почек. 2. хронический пиелонефрит: чаще у женщин; связь болезни с беременностью, гинекологическими заболеваниями, переохлаждением, мочекаменной болезнью, аномалиями почек; в клинической картине - повышение температуры, ознобы, дизурические явления, мутная моча, боли в пояснице, болезненность при пальпации почек; в ОАМ - пиурия, бактериурия; рост патогенной микрофлоры в посеве мочи; при возникновении ХПН – рост мочевины и креатинина, снижение СКФ; характерные изменения на внутривенной урограмме и сонограмме (атония и деформация чашечек и лоханки), удлинение экскреторного сегмента РРГ на стороне поражения 3. диабетический гломерулосклероз: длительный стаж заболевания СД; неадекватное лечение СД; отечный синдром, гипопротеинемия, протеинурия, цилиндрурия; быстрое нарастание ХПН 4. поликистоз почек: средний возраст больных; отягощенный семейный анамнез; при пальпации брюшной полости определяются большие бугристые почки; типичная картина многочисленных кист на сонограмме, внутривенной урограмме, ангиограмме 5. стеноз почечной артерии: молодые женщины (фибромускулярная дисплазия), пожилые мужчины (атеросклеротический стеноз); тяжелая, часто злокачественная АГ; у 40% больных выслушивается систолический шум около пупка и в боковых отделах живота; отсутствуют либо минимальные изменения в анализах мочи; на РРГ имеется снижение сосудистого сегмента с пораженной стороны; ускорение кровотока и замедление достижения пика скорости при допплерспектрографии кровотока почечной артерии на стороне поражения Лечение почечных АГ: Дата добавления: 2014-12-12 | Просмотры: 1502 | Нарушение авторских прав |
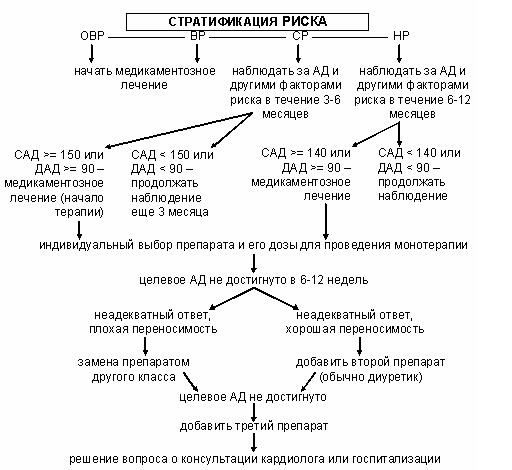 Целевое АД (по Европейским рекомендациям 2007 г.):
Целевое АД (по Европейским рекомендациям 2007 г.): Менее предпочтительные комбинации (пунктир):
Менее предпочтительные комбинации (пунктир):