|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Жіктелуі (Г.Н.Красовский бойынша) 46 страница4. Аурухана ішілік инфекциялар және олардың алдын алу (жұқпалы аурулар бөлімі мысалында). Аурухана ішілік инфекциялар (АІИ) – бұл, ауруларды стационарда және емханада емдеу және диагностикалық процедуралар мен алдын алу шараларын жүргізу кезінде, ауру адамдар мен медицина қызметкері ауруды емдеу мекемелерінде жұқтырып алуы нәтижесінде дамитын және көрінісі, ол адамдардың ауруханада болуы уақытында немесе кейінірек білінетіндігіне байланысты емес ауру. Бүкіл дүние жүзілік денсаулық сақтау ұйымының (БДДҰ) эксперттер комитеті келесі анықтама береді: «Аурухана ішілік инфекция – бұл, ауру адамды емдеу мақсатында ауруханаға жатқызумен немесе олардың емдеу мекемелеріне келіп-кетуімен және медицина қызметкері өз жұмысын орындауымен байланысты, оларды зақымдайтын және мұндай адамдардың ауруханада болуы уақытында біліне ме, әлде білінбейді ме, оған байланысты емес кез келген, клиникалық көрінісі айқын, микроб текті ауру». АІИ барлық елдерде тіркіледі. Соңғы жылдарда, оның деңгейінің жоғарылағаны соншалақты, антибиотиктер сияқты, күшті антисептикалық заттар әлі синтезделмеген және АІИ-мен күресу, негізінен асептикалық әдістермен жүргізілген жылдардағы деңгейіне жақындады. БДДҰ мәліметтері бойынша, емдеу-алдын алу мекемелеріне медициналық көмек алуға келген науқастарың 6-7% АІИ ауырады. Операциядан кейінгі жараның инфекциялары, жергілікті іріңді-септикалық инфекциялар, сепсис, жедел ішек инфекциялары, гепатит В және С, жыныстық қатынас жолымен берілетін аурулар, қызылша, ЖИТС (СПИД) – осының бәрі, аурухана ішілік ортада берілетін аурулардың толық емес тізімі. АІИ өсуі мен таралуыныңсебептеріөтекөп түрлі. Олардың бірі, ауру жұғу қаупі жоғарылау адамдар контингенті деп аталатын, ағзасының қарсылық күші төмендеген адамдар санының көбеюі. Бұлар, дамуында кемістіктері бар, жаңа туған және шала туған балалар, тұншығу жағдайында туылған, босану кезінде жарақаттанған балалар, қарт адамдар, компенсация және субкомпенсация сатысында созылмалы аурулары бар науқастар, иммундық тапшылық тудыратын вирус (ВИЧ) жұққан адамдар, гепатит В және С-мен ауратындар, әскери әрекеттер, апаттар нәтижесінде зардап шеккендер және т.б. Мұндай адамдар жақсы күтімнің, күрделі хирургиялық операциялар жасаудың, белсенді емдеудің арқасында тірі қалады, бірақ, олардың ағзасы инфекция агенттерімен жақсы күресе алмайды. Ағзаның қарсы тұру мүмкіншілігі төмендегендерге иммунодепрессанттар, цитостатиктер қабылдайтын, сәулемен емдеу алатын науқастар, сондай-ақ, химиялық және физикалық қарқынды ластанған аудандарда тұратын адамдар да жатады. Келесі және аса маңызды себебі болып табылатыны - көпшілік антибиотиктердің және дезинфекциялық заттардың әсеріне төзімді, вируленттілігі және патогенділігі жоғарылаған, қоршаған ортада тұрақты, микроағзалардың жеңіл жойылмайтын ассоциациясының аурухана ішінде қалыптасуы мен таралуы. Мұндай селекция, қолдануы жеткіліксіз негізделген немесе жеткіліксіз дозада және аз уақыт антибиотиктерді, әсіресе, әсер ету спектрі кең антибиотиктерді кеңінен қолданудың, дезинфекциялайтын химиялық заттардың концентрациясын, қолдану режимін, сақтау жағдайы мен мерзімін сақтамаудың, бактерицидтік шам сәулесімен зарарсыздандырудың дозасы мен уақытын сақтамаудың нәтижесі болып табылады. Егер антибиотиктік кезеңнің басында көп ауруларды, оның ішінде АІИ-ды да, емдеуге антибиотиктерді қолдану орасан зор төңкеріс жасаса, қазіргі кезде микробтардың антибиотиктерге төзімді штаммдарының пайда болуына, жаңа антибиотиктерді синтездеп үлгермейді. Сондай-ақ, практикаға инвазивті күрделі емдеу және диагностикалық әдістерді: бронхоскопияны, гастрофиброскопияны, цистоскопияны, колоноскопияны, амниоцентезді, гемодиализді, тамырларға түтік сүңгі (катетер) салу, жасанды қан айналымын және басқаларды енгізу де, АІИ өсуіне себеп болды. Бұл әдістердің көпшілігі, медицина практикасында жиі қолданылады. Бірақ, бұл әдістерде қолданылатын аспаптарды зарарсыздандыру үшін басқа әдістер қажет, мысалы, хирургиялық саймандарды зарарсыздандыру әдістеріндей емес, себебі, бұл аспаптардың құрамына өте байқап ұстауды қажет ететін, құрам бөліктер кіреді. Мұндай аспаптарды деконтаминациялау жөнінде анық айтылған нұсқаулар әзірше жоқ. Соңғы жылдарға тән, дәрілік препараттарды парентералдық жолмен енгізу, қан және оның құрам бөліктерін құю, қуыстарға пункция жасау, сүңгімен тексеру сияқты, медициналық әрекеттер де, ауру адамдарға да, медицина қызметкеріне де, аурухана ішілік инфекция жұғуы себептерінің бірі болып табылады. Медицина қызметкерінің аурухана ішіндегі тәртіпті және жеке басының гигиенасын сақтамауы сыңайлы АІИ дамуының себебін де, ерекше айтып көрсеткен жөн. Гигиеналық талаптарға бұлай қараудың салдары ретінде, кең таралған, тексерілмеген қанды құюдан және бір рет пайдаланатын шприцті қайта пайдаланудан 2007 жылы Республиканың Оңтүстік Қазақстан облысында 120-дан астам балаларға ЖИТС жұққан және өлімге әкеп соққан, қайғылы оқиға мысал бола алады. АІИ көздері, жиі жұқпалы аурулардың жедел, жасырын немесе созылмалы түрлерімен ауыратын немесе денесінің әр түрлі жерінде іріңді жаралары, іріңді-қабыну үрдістері бар аурулар, медицина қызметкері, ас блогыныңқызметкері, ауруға келіп-кететіндер, сондай-ақ, студенттер, интернатурадағы дәрігерлер және басқа да емдеу-алдын алу мекемелерінде болатын адамдар. Дені сау және аурудан жаңадан сауыққан бактерия тасымалдаушы адамдар да, қоздырғыштардың көзі болып табылады. Ең қауіптілері - медицина қызметкері және ауруханада ұзақ уақыт жатқан аурулар, себебі, олар микробтардың тұрақты госпиталдық штаммдарын тасымалдаушыларға айналады. Медицина қызметкерлерінің ішінде, бәрінен де жиі АІИ көздері, аурулармен ұзақ уақыт байланыста болатын, медбикелер мен санитаркалар. Медицина қызметкерінің арасында 15%-дан 80% дейін вирулентті инфекция тасымалдаушылар болу мүмкіндігі көрсетілген. АІИ қоздырғыштары әр түрлі жолдарымен беріледі: жанаспалы-тұрмыстық, ауа-тамшылы, алиментарлық, нәжіспен ластанған заттармен ауыз арқылы. Соңғы жылдарда әр түрлі инвазивті медициналық әрекеттер кезінде, артифициальді жолмен берілуі жиірек кездеседі. Қоздырғыштар берілетін факторлар, өте көп түрлі нысандар болуы мүмкін. Олар, ауру адамдар мен медицина қызметкерінің қолы, шаштары, киімдері, аяқ киімдері, қоздырғыштар жұққан құрал-саймандар, медициналық аспаптар, іш киім, төсек-орын жабдықтары, ауруларға күтім көрсетуде қолданылатын заттар, құйылатын қан және қан алмастырушы заттар, парентералды жолмен енгізуге арналған ерітінділер, тігетін және таңатын материалдар, стерильді емес және концентрациясы жеткіліксіз дезинфекциялаушы заттар, түтік сүңгілер, науқастардың биосубстраттары (қан, нәжіс, зәр, қақырық, шырышты қабықшалардың бөлінділері), тағам, су, т.б. АІИ қоздырғыштары- патогенді және шартты-патогенді микроағзалар. АІИ ең жиі тудыратын патогенді микрофлораға гепатит В, С, ЖИТС, грипп, аденовирус инфекциялары, полиомиелит қоздыратын вирустар, Коксаки, ЕСНО вирустары және басқа да, бұрыннан белгілі, бактериялық инфекция қоздырғыштары жатады. Бірақ, АІИ дамуында негізгі рольді шартты-патогенді микроағзалар атқарады. Оларға жататындар стафилококктар (St. aureus, St.epidermidis, St. saprophyticus), стрептококктар (Str. pyogenes, Str. viridans, Str. pneumoniae), протей (Pr. vulgaris, Pr. mirabilis), эшерихалар (E. coli), сальмонеллалар, Pseudomonas, клебсиеллалар, бактероидтер, энтерококктар, клостридийлер, көк-іріңді таяқша, Candida, Aspergillus текті саңырауқұлақтар, пневмоцисталар, т.б. АІИ этиологиялық құрылымында үнемі белгілі бір өзгерістер болып тұратынын айта кету керек. Мысалы, 20 ғасырдың 30-40 жылдарында стрептококк инфекциялары, газды гангрена, сіреспе, көкжөтел, қызылша, дифтерия, желшешек жиі кездесетін. 50-60– жылдарда басым -стафилококк инфекциялары болды, оларды ең жиі қоздыратын St. aureus. болды. 20 ғасырдың екінші жартысы грамм терісмикроағзалар: протей, эшерихалар, көк-іріңді таяқша, және аурухана ортасында бұрын сирек кездесетін, легионеллалар, иерсинийлер сияқты, микроағзалар тудыратын АІИ-дің жиілігі едәуір өсуімен сипатталды. Аурухана ішілік инфекцияның клиникалық көріністері әр түрлі. Бұл, бұрыннан белгілі жұқпалы аурулар – қызамық, қызылша, вирустық гепатит, сальмонеллездер, тілме, желшешек және басқалар болуы мүмкін. АІИ басқа топтарына жалпы (сепсис) және жергілікті сипаттағы іріңді-септикалық (іріңді ісік, флегмона, отит, желін сау, қуықтың қабынуы, уретрит, пиелонефрит, пиодермия т.б.) аурулар жатады. АІИ құрылымында іріңді-септикалық инфекциялар бірінші орын алады, екінші орында - балалардың жедел ішек инфекциялары, үшінші орында - парентералды инфекциялар. Аурухана ішілік инфекциялар, аурухана ортасының өте қауіпті туындысы болып табылады. АІИ хирургиялық науқастардың операциядан кейінгі кезеңінің ағымын, жүктілік кезеңінің, босануының және босанғаннан кейінгі кезеңінің өтуін асқындырады, жаңа туған балалардың және басқа жас топтарындағы аурулардың өлім-жітімі көбеюінің себебі болады. Жүрекке, бүйрекке, өкпеге және басқаларға өте жақсы жасалған операциялардың өзінде инфекцияның қосылуы, негізгі ауруының ағымын шұғыл асқындырады, өміріне қауіп тудырады. Вирустық гепатит В,С және Е, ЖИТС сияқты инфекцияларды жұқтыру өмірін қысқартады, ең ақырында өлімге әкеп соғады. АІИ қосылуының барлық жағдайларында да, аурулардың стационарда болу уақыты немесе амбулаторияда емдеу мерзімі едәуір ұзарады, мұндай ауруларды емдеуге кететін шығын және олардың өздерінің материалдық шығындары да көбейеді. АІИ алдын алу, инфекция көзін анықтауға, аурухана ішілік ортаның ластануының алдын алу, әр түрлі жолдармен қоздырғыштардың берілуінің алдын алуға, қоздырғыштарды жоюға және ауру адам ағзасының резистенттілігін арттыруға бағытталған шаралар кешені болып саналады (10.5.-кесте). АІИ алдын алудағы әр түрлі шаралардың ролін жұқпалы аурулар бөлімінің мысалында талдаймыз. АІИ алдын алу мәселелерінің негізгілерінің бірі- сәулеттік-жоспарлау шаралары болып табылады, себебі, АІИ-ң алдын алуды тиімді жүргізудегі оның мүмкіншілігі, көбінде жер телімінің таңдалуының, аурухананың елді мекенде орналасқан жерінің, олардың аумағын зоналарға бөлудің, құрылыс жүйесін таңдаудың, ішкі жоспарлануының, негізгі бөлімшелірінің жабдықталуы дұрыстығымен анықталады. Жұқпалы аурулар ауруханасын дұрыс орналастыру және жоспарлау науқастардың, медицина қызметкерлерінің және келіп-кететін адамдардың аурухана ішілік инфекцияны жұқтыру қаупін, инфекцияның ауруханадан сыртқа шығуын төмендетуі керек. Мысалы, жұқпалы аурулар ауруханасын елді мекеннің шетінде орналастыру қолайлы деп есептеледі, бұл, инфекцияны халық арасында таралу мүмкіншілігін азайтады. Кесте. АІИ алдын алу шараларының кешені
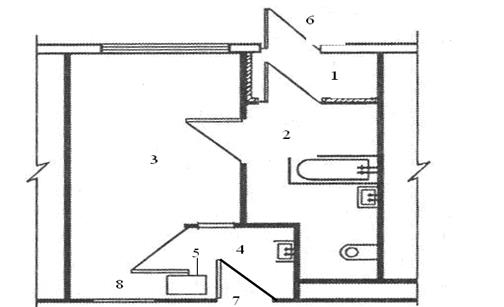
Егер жұқпалы аурулар бөлімі, жалпы соматикалық аурухананың құрамында болса, онда оны учаскенің түкпір жағында, бөлек ғимаратта, басқа корпустардан 30 м кем емес қашықтықта орналастырады және дуалмен қоршайды. Жұқпалы аурулар бөлімінің зонасына өз алдына бөлек, көлік кіріп-шығатын жол қарастырылады. Жұқпалы аурулар ауруханасының немесе бөлімінің аумағында, бір-бірінен егілген бұталармен және ағаштармен оқшауланған таза және лас зоналарға бөледі. Жұқпалы аурулар ауруханаларының және жұқпалы аурулар бөлімдерінің ерекшеліктері, қабылдау бөлімі мен палата бөлімдерінің өзіне тән жоспарлануы. Жұқпалы аурулар ауруханаларының, жалпы соматикалық саладағы ауруханалардан айырмашылығы, қабылдау бөлімі қарайтын - қабылдайтын бокс тұрінде жасалған. Қарайтын - қабылдайтын бокстар, екі есігі бар, сыртқы және ішкі, бөлмелер кешенінен (кіретін тамбур, палата, ваннасы бар санитарлық жүйе, шлюз) тұрады (10.3.-сурет.). Науқас боксқа сырттан, араларында тамбуры бар 2 есік арқылы кіреді. Медицина қызметкері боксқа палата дәлізінен шлюз арқылы кіреді. Шлюз, бұл қызметкер жұмыс киімін ауыстыратын, қолын жуып, дезинфекциялайтын, шағын бөлме. Шлюзде науқасқа тамақ беретін терезе, қолжуғыш, халаттар ілетін ілгіштер болады. Осындай жоспарлау шараларымен, бокстағы науқастарды бөлімде жатқан аурулардан максималды оңашалауға жағдай жасалады. Жоғарыда жазылған толық боксты, оны бірінші рет ұсынған Петербург инженеры Е.Ф.Мельцердің атымен, Мельцер боксы деп де атайды. Қабылдау бөлімі, бірнеше оңашаланған қабылдайтын-қарайтын бокстарынан тұрады, бокстардың саны, инфекция түрлеріне сәйкес болуы керек. Дәрігердің қарауынан кейін, науқас сырттан кіретін есігі арқылы қажетті бөлімге жіберіледі. Әрбір науқас адамнан соң, боксқа ылғалды дезинфекция жасалады және бактерицидтік шамның сәулесімен зарарсыздандырылады. Қабылдау бөлімінде қабылдайтын-қарайтын бокстардан басқа, диагнозы белгісіз немесе аралас инфекциясы бар науқастарға араналған диагностикалық бокстар қарастырылады. Егер науқаста аса қауіпті инфекция анықталса, ол сол бокста жазылып болғанға дейін қалады.
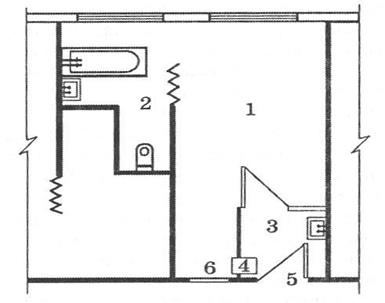
10.3.-сурет. Мельцеров боксының жоспары (толық бокс). 1- кіреберістегі тамбур; 2 – санитарлық жүйе; 3 – палата; 4 –бөлімнен боксқа кіретін жердегі шлюз; 5- тамақ беруге арналған терезе; 6-сырттан кіретін есігі; 7 – бөлімнің дәлізінен блокқа кіретін есік; 8 –қарайтын терезе. Жұқпалы аурулары бар науқастарды бөлімдерде оңашалауды, инфекциялары бірдей науқастарды профильді бөлімшелерде (топтық оңашалау) немесе бокстарда (жеке оңашалау) орналастырып, жүргізеді. Профильді бөлімдерді бір ғимаратта емес, бөлек ғимараттарда орналастыру ең жақсы нұсқасы болып табылады (орталықтандырылмаған құрылыс жүйесі). Көп қабатты ғимаратта орналастыру кезінде, инфекцияның бір түріне арналған бөлімше бөлек қабатта болуы керек және ауа-тамшылы инфекциясы бар науқастарды төмеңгі қабатта орналастыруға болмайды, өйткені, ауа ағынымен бірге олар жоғарғы қабатқа көтерілуі мүмкін. Егер бөлім кішірек болса, оның жоспарлануы, инфекциясы әр түрлі ауруларды жатқызуға арналған, бірнеше өз алдына жеке секцияларға бөлуге мүмкіндік беретін болуы керек. Әрбір секцияда өзінің шлюзі болуы тиіс. Бөлімде екі кіретін есігі болуы керек: біреуі науқастарға, екіншісі, қызметкерге, тамақ және заттар тасуға арналған. Жұқпалы аурулар ауруханасындағы бөлімдері бокстардан, жартылай бокстардан, боксталған палаталардан және кәдімгі палаталардан тұрады. Бокстарды 1-қабатта немесе галерея арқылы сырттан кіретін етіп 2- қабатта орналастырады. Бокстарды 1 төсекке, ауданын 22 м2, 2 төсекке - 27 м2 етіп жобалайды. Оларға диагнозы анықталмаған, аралас инфекциямен, жұқпалылығы жоғары, ауа-тамшылы инфекциямен (корь, шешек т.б.) ауырған ауруларды жатқызады. Жартылай бокстардың (10.4.-сурет.) бөлмелері толық бокстардағыдай, бірақ кіретін есігі біреу болады – палата дәлізінен шлюз арқылы кіреді, яғни, науқастар жартылай боксқа түсуі кезінде және есігін ашқанда, дәліздің ауасы микробтармен ластануы мүмкін. Сондықтан, жартылай бокстардан тұратын секцияларда жұқпалы аурулары бірдей науқастар ғана жатады. Бокстар мен жартылай бокстардан тұратын жұқпалы аурулар бөлімінде, науқастарға арналған жалпы бөлмелер (асхана, ванналар, ойнауға арналған бөлме т.б.) болмайды.
10. 4-сурет. Жартылай бокстың жоспары 1- палата; 2 –санитарлық жүйе; 3- бөлімшеден кіретін жердегі шлюз; 4 – тамақ беруге арналған терезе; 5 –бөлімшеден кіретін есік; 6 –қарайтын терезе. Боксталған палаталар, негізінен, балалар бөлімдерінде қолданылады, төсектерінің арасында, биіктігі 2-2,5 м қалқа қойылады, палатаға кіреберісте шлюз орнатылады. Ішек инфекциялармен және жұқпалы гепатитпен аурғандарды кәдімгі палаталарда орналастырады. Бөлімнің ішкі жоспарлануы (емдеу кабинеттерінің, санөткізгіштер, кіретін-шығатын есіктерінің орналасуы) «таза» (ауруханадан жазылып шыққан адамдар, медицина қызметкерлері) және «лас» (жұқпалы аурулары бар адамдарды, қабылдау, күту, микробтармен ластанған материалдар мен заттарды қабылдау, сақтау) ағымдарының бір-біріне қосылмауын қамтамасыз етуі керек. Осы ағымдардың әр қайсысына арналған, кіретін есігі, баспалдағы, лифттері болуы керек. Дәліздерінің жоспарлануының да, маңызы зор. Палаталары дәліздерінің екі жағында орналасқан, құрылысы тіпті бокстардан тұратын бөлімдердің өзінде қолданылмауы тиіс. Өйткені, дәліздің екі жағында орналасқан бөлмелер инфекциялармен айқасып ластануы мүмкін. Осыған байланысты, жұқпалы аурулар бөлімінде бір дәлізді, палаталары бір жағында орналасқан құрылысы рационалды болып табылады. Жоспарлау шараларына палата терезелерін дұрыс бағыттау да жатады. Әрине, жұқпалы аурулар бөліміндекүн сәулесінің бактерицидтік әсері өте маңызды екеніне күман жоқ, бірақ терезелерінің максималды инсоляция түсетін жаққа қарай бағытталуы, бөлмелердің қызып кетуіне әкеп соғады, бұл дене қызуы көтерілген науқастарға қолайсыз әсер етеді, оның үстіне, микрофлоралардың көбеюіне мүмкіндік туғызады. Сондықтан, терезелері оңтүстікке, оңтүстік-шығысқа және шығысқа бағытталуы қолайлы саналады. Санитарлық-эпидемияға қарсы шаралар инфекция көзін анықтап, оқшаулауға, аурухана ортасының ластануының алдын алуға және қоздырғыштардың таралу механизмін үзуге бағытталған. (10.5-кесте). Ауруханаларда аурухана ішілік инфекцияларды тұрақты түрде инфекциялық бақылау жүргізетін жүйе ұйымдастырылады, оның міндетіне инфекция көзін анықтау және оқшаулау, инфекция пайда болған жағдайларда эпидемиологиялық тексеру, жұғуының себебін және механизмін анықтау, қоздырғышты анықтау және қажетті шараларды дайындау кіреді. Ерекше күрделісі, бактерия тасымалдаушылармен күресу мәселелерін шешу. Бактерия тасымалдаушыларды анықтау үшін, жүйелі түрде медициналық тексерулер жүргізеді, қажет болған жағдайда санация жасайды. Бірақ адамдардың аурухана ортасында тұрақты түрде болуының салдарынан санациядан кейін де, қоздырғыштардың қайта жұғуы мүмкін. Бактерия тасымалдаушы науқастарда клиникалық белгілері жоқ кезде, анамнез жинау барысында пікірге келуі мүмкін, сол кезде қажетті тексерулер жүргізіледі. Анықталмаған жағдайда, мұндай адамдар жасырын инфекция көзі ретінде қала береді. Маңызды санитарлық-эпидемияға қарсы шараларға, аурухананың ішкі ортасы ластануының алдын алу және қоздырғыштың берілу механизмін үзу жатады. Бұл сұрақты шешуде бөлмелердің, жихаздардың, медициналық құрал-жабдықтардың максималды тазалығын сақтаудың үлкен маңызы бар. Жуғыш және дезинфекциялаушы заттарды қолданып, еденін жууды, жихаздарын, терезелерін, есіктерін сүртуді қамтитын, аурухана бөлімінің барлық бөлмелерін жуып-жинау, күнделікті, тәулігіне кем дегенде 2 рет, қажет болған жағдайда одан да жиі жүргізіледі. Инфекция жұғуы ықтимал заттардың беттерін (тұтқалар, еден, төсектер, т.б.) хлорамин ертіндісімен немесе басқа дезинфекциялаушы заттардың ерітіндісімен суланған шүберекпен сүртеді. Әрбір сулы жуып-жинаудан кейін және ағымдағы пайдалану үрдісінде, операция жасайтын, жара таңатын бөлмелердің, әйелдер босанатын залдардың, реанимациялық палаталардың, жаңа туған балалар палаталарының, ем-шара бөлмелерінің, жұқпалы аурулар бокстарының ауасын 30 минут бойына ультракүлгін сәулемен зарарсыздандыру жүргізіледі. Терезелері ішінен сирек дегенде, айына 1 рет және ластануына байланысты жуылуы тиіс, сыртынан 4 – 6 айда, кем дегенде 1 рет. Асхана мен буфетті әрбір тағам қабылдаудан кейін жинап - жуады. Басқа бөлімдерден айырмашылығы, жұқпалы аурулар бөлімінде ыдыс-аяқ пен тағам қалдықтарын алдымен зарарсыздандырады, содан кейін ыстық сумен жуып, кептіреді. Әр түрлі жұқпалы аурулар кезінде қолданылатын зарарсыздандыратын заттар мен зарарсыздандыру әдістері тиісті нұсқаулармен анықталады. Аптасына, кем дегенде 1 рет, ал науқастан шыққан заттармен ластанған жағдайда, тез арада іш киім мен төсек орнын ауыстыру қажет. Акушерлік стационарларда (босану блоктарында және туған балаларға арналған асептикалық режимдегі бөлмелерде) стерильді іш киімдер мен төсек жапқыштар қолдану керек. Жұқпалы аурулар, обсервациялық және хирургияның іріңді бөлімдеріндегі науқастардың киімдерін, төсек жапқыштарын жуу алдында, дезинфекциялайды. Дата добавления: 2016-03-26 | Просмотры: 1595 | Нарушение авторских прав |