|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Иммунитет при инфекционных процессах во время беременностиИммуносупрессивное влияние беременности (угнетение клеточного иммунитета, наличие иммуносупрессивных факторов в плазме) препятствует естественной противоинфекционной резистентности и способствует более выраженным клиническим проявлениям различных инфекций. Так, у беременных при развитии ветряной оспы выше частота пневмонии, чаще возникают молниеносные формы гепатита В, тяжелее протекают корь, грипп, выше частота рецидивов герпетической инфекции, отмечается выраженный рост остроконечных кондилом, регрессирующих после родов. Гестационная иммуносупрессия является функциональным состоянием иммунной системы, при котором снижается ответ на слабые раздражители, но сохраняется высокий уровень реактивности на сильные. Этот адаптационный механизм снижения цитотоксической активности благоприятно сказывается на процессе вынашивания генетически чужеродного плода. Накопление ней-трофилов, клеток моноцитарно-макрофагального ряда в периферической крови беременных является фактором защитного потенциала организма беременной на фоне иммуносупрессии, однако также представляет опасность в случае их активации в кровотоке. При отсутствии внешних воздействий в организме беременной не происходит ни активации окислительного метаболизма нейтрофилов, ни активации системы комплемента. При внедрении в организм незначительного количества инфекционных агентов реакции иммунной системы также не наблюдается. Однако при массивном инфицировании или длительном постоянном воздействии микроорганизмов при хронических инфекциях, требующих мобилизации всех защитных ресурсов, запускаются механизмы полноценной активации Т-лимфоцитов и неспецифического (врожденного) иммунитета. Такое состояние иммунной системы получило название «молчаливого наблюдателя» («innocent bystander»). Иммунная система матери в ответ на сильное инфекционное воздействие запускает Тh1-ответную реакцию, в результате которой возможен неблагоприятный исход беременности. Активация макрофагов приводит к усилению синтеза ИЛ-12, который, в свою очередь, активирует NK-клетки, синтезирующие цитокины ТЫ-ответ-ной реакции (ФИО, ИФН-у, ИЛ-1, ИЛ-2, ИЛ-3). Под действием этих цитоки-нов NK-клетки превращаются в LAK-клетки (lymphokine-activating killers), способные лизировать трофобласт (Raghupathy R. et al., 2001). ИФН-у активирует децидуальные макрофаги, секретирующие токсические уровни оксида проблемы невынашивания беременности инфекционного генеза 235 азота и ФНО (Тетруашвили Н.К., 2000; Wilson R. et al., 1997). Цитокины Thl-ответной реакции вызывают апоптоз клеток трофобласта путем ингибирующе-го влияния цитокинов ФНО и ИФН-у на продукцию ростовых факторов (К.СФ-ГМ). Они также усиливают выработку прокоагулянта fgl2 в эндотелии, ускоряющего превращение протромбина в тромбин, что вызывает активацию коагуляционных механизмов и образование тромбов в сосудах трофобласта. Под действием тромбина повышается выработка эндотелиоцитами ИЛ-8, который активирует ПЯЛ, которые вызывают дальнейшее повреждение эндотелия. Повышенное количество цитокинов Thl-ответной реакции, в частности ИЛ-1 и ФНО, приводит к усилению синтеза простагландинов, что вызывает сокращения матки и способствует прерыванию беременности (Кулаков В.И., Сидельникова В.М., 1996; Полетаев А.Б., Вабищевич Н.К., 1997; Clark D.A. etal.,2001). Повреждение трофобласта вызывает снижение экспрессии HLA-G на его поверхности, что способствует еще большему повреждению трофобласта вследствие запуска цитотоксических реакций (Steinborn A. et al., 2003). Клоны цитотоксических активных клеток каскадно запускают цитотоксический иммунный ответ против беременности и способствуют прерыванию настоящей и последующих беременностей на более ранних сроках вследствие более агрессивной иммунной атаки. Антифосфолипидные антитела и антиДНК-антитела, синтезирующиеся в ответ на тканевую травму, еще более затрудняют образование цитоскелета клеток матки и трофобласта в процессе развития беременности и после ее окончания. С ранних сроков ткани плодного яйца воспринимаются иммунной системой матери как измененная собственная ткань. Таким образом, при развитии острой или персистировании хронической инфекции в организме беременной происходит активация как местного, так и общего цитотоксического иммунитета. Повышенный синтез повреждающих цитокинов и снижение синтеза ростовых факторов способствуют неправильной инвазии и повреждению трофобласта на ранних сроках беременности. Некоторые вирусы (ВПГ, ЦМВ) напрямую повреждают трофобласт и эндотелий сосудов, вызывают синтез протромбиназы и ИЛ-8, способствующих дальнейшему разрушению эндотелия. Одновременно нарушаются защитные механизмы, препятствующие прерыванию беременности: снижаются экспрессия HLA-G трофобластом, секреция ростовых факторов и не происходит активации Тп2-пути дифференцировки лимфоцитов (Сухих Г.Т., Ванько Л.В., 1997). Исследование системы иммунитета у беременных позволяет прогнозировать неблагоприятное течение беременности, однако терапевтические мероприятия с целью улучшения исхода беременности ограничены. Различные препараты цитокинов, позволяющие связать ФНО, находятся на стадии клинических испытаний. В России разработан комплексный препарат цитокинов «Суперлимф», обладающий иммуномодулируюшим, противовирусным и про-тивомикробным действием, однако у беременных этот препарат пока не разрешен к применению. СОДЕРЖАНИЕ ЦИТОКИНОВ В СЫВОРОТКЕ КРОВИ И СЛИЗИ ЦЕРВИКАЛЬНОГО КАНАЛА У ЖЕНЩИН С НЕВЫНАШИВАНИЕМ БЕРЕМЕННОСТИ ИНФЕКЦИОННОГО ГЕНЕЗА Частота невынашивания беременности остается стабильной в течение многих лет и составляет, по данным различных авторов, от 15 до 20% от всех желанных беременностей (Кошелева Н.Г., Плужникова Т.А., 1998). 236 Глава III Многими исследователями в качестве одной из основных причин невынашивания беременности в I триместре рассматривается УГИ. Актуальность проблемы влияния инфекции на течение беременности в I триместре объясняется высоким уровнем инфекционной заболеваемости беременных, приводящей к развитию различной акушерской патологии. Установлено, что инфекционные заболевания и нарушения микробиоценоза родовых путей приводят к увеличению частоты самопроизвольных выкидышей в 13 раз, преждевременных родов — в 6 раз, несвоевременному излитию околоплодных вод — в 7—9 раз, хориоамнионита — в 3 раза, эндометрита — в 4—5 раз (Берлев И.В. и др., 2000; Буданов П.В., 2001; Сидорова И.С., Алешкин В.А., 2004). Однако остается неясным, почему одни и те же инфекционные агенты в одних случаях вызывают прерывание беременности, а в других практически не влияют на ее течение. Это вызывает необходимость поиска новых подходов к исследованию проблемы невынашивания беременности. Одним из наиболее перспективных направлений в изучении этиологии и патогенеза невынашивания беременности являются исследования в области иммунологии и иммунопатологии беременности. Доказано, что для нормального течения процессов имплантации, роста и развития эмбриона необходимо создание в эндометрии матери состояния локальной иммуносупрессии, что ведет к формированию защитного барьера и предотвращает отторжение наполовину чужеродного плода (Buxton D., Anderson I.E., 2002). Описанное выше состояние локальной иммуносупрессии может быть обеспечено только при сбалансированном воздействии гормонов, простагланди-нов, регуляторных протеинов, в том числе компонентов цитокиновой системы. В ряде работ указывается на преобладание в децидуальной ткани и сыворотке крови противовоспалительных цитокинов (ИЛ-4, ИЛ-5, ИЛ-10) при нормально протекающей беременности, тогда как при патологическом течении гестационного процесса на фоне УГИ отмечается увеличение в периферической крови цитокинов с провоспалительной активностью, таких как ИЛ-1, ИЛ-6, ФНО-а и ИФН-у (Сидельникова В.М., 2001). В настоящее время приобретает особый интерес изучение цитокинов на локальном уровне, в частности в секретах шейки матки и влагалища, так как они являются первой линией противоинфекционной защиты, предотвращающей проникновение возбудителей в верхние отделы половых органов. В последние годы предпринимаются попытки определения тяжести внутриутробного состояния и инфицирования плода, а также прогнозирования исхода беременности по результатам исследования околоплодных вод на содержание провоспалительных цитокинов. Однако проводимые в мире современные клинические исследования уровней цитокинов касаются в основном II и III триместров беременности, когда возможно проведение патогенетической терапии, направленной на предотвращение осложнений инфекционного характера со стороны матери и плода (Сидельникова В.М., 2001). В последнее время препараты цитокинового ряда («Виферон», «Кипфе-рон», «Лейкинферон») находят применение в терапии УГИ у беременных. На кафедре иммунологии РГМУ создан новый препарат «Суперлимф» с прямым противовирусным и противобактериальным действием, который используется в лечении заболеваний женских половых органов инфекционной этиологии (Ковальчук Л.В., Ганковская Л.В., 1995), однако схема применения препарата «Суперлимф» у женщин с невынашиванием беременности до настоящего времени не разработана. Проблемы невынашивания беременности инфекционного генеза 237 На основании вышеизложенного целью настоящего исследования явилось проведение сравнительного анализа уровней цитокинов в слизи цервикально-го канала и периферической крови у женщин в I триместре беременности, осложненной невынашиванием инфекционного генеза, и разработка схемы патогенетической локальной цитокинокоррекции (Макаров О.В. и др., 2004; Савченко Т.Н., Сумели Т.Н., 2004; Сумеди Т.Н., 2005). Для реализации поставленной цели нами было проведено комплексное клинико-лабораторное обследование 100 женщин с невынашиванием беременности (основная группа) и 20 беременных с физиологическим течением гестационного процес са (контрольная группа). Все пациентки с невынашиванием беременности (основная группа) были разделены на 2 группы в зависимости от течения гестационного периода. 1-ю группу составили 50 женщин в возрасте 17—38 лет с клинической картиной начавшегося самопроизвольного выкидыша, которые после проведенной терапии в условиях стационара выписаны с сохраненной беременностью. 2-ю группу составили 50 женщин в возрасте 21—39 лет с клинической картиной аборта в ходу или неполного самопроизвольного выкидыша (68%), или неразвивающейся беременностью (32%). Пациентки с невынашиванием беременности обеих групп не получали АБТ и иммуносупрессивнуто терапию в качестве подготовки к беременности, в том числе при первом взятии крови и слизи цервикального канала для определения уровней цитокинов. Контрольную группу составили 20 женщин в возрасте 19—39 лет с физиологически протекающей беременностью, которая завершилась своевременными родами. Исследование цитокинов в сыворотке крови и слизи цервикального канала проводили в I триместре беременности до начала терапии (за исключением спазмолитических и с едативных средств). При клиническом обследовании было выяснено, что пациентки 1-й и 2-й групп достоверно не отличались по возрасту, наследственности, экстрагени-тальной и сопутствующей генитальной патологии, характеру менструальной функции. Всем пациенткам 1-й группы было проведено комплексное клинико-лабораторное обследование и до получения результатов анализов начата спазмолитическая, седативная и витаминотерапия. Пациенткам 2-й труппы, госпитализированным в экстренном порядке, было произведено инструментальное удаление частей плодного яйца, из них у 34 (68%) женщин имела место клиническая картина неполного самопроизвольного аборта или аборта в ходу, у 16 (32%) пациенток оперативное вмешательство было произв едено по поводу неразвивающейся беременности. Средние сроки беременности при поступлении в стационар составляли 9,4+0,4 нед. и 8,3±0,4 нед. в 1-й и 2-й группах соответственно и не отличались от таковых у беременных контрольной группы (9,4+0,6 нед.) (р>0,05). Данные лабораторного обследования подтвердили инфекционный генез невынашивания у обследованных беременных основной группы. У большинства пациенток 1-й и 2-й групп выявлена персистенция в церви-кальном канале вирусно-бактериальных ассоциаций, включая УПМ (в 56 и 60% соответственно). Клиническим вариантом течения вирусной инфекции у беременных исследуемых групп было вирусоносительство. Наиболее часто у пациенток с клинической картиной начавшегося выкидыша (1-я группа) наблюдалось сочетание U. urealyticum и вирусов (ВПГ II и ЦМВ) — у 15 (30%) 238 ____________________________________________________________________________ Глава III беременных, вирусно-уреаплазменная и хламидийно-уреаплазменная ассоциации у пациенток 2-й группы встречались одинаково часто — в 12% случаев. Присутствие вирусов как единичного инфекционного агента диагностировано в 18% случаев в 1-й группе и 28% случаев во 2-й группе. U. urealyticum в виде монокультуры наблюдалась у 10 (20%) пациенток с начавшимся самопроизвольным выкидышем (1-я группа) и у 6 (12%) пациенток с прервавшейся беременностью (2-я группа), С. trachomatis выявлена у 3 (6%) беременных 1-й группы. При изучении микроценоза влагалищного биотопа у пациенток обеих групп отмечена достаточно высокая частота БВ, составившая 22% в 1-й и 30% во 2-й группе. Неспецифический вагинит диагностирован у 7 (14%) пациенток в 1-й и 10 (20%) во 2-й группе, вагинальный кандидоз - у 8 (16%) женщин 1-й группы и у 6 (12%) 2-й группы. Нормоценоз влагалища наблюдался только у 48 и 38% пациенток соответственно. Полученные данные имеют достоверные различия по сравнению с контрольной группой (р<0,05), в которой БВ имел место у 1 (5%) женщины, вагинальный кандидоз — у 2 (10%), нормоценоз влагалища — у 85% женщин. Обобщая полученные результаты, можно утверждать, что в половине случаев у больных с невынашиванием беременности встречаются ассоциации микроорганизмов в цервикальном канале, включая УПМ, вирусы, хламидии и уреа-плазмы, высок процент дисбиотических изменений микрофлоры влагалища, что имеет достоверные различия по сравнению с контрольной группой (р<0,05). При изучении показателей системы гемостаза (фибриноген, протромбино-вый индекс, АЧТВ) и определении волчаночного антикоагулянта и антител к хорионическому гонадотропину нами не выявлено достоверных различий по сравнению с нормой в системе свертывания крови. Отсутствие статистически достоверных различий в частоте выявления УГИ у пациенток 1-й и 2-й групп, а также отсутствие изменений показателей системы гемостаза при наличии у них патологического течения гестационного процесса побуждает к поиску патогенетических звеньев, ведущих к развитию подобной клинической картины. В патогенезе невынашивания беременности, безусловно, важная роль принадлежит иммунным механизмам. В последнее время большое внимание уделяется цитокинам, участвующим во взаимодействии клеток иммунной и фагоцитарной систем. В связи с этим мы провели исследование в периферической крови и слизи цервикального канала уровней цитокинов, преимущественно продуцируемых Т-хелперами 1-го типа (в частности, ИФН-у), и их естественных антагонистов, синтезируемых Т-хелперами 2-го типа (в частности, ИЛ-4), а также ИЛ-8, относящегося к семейству хемокинов, чья первичная функция — активация и привлечение нейтрофилов к месту воспаления. Результаты исследования представлены в таблице 3.4. Средние значения уровней ИФН-у в сыворотке крови у здоровых беременных (контрольная группа) и беременных с осложненным течением гестационного процесса на фоне УГИ (1-я группа) не имели достоверных различий и составили 18,8±7,9 и 58,9+21,1 пг/мл соответственно (р<0,05). Средние значения у пациенток 1-й и 2-й групп также не имели достоверных различий (р<0,05). Однако данный показатель у пациенток с прервавшейся беременностью на фоне УГИ (2-я группа) был достоверно выше, чем в контрольной группе, и составил 156,6+46,5 пг/мл (р<0,01). Значительные колебания уровней цитокинов в сыворотке крови и слизи цервикального канала между пациентками внутри каждой группы отражаются Проблемы невынашивания беременности инфекционного генеза 239 Таблица 3.4 Средние значения уровней цитокинов в сыворотке крови и слизи цервикального канала в исследуемых группах
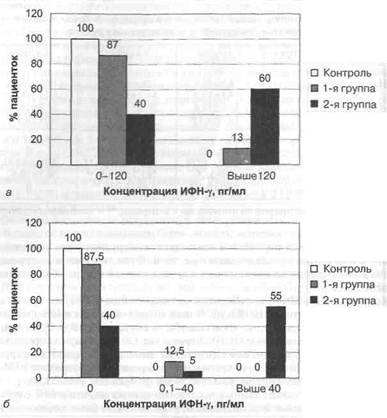
Примечание: * — достоверно по отношению к контролю; ** — достоверно по отношению к 1-й группе. на средних значениях изучаемого показателя и затрудняют его достоверную опенку в трех группах обследованных женщин. В связи с этим нами проведен анализ концентрации каждого из цитокинов в каждой группе обследованных пациенток. Концентрация ИФН-у колебалась в пределах от 0 до 600 пг/мл. У всех женщин контрольной группы (100%), у 87% пациенток 1-й группы и 40% пациенток 2-й группы ИФН-у в сыворотке крови колебался в пределах от 0 до 120 пг/мл, что имеет достоверные различия (р<0,05). Значения от 120 до 600 пг/мл определялись у 13% беременных с клинической картиной начавшегося выкидыша (1-я группа) и у большинства (60%) женщин с прервавшейся беременностью на фоне УГИ (2-я группа), что также имеет достоверные различия (р<0,05) (см. рис. 3.1, а). Таким образом, анализ данных исследования показал, что в 60% случаев у женщин с прервавшейся беременностью, в основном на фоне инфекционного процесса (2-я группа), концентрация ИФН-у в сыворотке крови превышала 120 пг/мл. Средние значения ИФН-у в слизи цервикального канала женщин с прервавшейся беременностью (2-я группа) были достоверно выше, чем в 1-й группе, и составили 114,2±53,4 и 3,8±1,9 пг/мл соответственно (р<0,05). У здоровых беременных (контрольная группа) в 100% случаев ИФН-у в цервикальной слизи отсутствовал (см. табл. 3.4). При анализе показателей в каждой группе (см. рис. 3.1, 6) выявлено, что у пациенток с осложненным течением гестационного процесса на фоне УГИ (1-я группа) «нулевые» показатели ИФН-у встречаются в 87,5% исследований, а у женщин с прервавшейся беременностью (2-я группа) — в 40% случаев, что достоверно ниже, чем у пациенток 1-й группы (р<0,001) и чем у беременных контрольной группы (р<0,001). Значения ИФН-у в цервикальной слизи выше 0 пг/мл были выявлены у 12,5% беременных 1-й группы и у большинства (60%) пациенток 2-й группы, однако в 1-й группе данный показатель не превышал 40 пг/мл, а во 2-й группе у 55% женщин ИФН-у был выше 40 пг/мл. Из представленных выше данных следует, что больше чем у половины (55%) пациенток с прервавшейся беременностью ИФН-у в цервикальной слизи имел концентрацию выше 40 пг/мл, а при нормальном течении гестационного процесса (контрольная группа) ИФН-у в цервикальной слизи не определялся.
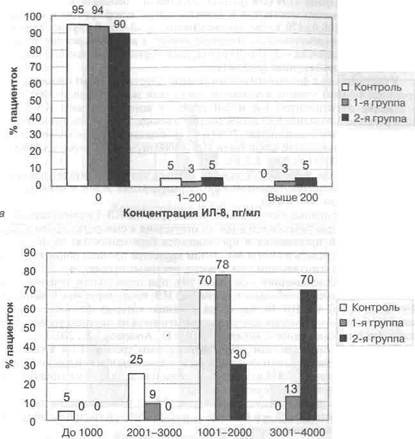
Рис. 3.1. Концентрация ИФН-у в сыворотке крови (а) и слизи цервикального канала (б) у пациенток исследуемых групп. Необходимо отметить, что нарастание концентрации ИФН-у в сыворотке крови выше 120 пг/мл происходило у всех женщин 2-й группы, чьи уровни изучаемого показателя в цервикальной слизи превышали 40 пг/мл. Полученные данные позволяют сделать вывод о том, что увеличение концентрации ИФН-у в цервикальной слизи выше 40 пг/мл и в сыворотке крови выше 120 пг/мл сопутствует прерыванию беременности. Увеличение уровня провоспалительных цитокинов (ИФН-у) в сыворотке крови у женщин с невынашиванием беременности инфекционного генеза свидетельствует о глубоких нарушениях процессов имплантации в виде преобладания в децидуальной ткани Т-хелперов 1 -го типа, продукция цитокинов которыми настолько значительна, что пенетрирует в системную циркуляцию. При изучении уровней ИЛ-8 в сыворотке крови получены следующие данные (см. табл. 3.4): средние значения в 1-й группе составили 14,8+13,2 пг/мл, во 2-й группе — 61,2±54,7 пг/мл и достоверно не отличались от контрольной группы - 8,7±5,9 (р>0,05). При анализе данных исследования в 1-й и 2-й группах женщин ИЛ-8 в сыворотке крови (рис. 3.2, а) не определялся в 94 и 90% случаев соответствен-
о Концентрация ИЛ-8, пг/мл Рис. 3.2. Концентрация ИЛ-8 в сыворотке крови (а) и слизи цервикального канала (б) у пациенток исследуемых групп. но, что существенно не отличается от контрольной группы (95%) (р>0,05). При положительных значениях данного показателя его уровень колебался от 140 до 800 пг/мл. В результате проведенного исследования нам не удалось установить повышение уровней ИЛ-8 в сыворотке крови у женщин с патологическим течением беременности на фоне УГИ, что согласуется с данными других авторов, в чьих работах указывается на отсутствие различий в сывороточных уровнях ИЛ-8 между фертильными женщинами, беременными с физиологическим и патологическим течением гестационного процесса (Kaplan P.B., Gucer E, 2003). В наших исследованиях определение концентрации ИЛ-8 в цервикальной слизи оказалось особенно чувствительным тестом: ИЛ-8 определялся у всех без исключения пациенток, его уровни колебались от 800 до 4000 пг/мл. Средние значения (см. табл. 3.4) у пациенток, чья беременность протекала с угрозой
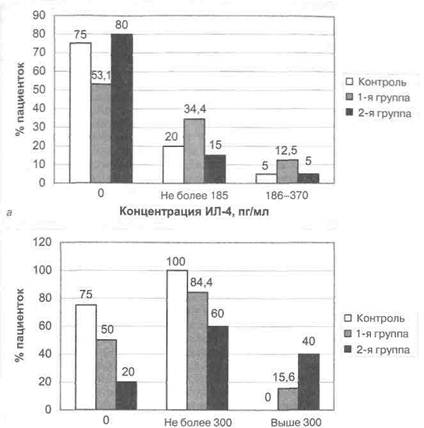
прерывания на фоне УГИ (1-я группа), достоверно преобладали над средними значениями данного показателя у женщин контрольной группы и составили 2497,0+77 и 2106,0+170 пг/мл соответственно (/КО,05). В группе женщин с прервавшейся беременностью отмечены наиболее высокие средние значения изучаемого показателя — 3127+103 пг/мл, достоверно превышающие таковые в 1-й и контрольной группах (р<0,001). У беременных с физиологическим течением гестационного процесса (контрольная группа) уровни изучаемого показателя не превышали 3000 пг/мл, в отличие от пациенток 1-й и 2-й групп, у которых уровни ИЛ-8 ниже 3000 пг/мл наблюдались в 87 и 30% соответственно. У большинства пациенток с прервавшейся беременностью (70%) и у 13% с начавшимся выкидышем уровни ИЛ-8 в цервикальной слизи были выше 3000 пг/мл, что имеет достоверные различия (р<0,001) (см. рис. 3.2, б). Таким образом, из вышеизложенного следует, что у большинства пациенток с УГИ и прервавшейся беременностью концентрация ИЛ-8 в цервикальной слизи превышала 3000 пг/мл. Полученное данные о сочетании высоких уровней ИЛ-8 в слизи цервикаль-ного канала и практически его полного отсутствия в сыворотке крови у пациенток с угрозой прерывания и прервавшейся беременностью на фоне УГИ позволяет нам сделать вывод о локальном характере происходящих на уровне нижнего отдела генитального тракта воспалительных процессов. Согласно исследованиям последних лет, при нормальном течении гестационного процесса преобладает воздействие ИЛ, продуцируемых Т-хелперами 2-го типа — ИЛ-4 и ИЛ-10, благодаря влиянию которых фетоплацентарный комплекс тормозит реакции клеточного иммунитета на местном уровне и способствует индукции синтеза антител (Buxton D., Anderson I.E., 2002). В связи с вышеуказанным нами были изучены уровни ИЛ-4 в сыворотке крови и слизи цервикального канала у пациенток основной и контрольной групп. Средние значения ИЛ-4 в сыворотке крови (см. табл. 3.4) у пациенток изучаемых групп достоверно не различались. При анализе данных исследования (рис. 3.3, а) у большинства пациенток исследуемых групп (53,1% — в 1-й; 80% — во 2-й; 75% — в контрольной группе) ИЛ-4 в сыворотке крови не определялся. Однако в работах других авторов (Сидельникова В.М., 2001; Тетруашви-ли Н.К., 2000) отмечено достоверное преобладание ИЛ-4 в сыворотке крови у женщин с нормальным течением гестационного процесса в отличие от беременных с отслойкой ветвистого хориона. Средние значения ИЛ-4 в цервикальной слизи (см. табл. 3.4) у пациенток с прервавшейся беременностью на фоне УГИ (2-я группа) были достоверно выше, чем в 1-й (р<О,05) и контрольной группах (р<0,001), и составили 261,7+51,6 пг/мл. Однако статистически значимых различий между изучаемыми показателями у беременных 1-й и контрольной групп нами выявлено не было (130,0+38,5 и 50,5+20,6 пг/мл соответственно) (р>0,05). При анализе данных исследования (см. рис. 3.3, 6) было выявлено: «нулевые» значения ИЛ-4 в слизи цервикального канала наблюдались у 20% обследованных 2-й группы, что было достоверно ниже, чем у пациенток 1-й группы - 50% (р<О,05) и беременных контрольной группы - 75% (р<0,001). У всех пациенток контрольной группы значения ИЛ-4 в цервикальной слизи не превышали 300 пг/мл в отличие от беременных 1-й и 2-й групп, в которых 84,4 и 60% пациенток соответственно имели таковые значения (достоверность между контролем и 1-й группой — р<О,05; между 1-й и 2-й группами -
Дата добавления: 2014-12-11 | Просмотры: 1111 | Нарушение авторских прав |


 242 Глава III
242 Глава III