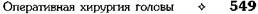|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
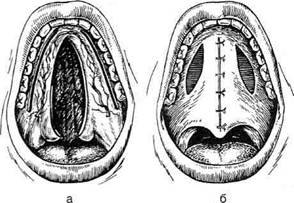
Радикальная уранопластикаОсновные принципы хирургического устранения врождённого дефекта нёба были разработаны еще в XIX веке немецким хирургом Лангенбеком (рис. 6-75). Радикальная уранопластика, предложенная А А. Лимбергом в 1927 г., в настоящее время признана наиболее рациональной и служит основным методом коррекции порока. Цели операции — устранение расщелины нёба (фиссурорафия), удлинение мягкого нёба (рет-ротранспозиция) и сужение среднего отдела глоточного кольца (мезофарингоконстрикция).
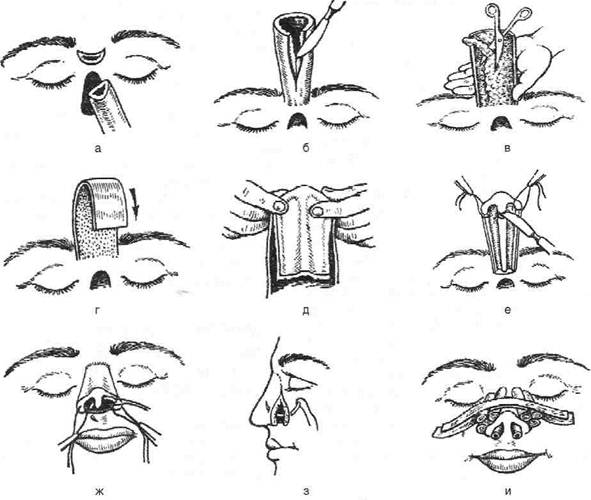
Рис. 6-75. Операция устранения расщелины нёба по способу Лангенбека. а — разрезы, б — наложение шины на перемещённые лоскуты. (Из: Бажанов Н.Н. Стоматология. — М., 1990.) Техника. Обрабатывают края дефекта путём иссечения узкой полоски слизистой оболочки или тканей вдоль всего края расщелины, начиная от язычка и заканчивая её вершиной (рис. 6-76). При иссечении полоски слизистой оболочки необходимо держать скальпель несколько наклонно и срезать больше слизистой оболочки со стороны нёба, чтобы получить косой срез и более широкую раневую поверхность. Это обеспечивает более широкое соприкосновение краёв раны при наложении швов. Края разреза должны быть ровными. В области твёрдого нёба разрез необходимо проводить сразу до кости. От вершины расщелины разрез продолжают к альвеолярному отростку по направлению ко второму резцу (по Львову). Затем выполняют второй разрез на внутренней поверхности альвеолярного отростка, отступив от края десны на 2—4 мм (в зависимости от ширины расщелины). Этот разрез начинают от последнего зуба — первого, второго или третьего моляра. Отодвигают слизисто-надкостничный лоскут кнаружи. Ставят узкое плоское долото на медиальную часть заднего края нёбного отверстия, располагая его кнутри и кзади от сосу-
Рис. 6-76. Основные этапы уранопластики по Лимбергу. а — обработка краёв дефекта путём иссечения слизистой оболочки, б — обработка краёв дефекта путём рассечения тканей, в — схема образования слизисто-надкостничных лоскутов по Львову, г— слизисто-надкостничные лоскуты отслоены, д — справа произведена резекция задней внутренней части костного кольца, слева установлено долото для интерламинарной остеотомии, е— послойное наложение швов (на мягкое нёбо — в три слоя, на твёрдое — в два). (Из: Вернадский Ю.И. Травматология и восстановительная хирургия челюстно-лицевой области. — Киев, 1985.) дисто-нервного пучка. Несколькими ударами молотка перебивают костную стенку кольца. Затем, переместив слизисто-надкостничный лосклт в медиальную сторону, долото ставят на заднюю стенку нёбного отверстия с латеральной стороны и перебивают её при помощи молотка. Резецированный участок стенки большого нёбного отверстия удаляют, после чего сосудисто-нервный пучок смещают к срединной линии нёба и кзади. Таким же способом образуют слизисто-надкостничный лоскут и мобилизуют сосудисто-нервный пучок на другой стороне расщелины, в результате чего нёбные лоскуты свободно смещаются кзади и к срединной линии. Пластика верхней губы по Седилло Пластика верхней губы по Седилло применяется при обширном дефекте верхней губы (рис. 6-77) Техника. В щёчной области выкраиваются два одинаковых по длине прямоугольных лоскута шириной около 3—4 см и длиной 5—6 см. Затем оба лоскута сводят друг с другом без натяжения и послойно ушивают. РИНОПЛАСТИКА ПО СПОСОБУ ХИТРОВА В настоящее время на носу производят разнообразные операции для устранения его деформаций и дефектов. Большинство пластических операций на наружном носе производят с косметической целью. Дефекты носа подразделяются на частичные, неполные и полные.
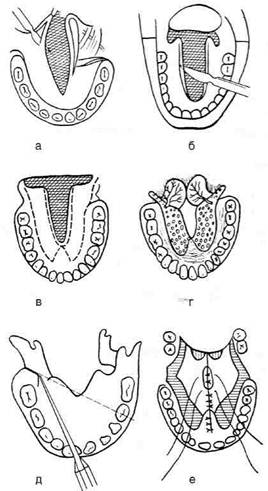
Рис. 6-77. Схема хейлоластики при тотальном дефекте верхней губы по методу Седилло. (Из: Вернадский Ю.И. Травматология и восстановительная хирургия черепно-че-люстно-лицевой области. — М., 1999.)
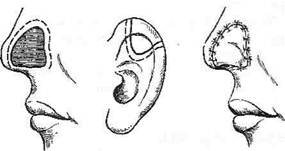
К частичным дефектам относят повреждение крыла, перегородки или кончика носа, что позволяет в ряде случаев использовать лоскуты на ножке с носогубной борозды, верхней губы и лба. Дефекты крыла и кончика носа, возникшие в результате механической травмы без значительного размозжения тканей, могут быть восполнены частью ушной раковины по способу Суслова (1898), когда размер дефекта не должен превышать 1,5—2 см2 и длина (по нижнему краю дефекта) — 3—3,5 см. Суть пластики заключается в том, что вначале освежают края дефекта, затем острым скальпелем иссекают трансплантат из ушной раковины, по форме и размеру соответствующий дефекту. Послойно накладывают частые швы. Края раны ушной раковины сближают и сшивают (рис. 6-78).
Рис. 6-78. Этапы свободной пересадки части ушной раковины при ринопластике по Суслову. (Из: Шаргородс-кий А.Г. Руководство к практическим занятиям по хирургической стоматологии. - М., 1976.) При неполном дефекте носа поражена его хрящевая часть, а при полном — хрящевая и костная. Неполный и полный дефекты носа чаще всего восполняют с помощью Филатове -кого стебля по способу Хитрова. Техника. Операция состоит из 4 этапов (рис. 6-79). I этап — формирование филатовского стеб II этап (через 14—20 дней) — перенесение III этап (еще через 14—20 дней) — отсече IV этап — конец стебля через 2—3 нед отсекают от руки и рассекают продольно по задней поверхности до корня носа и полулунным разрезом иссекают рубец по нижней линии приживления стебля в области корня носа. Рану на руке зашивают наглухо. Затем производят обширное иссечение клетчатки стебля до глубоких слоев кожи, что позволяет сразу же придать кожному лоскуту форму носа. Для правильного формирования частей носа (крылья, перегородка, кончик) по окончании операции в носовые ходы вводят резиновые трубочки. На боковые поверхности спинки носа укладывают по два плотных валика из марли диаметром 1,5—2 см, повязку укрепляют липким пластырем. Сверху накладывают лёгкую пращевидную повязку. Для придания носу правильной формы впоследствии вводят хрящевые пластинки в виде стропил и перекладин. Операция Львова при анкилозе височно-нижнечелюстного сустава Под анкилозом височно-нижнечелюстного сустава понимают патологическое фиброзное или костное сращение суставных поверхностей, приводящее к стойкой полной неподвижности или ограничению подвижности нижней челюсти. Анкилоз височно-нижнечелюстного сустава может быть внутрисуставным (костный и фиброзный) и внесуставным (костным). Выделяют также полные и неполные анкилозы, односторонний и двусторонний. Чаще всего заболевание развивается у детей после гнойного отита и остеомиелита нижней челюсти, которые нередко приводят к воспалению сустава. У взрослого анкилоз височно-нижнечелюстного сустава образуется вследствие инфекционного артрита, а также механического повреждения суставного отростка нижней челюсти. Для заболевания характерны стойкая неподвижность и деформация нижней челюсти, деформация зубных дуг, нарушение прикуса. Основной задачей лечения анкилоза является создание ложного сустава на стороне поражения. При сочетании анкилоза с микроге-нией устраняют также деформацию лица. Для оперативного лечения используются два доступа: подскуловой и подчелюстной. Основным принципом операции является стремление провести остеотомию как можно ближе к естественному суставу.
Рис. 6-79. Этапы ринопластики по Хитрову. а - вид раневой поверхности у корня носа и конца стебля, б - филатовский стебель подшит к корню носа, в - приподнят кверху конец стебля после иссечения продольного рубца, г- иссечен избыток подкожной жировой клетчатки, д - дублирование кожной ленты и окаймляющие дефект разрезы для подшивания краёв сформированного носа, е - складывание дубликатуры кожного лоскута и придание ему формы носа, ж - подшивание лоскута кожи, выкроенного из верхней губы, з - наложение швов в области боковых стенок носа, и - моделирующая повязка. (Из: Елизаровский СИ., Калашников Р.Н, Оперативная хирургия и топографическая анатомия. - М., 1967.) Техника. Проводят дугообразный разрез параллельно краю нижней челюсти, начиная его на 1,5—2 см ниже мочки уха. Разрез доводят до середины тела нижней челюсти. Обнажают угол и нижний край тела челюсти. Отсекают сухожилие т. masseter от бугристости нижней челюсти, которую вместе с околоушной слюнной железой отпрепаро-вывают без надкостницы кверху до скуловой дуги. В месте предполагаемого пересечения кости разрезают надкостницу, затем торцовыми фрезами, борами, долотом как можно выше производят остеотомию. В линию остеотомии вводят винтовой роторасширитель, которым раздвигают костные фрагменты. После этого низводят нижнюю челюсть и открывают рот больному не менее чем на 3 см. Костными кусачками, фрезами и долотами моделируют кость, удаляют острые шипы, костные выступы. Производят тщательный гемостаз в операционной ране и приступают к завершающему моменту операции — прокладке одного из интерпонирующих средств (широкая фасция бедра с жировой клетчаткой, жировая клетчатка филатовского стебля, мышца, деэпидермизированный лоскут кожи, биопластмасса и др.). Прокладку фиксируют швами, после чего послойно накладывают швы на рану.
Косая остеотомия ветви нижней челюсти по способу Рауэра Операция состоит в пересечении ветви нижней челюсти в косом направлении без резекции кости (рис. 6-80). Техника. Проводят послойный разрез мягких тканей по скуловой дуге до кости, не доходя 1,5 см до слухового прохода из-за опасности ранения сосудисто-нервного пучка, и продолжают от его заднего конца вертикально вниз на протяжении 4—5 см, рассекая только кожу. Образовавшийся лоскут треугольной формы отгибают и временно подшивают к щеке. Надкостницу вместе с фасцией отодвигают вниз распатором, продвигая его со скуловой дуги на костное сращение (зону анкилоза). Край отодвинутой надкостницы надрезают только со стороны кости, тогда отслойку легко продолжать вглубь, причём нет опасности повреждения веточек лицевого нерва. Освобождают область сращения и начало ветви нижней челюсти. Задний край ветви (суставного отростка) освобождают, отодвигая ткани кнаружи и под шейку, и подводят под сращение дугообразно согнутый желобоватый зонд или кривой нёбный распатор до появления его конца в отверстии полулунной вырезки для защиты подлежащих мягких тканей и сосудов (челюстной артерии и крыловидного венозного сплетения). Соответ- ственно направлению зонда сверху вниз и назад делают осторожно косую остеотомию (под углом 35°) до полного отделения челюсти. Края щели между костными фрагментами раздвигают расширителями, ставят распорку (распатор, долото) и щель временно туго тампонируют марлей. На бедре больного берут четырехугольный лоскут широкой фасции (4x2,5 см) со слоем покрывающего жира толщиной 0,3—0,5 см. Тампоны удаляют и в щель вводят приготовленную прокладку из фасции так, чтобы она покрывала конец ветви челюсти, а жир выполнял остальное свободное пространство. Впоследствии жир предупреждает срастание надкостницы у краёв остеотомии. Над жиром сшивают кетгутом мягкие ткани, на кожу накладывают волосяной шов. НЕИРОПЛАСТИЧЕСКИЕ И МИОПЛАСТИЧЕСКИЕ ОПЕРАЦИИ ПРИ ПАРАЛИЧЕ ЛИЦЕВОГО НЕРВА Синдром поражения лицевого нерва возникает в результате его травмы или другого поражения. Ветвь лицевого нерва может быть повреждена в области околоушной железы или
Рис. 6-80. Остеотомия при анкилозе нижнечелюстного сустава, а - линии кожных разрезов; б - схема операции: 1 -анкилозированный сустав нижней челюсти, 2 - венечный отросток (пунктиром показано перемещение нижнего конца пересечённого суставного отростка челюсти при раскрытии рта, 3 - линия рассечения кости, 4 - края пересечённого суставного отростка, 5 - положение прокладки (фасции со слоем жировой клетчатки) между концами кости, 6 - впадина, сделанная на кости, 7 - моделированная ветвь челюсти, 8 - участки удалённой кости (заштриховано). (Из: Елизаровский СИ., Калашников Р.Н. Оперативная хирургия и топографическая анатомия. - М., 1967.)
даже в канале пирамиды височной кости при операции в области среднего уха. Следствием поражения лицевого нерва бывает паралич мимической мускулатуры, характеризующийся опущением угла рта и расширением щели век. Лицо больного перекошено в здоровую сторону. Более резкое обезображивание происходит при разговоре, смехе, оскале зубов. Бровь на поражённой стороне не поднимается, глаз не закрывается, роговая оболочка подвергается высыханию. Паралич мимических мышц — источник моральных страданий больных, становящихся замкнутыми и раздражительными. До развития атрофических изменений в парализованных мышцах следует применять пластические операции на лицевом нерве. При развитии в мышцах необратимых дегенеративных изменений целесообразно проводить ми-опластику и корригирующие операции. Показания. Полное угасание электрической возбудимости в мимических мышцах и их атрофия. Есть два наиболее распространённых способа борьбы с параличом лицевого нерва. 1. Подсадка к лицевому нерву отрезков двига 2. Мобилизация непарализованных мышц. ОПЕРАЦИЯ БЭЛЛЕНСА И КЁРТЕ Бэлленс и Кёрте в начале XX столетия предложили в качестве нервов-доноров использовать добавочный {п. accessorius, XI) и подъязычный (п. hypoglossus, XII) нервы. Для этой цели пересекали п. accessorius у выхода из-под грудино-ключично-сосцевидной мышцы и сшивали его центральный отрезок с лицевым нервом, лежащим к периферии от места его повреждения. Таким же способом сшивают п. hypoglossus с лицевым нервом. Однако пересечение п. hypoglossus может повлечь за собой расстройство двигательной функции мышц шеи и языка. ОПЕРАЦИЯ ХИТРОВА Ф.М. Хитрое в 1949 г. предложил для пластики лицевого нерва пересадку диафрагмаль-ного нерва (п. phrenicus). Функция этого нерва находится в некоторой содружественное™ с функцией лицевого нерва, потому что эмоциональные переживания, отображаемые мимической мускулатурой лица, обычно сопровождаются определённым типом дыхательных экскурсий грудной клетки. Дыхательные движения находятся под контролем диафрагмаль-ного нерва, регулируемого двояко — рефлек-торно и произвольно. Это даёт основание выбрать его для пересадки и анастомозирова-ния с лицевым нервом, так как функцией ди-афрагмального нерва больной может в какой-то мере управлять сам. Рефлекторная передача импульсов по диафрагмальному нерву способствует ускорению восстановления тонуса и функций парализованных мышц в дальнейшем. Наконец, перерезка диафрагмального нерва не влечёт за собой каких-либо сложных расстройств функций органов грудной и брюшной полостей, так как диафрагму иннервиру-ют ещё и межрёберные нервы. Техника. Разрезом сзади ушной раковины вдоль её основания от сосцевидного отростка до мочки уха и такой же длины разрезом от начала и вдоль грудино-ключично-сосцевидной мышцы вьщеляют периферический конец общего ствола лицевого нерва и производят его хирургическую обработку. Затем разрезом вдоль заднего края грудино-ключично-сосцевидной мышцы в её нижней трети вьщеляют диафраг-мальный нерв и пересекают его в дистальном конце, затем формируют тоннель в подкожной клетчатке над грудино-ключично-сосцевидной мышцей и центральный конец диафрагмального нерва сшивают с периферическим концом лицевого. МИОПЛАСТИКА Наибольшее распространение получили оперативные вмешательства с использованием лоскутов, взятых из височной или жевательной мышцы. Раньше считали, что соеди- 18—1089
нение здоровых мышц с парализованными приводит к восстановлению функций поражённого нерва и, следовательно, парализованной мышцы. В настоящее время большинство авторов считают, что в этом случае происходит лишь механическое прикрепление парализованных мимических мышц к функционирующим. Техника. При миопластике лоскутом из височной мышцы сначала выполняют вертикальный разрез спереди от ушной раковины. Обнажают передний отдел височной мышцы и верхний край скуловой дуги, последнюю резецируют на протяжении 2—2,5 см. Выкраивают мышечный лоскут с фасциально-апоневроти-ческой пластинкой на конце. Лоскут отделяют распатором от кости. Затем иссекают полулунный кожный лоскут вместе с подкожной жировой клетчаткой в области носогубной борозды. В образованный подкожный туннель выводят мышечный лоскут, повернув его на 180°. Лоскут фиксируют к круговой мышце у угла рта и к дерме (рис. 6-81, а). Миопластика лоскутом из жевательной мышцы показана в тех случаях, когда сохранены функции височных и скуловых ветвей лицевого нерва. Ниже края нижней челюсти выполняют линейный разрез, обнажают жевательную мышцу, из передней половины выкраивают мышечный лоскут на всю её толщину. В области угла рта иссекают полулунный лоскут с подкожной жировой клетчаткой. В подкожный туннель проводят мышечный лоскут и фиксируют его швами к мягким тканям угла рта (рис. 6-81, б). Установлено, что при выкраивании части жевательной мышцы возможно повреждение одноимённого нерва, приводящее к атрофии мышечного лоскута. Поэтому предлагают полностью переключать жевательную мышцу на функцию мимической мускулатуры. Дата добавления: 2015-01-18 | Просмотры: 3470 | Нарушение авторских прав |