|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
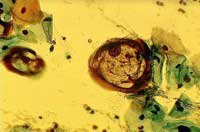
Эндоскопическая и морфологическая диагностика опухолей средостенияЭндоскопические методы в диагностике образований средостения имеют значение не только, а может быть, и не столько как средство визуальной оценки, сколько как способ получения патологического материала для морфологических исследований. Бронхоскопия. Наименее инвазивный, но и наименее информативный из инструментальных методов диагностики образований средостения. Это исследование дает возможность выявления и визуальной количественной оценки степени компрессии дыхательных путей, а также определяет прорастание трахеи и крупных бронхов инвазивными опухолями средостения. Эндоскопически видимые девиация трахеи, выбухание той или иной ее стенки, расширение ее бифуркации служат косвенными признаками образования средостения и указывают на его локализацию. Однако поставить с помощью бронхоскопии гистологический диагноз удается не более чем в 25% наблюдений. Аспирационная тонкоигольная биопсия. Метод более инвазивный, но существенно более информативный, чем бронхоскопия. Цитологическое исследование полученного этим методом пунктата обеспечивает морфологическую диагностику образований средостения, по данным литературы, в 50-60% случаев. Диагноз кисты средостения пункция подтверждает немедленно (рис. 102).
Рис. 102. Цитограммы кистозного содержимого с различной окраской.
Тонкоигольной биопсии, выполняемой под контролем УЗИ и компьютерной томографии в режиме флюорографии, доступны практически все анатомические отделы средостения (рис. 103). При необходимости пункция тонкой иглой может быть выполнена не только чрескожным, но и чреспищеводным, чрестрахеальным или чрезбронхиальным доступом.
Немаловажное преимущество метода - возможность выполнения процедуры в амбулаторных условиях с применением местной анестезии, что особенно важно для больных с признаками медиастинальной компрессии. На основании вышеперечисленных достоинств многие авторы считают необходимым во всех случаях образований средостения начинать морфологическую диагностику с тонкоигольной аспирационной биопсии, применяя более инвазивные методы только в тех случаях, когда пункция образования не дает определенного диагноза. К недостаткам пункционной биопсии относится прежде всего высокое число сопровождающих ее осложнений (до 21,4%), в том числе пневмоторакс у 3,6% пациентов. Кроме того, количество патологического материала, аспирируемого через тонкую иглу, обычно весьма невелико, что ограничивает возможности его изучения цитологическим исследованием. К тому же, если биопсия представляет собой локальный метод исследования, результаты которого во многом зависят от того, в какую точку видимого субстрата придет биопсийный инструмент, то еще более локальна пункционная биопсия. Очевидно, последними двумя обстоятельствами и обусловлены не столь редкие расхождения пункционно-биопсийного и послеоперационного гистологического диагнозов. Таким образом, пункционная биопсия оправдана при всех образованиях средостения и особенно показана в тех случаях, когда дооперационная морфологическая диагностика имеет значение для лечебной тактики, но результаты этого исследования, к сожалению, нельзя абсолютизировать. Биопсия периферических лимфоузлов (при наличии в них патологических изменений: увеличения, уплотнения или болезненности) имеет особое значение для диагностики лимфом. Парастернальная медиастинотомия. Это полостная операция, требующая госпитализации пациента и общей анестезии, представляет собой вариант открытой эксцизионной биопсии. Количество получаемого при этом патологического материала, как правило, достаточно для полноценного морфологического исследования. Однако возможности визуализации патологического образования в средостении из этого доступа весьма ограничены, и спектр применения диагностической медиастинотомии сводится к биопсии образований переднего средостения, прилегающих парастернально к передней грудной стенке. Метод применяется нечасто, а внедрение в клиническую практику средств эндовидеохирургии, по-видимому, полностью заменит медиастинотомию. Медиастиноскопия (см. 1-й раздел) в диагностике опухолей и кист средостения также имеет довольно ограниченное применение. Визуализации и эксцизионной биопсии путем классической чресшейной медиастиноскопии доступны лишь среднее и верхний отдел переднего средостения. В связи с ограниченностью обзора и инструментальных манипуляций поставить нозологический диагноз удается немногим более чем в половине случаев. При этом многие считают медиастиноскопию противопоказанной при опухолях переднего средостения в связи с реальной возможностью повреждения капсулы тимуса; в таком случае, если опухоль является тимомой, неизбежна контаминация тканей средостения. Торакоскопия (см. 1-й раздел) представляется наиболее информативным диагностическим методом, сочетающим в себе возможность непосредственной визуализации образований средостения в различных ракурсах с эксцизионной биопсией под контролем зрения (рис. 104). Применение этой эндоскопической техники к
диагностике, а затем и к лечению опухолей и кист средостения значительно расширилось после оснащения метода видеосопровождением.
Эта методика предоставляет хирургу значительно более широкий обзор и, как следствие, более точный выбор участка для биопсии по сравнению с медиастиноскопией и медиастинотомией. Оперативная видеоторакоскопия дает возможность не только определить взаимоотношения образования средостения с окружающими структурами, но и выявить в ряде случаев инвазию последних. По данным разных авторов, видеоторакоскопия с биопсией обеспечивает достоверный диагноз опухолей и кист средостения в 90-100% случаев. В настоящее время, в связи с новыми технологическими разработками, накопленным опытом, видеоторакоскопия применяется не только с целью диагностики, но и лечения опухолей и кист средостения. При этом малоинвазивная видеоторакоскопия по радикальности не уступает открытым операциям. В то же время необходимо помнить, что торакоскопия - это внутриполостное хирургическое вмешательство, требующее общей анестезии, однолегочной искусственной вентиляции и сопровождающееся определенным процентом осложнений. Другие диагностические методики имеют весьма ограниченное применение в случае опухолей и кист средостения. Исторический интерес представляет проба Мондора, направленная на исследование нарушений вегетативной иннервации грудной клетки при нейрогенных опухолях заднего средостения. В литературе имеются сообщения об определенных диагностических возможностях радиоизотопных методов, опухолевых маркеров, о диагностике кист паращитовидных желез на основании определения уровня паратгормона в их содержимом, но все эти сообщения относятся к казуистически редким случаям и поэтому не входят в обычный алгоритм обследования больных с образованиями средостения. Дата добавления: 2015-02-05 | Просмотры: 990 | Нарушение авторских прав |