 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
I. Центральный рак легкого
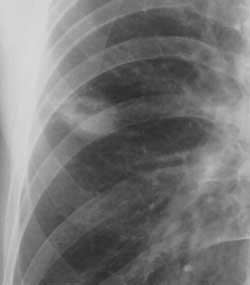
Центральный рак легкого сопровождается наличием опухолевых масс в корне легкого и следующей семиотикой (рис. 7, 8). Феномен парадоксального корня. Это уменьшение корня легкого, обеднение легочного рисунка и повышение прозрачности легкого, наблюдается при сдавлении опухолью крупного артериального ствола (рис. 7). Феномен локального обеднения легочного рисунка. Характеризуется местным повышением прозрачности легкого и веерообразным раздвиганием сосудистых ветвей, обусловлен спадением части альвеол и вздутием близлежащих (локальная эмфизема). Обычно появляется задолго до выявления очагов затемнения в легком и сохраняется 1-2 месяца (рис. 8). А Рис. 7. Центральный рак. А – правое легкое с поражением нижнедолевого бронха;
Рис. 8. Центральный рак. Эмфизематозное повреждение легких и его механизмы.
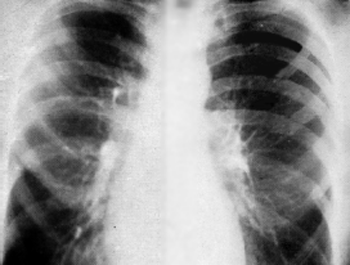
Проявления прогрессирующего бронхостеноза в диагностике рака легкого имеют решающее значение. Важнейшими из них являются: 1) уплотнение и повышение контрастности бронхов, что более характерно для плоскоклеточного рака (рис. 9); 2) рецидивирующий пневмонит, сохраняющийся в среднем 8-10 месяцев (рис. 9); 3) экспираторная эмфизема возникает при вентильном стенозе бронха; 4) преходящие гиповентиляция и локальный ателектаз (рис. 10), которые сохраняются соответственно 6-8 и 4-6 месяцев, на основе гиповентиляции диагноз устанавливают у 30-40% больных, а на основе ателектаза у 50%.
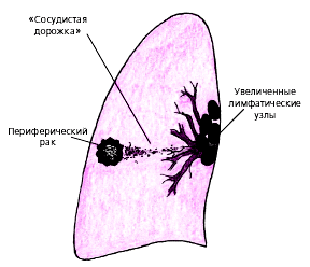
Чаще поражаются III и VI сегменты легкого. От появления первых симптомов до установления окончательного рентгенологического диагноза проходит 20-24 месяца. II. Периферический рак легкого. Периферический рак легкого сопровождается следующей рентгенологической семиотикой (рис. 11-14).
Рис. 11. Схема рентгенологических изменений при периферическом раке легкого. Наличием округлого образования в легком. Шаровидная форма опухоли появляется тогда, когда диаметр этого образования превышает 3-4 см (рис. 12). При размере опухоли до 3-х см затемнение представляет собой полигональнаую тень в виде звездчатого рубца.
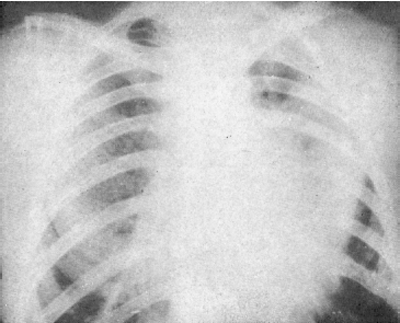
Лучистость. При опухолевой инфильтрации кровеносных и лимфатических сосудов вокруг опухолевого узла формируетсялучистость (corona maligna). Она, как правило, бывает неравномерной и наблюдается на одном крае образования. Этот симптом характерен для недифференцированных и малодифференцированных форм рака. Линии Керли. При лимфогенном распространении опухоли формируются линии Керли - это линии, представленные расширенными лимфатическими сосудами, проходящими в утолщенных междольковых щелях. По сути дела это раковый лимфангиит. По мере прогрессирования процесса различают 3 вида линий Керли. Линии А - тонкие, четко очерченные линейные тени лимфатических сосудов, идущие радиально от корня легкого к периферии, иногда достигая периферических границ легкого. Линии В - горизонтальные, четко очерченные линии длиной 0,5-3 см и шириной до 1 мм, расположенные в наружных отделах базальных сегментов и идущие перпендикулярно висцеральной плевре. Линии С - имеют четкий сетевидный рисунок в периферических отделах в базальных сегментах легких. Время удвоения объема(ВУО) при раке легкого в среднем составляет 120 дней. Опухоль диаметром 1,5 см через 4 месяца достигает диаметра 1,8 см, а чрез 8 месяцев уже 2,1 см (рис. 13). Для доброкачественной опухоли ВУО превышает 400 дней. Нередким осложнением при периферическом раке легкого является распад опухолевого узла. Отличие полостной (псевдокавернозной) формы рака от абсцесса легкого заключается в отсутствии клиники гнойного или гнилостного воспаления легкого. Полость распада может занимать значительную часть опухолевых масс. Полость имеет неровные, фестончатые края. Может медленно заполняться детритными массами, после отторжения которых восстанавливается вновь, чаще с увеличением размера. При вовлечении в процесс висцеральной плевры формируется выпотной плеврит (рис. 14).
A
Рис. 13. Периферический рак легкого. А – небольшая полость на уровне IV ребра;
Дата добавления: 2015-02-05 | Просмотры: 1637 | Нарушение авторских прав |
 Б
Б 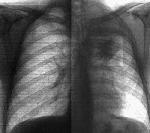



 Б
Б 