|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
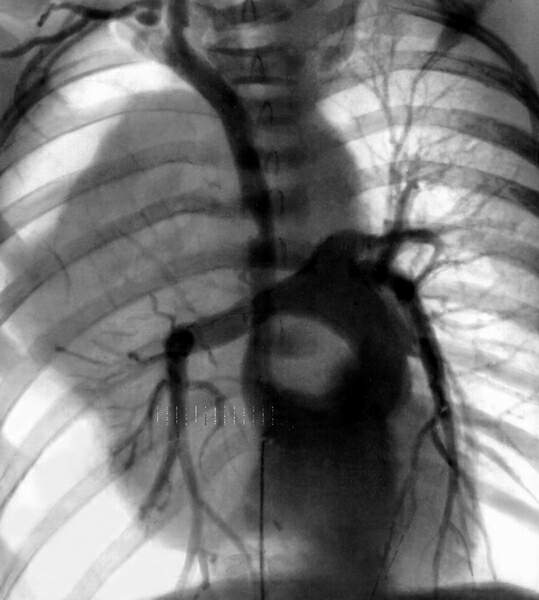
Рентгенодиагностика. Методы лучевой диагностики до настоящего времени играли ведущую роль в диагностике опухолей и кист средостенияМетоды лучевой диагностики до настоящего времени играли ведущую роль в диагностике опухолей и кист средостения. Рентгеноскопия и рентгенография грудной клетки в двух проекциях позволяют выявить образование в средостении, локализовать его в том или ином отделе и тем самым предположить наиболее вероятный нозологический диагноз. Особо следует подчеркнуть, что в диагностике опухолей средостения боковая и косая позиции чаще более информативны, чем прямая рентгенограмма. Для более точной локализации образования эти исследования целесообразно выполнять в условиях контрастирования пищевода, чтобы выявить или исключить его девиацию, нередкую при образованиях заднего средостения. Кроме того, мы получаем представление о состоянии легких (гиповентиляция, обусловленная компрессией дыхательных путей), плевральных полостей (реактивный плеврит, гидроторакс) и функции диафрагмы (компрессия диафрагмальных нервов). Однако дифференцировать опухоль с кистой, а также судить об инвазии опухолью окружающих структур на основании рутинного рентгенологического исследования чаще всего невозможно. Кроме того, приходится учитывать, что рутинное рентгенологическое обследование не всегда позволяет дифференцировать образования средостения с внутрилегочными и внутриплевральными; в таких случаях необходима томография в любом варианте. Стандартная томография средостения позволяет получить дополнительные сведения о форме, размерах, структуре образований, их взаимоотношениях с окружающими органами и тканями. В некоторых случаях для уточнения диагноза требуется инвазивная ангиография (рис. 90). Инвазивная ангиография показана в тех сравнительно редких случаях, когда необходимо исключить или выявить инвазию или компрессию магистральных сосудов, либо дифференцировать образование от сосудистой аневризмы, а компьютерная или магнитно-резонансная томография не дают определенного ответа на эти вопросы.
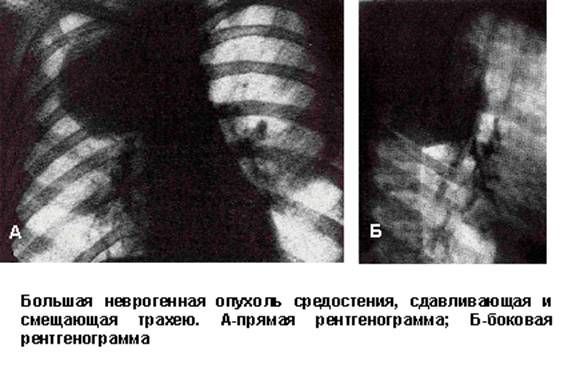
Неврогенные опухоли. Располагаются в заднем средостении, в паравертебральном отделе. Тень неврогенной опухоли обычно однородная, интенсивность ее зависит от размеров, которые колеблются от 2-3 до 25 см. Очертания тени, как правило, четкие и ровные, иногда волнистые (рис. 91). В боковой проекции тень неврогенной опухоли в подавляющем большинстве случаев накладывается на тень позвоночника, причем задний край опухоли интимно примыкает к задним ребрам. Она особенно хорошо контурируется после наложения пневмомедиастинума или пневмоторакса. Широко примыкает к позвоночнику.
Рис. 91. Большая неврогенная опухоль средостения, сдавливающая и смещающая трахею. А - прямая рентгенограмма, Б - боковая рентгенограмма.
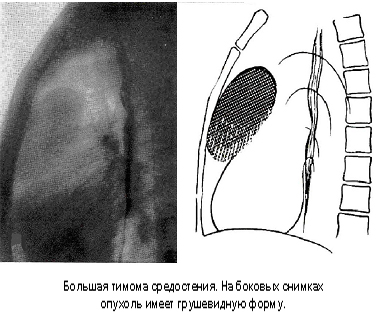
При многопроекционном исследовании выясняется, что опухоль не отводится от позвоночника и располагается в реберно-позвоночном желобе. Неврогенная опухоль обычно не смещается при дыхании. Рентгенологическая картина неврогенных опухолей средостения может быть различной в зависимости от характера, размеров и других особенностей новообразования. В типичных случаях в паравертебральном отделе выявляется полуокруглая или полуовальная тень, широко примыкающая к позвоночнику и имеющая четкую дугообразную границу. Особую разновидность неврогенных новообразований составляют так называемые опухоли в виде «песочных часов». Под этим термином принято обозначать новообразование, состоящее из двух узлов, объединенных ножкой. Один узел находится в спинномозговом канале, другой в реберно-позвоночном желобе или в средостении. На рентгенограмме при опухоли в виде «песочных часов» выявляется тень, расположенная у позвоночника, с расширением межреберного пространства, межпозвоночного отверстия и признаками краевой деструкции прилежащего позвонка. Опухоли тимуса. Наиболее частая локализация - верхняя часть переднего средостения, за грудиной (рис. 92). Доброкачественная опухоль вилочковой железы на рентгенограмме представляет собой тень овоидной или грушевидной формы, контур слегка волнистый, четкий. Дуга аорты затемнения, в отличие от других образований средостения, длинная (симптом «блина»). Положение ассиметричное, слева или справа от срединной линии. Злокачественные опухоли тимуса рентгенологически проявляются тенью с бугристыми, неровными краями, распространение двухстороннее.
Рис. 92. Большая тимома средостения.
Абдомино-медиастинальные липомы. Обнаруживаются в передне-нижнем средостении, в сердечно-диафрагмальном синусе, обычно правом. Размер их до 25 см. Образование средней интенсивности, полукруглой формы, однородное, хорошо очерченное, тесно примыкает к сердцу и диафрагме. При исследовании в боковом положении видно, что патологическая тень располагается спереди, интимно примыкая к грудине (рис. 93).
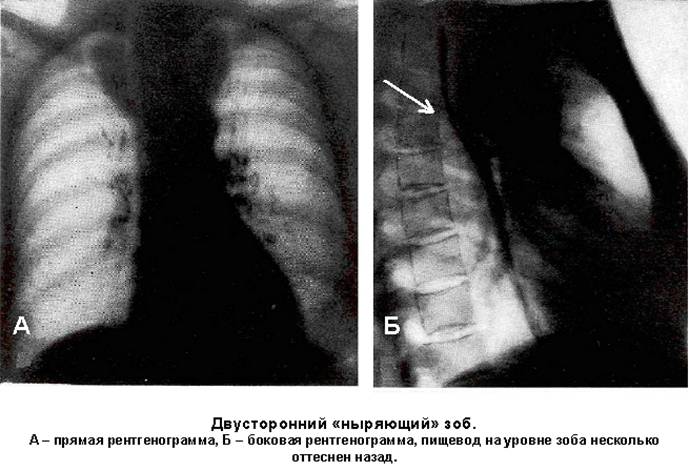
Загрудинный, «ныряющий» зоб. Располагается в передне-верхнем средостении, за рукояткой грудины, размером до 13 см. Образование ассиметричной овальной, неправильной треугольной или полукруглой формы. Интенсивность тени различна в зависимости от величины зоба и его локализации. Характерным рентгенологическим признаком являются очаги уплотнения, вызванные кальцификацией ткани зоба (рис. 94). Верхний полюс переходит в мягкие ткани шеи или сливается с ее основанием. Нижний полюс чаще достигает дуги аорты, оттесняет ее книзу и влево, и тень его, как правило, на обзорных рентгенограммах не дифференцируется. Тесная связь зоба с трахеей обуславливает ее сужение, что выявляется при рентгенологическом обследовании.
Рис. 94. Двусторонний «ныряющий» зоб. А - прямая проекция, Б - боковая проекция, пищевод на уровне зоба оттеснен назад. Лимфомы. Располагаются в переднем средостении. Рентгенологически образование в виде неравномерного расширения тени средостения с полициклическими контурами. Что и определяет наличие конгломератов увеличенных медиастинальных лимфоузлов. Целомическая киста перикарда. Типичным рентгенологическим признаком целомической кисты является наличие в переднее - нижнем средостении полукруглой или полуовальной формы тени размером от 3-х до 20-ти см, примыкающей к сердцу, куполу диафрагмы и передней грудной стенке (рис. 95). Видимые контуры кисты четкие, иногда волнистые. Медиальный контур кисты, как правило, сливается с более интенсивной тенью сердца и не дифференцируется. Целомические кисты перикарда часто изменяют свою форму при различных фазах дыхания, удлиняясь на вдохе и уплощаясь при выдохе.
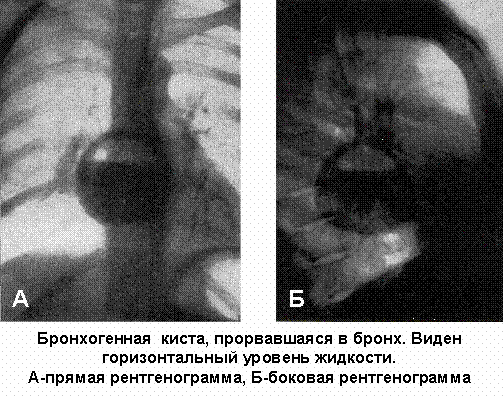
Бронхогенная киста. Рентгенологически обычно выявляется округлое или эллипсовидное затемнение размером от 3-х до 10-ти см, локализующееся в медиальных зонах верхних отделов заднего средостения чаще правой половины грудной клетки, сливающееся с тенью средостения, имеющее четкий наружный контур. Тень бронхиальной кисты двигается при глотании или меняет свою форму при дыхании. При прорыве кисты в бронх выявляется горизонтальный уровень жидкости в полости кисты (рис. 96).
Рис. 96. Бронхогенная киста, прорвавшаяся в бронх. Виден горизонтальный уровень жидкости. А - прямая проекция, Б - боковая проекция.
Энтерогенная киста. Излюбленная локализация задне-нижнее средостение. Размеры до 10 см. Форма неправильно-округлая или овоидная с вертикальным расположением длинного диаметра. Контуры тени нечеткие. Тератома/дермоидная киста. Тератомы и дермоидные кисты происходят из глоточного эмбрионального кармана, в их состав входят производные всех клеточных листков. Излюбленное место локализации - переднее средостение. Рентгенологически выглядят как гладкостеночная киста или плотное гомогенное затемнение, часто с кальцинированной стенкой (рис. 97). Внутри тератомы можно обнаружить различные образования (например, зубы). Часто нагнаиваются, вызывая развитие медиастинита.
А Б Рис. 97. Терато-дермоидная киста средостения.
Дата добавления: 2015-02-05 | Просмотры: 1554 | Нарушение авторских прав |