|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
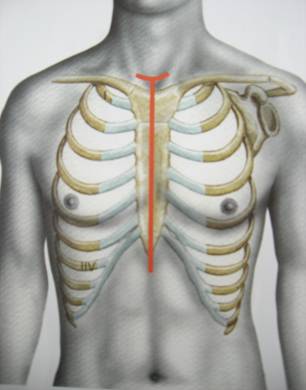
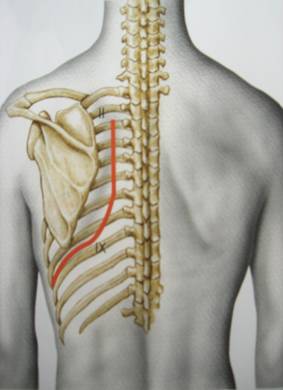
Выбор оперативного доступаОбщеизвестно, что в торакальной хирургии выбор оперативного доступа в большей степени, чем в других хирургических специальностях, зависит от индивидуальных привычек и личного опыта оперирующего хирурга. Тем не менее хирургической практикой выработан ряд общих принципов решения этого вопроса в отношении опухолей и кист средостения. Выбор доступа для оперативного лечения по поводу образования средостения определяется главным образом тремя факторами: 1) локализацией образования; 2) органом, из которого исходит образование; 3) наличием инвазии тех или иных анатомических структур. Наибольшую свободу действий в переднем средостении предоставляет срединная (вертикальная) стернотомия (рис. 107). Из этого доступа удобно работать на верхней полой вене, плечеголовных сосудах, перикарде, обеих полостях плевры, можно оперировать на легких, грудной стенке и куполах диафрагмы. Расширенная тимэктомия, показанная при всех образованиях вилочковой железы, может быть выполнена радикально только из этого доступа. Стернотомию мы считаем методом выбора при всех образованиях верхнего отдела переднего средостения, так как они всегда подозрительны на новообразования вилочковой железы. Для удаления сравнительно небольших неинвазивных опухолей и кист, расположенных в верхнем отделе переднего средостения, достаточен более щадящий доступ: частичная вертикальная стернотомия от яремной вырезки грудины до уровня 4-х реберных хрящей. Доброкачественные образования нижнего отдела переднего средостения обычно легко удалимы из передней или переднебоковой торакотомии. Достаточный доступ к образованиям среднего средостения предоставляет боковая торакотомия. Опухоли и кисты заднего средостения требуют боковой или заднебоковой торакотомии (рис. 107).
А В
Рис. 107. Методы торакотомии.
Медиастинально-шейный «ныряющий» зоб, нередко называемый загрудинным, в большинстве случаев может быть удален из типичного для вмешательств на щитовидной железе чресшейного доступа. Иногда в дополнение к нему может потребоваться частичная вертикальная стернотомия. Если последняя нежелательна (у соматически отягощенных больных), существует способ вычерпывания загрудинного зоба ложкой из шейного доступа. Также из чресшейного доступа можно удалять медиастинальные кисты паращитовидных желез. Но если речь идет об инвазивном раке щитовидной железы медиастинально-шейной локализации, то по онкологическим соображениям следует предпочесть срединную стернотомию. Медиастинально-шейный зоб следует отличать от внутригрудного, локализующегося в среднем или заднем средостении; последний можно удалить только из торакотомии. Нейрогенные опухоли заднего средостения типа «песочных часов», состоящие из внутригрудного и спинального компонентов, нередко приходится удалять из комбинированного доступа: торакотомии для удаления медиастинальной части образования и ляминэктомии для удаления спинальной его части. Впрочем, в ряде наблюдений, возможно удаление спинального компонента и из торакотомии, путем трепанации межпозвонкового отверстия и осторожных тракций. В таблице 6 представлены основные принципы выбора оперативного доступапри новообразованиях средостения. Таблица 6 Основные принципы выбора оперативного доступапри новообразованиях средостения
Инвазия органов средостения может вносить в выбор доступа свои коррективы. Прорастание легкого, плевры, перикарда, диафрагмы, грудной стенки, как правило, требует атипичных (краевых или клиновидных) резекций легких, частичных плеврэктомии, перикардиэктомии или резекции купола диафрагмы, которые могут быть выполнены как из стернотомии, так и из любой широкой торакотомии на стороне поражения. Симультанную резекцию обоих легких или двустороннюю плеврэктомию предпочтительно выполнять из стернотомии; в противном случае приходится расширять доступ в весьма травматичную чрездвуплевральную торакотомию. В случае инвазии верхней полой и плечеголовных вен или (весьма редко) ветвей дуги аорты наиболее удобна вертикальная стернотомия, хотя манипуляции на верхней полой и правой плечеголовной венах принципиально возможны и из правосторонней торакотомии. Инвазия пищевода диктует необходимость боковой или заднебоковой торакотомии. Сложные тактические вопросы может поставить инвазия грудного отдела трахеи. Опухоли, прорастающие трахею, нередко исходят из переднего средостения, в связи с чем их предпочтительно удалять из стернотомного доступа. Но манипуляции на трахее из этого доступа весьма затруднительны, так как трахея перекрыта спереди дугой аорты. В подобных случаях приходится либо мобилизовать дугу аорты, либо применять травматичный комбинированный доступ, сочетая полную вертикальную стернотомию с широкой переднебоковой торакотомией. Корни легких со стороны переднего средостения вполне доступны как из торакотомии, так и из стернотомии; со стороны заднего средостения манипулировать на них значительно удобнее из боковой или заднебоковой торакотомии. В некоторых случаях, если первоначально избранная торакотомия недостаточна для работы в переднем средостении, этот доступ может быть расширен путем поперечной стернотомии.
Дата добавления: 2015-02-05 | Просмотры: 1242 | Нарушение авторских прав |
 Б
Б 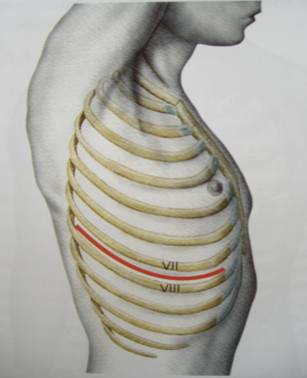
 Г
Г