|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Гемолитическая болезнь новорожденныхГемолитическая болезнь новорожденных развивается в результате несовместимости крови матери и плода по резус-фактору и несоответствия по группам системы АВО, реже по другим системам крови. Эритроциты 85 % людей содержат резус-фактор (агглюти-ноген), их относят к резус-положительным. У 15 % этот фактор в эритроцитах отсутствует, эти лица резус-отрицательные. Резус-фактор наследуется по доминантному типу. Этот фактор в конфликтной ситуации ребенок наследует от резус-положительного отца. Резус-антиген, проникая из организма плода в кровь резус-отрицательной матери, вызывает образование специфических антител, частичный переход которых через плаценту в кровь плода приводит к гемолизу эритроцитов. Реже причиной гемолитической болезни новорожденных является несовместимость крови матери и плода по группам системы АВО, в основном она возникает в случае, когда мать имеет группу крови О (I), а ребенок—А (II). Клиника. Различают три формы гемолитической болезни новорожденных: отечную, желтушную и анемическую. Отечная форма—наиболее тяжелая форма гемолитической болезни. Для нее характерны при рождении общий отек с накоплением жидкости в полостях, бледность кожных покровов (иногда желтуха), значительное увеличение размеров печени и селезенки, резкая анемия (число эритроцитов снижено до 1,5—2•1012/л и меньше, гемоглобин 30—60 г/л и ниже). Отмечаются нормобластоз, ретикулоцитоз, анизоцитоз, пойкилоци-тоз, полихромазия, лейкоцитоз, нейтрофилез со сдвигом влево. Новорожденные, страдающие этой формой болезни, как правило, умирают в первые часы после рождения. Желтушная форма встречается наиболее часто. Первым симптомом заболевания является желтуха, появляющаяся сразу после рождения или на 1—2-й день, которая быстро усиливается, принимая желто-зеленоватый или даже желто-коричневый оттенок. Отмечаются также желтушное окрашивание слизистых оболочек склер, увеличение печени, селезенки. Дети становятся вялыми, адинамичными, плохо сосут, у них снижены рефлексы новорожденных. Имеется склонность к кровоизлияниям под кожу и кровотечениям. Моча ребенка темная, кал окрашен нормально. В периферической крови обнаруживают разной степени выраженности анемию, эритробластоз, ретикулоцитоз, лейкоцитоз. Наиболее характерным является повышение уровня непрямого билирубина в крови. Если у здоровых новорожденных уровень билирубина в сыворотке пуповинной крови составляет 0,01—0,02 г/л и к 3—5-му дню жизни увеличивается до 0,07—0,08 г/л, то при желтушной форме он уже ,141 в пуповинной крови может быть выше 0,03 г/л, а в дальнейшем достигает 0,15—0,2 г/л и более. Тяжелым осложнением желтушной формы является билиру-биновая энцефалопатия, или ядерная желтуха, проявляющаяся скованностью, адинамией, угнетением сосательного рефлекса, сонливостью, гипотонией мышц, тремором конечностей, нистагмом, опистотонусом, симптомами Грефе и «заходящего солнца». Прогноз при желтушной форме в большинстве случаев благоприятный. В дальнейшем нередко у этих детей встречаются отклонения от нормы в нервно-психическом развитии. При анемической форме гемолитической болезни дети бледные, несколько вялые, плохо сосут, у них отмечается увеличение печени и селезенки, а в периферической крови — анемия, нормобластоз, ретикулоцитоз. Уровень билирубина нормальный или умеренно повышен. Прогноз благоприятный. Лечение зависит от тяжести заболевания. При анемических формах гемолитической болезни ребенка кормят донорским грудным молоком, проводят дробные гемотрансфузии. В легких случаях желтушных форм проводят консервативную терапию: кормление ребенка донорским грудным молоком обычно в течение 7—14 дней, применение лампы искусственного дневного или синего света 12—16 ч в сутки, назначение фенобарбитала (5—10 мг/кг в сутки на 2—3 приема), оротата калия (200 мг/кг для доношенного и 100 мг/кг для недоношенного в сутки на 2—3 приема), ацетата токоферола—витамин Е (0,1 мл внутримышечно 2—3 раза в день), аллохола (по '/4 таблетки 3 раза в день), магний-электрофорез на область печени, АТФ внутримышечно (1 % по 1 мл 2 раза в день), ежедневно внутривенное введение глюкозы (5—10 % раствор), реополиглюкина или гемодеза (15 мл/кг капельно), 5 % раствора альбумина. Единственным эффективным способом лечения тяжелых форм гемолитической болезни новорожденных является замен-ное переливание крови. Наиболее целесообразно использовать пуповинный метод Диамонда; операцию проводят в операционной, переливают свежеконсервированную одногруппную резус-отрицательную кровь. После заменного переливания крови обязательно назначают те же средства, что и при легких формах болезни. Профилактика. Для профилактики сенсибилизации резус-отрицательных беременных женщин при любом переливании крови девочкам и женщинам следует учитывать групповую и резус-принадлежность реципиентов. Большое значение имеет сохранение первой беременности при резус-отрицательной крови, так как первый ребенок, как правило, рождается здоровым. В женских консультациях всех беременных женщин обследуют на резус-принадлежность, а также на наличие антител к резус- фактору. Особое внимание обращают на женщин с неблагоприятным акушерским анамнезом (выкидыши, рождение мертвого или недоношенного плода и др.). Для предупреждения рождения ребенка с гемолитической болезнью всем женщинам, имеющим резус-отрицательный фактор крови, в 1-й день после родов или аборта следует ввести антирезус-гамма-глобулин. Беременных с высоким титром резус-антител в крови для профилактики гемолитической болезни у новорожденного родораз-решают на 37—39-й неделе беременности путем операции кесарева сечения. Беременных с высоким титром антирезус-антител госпитализируют в дородовое отделение на 12—14 дней в сроки 8, 16, 24, 28, 32 нед и проводят неспецифическое лечение (назначают внутривенные вливания глюкозы с аскорбиновой кислотой, кокарбоксилазой, рутин, витамины Е, Be, глюконат кальция, кислородную и антианемическую терапию). Энцефалопатия В патологии новорожденных значительное место занимает энцефалопатия—поражение центральной нервной системы, возникновение которого связано с неблагоприятно складывающимися для плода условиями в период его внутриутробного развития и во время родового акта. Приблизительно 50 % новорожденных, умирающих в течение 1-й недели жизни, погибают от внутричерепной травмы. Среди доношенных этот процент ниже, среди недоношенных выше. Повреждения центральной нервной системы не только опасны для жизни новорожденного, но и чреваты остаточными явлениями, часто не исчезающими всю жизнь. У части детей, перенесших внутричерепную травму, наблюдаются дефекты психики, церебральные параличи, эпилепсия и другие заболевания мозга. За последние 15—20 лет значительно расширились представления о причинах поражений центральной нервной системы у новорожденных и детей раннего возраста. В настоящее время выяснена роль различных факторов, как наследственно обусловленных, так и экзогенных, которые могут оказать патологическое влияние на формирование систем и органов плода (табл.8). Среди множества вредных факторов наиболее частым является гипоксия. В каждом конкретном случае необходимо выяснить доминирующий фактор: гипоксия (асфиксия), травма, инфекция, интоксикация. В некоторых случаях причинный фактор остается неуточненным. Родовая травма—это местное повреждение тканей плода в процессе родов в результате механических воздействий, вызывающих сдавление мозга, размягчение, разрыв тканей. Затруднения в родах могут возникнуть в связи с патологией костей, органов и тканей малого таза, несоответствие между размерами таза и плода, неправильное положение плода, аномалии родовой деятельности. Родовая травма может произойти также в результате применения инструментальных пособий. Таблица 8 Факторы риска повреждения нервной системы у новорожденных
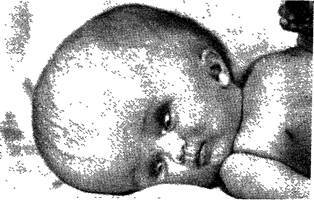
В связи с тем что в основе поражения мозга ребенка, наблюдаемого при рождении, нередко лежит сочетание факторов, бывает трудно выделить ведущую причину. В подобных случаях в диагнозе можно указать не один, а два этиологических признака (например, гипоксически-травматическое поражение центральной нервной системы). Учитывая динамичность патологического процесса в мозге новорожденных и детей первых месяцев жизни, с исчезновением многих клинических проявлений на фоне правильного лечения до стабилизации органических симптомов при установлении диагноза допускается употребление термина «энцефалопатия». Клиника. Это заболевание протекает с преобладанием общемозговых симптомов, связанных с отеком мозга, нарушением циркуляции ликвора и мозгового кровообращения, возникающими в результате гипоксемии, гипоксии, ацидоза. Одним из первых и постоянных клинических признаков эн-цефалопатии новорожденных являются расстройства акта дыхания, которые проявляются в изменении частоты, глубины, характера, ритма дыхательных движений. Обычно дыхание учащено, 90—140 в минуту, а иногда периоды учащенного дыхания сменяются периодами урежения. При тяжелых травмах
Рис. 24. Характерная поза ребенка при внутричерепной травме. дыхание может быть стонущим, шумным, клокочущим. В подобных ситуациях у детей в короткие сроки развивается пневмония, которая иногда выступает на первый план, что приводит к диагностическим ошибкам. Наряду с нарушением дыхания наблюдаются изменения и со стороны сердечно-сосудистой системы. В первые часы и дни чаще наблюдается относительная брадикардия (частота пульса составляет 90—100 в минуту), которая затем сменяется тахикардией. Характерна также лабильность пульса, т. е. быстрая смена медленного сердцебиения его учащением. Тоны сердца вначале могут быть акцентуированы, но по мере углубления расстройства дыхания становятся глухими. При энцефалопатии дыхательная и сердечно-сосудистая недостаточность сопровождается изменением окраски кожи и слизистых оболочек. Наряду с бледностью часто наблюдается распространенный цианоз, может происходить резкая смена окраски кожи. Постоянными симптомами являются изменения мышечного тонуса, врожденных рефлексов и двигательной активности. Как правило, в первые часы жизни отмечается мышечная гипотония, которая в последующем сменяется гипертонией разгибателей. Ребенок принимает характерную позу: конечности вытянуты и напряжены, головка запрокинута назад, разгибатели спины также напряжены (рис. 24). Важное значение имеет оценка сосательного и глотательного безусловных рефлексов. У детей в течение длительного времени отсутствуют проявления голода и ориентировочно-сосательный рефлекс (рефлекс «поиска»). В зависимости от степени тяжести дети при прикладывании или совершенно не берут грудь или сосут вяло, в тяжелых случаях может наблюдаться даже поперхивание при глотании. Активность пищевого рефлекса восстанавливается довольно медленно. Это является одной из причин значительного первоначального уменьшения массы тела, медленного восстановления и медленного дальнейшего повышения ее. Такие врожденные рефлексы, как рефлекс схватывания (Моро), ладонно-головной (Бабкина), хватательный (Робинзона), ползания (Бауэра) или отсутствуют, или вялые, замороженные. Брюшные, подошвенные рефлексы быстро истощаются или отсутствуют. Крик больного ребенка слабый или, наоборот, пронзительный и прерывистый, так называемый мозговой крик. Важными симптомами являются снижение активности движений, появление двигательных автоматизмов, тремора, судорог с возможным наличием "нистагма, косоглазия, анизо-кории, выпячивания и напряжения большого родничка, симптомов Грефе, «заходящего солнца», зевоты, икоты. Перечисленные симптомы встречаются в самых различных сочетаниях. Из других симптомов следует указать на расстройства сна, который становится тревожным, непродолжительным. В тяжелых случаях ребенок совершенно лишается сна, лежит с широко открытыми глазами, взгляд устремлен в одну точку, наблюдается редкое мигание. Расстройство теплорегуляции чаще выражается в снижении температуры тела, а иногда и в беспричинных значительных повышениях ее. В тяжелых случаях может наблюдаться задержка мочеиспускания (до 19—26 ч). В зависимости от распространенности и тяжести клинических симптомов принято различать три степени энцефалопатии: I степень—легкая, II степень—средней тяжести, III—степень—тяжелая. Это деление основано на клинической симптоматике, до известной степени является условным, но в то же время оно удобно и целесообразно при использовании в повседневной практической работе. Для энцефалопатии I степени характерны незначительные приходящие функциональные нарушения мозгового кровообращения. Основными клиническими симптомами являются временная мышечная гипотония, нерезкое расстройство акта дыхания, непостоянный цианоз, иногда тремор, снижение активности сосания, медленное восстановление первоначальной массы тела. Все эти симптомы хорошо поддаются Лечебным воздействиям, в большинстве случаев к 3—4-му дню жизни состояние ребенка полностью нормализуется. Как правило, при данной степени энцефалопатии осложнений и последствий в отдаленные периоды не наблюдается. При энцефалопатии II степени происходят более глубокие нарушения, с более выраженными и многообразными клиническими проявлениями. Первоначальная вялость сменяется воз- буждением, наблюдаются затрудненное стонущее дыхание, постоянный цианоз, гипотония мускулатуры, сменяющаяся ее гипертонией, быстро развивается ателектатическая пневмония, активное сосание появляется не раньше 4—5-го дня жизни, отмечается значительная убыль массы тела, в различных сочетаниях могут быть тремор, клонические судороги, зевота, нистагм, расстройства сна, пронзительные вскрикивания. Течение энцефалопатии средней тяжести более продолжительное, она может давать различного рода осложнения, последствия и прогноз при ней является серьезным. Тяжелая форма поражения мозга (энцефалопатия III степени) характеризуется синдромами прекоматозного и коматозного состояния новорожденного. Крик слабый или отсутствует. Реакция на болевые раздражители резко снижена или не вызывается. Отмечается мышечная гипотония или атония. Сухожильные и врожденные рефлексы, включая сосательный и глотательный, угнетены или отсутствуют в течение 10—15 дней. Возможны вертикальный нистагм, плавающие движения глазных яблок, мидриаз или анизокрия. В наиболее тяжелых случаях зрачки сужены. Реакция на свет вялая или отсутствует, корнеальные рефлексы резко снижены. Дыхание аритмичное, с частым апноэ, повторным появлением цианоза. Отмечается брадиаритмия. Наблюдаются повторные судороги. Возникают парезы черепных нервов, двигательные нарушения. При энцефалопатии III степени часто наблюдаются различного рода осложнения. Прогноз при этом необходимо делать с большой осторожностью, однако надо иметь в виду, что все болезненные симптомы могут постепенно ликвидироваться. При энцефалопатии довольно часто наблюдаются разнообразные осложнения, которые нередко носят органический характер и остаются на всю жизнь. Из осложнений наиболее часто встречаются церебральные параличи (рис.25) или парезы,
Рис, 25, Центральный паралич с атетозом,
Рис. 26. Водянка головы. Симптом «заходящего солнца», гидроцефалия (рис. 26), эпилепсия, задержка темпа психофизического и речевого развития (олигофрения) и др. В зависимости от тяжести перенесенной энцефалопатии, наличия или отсутствия осложнений и последствий профилактические прививки таким детям обычно делают на 2-м году жизни, а иногда и позже. Учитывая склонность детей с энце-фалопатией к развитию нейротоксического синдрома, необходимо до и после проведения прививки на протяжении 2—Здней назначать им десенсибилизирующие, седативные, жаропонижающие средства. Лечение. При поражении центральной нервной системы лечение должно быть ранним, комплексным, последовательным, и это по существу определяет ближайший и отдаленный прогноз заболевания. Лечение новорожденных с повреждением центральной нервной системы делится на два периода: лечение острого состояния и восстановительный период. В остром периоде при подозрении на внутричерепное кровоизлияние наряду с покоем и холодом на голову назначают следующие гемостатические средства: викасол по 0,002 г 2 раза в день внутрь или 1 % раствор по 0,2—0,3 мл 2 раза в день внутримышечно в течение 3—4 дней; рутин по 0,005 г 2—3 раза в день внутрь; 10 % раствор хлорида кальция или глюконата кальция по 1 чайной ложке 3 раза в день внутрь; 5 % раствор аскорбиновой кислоты по 1 мл внутримышечно или внутри-венно с 15—20 мл 10—20 % раствора глюкозы. С целью дегидратационной терапии применяют фуросемид по 1—3 мг/кг в сутки в 2—3 приема внутрь или по 1 мг/кг в сутки внутримышечного или внутривенно с одновременным назначением панангина по '/4 таблетки 2 раза вдень и 5 % раство- pa ацетата калия по 5,0 мл 2 раза в день внутрь; 25 % раствор сульфата магния по 0,2—0,3 мл/кг внутримышечно; в тяжелых случаях—маннит капельно внутривенно по 0,5—1,0 г/кг в сутки в изотоническом растворе хлорида натрия или 5 % растворе глюкозы; гипертонический раствор плазмы по 5—10 мл/кг внутривенно капельно. Не рекомендуется в родильном доме назначать диакарб (усиливает ацидоз) и мочевину (усиливает геморрагические явления). В качестве дезинтоксикационных средств применяют гемо-дез (неокомпенсан) по 10—15 мл/кг в сутки, 10 % реополи-глюкин по 10 мл/кг, раствор Рингера, 10 % раствор глюкозы. Все эти средства вводят капельно внутривенно, при этом общее количество вводимой жидкости не должно превышать 90—140 мл. Применяют панангин и ацетат калия. Назначают 4 % раствор гидрокарбоната натрия по 5 мл внутрь пополам с 5 % раствором глюкозы 3 раза в день или внутривенно (струйно, капельно). Кокарбоксилазу вводят внутривенно струйно или капельно из расчета 8—10 мг/кг. Назначают гидрокортизон по 5— 10 мг/кг внутримышечно или внутривенно. При дыхательных расстройствах применяют 1,5 % раствор этимизола внутримышечно по 0,3—0,5 мл 2—3 раза в день. В тяжелых случаях при значительном отеке мозга с синдромом коматозного состояния проводят краниоцеребральную гипотермию в течение Г/2—2 ч. Перед проведением гипотермии вводят 50—100 мг/кг ГОМК (раствор оксибурата натрия) внутривенно в 30—50 мл 5 % раствора глюкозы или дропери-дол по 0,5 мг/кг. Наряду с этим проводят симптоматическую терапию. При выраженной брадикардии, аритмии, остановке сердца производят наружный его массаж. При отсутствии эффекта рекомендуется введение в сердце 0,2 мл адреналина в разведении 1:10000. Применяют 0,06% коргликон в дозе 0,1 мл внутривенно, его можно назначать одновременно с глюкозой и кокар-боксилазой, которые вводят каплями. При гипертермии показано введение 1 % раствора амидопирина по 0,5 мл/кг или 50 % его раствора по 0,1 мл внутримышечно; внутривенное введение 20% раствора глюкозы, охлажденного до 4° С; следует обнажить ребенка, положить холод на голову и на крупные сосуды. При этом необходимо следить, чтобы температура тела не снижалась более чем до 37,5 °С. При дыхательной недостаточности, после отсасывания слизи, новорожденному необходима искусственная вентиляция легких с помощью маски, через которую подают смесь воздуха с кислородом (1:1). При более тяжелых дыхательных нарушениях или при отсутствии эффекта от введения кислорода через маску рекомендуется аппаратное искусственное дыхание после интубации и опорожнения трахеи от содержимого; Г4Э Наибольшее распространение получил аппарат «Вита-1». Одновременно в вену пуповины вводят 5 % раствор бикарбоната натрия в дозе 10—25 мл, 5 % раствор глюкозы с кокарбоксила-зой и инсулином. При судорогах, помимо сульфата магния (сернокислая магнезия), применяют фенобарбитал по 0,001 г/кг 2—3 раза в день, 0,25 % раствор аминазина по 2—5 мг/кг внутримышечно с 0,25 % раствором новокаина (5 мл). При повышении нервнорефлекторной возбудимости показаны 10 % раствор глюконата кальция или хлорида кальция по 1 чайной ложке 3 раза в день, 1 % раствор бромида натрия по 1 чайной ложке 3 раза в день, фенобарбитал. Всем детям рекомендуется давать витамины Bi, B2 по 0,002 г 2—3 раза в день. Для профилактики бактериальной инфекции применяют антибиотики (пенициллин по 200000 ЕД/кг в сутки или полусинтетические пенициллины в той же дозе внутримышечно). В восстановительном периоде новорожденным продолжают проводить дегидратационную, дезинтоксикационную, стимулирующую и симптоматическую терапию. Дополнительно назначают следующие средства. Применяют комплекс 5 % раствора пиридоксина (витамин Be) и АТФ по 1 мл каждого, внутримышечно, в одном шприце, 25—30 инъекций; глутаминовую кислоту по 50 мг/кг в сутки в 2—3 приема в сочетании с метионином по 30 мг/кг внутрь 2—3 раза в день, липоцеребрином по 40 мг/кг внутрь 2—3 раза в день в течение 30 дней. Для стимуляции рекомендуется аминалон по 1 таблетке 2 раза в день (от 2—3 нед до 3—4 мес); румалон по 0,2— 0,3 мл внутримышечно в течение 20 дней; ретаболил по 0,5— 1,0 мг/кг 1 раз в 3—4 нед внутримышечно; метандростенолон (неробол) по 0,05—0,1 мг/кг внутрь втечение4—8 нед; витамин Bi—5 % раствор по 1 мл внутримышечно через день в течение 30 дней; витамин Biz по 50 мкг/кг внутримышечно через день. Кроме того, применяют церебролизин по 0,5—1 мл внутримышечно через день, всего 25—30 инъекций. Необходимо помнить, что при судорогах и гидроцефальном синдроме церебролизин противопоказан. В восстановительном периоде важное значение приобретают переливание крови, плазмы, гемодеза, а также назначение ги-посенсибилизирующих средств (димедрол по 1 мг/кг 2—3 раза в день, 0,5 % раствор новокаина по 1 мл внутримышечно 1 раз в день, 10 % раствор хлорида кальция по 1 мл внутривенно 1 раз в день). При двигательных периферических расстройствах применяются дибазол по 0,001 г 1 раз в сутки в течение 1 мес. Для борьбы с дыхательными расстройствами рекомендуется дозированная кислородная терапия. Наряду с противовоспали- тельной терапией определенный эффект оказывает комплекс препаратов: димедрол, эфедрин, эуфиллин. Местно применяют горчичники, токи УВЧ, озокерит. При понижении аппетита эффективен апилак по 1 мг/кг 3 раза в день в виде свечей в течение 7—14 дней. При повышенном мышечном тонусе назначаются мидокалм по 'А—'/2 таблетки 2 раза в день. Для ослабления эмоционального напряжения и снятия пароксизмов двигательного возбуждения применяют диазепам (седуксен) по '/4 таблетки 1 раз в день в течение 3—4 нед. Важное место в восстановительной терапии занимают массаж и лечебная гимнастика, которые показаны с 10—12-го дня жизни. Используют приемы поглаживания, вибрации, легкого растирания, вибрационный точечный массаж. Похлопывание и глубокое разминание назначают при гипотонии. После массажа проводят лечебную гимнастику, состоящую из упражнений рефлекторно-пассивного характера (стимуляция ползания, шаговые реакции, хватательные движения). После массажа и лечебной гимнастики рекомендуется специальная ортопедическая укладка ребенка — при повышенном мышечном тонусе отведение рук вверх и в стороны, максимальное разведение ног. Длительность укладки от 10—15 мин до 2—3 ч. При повышении мышечного тонуса только в ногах можно применять широкое пеленание с помощью валика при специальной шины-трусов. При мышечной гипотонии телу ребенка придают среднее физиологическое положение. Дети с энцефалопатией нуждаются в создании определенного режима. Им необходимо предоставить максимальный покой, возвышенное положение в кровати; туалет следует проводить с большой осторожностью. Особое внимание требуется при кормлении таких детей. При отсутствии у ребенка сосательной активности жидкость (изотонический раствор глюкозы и хлорида натрия) вводят в желудок через постоянный зонд, при наличии срыгиваний, рвоты—капельно внутривенно в количестве 100—150 мл/сут. В первые 1—2 дня ребенка кормят сцеженным женским молоком, вводя его в желудок с помощью зонда (при отсутствии сосательного и глотательного рефлексов) или дают с ложечки. К груди матери ребенка можно прикладывать при поражении нервной системы I степени на 2—3-й день жизни, II степени— на 4—5-й день и III степени—на 6—7-й день жизни ребенка. Прикладывают к груди вначале 1—2—3 раза в день в зависимости от состояния ребенка и постепенно переходят на полноценное вскармливание. Профилактика. Основные мероприятия по профилактике поражений нервной системы у новорожденных должны быть сосредоточены на раннем выявлении патологии беременности, своевременном ее лечении и рациональном ведении родов у этих женщин. Особое внимание в женских консультациях следует уделять женщинам, с поздними токсикозами или заболеваниями, сопутствующими беременности, в частности сердечнососудистыми заболеваниями и различными острыми инфекциями. Своевременная госпитализация и лечение беременных, составление плана ведения родов имеют большое значение для профилактики повреждений нервной системы плода. Во время родов особое значение приобретают мероприятия по предупреждению внутриутробной асфиксии, а следовательно, и энцефалопатии. Систематическое наблюдение за состоянием плода и своевременно принятые меры при появлении начальных симптомов асфиксии могут во многих случаях предотвратить возникновение повреждений центральной нервной системы. Правильная техника родоразрешения и улучшение акушерской оперативной техники также играют весьма существенную роль в предупреждении энцефалопатии у новорожденных. В комплекс профилактических мероприятий включается и борьба с недонашиванием беременности. Все профилактические мероприятия при рациональном сочетании их являются высокоэффективными и могут быть осуществлены в любых условиях. Болезни пупка Гнойно-септические заболевания пупка у новорожденных по частоте и по практической значимости занимают одно из первых мест в структуре заболеваемости детей 1-го месяца жизни. Гнойная инфекция пупка имеет разнообразные клинические проявления, среди которых можно встретить довольно выраженный локальный процесс без тяжелых общих септических проявлений, а также тяжелую картину сепсиса при самых незначительных местных воспалительных явлениях. Гнойная инфекция пупка — нередкий источник сепсиса у маленьких детей и тяжелых заболеваний у детей старшего возраста. Этиология. Пупочная инфекция довольно часто вызывается.стафилококками и стрептококками, реже—другими микробами (кишечная палочка, пневмококки, дифтерийная палочка). Заражение в редких случаях может произойти до рождения, во время перевязки и лигирования пупочного канатика. Однако чаще всего инфицирование происходит между 2-м и 12-м днем жизни, когда культя может загрязниться мочой, испражнениями ребенка или произойдет занос инфекции с окружающих предметов или рук персонала; заражение может произойти также путем капельной передачи инфекции от ухаживающих лиц. Развитие патологического процесса при гнойной инфекции пупка может идти разными путями, в связи с чем наблюдаются разнообразные его клинические формы. Гангрена пупочной культи. В связи с совершенствованием методов обработки пуповины это заболевание в последние годы встречается очень редко. Инфицирование культи пуповины происходит в процессе ухода за ней при нарушении правил асептики. Клиника. Остаток пуповины не мумифицируется, а становится воспаленным, влажным, набухшим, приобретает грязно-бурый цвет, издает неприятный запах. Вначале общее состояние ребенка не страдает, а затем повышается температура тела, отмечается потеря аппетита, появляется вялость. При отпадении гангренозной пуповины остается гноящаяся длительно не заживающая ранка, которая может быть источником развития сепсиса. Лечение. Показано назначение антибиотиков. Местное лечение заключается в скорейшем удалении остатка пуповины путем отсечения культи -с соблюдением всех правил асептики. Ранку прижигают 5 % спиртовым раствором йода, а в последующие дни — 3 % раствором нитрата серебра. При появлении отечности и гиперемии кожи вокруг пупка показано назначение физиотерапевтических процедур—ультрафиолетового облучения и токов УВЧ. Омфалит. Воспалительный процесс локализуется в области пупочной ямки или распространяется на кожу и другие ткани в окружности пупка. Инфекция из пупочной ранки нередко распространяется на пупочные сосуды, фиксируется в пупочных артериях, вене. Клиника. Различают простую, флегмонозную, некротическую формы омфалита. Простая форма, известная под названием «мокнущий пупок», характеризуется тем, что после отпадения остатка пуповины инфицированная пупочная ранка плохо заживает, покрывается грануляциями, на поверхности которых появляются капельки серозной или серозно-гнойной жидкости. Засыхая, отделяемое образует корочки, которые постепенно отторгаются. Заживление такой пупочной ранки происходит в течение нескольких недель. Общее состояние ребенка остается удовлетворительным, все физиологические отправления (стул, сон, аппетит) нормальные, масса тела ребенка увеличивается. При затянувшемся заживлении пупочной ранки иногда наблюдается избыточное разрастание грануляций, образующих в области пупочной ямки опухолевидную массу с широким основанием или на тонкой ножке, которая по форме напоминает гриб и поэтому получила название fungus. Фунгус довольно плотен на ощупь, безболезнен, имеет бледно-розовую окраску, при инфицировании покрывается фибринозным налетом, и тогда ребенок становится беспокойным, особенно при пеленании и перекладывании. Флегмонозная форма омфалита характеризуется распространением воспалительного процесса в окружности пупка, в прилегающие к нему ткани. Кожа около пупка становится ги-перемированной, отечной и инфильтрированной, а пупочная область выбухает над поверхностью живота. На дне пупочной ямки в ряде случаев образуется язвочка. Воспалительный процесс может распространиться на переднюю стенку живота или оставаться локальным. Нередко при надавливании на околопупочную область из пупочной ранки выделяется гной. Общее состояние при флегмонозном омфалите нарушено, повышается температура тела, снижается аппетит, уменьшается масса тела, могут быть диспепсические расстройства. Некротическая форма омфалита встречается очень редко, обычно у детей с пониженным питанием. Протекая поначалу как флегмонозный омфалит, процесс распространяется вглубь. Кожа в области пупка становится темновато-красной с синюшным оттенком, наступает ее некроз и отслойка от подлежащих тканей с образованием обширной раны. Эта форма омфалита является наиболее тяжелой, сопровождается выраженной интоксикацией и заканчивается в большинстве случаев сепсисом. При любой форме омфалита всегда имеется реальная опасность распространения инфекции на пупочные сосуды, откуда чаще всего берет начало пупочный сепсис. Лечение. При простой форме омфалита требуется только местное лечение, которое можно проводить амбулаторно. Мокнущий пупок прижигают 1—2 раза в день 5 % раствором нитрата серебра или 5 % раствором перманганата калия, или 1 %' спиртовым раствором йода. Если из пупочной ранки выделяется гной, то вначале ее промывают перекисью водорода, затем прижигают указанными растворами и присыпают порошком белого стрептоцида, ксероформа, дерматола, виоформа. Если после отпадения остатка пуповины через 5—7 дней остается мокнутие пупка и образуются грануляции, то разрешается купание ребенка с добавлением в воду перманганата калия (вода должна быть светло-розового цвета). При грибковом заболевании рекомендуется прижигание грануляций нитратом серебра, но чаще избыток грануляций удаляют хирургически. Ранка после удаления фунгуса ведется открыто с прижиганием ее любым антисептическим средством. При флегмонозной форме омфалита проводят более энергичное лечение. Внутримышечно вводят антибиотики широкого спектра действия (см. «Сепсис новорожденных») на протяжении 10—14 дней. Большое значение имеет вскармливание материнским молоком. Необходимы назначения витаминов (Bi и С), повторные внутривенные гемотрансфузии с промежутками в 5—6 дней. Целесообразны внутривенные вливания плазмы, внутримышечные инъекции гамма-глобулина. По показаниям назначают глюкозу, сердечные средства. Местно, если нет нагноения, пораженный участок вокруг пупка обкалывают раствором антибиотиков. Суточную дозу того или иного антибиотика растворяют в 20—25 мл 0,25 % раствора новокаина и из двух-трех точек инфильтрируют ткани вокруг пупка. Местно применяют также токи УВЧ или облучение ртутно-кварцевой лампой. На пораженный участок накладывают повязку с мазью Вишневского, с лактатом этакридина (риванол), фурацилином и др. Если обнаружен гнойник, то прибегают к хирургическому вмешательству. При некротической форме омфалита во всех случаях требуется хирургическое вмешательство наряду с энергичным общим лечением (антибиотики, переливания крови, плазмы, витаминотерапия, введение гамма-глобулина, физиотерапия). При омфалите возможны тяжелые осложнения, которые сами по себе могут служить источником септицемии и септи-копиемии. К числу тяжелых осложнений омфалита относятся перитонит, абсцесс печени, гематогенный остеомиелит, нагноение легких, которые чаще всего развиваются на фоне сепсиса. Прогноз при простом омфалите благоприятный. При флегмонозной и некротической форме прогноз ставят с осторожностью из-за возможности развития пупочного сепсиса. Кожные болезни Пиодермиты (руоп—гной, derma—кожа)—гнойничковые заболевания кожи, составляющие почти половину всех кожных заболеваний у детей. Гнойное воспаление кожи может быть вызвано различными микроорганизмами. Наиболее частыми возбудителями инфекции являются стафилококки (80%), стрептококки (15—18%), значительно реже синегнойная палочка, вульгарный протей, кишечная палочка и др. Возможно поражение и смешанной стрептостафилококковой флорой. Физиологические особенности кожи детей, легкая ее ранимость даже при незначительных травмах обусловливают большую частоту возникновения пиодермии. У новорожденных наиболее частыми формами стафилодер-мии являются везикулопустулез и пузырчатка, у детей грудного и раннего возраста — импетиго. Везикулопустулез. Заболевание возникает на 1-й неделе жизни и приобретает распространенный характер. Первичным элементом является поверхностная пустула, размером от просяного зерна до мелкой горошины, заполненная прозрачным серозным или мутным содержимым, окаймленная отечным ги-перемированным валиком. Эти элементы располагаются изолированно на коже туловища, верхних и нижних конечностей, на волосистой части головы и в крупных складках. У ослабленных, недоношенных детей пустулы располагаются группами, основание их уплотняется. Возможен их переход в милиарные множественные абцессы или в флегмону. Пузырчатка новорожденных. Заболевание возникает в первые дни жизни и проявляется в виде пузырей, наполненным.'! прозрачным серозным или светло-желтым серозно-гнойным содержимым. Размеры пузырей варьируют от горошины до сливы или грецкого ореха, количество их может быть различным. Нередко пузыри располагаются на фоне диффузно гипе-ремированной отечной кожи. Пузыри быстро вскрываются, образуя влажные эрозии. Пузыри чаще всего локализуются на коже туловища, шеи, верхних и нижних конечностей., Может быть периодическое высыпание пузырей через 7—10 дней, которое сопровождается повышением температуры, беспокойным поведением, нарушением акта сосания, сна, появлением диспепсических расстройств (частый стул, рвота). В крови могут отмечаться лейкоцитоз, нейтрофилез и повышение СОЭ. Тяжелое течение болезни может осложниться флегмоной, пневмонией, отитом, рожистым воспалением, сепсисом. Дифференциальная диагностика с сифилитической пузырчаткой новорожденных основывается на преимущественной локализации стафилококкового процесса в области туловища или верхних и нижних конечностей, в то время как у детей, больных сифилисом, пузыри располагаются преимущественно на ладонях, подошвах, в области ягодиц. При этом размеры пузырей более или менее одинаковы, в их содержимом обнаруживаются бледные трепонемы. Реакция Вассермана всегда резкоположительная. Импетиго (остиофолликулит). Заболевание возникает внезапно в виде поверхностных, конических, напряженных пустул, каждая из которых пронизана волосом и наполнена молочно-белым или сливкообразным содержимым. Такие пустулы могут появляться на любом участке кожного покрова, где имеются пушковые волосы или длинные волосы головы. Способствуют их развитию перегревание, недостаточный гигиенический уход, мацерация, механическое или химическое раздражение кожи. При неблагоприятных условиях импетиго имеет тенденцию к распространению вглубь с воспалением окружающей подкожной жировой клетчатки. Образуется фурункул—плотная, глубокая, болезненная пустула, которая быстро увеличивается и приобретает багрово-красный цвет.. Через 2—3 дня такая пустула вскрывается, из нее выделяется небольшое количество гноя, обнажается гнойно-некротический стержень, по отторжении которого образуется язва. На месте фурункула остается стойкий гиперпигм.ентированный рубец. Рецидивирующий одиночный фурункул или повторное высыпание нескольких фурун- кулов называется фурункулезом. Это обычно хронический процесс, который может продолжаться несколько месяцев. Фурункулез наблюдается у ослабленных детей, больных гипотрофией, анемией, гиповитаминозами, нарушениями углеводного обмена. фурункулы у детей чаще, чем у взрослых, осложняются лимфангитами и лимфаденитами. Особенно опасна их локализация на лице и волосистой части головы, так как наличие здесь густой венозной сети и обилие анастомозов могут привести к тяжелым гнойным метастазам, развитию менингита, сепсиса. Лечение. Основными задачами лечения пиодермии являются: 1) воздействие на этиологический фактор; 2) повышение защитных сил организма; 3) предотвращение дальнейшего распространения инфекции по периферии. Сочетание этих компонентов терапии может быть различным. При ограниченных поверхностных пиодермиях, не сопровождающихся повышением температуры тела, при удовлетворительном общем состоянии можно ограничиться соблюдением гигиенических правил, обработкой окружающей внешне здоровой кожи дезинфицирующими растворами и применением наружных антибактериальных средств. При распространенных, глубоких пиодермиях необходимо комплексное назначение антибиотиков, иммунопрепаратов, витаминов, средств физиотерапии. Питание должно быть полноценным, с ограничением углеводов, повышенным содержанием белков и витаминов. Из антибиотиков назначают пенициллин, ампициллин, эрит-ромицин, метициллин, олеандомицин, сигмамицин, рондомицин и др. в дозах, соответствующих возрасту (см. «Сепсис новорожденных»). Продолжительность введения антибиотиков колеблется в широких пределах и зависит от срока наступления терапевтического эффекта. При упорном, хроническом течении пиодерматитов назначают специфические иммунопрепараты: антистафилококковый анатоксин, антистафилококковый антифагин, антистафилококковый бактериофаг, антистафилококковый гамма-глобулин, антистафилококковую плазму (дозы и порядок введения см. «Сепсис новорожденных»). Весьма эффективны методы неспецифической иммунотерапии—гемотерапия и гемотрансфузии, но к назначению их надо подходить с большой осторожностью. При невозможности применить антибиотики назначают сульфаниламидные препараты (0,2 г/кг в сутки в 3—4 приема). При упорном течении показано применение железа, фитина, витаминов А, С и группы В. Наружное лечение проводят с первых дней. Новорожденным и детям грудного возраста назначают ванны с розовым раствором перманганата калия; детям старшего возраста запрещают мытье в бане, ванне. Волосы их должны быть коротко острижены. Пиогенные элементы, эрозии обрабатывают 1 % раствором анилиновых красителей (бриллиантовый зеленый, метиловый фиолетовый, генциановый фиолетовый) или смазывают дезинфицирующими мазями (1—2% желтая ртутная, оксикорт, локакортен с неомицином или виоформом и др.). При удалении гнойных корок используют 1 % эритромициновую или 5 % полимиксиновую мазь, а также 2 % белую ртутную мазь, борно-дегтярные и ихтиоло-дегтярные пасты и мази. Здоровые участки кожи обрабатывают 2 % салицилово-борным или камфорным спиртом и смазывают 2 % раствором анилиновых красителей. Одновременно назначают по общепринятой методике ультрафиолетовое облучение и УВЧ-терапию. Профилактика пио-дермитов важна в течение всей жизни ребенка, но особое значение имеет в период новорожденное™. Необходимо строго соблюдать санитарно-гигиенические условия в палатах для новорожденных, проводить регулярное обследование обслуживающего персонала. Лица с гнойничковыми заболеваниями кожи не должны допускаться к работе. Новорожденных с пио-дермитами следует изолировать и выделить для их обслуживания специальный персонал. Важное значение имеют рациональное питание, прогулки, закаливание, соблюдение в повседневной жизни гигиенического режима и правил ухода. Нотница. Заболевание чаще встречается у упитанных детей грудного и раннего возраста после обильного потоотделения в результате перегревания при высокой внешней температуре или при острых инфекционных заболеваниях, сопровождающихся значительным повышением температуры тела. Это обусловлено задержкой пота в той части выводных канальцев потовых желез, которая проходит через роговой слой кожи. На коже туловища, шеи, в складках появляется множество мельчайших, не более просяного зерна, пузырьков, наполненных светлым прозрачным содержимым и расположенных в роговом слое кожи. Кожа над этими элементами и вокруг них не изменяется, зуда обычно не бывает. За несколько дней пузырьки подсыхают и бесследно исчезают, иногда может быть незначительное шелушение пораженного участка кожи. Измененная реакция кожи вследствие обильного выделения пота и нарушения целости эпидермиса является благоприятным моментом для развития пиодермии у детей. Лечение. Необходимо избегать причин, вызывающих быстрое и обильное потоотделение, а при наступившем уже высыпании рекомендуются ванны с раствором перманганата калия (вода розового цвета) или очищение кожи 2 % раствором борной кислоты, Опрелости кожи. У новорожденных и детей первых месяцев жизни опрелости кожи чаще всего локализуются в области ягодиц, половых органов, а также в кожных складках. По силе и распространенности поражения различают три степени опрелости. К I степени относят опрелости легкой формы, при которой целостность кожи не нарушена, ко II степени— опрелости, при которых наблюдаются более яркая краснота кожи и эрозии. Опрелости III степени характеризуются резко выраженными мокнущими поверхностями кожи красного цвета, образующимися в результате слияния эрозий. Опрелости у детей в большинстве случаев являются свидетельством дефекта в уходе со стороны медицинского персонала или родителей, однако нельзя не учитывать и индивидуального предрасположения к опрелостям, например у детей, страдающих экссудативно-катаральным диатезом. Лечение. При всех формах опрелостей показано свободное пеленание ребенка. При опрелостях I степени рекомендуется припудривание пораженных участков кожи порошком белого стрептоцида, окиси цинка, тальком; обязательно смазывание кожи рыбьим жиром (прокипяченным) или подсолнечным, миндальным или персиковым маслом (тоже прокипяченным) или детским кремом. Не следует применять вазелиновое масло во избежание раздражения кожи. Во многих случаях хорошие результаты дает лечение открытым способом. Рекомендуется также ультрафиолетовое облучение. При появлении опрелости нельзя применять клеенку при пеленании ребенка; вместо клеенки подкладывают сложенную в несколько раз пеленку. При опрелостях II степени пораженные участки кожи смазывают 1—2 % раствором нитрата серебра и припудривают порошком белого стрептоцида или тальком с окисью цинка, ксероформом. При опрелостях III степени применяют несколько раз в день примочки из 0,25 % раствора нитрата серебра. После исчезновения мокнутия назначают присыпки (белый стрептоцид, ксероформ), смазывание прокипяченным растительным маслом; пораженные участки держат открытыми. Рекомендуется также местное ультрафиолетовое облучение. Заболевания глаз Из заболеваний глаз у новорожденных чаще всего встречаются гнойные конъюнктивиты негонорейной и гонорейной этиологии. Гнойные конъюнктивиты негонорейной этиологии. В современных условиях заболевание чаще всего вызывается стафилококком, реже стрептококком, палочкой Пфейффера, диплококком Фринлендера, кишечной палочкой, вирусом и др. Конъюнктивы глаз промывают несколько раз в день раствором перманганата калия (1:8000). Следует также применять витамины A, Bi, С. Детей с гнойным конъюнктивитом немедленно изолируют от здоровых; изоляции подлежит также и мать. За больным ребенком устанавливают строго индивидуальный уход. Персонал должен ухаживать за ребенком в перчатках и защитных очках. Пеленки и все белье больных замачивают в 0,25 % растворе хлорамина и доставляют в прачечную отдельно. На палату, из которой выделен ребенок с гонобленнореей, накладывают карантин. В течение 3 дней детям, бывшим в контакте с больным, не промывают глаза; в эти дни у них берут мазки из отделяемого конъюнктивы. Детей выписывают только после двух бактериоскопических исследований с отрицательным результатом. Дата добавления: 2016-03-26 | Просмотры: 1521 | Нарушение авторских прав |