|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Язвенная болезнь желудка и двенадцатиперстной кишки. развивается преимущественно у детей школьного возраста, причем чаще язва локализуется в двенадцатиперстной кишке.развивается преимущественно у детей школьного возраста, причем чаще язва локализуется в двенадцатиперстной кишке. Среди причин, способствующих возникновению язвенной болезни, важное значение имеют особенности нервной системы и наследственно-конституциональная предрасположенность организма. Довольно часто этим заболеванием страдает один из родителей или близкие родственники заболевшего ребенка. Способствующим фактором является нерациональное питание, которое на фоне повышенной возбудимости нервной системы и эмоциональных стрессов легко нарушает желудочную секрецию. Клиника. В типичных случаях заболевания наиболее характерными признаками являются длительные, упорные боли в эпигастральной области, связанные с приемом пищи. При язве желудка боли усиливаются вскоре после еды, при язве двенадцатиперстной кишки боли появляются через 2—3 ч после еды, особенно характерны голодные боли, возникающие натощак и в ночное время. У этих больных часто наблюдаются из' жога, отрыжка, тошнота, рвота, склонность к запорам. Аппетит сохранен, а у некоторых больных даже повышен. Живот обычно мягкий, и только периодически наблюдается нерезкое напряжение передней брюшной стенки. Большинство таких детей отличаются эмоциональной неустойчивостью. Следует иметь в виду, что проявления язвенной болезни могут быть стертыми, и в этих случаях своевременная диагностика представляет известные трудности. Кислотность желудочного содержимого может быть повышенной или нормальной. При рентгенологическом исследовании обнаруживаются «ниша», деформация луковицы двенадцатиперстной кишки или такие косвенные признаки, как гиперсекре-ция натощак, быстрое опорожнение луковицы от бариевой взвеси, иногда пилородуоденальный спазм. Рентгенологическое исследование желудка у детей следует назначать на утренние часы, при этом ребенка не кормят. Контрастное вещество готовят заранее. Оно состоит из нескольких ложек обычно приготовленной бариевой взвеси, которую смешивают равномерно с молоком (кефиром), небольшим количеством сахара или глюкозы. Приготовленную контрастную взвесь (100—150 мл) дают ребенку чайными или десертными ложками. Кормить ребенка взвесью начинают после выполнения обзорного снимка. Течение язвенной болезни у детей часто затяжное, рециди-вирующее. Из осложнений могут наблюдаться небольшие кровотечения (рвота с кровью, дегтеобразный стул, падение гемоглобина крови), стенозирование пилородуоденальной области, иногда пенетрация в прилежащие органы. Прободения язвы у детей встречаются редко. Лечение. В периоды обострении необходимо соблюдение постельного режима с достаточным сном и созданием спокойной обстановки. В 1-ю неделю разрешают употреблять слизистые супы, кисели, фруктовые и овощные соки, яйца всмятку, молоко, сливочное несоленое масло, сметану, протертые каши (стол № 1). Прием соли ограничивают, от хлеба п сухарей следует воздержаться. На 2—3-й неделе диету расширяют: отварное мясо и рыба, крупяные и овощные супы, овощные и фруктовые пудинги, сухари, умеренное подсаливание пищи (стол № 16). В следующие 5—6 мес диету продолжают расширять (стол № 1), больного переводят на пятикратное питание. В меню включают молочные протертые каши, неострый сыр, сливочное масло, мясо паровое, рыбу отварную, детские консервы, белый хлеб, кефир, ряженку, молоко, творог, омлет, овощное и фруктовое пюре. Из пищевого рациона больного с язвенной болезнью исключаются соления, копчения, маринады, жареная пища, консервы, мясные и рыбные отвары, газированные напитки, навары из овощей, приправы (перец, лук и др.), огурцы, капуста, крыжов- ник, смородина, жилистое мясо. Необходимо назначать витамины A, Bi, Ва, Be, Bi2, С и рутин. Из медикаментозных средств применяют окись магния и гидрокарбонат натрия в равных количествах за 1 ч до еды 3—4 раза в день, викалин по '/2—1 таблетке 3 раза в день после еды с '/2 стакана теплой воды в течение 1 мес. Затем делают перерыв на 1 мес, после чего месячный курс лечения повторяют. Положительный эффект дает длительный прием витамина U и алмагеля (по '/2—1 чайной ложке 4 раза в день за Vz ч до еды и перед сном). Применяют атропин (0,1 % раствор по 5—8 капель перед едой 2—3 раза в день), метацин (по 0,001—0,003 г 2 раза в день), платифиллин (по 0,2—3 мг в порошках или 0,5 % раствор по 5—8 капель на прием), кватерон (по 15—• 20 мг 3 раза в день) в течение 3—4 нед. Из гормональных препаратов получили распространение не-рабол (по 0,003—0,05 г после еды в течение 2—3 нед) и другие анаболические гормоны. Применяют экстракт алоэ (по 1 мл ежедневно подкожно в течение 20—30 дней), ФИБС (по 1 мл подкожно ежедневно, 15—20 инъекций) и др. Из физиогерапевгтеских процедур в остром периоде применяют грелки, согревающие компрессы на эпигастральную область и пилородуоденальную зону, токи УВЧ на область вегетативных центров. В период ремиссии добавляют парафиновые аппликации, диатермию, электрофорез лекарственных веществ, грязелечение и включают лечебную физкультуру. Рекомендуется в течение 3—4 нед употребление минеральных вод (смирновская, славяновская, боржом и др.). При болях назначают белладонну, сульфат атропина, папаверин, но-шпу, тепловые процедуры (грелки, парафиновые и грязевые аппликации), которые отменяют при склонности в кровотечениям. При кровотечениях из язвы необходимы: 1) срочная госпитализация; 2) строгий постельный режим; 3) холод на живот и глотание кусочков льда; 4) 3—5 мл 10 % раствора хлорида кальция внутривенно; 5) капельное переливание крови или плазмы; 6) 1—2 мл 5 % раствора викасола и 5 % раствора аскорбината натрия внутримышечно; 7) 10 % или 20 % раствор глюкозы внутривенно; 8) голод на 1 день, а затем в течение 2—3 дней дают небольшими порциями слизистые отвары, молоко, некислые кисели, сливки, несоленое сливочное масло. С 4—5-го дня больного переводят на стол № 1а. В период ремиссии показано курортное лечение в Железно-водске, Ессентуках, Друскининкае, Трускавце. Профилактика язвенной болезни—см. «Профилактика хронического гастрита». ГЕЛЬМИНТОЗЫ Гельминтозы—распространенные заболевания, вызываемые паразитическими червями (глистами), живущими за счет орга- низма, в котором они поселяются. Основную роль в распространении гельминтозов играют неудовлетворительное санитарное состояние местности, отсутствие санитарно-гигиенических навыков и природные факторы. Гельминты могут паразитировать почти во всех органах и тканях: желудочно-кишечном тракте, легких, крови, центральной нервной системе, мышцах, костях. Наибольшее количество видов гельминтов человека паразитируют в кишечнике, питаясь его содержимым, соками, тканями, поглощая витамины, микроэлементы. Число гельминтов может быть различным — от единичных экземпляров до сотен и тысяч, причем иногда одновременно в организме больного могут паразитировать несколько видов гельминтов. Паразитирование гельминтов в организме детей нередко приводит к ухудшению их развития, к общей интоксикации, поражению внутренних органов, особенно органов пищеварения, центральной нервной системы. Это обусловлено токсико-аллер-гическим воздействием продуктов обмена веществ гельминтов и продуктов распада, образующихся при их гибели, а также механическим влиянием. Особенно опасными для жизни детей являются случаи хирургического аскаридоза. Кроме того, инвазия гельминтами открывает ворота инфекции (К. И. Скрябин); она создает иногда благоприятные условия для развития микрофлоры в органах и проявления ею патогенных свойств. Наличие гельминтов отягощает течение острых инфекционных заболеваний (дизентерия, брюшной тиф, корь, скарлатина и др.). Характер и степень проявлений гельминтозов зависят от вида, количества, локализации гельминтов и от реакции организма на их воздействие, от образа жизни, питания, возраста и степени инвазирования. У детей чаще всего встречаются аскариды, острицы, власоглавы, карликовые цепни, значительно реже—бычий и свиной цепни, широкий лентец, эхинококки и др. Аскаридоз Аскаридоз—заболевание, вызываемое паразитированием в организме человека круглых червей — аскарид. Это крупные раздельнополые гельминты; длина самки 25—40 см, самца 15— 25 см; тело веретенообразное, красноватого цвета. Взрослые паразиты обитают в тонком кишечнике. Яйца аскарид выделяются из кишечника человека с испражнениями во внешнюю среду, где при оптимальных условиях (температура 24—26 °С, влажность, доступ кислорода) за 25 дней происходит развитие яиц до стадии инвазионной подвижной личинки. Заражение человека происходит в результате проглатывания яиц с инвазионной личинкой с загрязненными овощами, некот 223
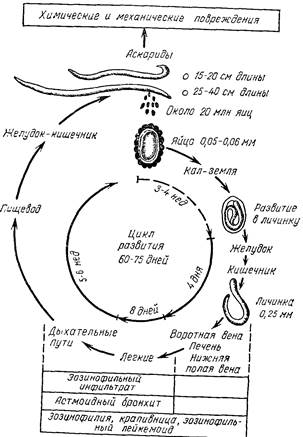
Рис. 31, Схематическое изображение цикла развития аскарид и болезней, которые они moq т вызвать. рыми ягодами (клубника), в меньшей степени-с пылью во Дои, фруктами и другими продуктами питания не ^.в^г^' з^Йи^и^"^6""1" тePмнчe^ обр^бЙк^^но сяцЫ наиоол^ часто происходит в легние и осенние ме- "^Г046"".06 яйц0 """ад^т в кишечник, где инвазионная с^и "стую0^^^^^^^ от яйцевых оболочек- "РобуравлГает ^ Sn 0 у Kmue41™, мелкие венозные сосуды и с током крови попадает в воротную вену, сосуды печени чят^ ^=S ^^^^ = ^S^-^^c^E продвижению в бронх, трахею и глотку. Попав затем в ро^ л? чинка может быть проглочена вместе со слюной (рис. 31). Развитие аскарид от вылупившейся из яйца личинки до первой от-кладки яиц колеблется от 9 до 15 нед. Соответственно циклу развития аскариды различают первую фазу—миграционную и вторую фазу—кишечную. Клиника. Клинически первая фаза аскаридоза протекает бессимптомно или сопровождается субфебрильной температурой, кашлем, развитием быстро проходящих бронхитов, пневмоний, плевритов, при которых в мокроте иногда находят личинки. Иногда появляется полиморфная сыпь, сопровождающаяся мучительным зудом, повышением температуры тела и эозинофи-лией. Диагностика первой фазы аскаридоза разработана недостаточно. Кишечная фаза аскаридоза протекает разнообразно—от полного отсутствия симптомов до тяжелых клинических проявлений. Наиболее частыми симптомами являются снижение аппетита, тошнота, иногда рвота, нарушение стула, уменьшение массы тела, неспокойный сон, быстрая утомляемость, капризы, снижение школьной успеваемости и др. В редких случаях наблюдается прогрессирующий энтерит, энтероколит, менингеаль-ные явления. В этой фазе редко, но могут встречаться тяжелые осложнения—обтурациониая и спастическая кишечная непроходимость, аскаридозный перитонит. Заползание аскарид из кишечника через желудок в гортань, трахею и бронхи—крайне редкие осложнения. Диагноз кишечной стадии аскаридоза ставят на основании обнаружения в фекалиях яиц аскарид. Прогноз аскаридоза, как правило, благоприятный. Исключение составляет наличие неправильно и поздно диагностированных осложнений, требующих хирургического вмешательства. Лечение. Специфическое лечение аскаридоза в миграционной фазе не разработано. Для лечения аскаридоза во второй фазе предложено несколько медикаментозных средств и кисло-родотерапия. Пиперазин обладает малой токсичностью, высокой эффективностью, угнетающе действуя на нервную систему взрослых и молодых аскарид. Назначают пиперазин 2 дня подряд 2 раза в день через 1 ч после еды в следующих разовых дозах: детям до 1 года—0,2 г, 2—3 лет—0,3 г, 4—6 лет—0,5 г, 7—9 лет— 0,75 г, 10—14 лет—1 г. Во время лечения исключают острые и соленые блюда. Побочные явления наблюдаются редко в виде тошноты, рвоты, эритемы, учащенного стула. Противопоказаниями для назначения пиперазина являются органические заболевания центральной нервной системы. 8 В. П. Бисярина 223
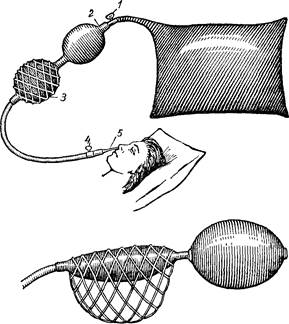
Рис. 32. Схема приспособления для дозирования кислорода (по О. С. Мищенко). / — края кислородной подушки, 2 — соединительная резиновая трубка, 3 — баллон с кислородом, 4 — кран, 5 — зонд. Применяют комбантрин, но только 1 раз из расчета 5— 10 мг/кг (1 таблетка—250 мг, 1 мл суспензии—50 мг). Слабительные средства после проведенного лечения не назначают. Пнрвиний памоат назначают однократно из расчета 5 мг/кг (1 таблетка—5 мг, 1 мл суспензии—5 мг). Декарис применяют однократно из расчета 2,5 мг/кг (1 таблетка—150 мг), вермокс также применяется однократно из расчета 2,5—5 мг/кг (1 таблетка— 100 мг). Применяют для лечения аскаридоза кислород, который из подушки вводят детям в желудок утром натощак через тонкий резиновый катетер (№ 10—14). Для дозирования кислорода можно пользоваться двойным баллоном Ричардсона, один конец которого соединен с кислородной подушкой, а другой — с зондом (рис. 32). Емкость баллона при средней степени натяжения—250 мл. Доза кислорода детям—100 мл на 1 год жизни. Газ должен поступать в желудок медленно, небольшими порциями в продолжение 10—20 мин. После введения кислорода необходимо лежать 2 ч, затем позавтракать и приступить к обычным занятиям. Введение кислорода следует повторить 2— 3 раза (ежедневно или через день). При отсутствии стула через сутки после введения кислорода назначают слабительное. От-хождсние мертвых аскарид происходит с 1-го по 3-й день, иногда на 4—6 день после введения кислорода. Лечение кислородом противопоказано при язвенной болезни и стадии обострения, острых и подострых воспалительных процессах в брюшной полости. Проводят лечение аскаридоза также нафтамоном (см. «Энте- робиоз»). Энтеробиоз Энтеробиоз— гельминтоз, вызываемый острицами, особенно широко распространен среди детей. Паразит—круглый, небольших размеров (самец длиной 2—5 мм, самка—9—12 мм) гельминт, обитает в нижнем отделе толстой кишки, слепой кишке и начальной части восходящей ободочной кишки. Самки с большим количеством яиц (до 12 тыс.) спускаются в прямую кишку, во время сна обычно активно выходят из заднего прохода, откладывают в его окружности яйца и погибают. Продолжительность жизни остриц 3—4 нед. Источником заражения острицами является только больной человек. Яйца, отложенные самками в перианальных складках, созревают через 4—6 ч и становятся инвазионными. Они загрязняют нательное и постельное белье, предметы домашней обстановки. Рассеивание яиц во внешней среде производится и мухами. Заражение происходит при проглатывании зрелых яиц остпмц " "ище?^*- аде т,ого яйца _^еут -г-^", 11 ж Ть B^'pJ1 У°&, „ Г вместе с пылью. У больных энтеробиозом довольно часто происходит самозаражение в результате загрязнения яйцами пальцев рук при расчесе перианальной области, где возникает зуд, вызываемый выползающими из заднего прохода самками остриц. Клиника. Энтеробиоз может протекать бессимптомно, но в большинстве случаев развиваются те или иные проявления. При легкой форме заболевания вечером или ночью возникает легкий зуд в заднем проходе на протяжении 1—3 дней, самопроизвольно исчезает и появляется вновь через 2—3 нед. При Пассивной повторной реинвазии зуд становится постоянным и очень мучительным. Расчесы в области заднего прохода сопро-!.ждаются ссадинами, дерматитом, пиодермией. У некоторых тьных отличаются учащенный кашицеобразный со слизью и опа с тенезмами стул, головные боли, головокружения, по-^рая утомляемость, раздражительность, нарушение сна. дочек возможно заползание остриц в половые органы, что Лит подчас к возникновению тяжелых и упорных вульво- 1иИИТОВ. Диагноз энтеробиоза достоверно можно поставить лишь при °бнаружении яиц остриц или самих гельминтов. Для этого про- 8* 227 изводят соскоб с периапалыюй области небольшим деревянным шпателем, смоченным в 1 % растворе едкого натра или в 50 % растворе глицерина, либо кусочком целлофана или клейкой целлюлозной лентой, которую клейкой стороной помещают на предметное стекло и микроскопируют при слабом увеличении. Можно рекомендовать закладывать на ночь в область заднего прохода кусочек ваты, а затем исследовать смыв с нее (после центрифугирования). Следует им.-ть в виду, что в кале яйца остриц обычно не обнаруживаются, так как яйцекладка, как правило, происходит вне кишечника. ^ Прогноз энтеробиоза благоприятный. Лечение. При легких формах энтеробиоза излечения можно добиться путем проведения гигиенических мероприятий. Для этого на ночь ставят клизму из 1—3 стаканов воды с добавлением на каждый стакан '/а чайной ложки гидрокарбоната натрия. Больной должен спать в плотно облегающих тело трусах. Его нательное и постельное белье следует ежедневно проглаживать горячим утюгом'.' Ногти должны быть коротко подстрижены. Уборка помещений производится влажным способом. При тяжелых формах энтеробиоза, помимо соблюдения гигиенических правил, назначают медикаментозное лечение. Дозы пиперазина те же, что и при аскаридозе, цикл пече- „ия—3—5 дней; в случае необходимости проводят до 3 циклов с интрл'- -" ' "чми в 7 дней. Слабс-^^пое дают только П^уйалом между "- - г-пблюдениТ^пециальнои дие^ Г„^Я^^^^^ -Йф^оГ.^-У^ПОЯ^^-у.^^ в дневной дозе 5 г, детям 5 лет v ^ „ выпивают растворяют в 50 мл ^"^^/^^^^^^^^^^^^ не назначают, -nSe^l^o^'B^y^Sxo^HM^ лечение повторяют -^^Tpl^cKoro паноротн^аз^^ 1^ет по 0.2 г, 3-4 лет-по 0,3 г 5 b лет ^ дд г, 13-16 лет-0,6 г, 9-10 лет-по 0,7 г' ll.^e;,нимают солевое слабило 1,0 г. Накануне лечения на ночь "^ _ экстракт мужского тельное, утром следуют ^^^.б^льное, через 2 ч папоротника и через l ча. '"Гс^^^з^.^^.^^вобо,,-,»,,,, от остриц, то..,е-рез^^й "ровояят -^„"^^'Гп^одя..м6ул>.ор»о, ^с^оГ^^о————^^3-8 д"eв"°м "ли °бы'"°" стационаре. зывания по вопросам охраны здоровья детей. Так, гениальный русский ученый М. В. Ломоносов в своем трактате «О размножении и сохранении российского народа», намечая основные мероприятия по охране здоровья, населения, указывал, в частности, на необходимость государственной заботы о роженице и родильнице, борьбы с детской смертностью. В этом трактате говорилось о мерах, направленных на сохранение жизни новорожденных, о необходимости создания приютов для внебрачных детей. Большую роль в становлении педиатрии сыграл профессор-акушер Н. М. Максимович-Амбодик, который оставил ряд оригинальных работ по охране здоровья матери и ребенка. В его труде «Искусство повивания, или наука о бабичьем деле» содержатся указания о правильном уходе за ребенком, имеются описания болезней, свойственных детям раннего возраста. Первый русский профессор-терапевт Московского университета С. Г. Зыбелин, являясь сторонником грудного вскармливания, в своих трудах изложил правила вскармливания ребенка грудью. Выдающаяся роль в развитии русской педиатрии принадлежит профессору-акушеру С. Ф. Хотовицкому, который впервые выделил педиатрию как самостоятельную отрасль медицины, ясно определил ее цели и задачи. Ему принадлежат замечательные слова: «...ребенок есть существо, которое растет и развивается только по присущим ему законам. Ребенок—это не уменьшенная копия взрослого». Он первым выделил из клиники акушерства детское отделение. С. Ф. Хотовицкому принадлежит первое русское оригинальное руководство по детским болезням—«Педиятрика» (1847), поэтому он справедливо считается первым русским педиатром. Второй период—от начала XIX века до 1917 г. В это время педиатрия развивается уже как самостоятельная дисциплина. Колоссальная детская смертность того времени не снижалась при лечении больных детей теми средствами, которые применялись для взрослых. Это заставило отказаться от взглядов на ребенка «как на взрослого в миниатюре» и потребовало отдельного изучения детского организма. Большую роль в этом сыграло открытие детских больниц в ряде крупных городов России. Так, в 1834 г. в Петербурге была открыта первая в России и третья в мире специальная детская больница на 50 коек, ныне Детская больница имени Н. Ф. Филатова. Вторая детская больница открылась в 1842 г. в Москве, в дальнейшем ей также было присвоено имя Н. Ф. Филатова. Несколько детских больниц начинает функционировать в других крупных городах России. В 1865 г. при Медико-хирургической академии организована первая в России кафедра детских болезней. В 1886 г. в Московском университете создана кафедра с детской клиникой ды и выпивают за 30 мин до еды. Дачи слабительного, соблюдения диеты не требуется. Нафтамон (дозы — см. «Энтеробиоз») назначают 3—5 дней подряд. Тимол применяют из расчета 0,05 г на 1 год жизни на прием. Детям до 2 лет тимол не назначают. Вечером накануне дают солевое слабительное, утром натощак дети принимают всю дозу. На 6-й день вечером назначают солевое слабительное. После 6 дней приема делают перерыв на 6 дней. Курс лечения состоит из пяти 6-дневных циклов. Противопоказан данный препарат при язвенной болезни желудка и двенадцатиперстной кишки, декомпенсации сердечной деятельности, болезнях печени и почек. Кислород в дозе 100 мл на 1 год жизни вводят в прямую кишку после очистительной клизмы в течение 5—7 дней. Гименолепидоз Из заболеваний, вызываемых ленточными червями (цесто-ды), наиболее распространенным среди детей является гимено-лепидоз. Это заболевание вызывается карликовым цепнем, который имеет в длину 2—5 см; развитие его происходит от яйца до взрослой стадии только в организме человека без промежуточного хозяина. Карликовые цепни живут в топком кишечнике, яйца выделяются созревшими, заражение ими происходит при прямом контакте или через предметы обихода. Основные пути распространения гименолепидоза у детей— при контакте между ними, через загрязненные руки, горшки, стульчики и перегородки в уборных. Значительно меньшую роль играют загрязнение пищи, мебели, постельных принадлежностей, наличие мух. Клиника. Гименолепидоз, как и другие гсльминтозы, отличается полиморфным течением. Заболевание может протекать без выраженных симптомов, но в большинстве случаев имеются изменения со стороны пищеварительной и нервной систем, которые встречаются и при других гельминтозах, Диагноз устанавливают на основании обнаружения яиц в свежевыделенных фекалиях. Лечение. При гименолепидозе лечение является трудной задачей, чаще всего его проводят эфирным экстрактом мужского папоротника в три цикла с перерывами между ними 10— 12 дней. Дозируют экстракт из расчета 0,1 г на 1 год жизни, но не больше 1,0 г. Лечение проводят в течение 1 дня. Перед началом каждого цикла проводят подготовку: дают легкоусвояемую пищу с ограничением жиров, накануне на ночь—солевое слабительное (сульфат магния, сульфат натрия i г на 1 год жизни, но не больше' 15 г на прием), утром ставят очистительную клизму, натощак дают экстракт мужского папорот- ника, через Г/2 ч снова—солевое слабительное и через 2ч—• легкий завтрак. Нельзя назначать экстракт мужского папоротника детям с выраженной анемией, с заболеваниями печени, почек, при язвенных поражениях желудочно-кишечного тракта. Для лечения гименолепидоза в последнее время применяют фенасал самостоятельно или в комбинации с экстрактом мужского папоротника для большей эффективности. Назначают препарат внутрь в следующих дозах: детям до 3 лет—0,5 г, 3—6 лет— 1 г, 6—9 лет— 1,5 г, старше 9 лет—2 г. Перед приемом фенасала в течение дня принимают легкоусвояемую пищу. Накануне вечером рекомендуется принять 1 г гидрокарбоната натрия. Всю дозу фенасала заливают ложкой кипятка, тщательно растирают, затем добавляют воды до Уз стакана, размешивают и выпивают натощак. Через 2 ч принимают легкий завтрак. Лечение фенасалом состоит из трех 7-дневных циклов с интервалом в 7 дней. В 1-й день каждого цикла препарат дают в указанных выше дозах, в последующие 6 дней каждого цикла — по 0,5 г независимо от возраста. В 1-й день первого цикла лечения спустя 3—4 ч после приема фенасала дают слабительное для удаления погибших гельминтов; в последующие дни слабительное не применяют. При комбинировании фенасала с экстрактом мужского папоротника назначают фенасал на ночь в указанных выше дозах, а утром дают экстракт папоротника. Через 1 ч после приема экстракта назначают солевое слабительное. Применяют кукурбин—препарат из семян тыквы, лишенный токсичности. Назначают кукурбин дошкольникам в дозе 2,5 г, школьникам — 5 г в 100 мл воды. Через 3 ч после приема препарата дают солевое слабительное. Лямблиоз Лямблиоз—заболевание, вызываемое простейшими—лямб-лиями, названными так по имени ученого Д. Ф. Лямбля, впервые описавшего их подробно. Лямблии имеют две стадии развития: вегетативную и стадию цист, размножение их происходит путем простого прямого деления. Локализуются эти простейшие в кишечнике, патогенная роль их оценивается неодинаково. Одни исследователи считают, что лямблии питаются готовой пищей хозяина и нарушают нормальное всасывание пищи стенками кишечника, длительное воздействие продуктов их обмена и различных ядовитых веществ, освобождающихся при массовой гибели лямблии, может обусловить нарушения деятельности кишечника и явления хронической интоксикации. Другие исследователи стоят на диаметрально противоположной точке зрения, отрицая патогенную роль лямблий в организме человека. Эти противоречивые суждения являются доказательством недостаточной изученности лямблиоза. Клиника. Заболевание обычно развивается постепенно, часто без повышения температуры тела, и сопровождается изменениями со стороны желудочно-кишечного тракта. Стул обычно 2—4 раза в сутки, редко чаще, с примесью слизи, иногда крови, по консистенции испражнения могут быть или жидкими, или кашицеобразными, или даже густыми. Кишечные расстройства в большинстве случаев протекают длительно и склонны к рецидивированию. Перевариваемость пищи снижена и в испражнениях часто можно видеть остатки непереваренной пищи. Наряду с описанными кишечными расстройствами у некоторых детей отмечаются тошнота, рвота, общая слабость, анемия и различные изменения со стороны нервной системы. Диагноз подтверждается обнаружением лямблий в испражнениях. Копрологическое исследование производят непосредственно вслед за взятием материала. Как вегетативные формы лямблий, так и их цисты легко распознаются в нативных препаратах. Лечение. В настоящее время для изгнания лямблий рекомендуется фуразолидон в дозе 10 мг/кг в сутки. Эта суточная доза делится на 3—4 приема. Дают препарат на протяжении 5—7 дней. Иногда при даче фуразолидона могут наблюдаться тошнота, рвота, снижение аппетита, сыпь на коже. В этих случаях препарат отменяют или снижают дозировку, иногда назначают димедрол или хлорид кальция. Против лямблиоза применяют аминохинол: детям до 1 года—0,025 г, от 1 года до 2 лет—0,05 г, от 2 до 4 лет—0,075 г, от 4 до 6 лет—0,1 г, от 6 до 8 лет—0,15 г, от 8 до 12 лет— 0,15—0,2 г, от 12 до 16 лет—0,25—0,3 г в сутки, препарат принимают после еды. Проводят два цикла по 5 дней каждый с перерывом в 5 дней. Этот препарат эффективен и малотоксичен. Назначают также метронидазол в возрастной дозировке в течение 5 дней. В случаях массовой инвазии лямблиями цикл лечения повторяют. Преимущества метронидазола определяются высокой эффективностью при коротком курсе лечения и хорошей переносимости препарата. Хорошее действие оказывает нистатин, который назначают детям до 1 года по 75000 ЕД, от 1 года до 3 лет по 100000 ЕД, старше 3 лет по 500000—700000 ЕД. Эту суточную дозу делят на 3—4 приема и применяют препарат в течение 10—14 дней. Пища должна быть полноценной; назначают дрожжи, которые содействуют исчезновению лямблий. При упорных и вяло протекающих формах кишечного лямблиоза дополнительно применяют гемо-, ферменто- и витаминотерапию. Профилактика гсльминтозов осуществляется путем проведения комплекса мероприятий, направленных на активное истребление гельминтов всеми доступными методами как в зараженном организме, так и во внешней среде (К. И. Скрябин). Большое значение имеет лечение, благодаря которому больные и паразитоносители перестают быть источником инвазии. Лечению подвергаются не только больные, обратившиеся в лечебные учреждения, но и все инвазированные гельминтами, выявленные при плановом обследовании детских коллективов. Отошедших гельминтов сжигают или кипятят в течение 30 мин, испражнения заливают на 30—60 мин крутым кипятком. Уборные, горшки, судна дезинфицируют кипятком, негашеной или хлорной известью. Наряду с лечебными мероприятиями первостепенное значение приобретает охрана окружающей среды от фекального загрязнения (канализация, уборные, обезвреживание нечистот). Нечистоты, применяемые для удобрения огородов, дегельмин-тизируют посредством компостирования с торфом, мусором, навозом в течение 2—3 весенне-летних месяцев. Можно вносить их на почву осенью после уборки овощей и перепахивать осенью и весной. В профилактике гельминтозов, вызываемых ленточными гельминтами, большая роль принадлежит органам ветеринарного надзора, ведущим санитарный контроль за мясом. В число оздоровительных мероприятий непременно входит санитарно-просветительная и воспитательная работа среди детей при активном участии родителей и педагогов. Личная профилактика включает содержание рук в чистоте, правильное пользование туалетной бумагой, горшком, тщательное мытье овощей, ягод, фруктов перед употреблением в пищу, кипячение или фильтрование воды для питья и мытья фруктов, овощей и столовой посуды, борьба с мухами. ХОЛЕЦИСТИТЫ Холецистопатии—понягие, включающее в себя заболевания желчного пузыря и желчных путей органического и функционального характера: желчнокаменная болезнь, холециститы, ангиохолиты различной этиологии и дискинезии желчевыводя-щих путей. Из перечисленных заболеваний наиболее часто у детей встречается изолированное поражение желчного пузыря (холецистит) или желчных путей (ангиохолит) либо распространенный воспалительный процесс (ангиохолецистит). Холециститы обычно выявляют у детей дошкольного и школьного возраста; дети раннего возраста болеют редко. Установлена связь ангиохолециститов с перенесенными заболеваниями, особенно с такими, как хронический тонзиллит, аденоиды, кариес зубов, вирусный гепатит, гельминтозы и др- Большую роль в возникновении этих заболеваний играет неправильное питание (неравномерное распределение пищи, беспорядочный прием ее, кормление без учета возраста и др.), так как. это ведет к нарушениям секреции и оттока желчи. Все перенесенные заболевания, особенно частые вирусные инфекции, также являются фактором, предрасполагающим к развитию холециститов. •ч Возбудителями ангиохолециститов являются микробы: кишечная палочка, стафилококк, стрептококк, энтерококк, протей, реже паратифозные палочки, пневмококки, палочки дизентерии. Наряду с микробами в этиологии этих заболеваний определенное значение имеют лямблии, а также гельминты, в частности печеночная двуустка. Микробы или лямблии могут проникать в стенку желчных путей и желчного пузыря восходящим путем из кишечника через двенадцатиперстную кишку и общий желчный проток. Более важным является гематогенный путь, когда микробы попадают в ток крови из очагов воспаления разных участков тела и заносятся в печень и желчные пути. Клиника. Основным признаком заболевания являются боли в животе различного характера. Дети чаще предъявляют жалобы на боли в правом подреберье, эпигастральной области, реже—в области пупка, а некоторые не могут указать локализацию болей. Боли носят самый разнообразный характер, в том числе бывают приступообразные, продолжительностью от нескольких минут до нескольких часов. Приступы болей могут сопровождаться тошнотой, рвотой, повышением температуры. В некоторых случаях боли связаны с приемом пищи, а иногда появляются независимо от него в любое время дня и ночи. В других случаях отмечаются длительные, тупые и слабые боли («ноющие боли»). Довольно часто отмечаются снижение аппетита, тошнота, непереносимость жирной и трудной для переваривания пищи, отрыжка, неприятный запах изо рта, чувство давления в подложечной области, наклонность к запорам, реже неустойчивый стул. Эти заболевания могут протекать при нормальной, субфеб-рильной и редко повышенной температуре (во время болевого приступа и при гнойном воспалении). При обследовании детей выявляются симптомы общей интоксикации (слабость, повышенная утомляемость, головные боли, раздражительность). Кожные покровы суховаты и бледны. Изредка наблюдается легкая желтушность кожи, склер и светлая окраска испражнений. Питание больных часто понижено. Язык сухой, часто обложен. При пальпации живота отмечается болезненность в области правого подреберья, реже в эпигастральной области, в области желчного пузыря, особенно при глубоком вдохе. Иногда наблюдаются легкое напряжение мышц в правом подреберье и болезненность от поколачивания по реберной дуге справа. Печень часто увеличена и выступает на 1—5 см из-под края реберной дуги, несколько уплотнена и болезненна при пальпации. При заболеваниях желчевыводящих путей могут наблюдаться функциональные сдвиги в деятельности сердечно-сосудистой системы (снижение артериального давления, брадикардия, систолический шум на верхушке, дыхательная аритмия). По течению холециститы делятся на острые, латентные и хронические рецидивирующие. Острые холециститы встречаются у детей чрезвычайно редко и сопровождаются синдромом острого живота. При латентном ангиохолецистите жалобы неопределенны, многие симптомы отсутствуют, а иногда заболевание проявляется только субфеб-рильной температурой. Эту форму часто смешивают со многими другими заболеваниями. Самой частой формой холецистопатии у детей являются хронические, вялотекущие, рецидивирующие холециститы, при этом в период ремиссии больные чувствуют себя удовлетворительно. В связи с тем что клинические проявления холециститов не имеют строгой специфичности, обязательным является дуоденальное зондирование и исследование полученных порций желчи. У здоровых детей желчь порции А (дуоденальное содержимое) имеет соломенно-желтый цвет и прозрачная, порции Б (пузырная желчь)—темно-оливковый или желто-коричневый цвет, прозрачная, порции С (печеночная желчь)—золотисто-желтый цвет, прозрачная. В порциях желчи и в норме могут наблюдаться единичные лейкоциты и небольшие примеси слизи и бактерий. При наличии воспаления в желчи появляются слизь в виде мелких и крупных хлопьев, лейкоциты (больше 7—10 в поле зрения), клетки плоского эпителия, лямблии, очень редко— кристаллы холестерина и билирубиновый песок. Техника дуоденального зондирования несложная, и у большинства детей выполнить исследование легко. Зонд ребенку вводят в положении сидя, затем его укладывают в кровать в положении на правом боку на валик, сделанный из подушки, и с грелкой на область печени. Чтением книг и рассказов отвлекают ребенка от возможных неприятных ощущений в связи с зондированием. Некоторым детям необходимо за 2 дня до зондирования назначить белладонну—по 0,001 г на 1 год жизни на прием 2 раза в день. Зондирование следует начинать рано утром (не позднее 7—8 ч). После получения порции А в двенадцатиперстную кишку через зонд вводят 20 мл 25 % раствора сульфата магния. Рефлекс с желчного пузыря вызывается чаще всего через 20—30 мин. При дискинезиях желчного пузыря этот срок колеблется от 3—10 мин при атонии до 2 ч при спастическом стенозе. Общая продолжительность зондирования не должна превышать 3 ч. Повторное зондирование назначают через 1— 2 дня. При отсутствии признаков воспаления в порциях желчи на фоне синдрома, характерного для ангиохолецистита, ставят диагноз дискинезии желчных путей. Лечение. За.основу питания следует брать нормативы пищевых веществ для здоровых детей, но пища должна быть химически, механически и термически щадящей. В период лечения из рациона исключают перец, горчицу, хрен, лук, чеснок, щавель, редис, редьку, копчености, грибы, соленые продукты, мясные, рыбные, грибные бульоны, острые соусы, жирные блюда, напитки (газированная вода), баранье, свиное, говяжье, гусиное сало, сдобное тесто, шоколад, кофе, колбасу, горох, бобы. Можно рекомендовать следующий ассортимент блюд для детей с заболеваниями желчного пузыря. На завтрак рекомендуются овощные салаты, овощные пюре, отварные овощи, сыр, творог с сахаром, яйца, омлет, вымоченная сельдь, каши, отварные макароны или вермишель с сыром (со сметаной), чай с молоком, кофе суррогатный с молоком. На обед в качестве первых блюд рекомендуются вегетарианские супы: из сборных овощей, картофельный суп, крупяной с картофелем, молочные супы с крупами, вермишелью, фруктовые супы, щи, борщи. На второе дают отварное мясо, курицу, рыбу в отварном виде, овощные паровые котлеты, картофельные котлеты, котлеты со сметаной,.фруктовый плов. Третьи блюда состоят из компота, киселя, мусса, напитка из шиповника, фруктового сока. На полдник дают печенье (несдобное), булочку, творог, фрукты, фруктовые соки, кефир, молоко, чай. На ужин используют тот же набор блюд, что и на завтрак, дополненный различными начинками (из творога с крупами, овощами, фруктами), фруктовым пловом, овощным рагу, тушеными овощами, варениками с творогом, творожным суфле. Такое питание назначают детям с заболеваниями желчных путей на 1 год, а в случаях, сопровождающихся упорным болевым синдромом, срок пребывания ребенка на диете может быть продлен до Г/г—2 лет. Рекомендуется ежедневно съедать 100—150 г свежего творога. Витамины С, Bi, A, PP лучше всего получать в естественном виде—с овощами и фруктами. Введение в организм больного ребенка жидкости (в виде сладкого теплого чая) не ограничивают, оно может быть даже повышенным. Постельный режим назначают только во время болевого приступа. Во всех остальных случаях режим общий, с обязатель- ным дневным сном, отдыхом, прогулками. После лечения в меж-приступном периоде показаны легкие физические упражнения, катанье на коньках, лыжах,, велосипеде. Для ликвидации воспалительного процесса в желчных путях назначают антибиотики: эритромицин, олеандомицин, мономи-цин, канамицин, морфоциклин, гликоциклин, олететрин, на 10— 14 дней. При наличии лямблиоза дополнительно назначают ами-нохинол, фуразолидон в виде двух 5-дневных циклов (2 раза в день через 20—30 мин после еды) с интервалами между циклами в 5—7 дней. Суточная доза аминохинола составляет для детей 3 лет 0,075 г, от 4 до 6 лет—0,1 г, от 6 до 8 лет—0,15 г, от 8 до 12 лет—0,15—0,2 г, от 12 до 16 лет—0,25—0,3 г. Назначают также метронидазол в возрастной дозировке в течение 5 дней. Для нормализации функции желчного пузыря используют слепое зондирование по Демьянову, которое проводят 2—3 раза в неделю в течение 1 мес. Ежедневно натощак ребенку дают одно из желчегонных средств (30—40 мл 25 % раствора сульфата магния, '/2 стакана славяновской воды, 1 чайная ложка карлсбадской соли на Vz стакана воды). После этого ребенка укладывают на Г/а—2ч на правый бок с грелкой на область печени, по истечении указанного времени ребенок должен сделать десять глубоких вдохов. Для уменьшения спазма желчного пузыря назначают на 2 нед тепловые процедуры, на область печени—озокерит, парафиновые аппликации, диатермию. Как желчегонное средство применяют настойку кукурузных рылец (по 30 капель 3 раза в день перед едой), хологон внутрь (детям в возрасте 3—4 лет—0,03—0,05 г, 5—6 лет—0,1 г, 7—12 лет—0,15—0,25 г З раза в день), холосас (по 1 чайной или десертной ложке 3 раза в день до еды), аллохол (по '/2—1 таблетке 3 раза в день после еды), холензим (по '/2—1 таблетке 3 раза в„день после еды), никодии (по V2—1 таблетке 3 раза в день до еды) и др. Широко используют настои и отвары из лекарственных трав и плодов (бессмертник, кукурузные рыльца, шиповник, мята, крапива, ноготки, плоды кориандра, березовые почки и др.). При хронических формах применяют минеральные воды (нафту-ся, смирновская, славяновская, арзни и др.). Воду принимают в теплом виде, медленными глотками, по 100—150—200 мл в зависимости от возраста, время приема должно строго соблюдаться. Из физиотерапевтических методов назначают парафиновые аппликации, токи УВЧ, диатермию, индуктотермию, электрофорез различных лекарственных средств. Важным методом лечения является лечебная физкультура. Большое значение имеет санация местных очагов инфекции— лечение хронического тонзиллита (вплоть до тонзиллэктомии), кариозных зубов (вплоть до экстракции), отита, гайморита и др. При болях в животе показаны белладонна (разовая доза 0,001 г на 1 год жизни), папаверин, промедол. При длительно протекающих и упорно рецидивирующих формах показано курортное лечение (Железноводск,Трускавец, озеро Шира, Друскининкай и др.) после санации местных инфекционных очагов. Профилактика. Профилактическое значение имеют следующие мероприятия: 1) правильный режим дня и питания, закаливание организма ребенка, регулярные занятия спортом; 2) предупреждение желудочно-кишечных заболеваний; 3) санация зубов, миндалин и других хронических местных очагов инфекции; 4) борьба с лямблиозом. Лямблни передаются с немытыми овощами и фруктами, некипяченой водой, через загрязненные руки, игрушки. Нельзя допускать в детские коллективы детей, зараженных лямблиями, без предварительного лечения. Для выявления лямблионосительства необходимо широко обследовать детей не только на гельминты, но и на лямблии. Аналогичное обследование следует проводить и у работников детских учреждений и пищеблоков. Дата добавления: 2016-03-26 | Просмотры: 749 | Нарушение авторских прав |