|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Геморрагические диатезыГеморрагический диатез—собирательное понятие, объединяющее группу различных по своей природе заболеваний, отличительным признаком которых является кровоточивость, т. е. временная или постоянная, приобретенная или врожденная наклонность организма к повторным кровотечениям, которые наступают как самопроизвольно, так и под влиянием незначительных травм. При геморрагических диатезах кровоточивость является основным симптомом, определяющим всю картину заболевания, а не случайным, временным признаком самых различных заболеваний (лейкоз, уремия, сепсис и др.). С давних пор к геморрагическим диатезам относят: 1) геморрагический васкулит (болезнь Шенлейна — Геноха); 2) тромбоцитопеническую пурпуру (болезнь Верльгофа); 3) гемофилию, Е94
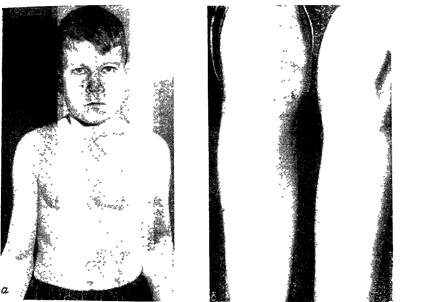
Рис. 36. Кожные высыпания при геморрагическом васкулите (а, б), Можно выделить две основные группы факторов, обусловливающих состояние кровоточивости; а) изменения сосудистой стенки; б) изменения свойств самой крови. Геморрагический васкулит. Наиболее частой формой геморрагического диатеза у детей является геморрагический васкулит (синонимы: болезнь Шенлейна—Геноха, капилляротокси-коз, анафилактоидная пурпура и др.). Это заболевание встречается во всех возрастных группах, но чаще болеют дети дошкольного и младшего школьного возраста. Большинство исследователей относят геморрагический васкулит к иммуноаллергическим болезням, при которых имеется острая асептическая воспалительная реакция эндотелия сосудов на различного рода аллергены, среди которых основное значение имеет инфекция. Клиника. Заболевание чаще всего начинается остро, продолжительность его различна — от 2—3 нед до нескольких месяцев. Основными симптомами его являются 1) высыпания на коже (наиболее часто); 2) боли в животе (реже); 3) припухлость и болезненность в суставах (реже). Высыпания на коже чаще всего пятнисто-папулезные, величиной от булавочной головки до чечевичного зерна и располагаются симметрично на разгибательных и наружных поверхностях, преимущественно на плечах, голенях, внутренней поверхности бедер, на ягодицах, около суставов (рис. 36,а, б), редко на лице и туловище. Сыпь может иметь также геморрагический и даже некротический характер. Отличительной особенностью кожных высыпаний является их склонность к рецидивам. Изменения суставов выражаются в появлении болезненности, отечности, ограничении активных и пассивных движений. Эти нарушения носят временный характер, держатся от нескольких часов до нескольких дней, не оставляя после себя никаких последствий. Боли в животе могут быть различной интенсивности, имеют схваткообразный характер, в тяжелых случаях сопровождаются рвотой с примесью крови, кровавым или черным стулом со слизью, отмечаются тенезмы. Абдоминальный синдром, так же как и другие основные проявления, может рецидивировать, особенно при раннем вставании с постели, при нарушении диеты (злоупотребление мясом). Своеобразным проявлением геморрагического васкулита является поражение почек (от незначительной альбуминурии и гематурии до хронического диффузного нефрита), которое выявляется на 2—3-й неделе заболевания. По клинической картине выделяют легкие, средней тяжести и тяжелые формы, по течению—острые, подострые, хронические. В составе периферической крови, в свертывающей системе существенных изменений не выявляется. Осложнениями могут быть инвагинация, перитонит, аппендицит, редко — кровоизлияния в мозг. Прогноз при неосложненных формах и современном лечении благоприятный. Он ухудшается при наличии нефрита и хирургических осложнениях. Лечение. В питании первое время несколько ограничивают количество животных белков; при наличии абдоминального синдрома диета должна быть механически щадящей, полноценной, не следует давать горячие блюда. Широко применяют десенсибилизирующие средства: димедрол, супрастин, салицила-ты, амидопирин, анальгин в дозах соответственно возрасту на протяжении 3—4 нед. Назначают преднизон по 10—15—20 мг/сут в течение 5— 7 дней, после чего дозу постепенно снижают. Для уменьшения проницаемости сосудов применяют хлорид кальция (10% раствор), глюконат кальция (0,3—0,5 г), витамины С (300—500 мг/сут), Bi (10—15 мг/сут), Р (0,05— 0,1 г/сут). При развитии выраженной вторичной анемии показано переливание (с осторожностью) одногруппной крови по общим правилам. Эффективным при тяжелых формах болезни считается гепарин. При данном заболевании проводят и симптоматическое лечение. При болях в животе показаны атропин, белладонна, промедол, пантопон, бром, при резкой болезненности в суставах — сухое тепло, соллюкс. Профилактика. В профилактике геморрагического васкулита наряду с общими методами укрепления детского организма большое значение для предупреждения аллергизации
Рис. 37. Изменения кожи при тромбоцитопеиической пурпуре (а, б). имеет оберегание ребенка от острых инфекционных заболеваний и санация местных очагов инфекции (хронический тонзиллит, аденоиды, кариес зубов, холецистит и др.). Если в анамнезе имеются указания на наличие пищевой или медикаментозной аллергии то необходимо проводить соответствующие мероприятия. Тромбоцитопеническая пурпура, или болезнь Верльгофа,— заболевание, встречающееся у детей всех возрастов, но и с наибольшой частотой в дошкольном и младшем школьном возрасте. Этиология этого заболевания, несмотря на многочисленные поиски, остается до настоящего времени неизвестной. Клиника. Основным проявлением заболевания являются подкожные кровоизлияния и кровоизлияния из слизистых оболочек в естественные полости. Кровоизлияния в кожу имеют самый различный характер по величине (начиная с величины булавочной головки), по окраске (от свежих пурпурных до всех стадий синяков) и по количеству (от единичных до множественных). Располагаются они, как правило, на передней поверхности туловища и конечностей (рис. 37). Часто наблюдаются носовые кровотечения, иногда профузные, кровотечения из десен и вообще из слизистой оболочки полости рта. Особенно опасны в таких случаях экстракция зуба и тонзиллэктомия. Реже наблюдаются желудочно-кишечные, легочные, почечные кровотечения или кровоизлияния в полости (в плевру, брюшную полость), а также в мозг, склеру и сетчатку глаза. У девушек могут быть маточные кровотечения. Увеличение печени и селезенки — непостоянные симптомы; со стороны других внутренних органов изменений почти не наблюдается. Основным гсмагологпческпм признаком являются количественные и качественные изменения тромбоцитов. Количество тромбоцитов резко уменьшено и колеблется от 0 до 7-1010— 8 • 10'%i. Качественные изменения сводятся к появлению гигантских тромбоцитов причудливой формы (в виде цепочек). Помимо изменения тромбоцитов, значительно увеличено время кровотечения (при норме 2—3 мин, может быть 15—30 мин и более) и снижена или отсутствует ретракция кровяного сгустка. В зависимости от клинических проявлений и результатов лабораторных исследований различают легкие, средней тяжести и тяжелые формы тромбоцитопенической пурпуры, а по течению — острые и хронические. Течение болезни характеризуется цикличностью, т. с. сменой рецидивов и ремиссий, последние возникают обычно после обильных кровотечений. Прогноз в большинстве случаев благоприятный. В редких случаях возможны смертельные исходы от кровопотери и кровоизлияний в жизненно важные органы — в головной мозг и в надпочечники. Лечение. При возникшем кровотечении должны быть использованы все средства, способствующие остановке кровотечения, в том числе и местные кровоостанавливающие, наряду с тампонадой и другими хирургическими мероприятиями. В качестве местных кровоостанавливающих средств применяют тромбин, гемостатическую губку, тампоны, смоченные женским молоком, свежей плазмой или сывороткой, раствором адреналина. Из средств общего действия назначают внутривенное введение 10 мл 10 % раствора хлорида кальция или глюконата кальция либо 10 % раствора хлорида натрия, внутривенное введение больших доз аскорбиновой кислоты (300—500 мг). Применяют стероидные гормоны—преднизолон в дозе 1,5— 2 мг/кг в сутки до получения клинико-гематологической ремиссии. При данном заболевании, особенно при хронических формах его, по определенным показаниям с осторожностью проводят переливание крови. Для переливания применяют цитрат-ную кровь, эритроцитную массу, плазму, сыворотку крови, тромбоцитную массу. При всех формах болезни показаны витамины А, С и комплекса В. Если комплексная консервативная терапия с применением стероидных гормонов оказывается неэффективной, проводят оперативное вмешательство—удаление селезенки. В последнее время для лечения таких форм предложены иммунодепрессив-ные средства (6-меркаптопурин, азатиоприн и др.). Питание детей должно быть полноценным и обогащенным витаминами. В режиме дня таких больных необходимо предусмотреть оберегание от острых инфекционных болезней, травм и от злоупотребления лекарствами. Профилактические мероприятия при тромбоцитопенической пурпуре аналогичны таковым при геморрагическом васкулите (см. с. 295). При хронической форме заболевания в период ремиссии дети могут посещать школу, но их следует оберегать от психических и физических травм, освобождать от спортивных занятий и игр. Гемофилия —классическая форма наследственной кровоточивости; болеют ею, как правило, мужчины. Заболевание от отца-гемофилика может передаваться внуку только через внешне здоровую дочь, которая может служить передатчицей, или так называемым кондуктором, болезни. Наследование гемофилии происходит по рецессивному признаку, сцепленному с патологической половой хромосомой. Клиника. Кровоточивость может быть обнаружена уже на 1-м году жизни. Кровотечения возникают чаще при травмах—порезы кожи, прикусывание языка, экстракции зуба и т. п., однако и незначительные ушибы сопровождаются обширными подкожными, внутримышечными кровоизлияниями. Большая гематома может возникнуть даже от укуса комара. Характерной особенностью гемофилии являются кровоизлияния в суставы — гемартрозы. Чаще всего поражаются коленные, локтевые и голеностопные суставы. Свежие гемартрозы очень болезненны и сопровождаются высокой температурой. Под влиянием повторных кровоизлияний в суставах может развиться частичная контрактура и деформация пораженных суставов. Кровотечения не всегда возникают в связи с видимой травмой. Так, кровотечения из слизистых оболочек (носа, рта, мочевого пузыря), легочные и почечные кровотечения появляются как бы спонтанно. Медицинскому персоналу, имеющему дело с больным гемофилией, необходимо помнить, что такие манипуляции, как вы-ворачивание век, зондирование, бужирование, катетеризация, взятие крови из вены толстой иглой или укол иглой, скарификатором, могут повлечь за собой опасные и даже смертельные кровотечения. Установлены три формы гемофилии—А, В и С, которые по клиническим проявлениям ничем не отличаются друг от друга, но различны по лабораторным данным. При гемофилии А наблюдается дефицит фактора VIII, при В—фактора IX, при С — фактора XI системы свертывания крови. У всех этих больных имеется значительное увеличение времени свертывания крови, в остальном картина крови не имее! ничего характерного, за исключением анемии на почве кровотечений. Течение болезни периодическое — периоды кровоточивости сменяются периодами относительного благополучия. Прогноз в огношении выздоровления неблагоприятный, хотя с возрастом проявления кровоточивости становятся менее выраженными. В настоящее время в связи с проводимыми лечебно-профилактическими мероприятиями прогноз болезни значительно улучшился. Лечение. Применяют местные и общие кровоостанавливающие средства. К местным относятся тампонада с любым гемостатическим препаратом (гемостатическая губка, фибрип-ная губка и т. д.,), холод (лед), давящая повязка, иммобилизация конечностей. Производят прямое переливание крови или переливают консервированную кровь со сроком хранения не более 24 ч после взятия от донора. В настоящее время применяют антигемо-фильную плазму, антигемофильный гамма-глобулин, криопре-цнпитат. Профилактика. Детей, больных гемофилией, необходимо оберегать от всяких возможных травм, что достигается проведением санитарно-просветительной работы среди родию-лей, учителей и школьников. Для школьника должен быть установлен индивидуальный щадящий режим (освобождение от занятий физкультурой, игр, и т.д.), а в случае обострения— организация занятий на дому. Рекомендуется употребление земляных орехов (арахис), содержащих эпсилон-аминокапроновую кислоту, по 50—100 г в день. При профессиональной ориентации подростков необходимо учитывать, что больных гемофилией не следует допускать к работе, связанной с длительной ходьбой или стоянием. Все больные гемофилией должны находиться под постоянным диспансерным наблюдением. Лейкозы В группе заболеваний системы крови лейкозы занимают одно из первых мест как по частоте, так и по тяжести страдания. Лейкоз — это системное злокачественное заболевание крови. Болеют дети всех возрастных групп, однако наибольшее количество заболеваний приходится на возраст до 6 лет. Особенностью лейкоза у детей является то, что это заболевание чаще протекает у них в острой и подострой форме. зоо Клинические проявления лейкоза разнообразны, поражаются почти все важнейшие системы организма и в его течении отмечается определенная последовательность в появлении тех или иных признаков. В начальном периоде наблюдаются изменения на почве интоксикации нервной системы (понижение аппетита, раздражительность, утомляемость, нарушение сна и др.), бледность кожных покровов, кровоизлияния в кожу, слизистые оболочки, непостоянная лихорадка, боли в костях и суставах, умеренное увеличение периферических лимфатических узлов. Сочетание этих признаков может быть самым разнообразным. Затем наступает период полного развития болезни. Начальные симптомы прогрессируют, значительно увеличиваются лимфатические узлы, печень, селезенка, нарастают боли в костях, усиливаются геморрагические проявления, лихорадка и др. Исследования периферической крови и костного мозга в этом периоде являются решающими при постановке диагноза. Нарастает анемия, значительно уменьшается количество тромбоцитов, увеличивается СОЭ, количество лейкоцитов может быть увеличенным (иногда значительно), уменьшенным или нормальным. Основной характерный признак—наличие в пунктате костного мозга незрелых патологических форм, бластных клеток. Терминальный период острого лейкоза характеризуется бурным развитием основных клинических симптомов и почти полным замещением нормальных элементов белой крови незрелыми патологическими формами. Острый лейкоз является единственным генерализованным неопластическим заболеванием, при котором можно полностью, хотя и временно, добиться исчезновения всех признаков заболевания. У большинства больных при современных методах лечения наступает ремиссия той или иной продолжительности. Поскольку в настоящее время полное излечение лейкоза неосуществимо, основной задачей является максимальное продление жизни больного с сохранением его активной жизнедеятельности. Арсенал противолейкозных средств в настоящее время составляют антипурины (6-меркаптопурин), антагонисты фолие-вой кислоты (метотрексат), алкалоиды растительного происхождения (винкристин, винбластин). Помимо этого, применяют гемотрансфузии, антибиотики, витамины, симптоматическую терапию. Все эти средства назначают в определенном сочетании с учетом индивидуальных особенностей больного. Лечение проводят непрерывно как в период развернутых явлений лейкемического процесса, так и в период ремиссий. На стационарном лечении больные находятся до наступления стойкой или частичной ремиссии. Поликлиническое лечение проводят с применением всего необходимого комплекса лечебных мероприятий под постоянным врачебным контролем. Дата добавления: 2016-03-26 | Просмотры: 910 | Нарушение авторских прав |