 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Операции при опухолях ЛОР-органов
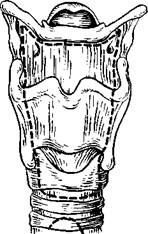
361. Часть гортани, подлежащая удалению при реконструктивной операции по Погосову—Антонину (очерчена пунктирной линией), а — вид сбоку; б — вид спереди. удалена лишь в тех случаях, когда нельзя ограничиться резекцией или реконструкцией органа. При обширном поражении корня языка требуется дополнить ла-рингэктомию резекцией корня языка. Резекция с пересечением подъязычных нервов исключает возможность восстановления разделительной функции после щадящих и реконструктивных вмешательств на гортани. В связи с этим мы считаем, что распространение новообразования на часть корня языка является показанием к ларингэктомии. При поражении всех трех отделов гортани и распространении процесса на трахею (4—6 колец) также показано полное удаление ор-
362. Пластика ларингофарингосто- мы. гана. Метастазы рака в шейные лимфатические узлы, требующие одно- или двусторонней операции по Крайлю, и распространенная первичная опухоль (занимает все три отдела гортани) исключают возможность реконструкции, поэтому необходима ларингэктомия. При установлении показаний к полному удалению гортани нужно учитывать общее состояние больного, состояние органов дыхания. а также предшествующие операции, лучевую терапию и ее дозу. Из многих методов полного удаления гортани в настоящее время в основном применяют два: удаление гортани сверху вниз и снизу вверх. Удаление гортани снизу вверх имеет свои преимущества, поскольку глотку вскрывают почти в конце операции. Возможность попадания слюны и слизи в рану минимальная. Данный метод применим при поражении верхних отделов гортани и переходе опухоли на язык. Удаление гортани сверху вниз предохраняет дыхательные пути от аспирации. Однако при сегодняшнем уровне хирургического мастерства и анестезиологического обеспечения операций возможность аспирации сведена к минимуму при удалении гортани снизу вверх. Операцию, как правило, начинают с трахеотомии, которую производят под местным обезболиванием или масочным наркозом. После фенестрации трахеи или проведения косого разреза спереди назад и снизу вверх интубируют больного и в дальнейшем операцию выполняют под интратрахеальным наркозом. При выполнении этого этапа операции стараются не травмировать перешеек щитовидной железы. Если необходимо, то его опускают книзу настолько, насколько нужно для проведения трахеотомии и формирования трахеостомы. Трахеотомию в качестве предварительной операции производят крайне редко. Наличие трахеостомы не облегчает, а затрудняет выполнение операции. Кроме того, вокруг трахеостомы ткани воспаляются. Это способствует нагноению послеоперационной раны, несмотря на иссечение тканей вокруг трахеостомы. Трахеотомия предшествует основной операции лишь у больных со стенозом и нарушением дыхания, которым рискованно производить биопсию без предварительной трахеотомии. Прежде чем взять биопсию, производят трахеотомию, а спустя неделю при подтверждении диагноза — основную операцию. Существует множество разрезов кожи при удалении гортани. Срединный разрез применяют у больных с длинной шеей и чаще при выполнении операции с экспресс-биопсией. Недостатком такого разреза является совпадение всех послойно наложенных швов, расхождение и нагноение которых ведет к образованию расположенных по средней линии свищей и фарингостом. Кроме того, такой разрез не позволяет провести ревизию лимфатических узлов. Этот недостаток устранен добавлением горизонтальной ветки сверху на уровне подъязычной кости (Т-образный разрез). Оригинальный разрез предложил А. И. Коломийченко: он срединный линейный разрез дополнил ^сечением участка кожи диаметром 3—3,5 см у нижнего конца раз-
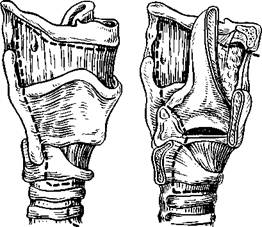
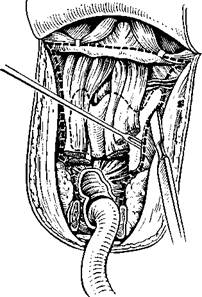
363. Вскрыт просвет трахеи разрезом спереди назад и снизу вверх. Крючком 364. Гортань отсечена от трахеи, отделена от пищевода, приподнята кверху. реза (ракеткообразный разрез). Такой разрез, по мнению авторат позволяет легко сформировать широкую, достаточную для дыхания трахеостому. Его можно применять у больных, у которых до основной операции была произведена трахеотомия. Языкообразный разрез с формированием кожного лоскута с основанием несколько выше подъязычной кости позволяет избежать совпадения глоточных и кожных швов. Если возникают свищи или фарингостомы, то они чаще линейные и боковые. Такие дефекты ликвидировать легче. Недостатком такого разреза можно считать возникновение глоточных свищей непосредственно над трахеостомой. В связи с этим некоторые авторы рекомендуют формировать трахеостомы после проведения дополнительного горизонтального разреза на 2—3 см ниже верхушки языко-образного лоскута (В. Т. Пальчун). После отслоения кожных лоскутов приступают к освобождению гортани снизу и с боков. На уровне первого — второго кольца трахеи пересекают грудино-подъязычную и грудино-щитовидную мышцы. Пересекают мышцы глотки, прикрепляющиеся к гортани, а затем— мышцы, прикрепляющиеся к подъязычной кости сверху (рис. 363).
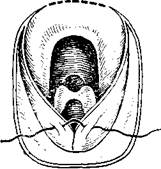
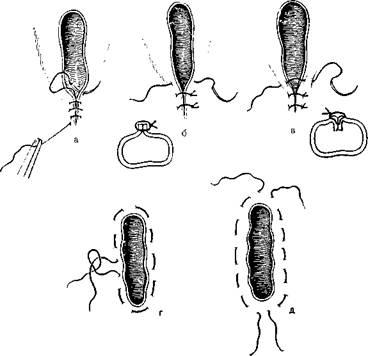
365. Варианты ушивания глотки. а — непрерывный шов с прокалыванием слизистой оболочки; б — узловатый шов с прокалыванием слизистой оболочки; в — шов без прокалывания слизистой оболочки; г — кисетный шов; д — полукисетные швы.
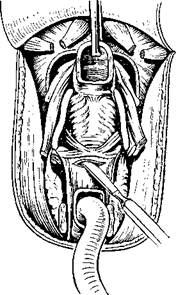
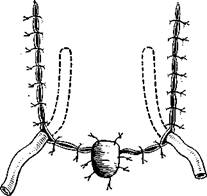
366. Наложение швов на кожу и дренирование раны.
Гортань становится подвижной, легко смещается в стороны и книзу. После выделения гортани с боков, сверху и снизу приступают к ее удалению. Чаще всего его производят снизу вверх. Полностью отсекают гортань от трахеи, которую подшивают к коже (формируют трахеостому). Проверяют состояние нижнего отдела гортани и отделяют ее от пищевода до уровня черпаловидных хрящей. На этом уровне на стороне менее выраженного поражения гортани вскрывают глотку (рис. 364). Дальнейшее отделение гортани от глотки ведут под контролем зрения, соразмеряя линии разреза с границами опухолевого процесса, По возможности стараются щадить слизистую оболочку грушевидных синусов. Отделив гортань от глотки до уровня подъязычной кости, гортань приподнимают и оттягивают кверху таким образом, чтобы увидеть надгортанник и определить уровень распространения опухоли кверху. Над подъязычной костью по дну валлекул отсекают гортань. Проводят гемостаз, накладывают швы на корень языка. Вводят носопищеводный зонд и накладывают швы на слизистую оболочку глотки. Ряд авторов придают технике наложения этих швов определенное значение в заживлении раны и профилактике стенозов глотки. А. И. Коломийченко предложил и широко использовал в своей практике кисетный и полукисетный шов. Наложение кисетного шва позволяет свести до минимума или полностью исключить возможность попадания содержимого глотки в операционную рану. Наложить такой шов можно лишь в том случае, если опухоль не переходит на гортаноглотку и удается сохранить слизистую оболочку грушевидных синусов (рис. 365). А. И. Начес и Е. С. Огольцова (1971) разработали технику наложения механического шва. Это нововведение, как и кисетный шов, позволяет полностью избежать попадания в рану слюны и слизи из глотки, шов накладывают одномоментно. Механический шов металлическими скобками может быть применен в тех же случаях, что и кисетный. Распространение или даже подозрение на распространение опухоли на глотку исключает возможность применения данного шва. Однако, несмотря на это, шов все же играет некоторую роль в заживлении послеоперационной раны. Мы придаем определенное значение герметичности шва: рассчитываем на то, что, пока разойдутся швы на слизистой оболочке, успеют окрепнуть более поверхностные швы в других слоях тканей. После ушивания глотки сшивают между собой нижние сжиматели глотки справа и слева. Эти швы накладывают, стараясь избежать натяжения тканей. Заканчивают операцию наложением швов на кожу и введением дренажных трубок (рис. 366). Операция усложняется при распространении новообразования за пределы гортани. Так, при поражении корня языка необходимо дополнить ларингэктомию резекцией пораженной его части. Удаляют часть корня единым блоком с гортанью, ориентируясь на видимые границы опухоли.
Новообразования вестибулярного отдела гортани нередко распространяются на гортаноглотку: наружные поверхности черпалонадгор-танных складок, дно грушевидного синуса, а иногда через грушевидный синус и на боковые и заднюю стенки глотки. В этим случаях вместе с гортанью удаляют и пораженные части глотки. Распространение новообразования на боковые и заднюю поверхность гортано-'Флотки является показанием к циркулярной резекции глотки. После ':резекции глотки с оставлением полоски слизистой оболочки шириной ''.менее 2 см, а тем более циркулярной требуется формирование пла-?-аовой фарингостомы (создание боковых, а после циркулярной резек-• ции и задней стенок из кожи передней и боковых поверхностей "ашеи). Ее формируют после ларингэктомии с резекцией глотки, даже если полоска оставшейся слизистой оболочки достаточно широкая (3—3,5 см), у ослабленных больных после массивной дозы облучения, превышающей 7500—8000 рад. Поступают так во избежание некроза с возникновением обширных спонтанных дефектов, а иногда и эрозивных кровотечений, ведущих к смерти больного. Дата добавления: 2015-02-06 | Просмотры: 1081 | Нарушение авторских прав |

 Глава VI
Глава VI