|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
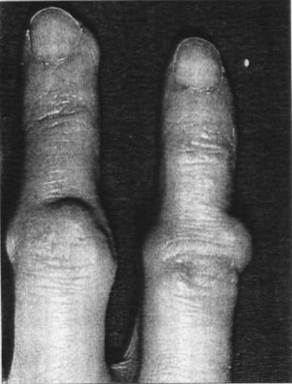
Клинические проявления. Начало болезни может быть разнообразнымНачало болезни может быть разнообразным. Наиболее типично медленное развитие болезни: появляются боли, ощущение скованности и припухлость суставов, которые постепенно прогрессируют. В ряде случаев больные отмечают связь этих явлений с различными инфекциями, травмой, стрессовыми состояниями. В раннем периоде болезни все симптомы обычно нестойки и могут исчезать на несколько месяцев и даже лет. Характерной для данного заболевания является локализация в пястно-фаланговых и проксимальных межфаланговых суставах. На втором месте по частоте поражения в этот период стоят коленные и лучезапястные суставы. Суставы горячи на ощупь, иногда наблюдается гиперемия кожи. Движения в пораженных суставах болезненны и ограничены вследствие отечности суставных тканей. Болевое ограничение движений и ощущение скованности отмечаются главным образом по утрам. В период развернутой картины болезни появляются общая слабость, астения, похудание, субфебрильная температура и развивается стойкое поражение суставов. Одновременно наблюдается атрофия ближайших мышц. Развитие фиброзных изменений в суставных тканях приводит к постепенному сморщиванию капсулы, связок, сухожилий, разрушению суставных поверхностей, появлению выраженных деформаций суставов, подвывихов и мышечных контрактур. Особенно демонстративно поражение суставов кистей (рис. 24). При длительном течении образуются подвывихи и контрактуры суставов пальцев: наиболее часто происходит отклонение пальцев в сторону локтевой кости («ульнарная девиация» кисти). Такая форма кисти иногда определяется как «плавник моржа».
Рис. 24. Изменения кистей при ревматоидном артрите.
Вместе с суставами значительно изменяются кожа и придатки. Нарушения особенно характерны для конечностей. Покровы ладонной области рук становятся чрезвычайно тонкими, прозрачными и гладкими на ощупь. Похолодание конечностей почти обычный симптом у этих больных. Часто обнаруживаются подкожные узелки. Их количество различно. Располагаются они вблизи суставов (рис. 25) и в местах, где происходит максимальное давление (локти, затылочная область).
Рис. 25. Подкожные узелки при ревматоидном артрите.
Помимо типичного начала и течения артрита без висцеропатий, может наблюдаться ревматоидный артрит с системными проявлениями. Эта форма характеризуется поражением внутренних органов – серозных оболочек, почек, сердца, легких, печени и явлениями генерализованного васкулита. Болезнь обычно начинается с полиартрита, к которому затем присоединяются лимфаденопатия, признаки поражения одного или нескольких внутренних органов. Системные проявления всегда свидетельствуют о неблагоприятном течении процесса, его высокой активности и устойчивости по отношению ко всем методам лечения. При поражении легких симптомы артрита сочетаются с симптомокомплеком пневмонии или экссудативного плеврита. Пневмония в большинстве случаев носит очаговый характер и не поддается лечению антибиотиками, но хорошо реагирует на стероидные гормоны. Также хорошо поддаются стероидной терапии и «ревматоидные» плевриты. Общая тенденция болезни к неблагоприятному прогрессирующему течению находит свое выражение в склонности этих «ревматоидных» пневмоний к переходу в пневмосклероз. Поражение сердца выявляется примерно у половины больных ревматоидным артритом. Наиболее часто устанавливаются признаки инфекционно-токсической миокардиодистрофии. Она проявляется неприятными ощущениями со стороны сердца, небольшой одышкой, сердцебиениями, глухостью тонов сердца и систолическим шумом на верхушке, артериальной гипотонией. У отдельных больных обнаруживаются признаки медленно развивающейся митральной или аортальной недостаточности. Возможно поражение других структур сердца. По частоте поражения на первом месте стоит перикард, затем миокард и, наконец, эндокард. При «септической» форме могут быть обнаружены признаки тяжело протекающего «ревматоидного миокардита». Из поражений внутренних органов наиболее тяжело протекает поражение почек. Оно развивается через 3-5 лет от начала болезни. Наиболее часто наблюдают амилоидоз. Появление и прогрессирование почечной симптоматики является плохим прогностическим признаком, свидетельствует о неблагоприятном течении и значительно ограничивает возможности терапии. Очень тяжело может протекать и ревматоидный васкулит. Он развивается обычно у серопозитивных больных, с высоким титром ревматоидного фактора в крови. Поражаются главным образом сосуды мелкого и среднего калибра. Для тяжелого течения болезни характерны поражения внутренних органов, кожи, серозных оболочек. Могут возникать различные сыпи, носовые и маточные кровотечения, церебральный или абдоминальный синдром. Возможны микроинфаркты и кровоизлияния в бассейне легочных, церебральных, коронарных или мезентериальных сосудов. Лабораторные изменения при ревматоидном артрите неспецифичны. Обнаружение ревматоидного фактора в сыворотке крови считается наиболее характерным, хотя он может отсутствовать примерно у 20% больных с достоверным ревматоидным артритом. Для ревматоидного артрита типичны гипохромная анемия, увеличение СОЭ и повышение острофазовых показателей воспаления (фибриноген, С-реактивный белок, α2-глобулины и др.). Число лейкоцитов и нейтрофилов периферической крови обычно нормально, может быть слегка повышен уровень эозинофилов. Основными рентгенологическими изменениями со стороны суставов являются: околосуставной эпифизарный остеопороз, сужение щели сустава, развитие краевых эрозий (узур). Эти изменения происходят последовательно. Рентгенография пораженных суставов имеет значение и для оценки прогрессирования изменений. Обычно динамика оценивается через 6-12 месяцев. Рентгенологическая симптоматология очень разнообразна. Одним из основных признаков является остеопороз, а также истинная костная атрофия. Эти симптомы объясняются нервнотрофическими влияниями и длительным ограничением или даже полным отсутствием функции сустава. В застарелых тяжелых случаях у больных, надолго прикованных к постели, бросается в глаза резкая атрофия диафизов костей нижних конечностей при сравнительно крупных шаровидных суставных массивах с утолщенной сумкой. Структурная перестройка атрофированной костной ткани в каждом отдельном случае полиартрита отличается индивидуальной реакцией. Обычно развиваются элементы так называемой гипертрофической атрофии: отдельные костные стропила в разреженной губчатой структуре становятся толстыми, грубыми. Динамика остеопороза параллельна стадиям обострения и ремиссии. Атрофия отсутствует лишь в очень ранних случаях заболевания, а также у некоторых больных с доброкачественно протекающим полиартритом. На мягких рентгенограммах удается отметить утолщение суставной сумки. Последняя при обширных экссудатах может быть расширена, чаще, однако, она в результате разрушения хрящей в значительной степени суживается. На боковых краях костных поверхностей, на местах прикрепления пролиферирующей сумки показываются иногда полукружные дефекты, напоминающие подагрические краевые узуры. В подобных случаях обычно наблюдаются смещения костей под углом, патологические подвывихи и вывихи, особенно резко выраженные при поражении суставов кисти и стопы. Пальцы рук обычно уклоняются в ульнарную сторону. На краях эпифизов могут возвышаться костные разрастания в виде губ или заостренных краев, никогда, однако, не достигающих значительной степени. Из-за сведения конечностей часто не удается получить на рентгенограммах светлую проекцию сохранившейся суставной щели - костные концы накладываются друг на друга и симулируют истинные костные анкилозы. В развитии рентгенологических изменений выделяют 4 стадии: I – выявляется только остеопороз без деструктивных явлений; II – незначительные разрушения хряща и кости, небольшое сужение суставной щели, единичные узуры костей; III – значительное разрушение хряща и кости, выраженное сужение суставной щели, множественные узуры, подвывихи, локтевая девиация; IV – к изменениям предыдущей стадии присоединяется анкилоз. Дата добавления: 2015-02-06 | Просмотры: 1203 | Нарушение авторских прав |