|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Определение группы кровиГрупповая принадлежность крови человека зависит от сочетаний антигенных свойств эритроцитов (так называемые агглютиногены) и антител по отношению к ним (агглютинины), находящихся в плазме. Имеется 2 групповых агглютиногена — А и В — и 2 групповых агглютинина — а и в. Агглютинин а является антителом по отношению к агглютиногену А, агглютинин в — антителом по отношению к агглютиногену В. Различные сочетания этих свойств образуют 4 группы крови. Группа Oа,в(I) —агглютиногенов в эритроцитах нет, в плазме содержатся оба агглютинина (а, в). Группа Ав (II) — в эритроцитах имеется агглютиноген А, в плазме — агглютинин в. Группа Ва (!!!) – в эритроцитах есть аглютиноген В, в плазме — агглютинин а. Группа АВО (iv) — в эритроцитах имеются агглютиногены А и В агглютининов в плазме нет. Определение группы крови человека основано на учете феномена агглютинации, проявляющегося при сочетании одноименных агглютининов и агглютиногенов. Переливание иногруппной крови, содержащей агглютиногены, против которых у реципиента имеются антитела (агглютинины), приводит к явлению несовместимости. Техника. Определение группы крови должно проводиться строго по инструкции. Для этого используют 2 серии стандартных сывороток, белые фарфоровые тарелки или белые эмалированные лотки. По краю тарелки и лотка пишут фамилию реципиента или донора. Тарелку разграничивают на 4 сектора, в каждом из которых отмечают обозначение группы крови: 0 (I), А (II), В (III), AB (IV). Рядом с этими надписями помещают по 2 капли соответствующих стандартных сывороток разных серий, не обязательно совпадающих по своему титру. Результаты в аналогичных сыворотках обеих серий должны быть идентичны. Ладонную поверхность ногтевой фаланги IV пальца левой кисти обрабатывают спиртом и после высушивания стерильной ватой прокалывают стерильным скарификатором. Тонкой стеклянной палочкой с утолщением на конце берут небольшую каплю крови и смешивают с сывороткой 0 (I) в пропорции 1:10. Затем рабочий конец стеклянной палочки опускают в банку со стерильным изотоническим раствором хлорида натрия и после высушивания вновь берут каплю крови и смешивают с сывороткой А(111). Аналогично поступают и по отношению к сывороткам В (III) и АВ (IV). Через 5 мин после смешивания капель стандартной сыворотки с исследуемой кровью нужно добавить каплю изотонического раствора хлорида натрия ц каждой смеси сывороток с кровью, чтобы устранить псевдоагглютинацию. Обычно агглютинация начинается через минуту и к концу 3-й минуты заканчивается. Тем не менее для исключения ошибок при поздней агглютинации следует выждать до 5 мин и после этого делать заключение. Возможны следующие варианты: 1) агглютинация не наступает ни в одной из четырех сывороток; т. е. исследуемая кровь не содержит агглютиногенов и принадлежит к 0 (1) группе; 2) агглютинация наступила с сыворотками О (I), В (III) и АВ (IV), т. е. исследуемая кровь не дала агглютинации с одноименной сывороткой группы А (И) и относится к А (II) группе; 3) агглютинация произошла с сыворотками О (I) и А (II), АВ (IV), но не наступила с сывороткой одноименной группы В (III), т. е. исследуемая кровь принадлежит к В (III) группе; 4) агглютинация отмечена с сыворотками 0 (1), А (II), В (III), но ее нет с сывороткой одноименной группы крови АВ (IV), т. е. исследуемая кровь относится к АВ (IV) группе.
Ошибки при определении групповой принадлежности можно подразделить на 7 групп. 1. Ошибки при написании группы крови и групп стандартных сывороток. Чтобы избежать этой ошибки, врачу, определяющему группу крови, необходимо лично четко и без исправлений записать ее в историю болезни с указанием дат определения. Это же касается и отметки в паспорте. 2. Неправильная техника определения группы крови. Подобные ошибки наблюдаются, если группа крови определяется н (на тарелках или специальных лотках, при недостаточном освещении, несоблюдении пропорции сыворотки и крови, высыхании сыворотки или капли крови на тарелке, недостаточном сроке выжидания реакции изогемагглютинации. 3. Проведение исследования в холодном (ниже 12°) или слишком теплом (выше 30s) помещении. При температуре ниже 12° эритроциты склеиваются в виде кучек, очень напоминающих агглютинацию. Добавление изотонического раствора хлорида натрия способствует устранению феномен; холодной агглютинации. При температуре свыше 30° агглютинация может не наступить или наступает очень поздно. 4. Феномен Томсена — агглютинация, зависящая от воздействия на эритроциты бактерий при загрязнении проверяемо» крови. Профилактика этой ошибки состоит в тщательном соблюдении правил асептики. 5. Низкая агглютинабельность фактора А2 при исследовании крови А (II) и АВ (IV) групп. Чтобы избежать этой ошибки, необходимо ждать появления реакции агглютинации точно 5 мин. 6. Панагглютинация — склеивание эритроцитов со своей сывороткой, раствором хлорида натрия и т. д., а также способность сыворотки склеивать все эритроциты. Наиболее часто наблюдается у лиц с О (I) группой крови. В целом встречается очень редко, не чаще чем в 0,07 % случаев. Панагглютинация появляется через несколько секунд от начала исследования и постепенно к 5-й минуте ослабевает, обычно имеет место, если во всех четырех каплях быстро склеиваются эритроциты. В этой ситуации нужно еще одну каплю исследуемой крови смешать с каплей изотонического раствора хлорида натрия. Если есть панагглютинация, то и в этой капле произойдет склеивание эритроцитов. 7 При высыхании капли сыворотки и крови образуются мелкие зернышки, которые могут быть приняты за реакцию агглютинации. Чтобы этого не произошло, промежутки между помещением капель стандартных сывороток на тарелку и добавлением к ним исследуемой крови не следует растягивать.
Показания к переливанию крови и ее компонентов. При нормальном ОЦК уровень гемоглобина 70 г/л достаточен для снабжения тканей кислородом. Назначая переливание крови, учитывают: 1. Возраст больного. 2. Тяжесть анемии. 3. ОЦК. 4. Сопутствующие сердечно-сосудистые и легочные заболевания. 5. Наличие печеночно-почечной недостаточности. Необходимость каждого переливания крови должна быть документально обоснована. Показания к переливанию эритроцитарной массы: 1. Кислородное голодание тканей при продолжающемся кровотечении. 2. Клинически выраженная анемия, не поддающаяся консервативному лечению. 3. Тяжелая анемия у больного, нуждающегося в экстренной операции. Компоненты и препараты крови
А. Цельная кровь. Консервант— цитроглюкофосфат-аденин. Максимальный срок хранения — 42 сут. Кровь — драгоценный продукт и требует бережного отношения. Цельную кровь сейчас используют редко, поскольку переливание ее отдельных компонентов более эффективно. Тромбоциты и нестабильные факторы свертывания в консервированной крови быстро теряют свои свойства, что значительно снижает ее ценность. Свежая кровь сохраняет все свои качества, однако современные требования к проверке донорской крови делают ее использование практически невозможным. Поэтому при угрожающих жизни кровотечениях переливают эритроцитарную массу, ресуспендированную в физиологическом растворе, и, в зависимости от показаний, другие компоненты, крови. При введении больших объемов крови в короткие сроки для предупреждения объемной перегрузки переливание проводят под контролем ЦВД или ДЗЛА. Б. Концентраты эритроцитов — препараты выбора при профузных кровотечениях. Объем одной дозы эритроцитарной массы составляет 250— 350 мл (гематокрит — 50—80%). Существует три вида концентратов: эритроцитарная масса, замороженные эритроциты, отмытые эритроциты. Переливание одной дозы эритроцитарной массы повышает гематокрит реципиента на 3—4%. Эритроцитарную массу не применяют для ускорения заживления ран, «улучшения самочувствия» и вместо препаратов железа. Замороженные эритроциты прекрасно сохраняют способность к переносу кислорода, однако их применение ограничено высокой стоимостью (одна доза стоит на 40 долларов дороже). Замороженные эритроциты используют главным образом для пополнения банков редких групп крови, для отсроченных аутогемотрансфузий и для получения отмытых эритроцитов, полностью свободных от лейкоцитов, тромбоцитов и сывороточных белков. FDA разрешает хранить замороженные эритроциты в течение 10 лет. После размораживания клетки используют в течение 24 ч. Отмытые эритроциты стоят еще дороже (на 10 долларов за дозу) и в повседневной практике не используются. Больные, у которых переливание крови осложняется пирогенными негемолитическими реакциями, как правило, сенсибилизированы к поверхностным антигенам тромбоцитов и гранулоцитов. Переливание отмытых эритроцитов (или использование специальных лейкоцитарных фильтров) позволяет избежать этого осложнения. В. Альбумин поступает в продажу в виде 5% и 20% раствора в 0,9% NaCl. Кроме того, выпускается белковая фракция плазмы (Плазманат), содержащая 88% альбумина и 12% глобулина. Для инактивации вирусов все препараты альбумина пастеризуют при 60°С в течение 10 ч. Сообщалось о нескольких случаях артериальной гипотонии при переливании белковой фракции плазмы, по-видимому, из-за присутствия в ней активатора прекалликреина. Частота этого осложнения при использовании современных препаратов альбумина сравнительно невелика. Принято считать, что препараты альбумина содержат мало солей, тем не менее концентрация натрия в них достигает 145 мэкв/л. Вопрос о преимуществах альбумина перед солевыми растворами остается спорным. Большинство клиник и травматологических центров предпочитает солевые растворы как более дешевые. Г. Тромбоцитарная масса. Если в крови больного содержится более 75 000 мкл-1 полноценных тромбоцитов, то свертывание, как правило, не нарушено. Инвазивные исследования у больных с содержанием тромбоцитов менее 50 000 мкл-1 могут сопровождаться кровотечением. При снижении количества тромбоцитов до 30 000 мкл—1 и ниже возникают спонтанные кровотечения. При врожденных и приобретенных тромбоцитопатиях (например, при лечении аспирином) кровотечения возникают даже при нормальном содержании тромбоцитов. Одна доза тромбоцитарной массы содержит 50—100 млрд клеток в 50—70 мл плазмы. При тромбаферезе от донора получают 300—500 млрд тромбоцитов в 200—400 мл плазмы, что соответствует 6 дозам. Переливание одной дозы тромбоцитарной массы повышает содержание тромбоциту в крови на 5000—10 000 мкл-1. Основное препятствие для использования тромбоцитарной массы — наличие в крови реципиента антитромбоцитарных антител, разрушающих донорские тромбоциты. Д. Свежезамороженная плазма содержит все факторы свертывания, стабильные и нестабильные. В свежезамороженной плазме нет тромбоцитов, а содержание фибриногена относительно невелико. Показания к применению: 1. Дефицит антитромбина III. 2. Болезни печени, сопровождающиеся нарушениями синтеза факторов свертывания и кровоточивостью. 3. Передозировка непрямых антикоагулянтов. 4. Обменное или массивное переливание крови при коагулопатии или продолжающемся кровотечении (в дополнение к эритроцитарной массе). 5. ДВС-синдром. 6. Кровотечение или предстоящее инвазивное исследование у больных с выраженным дефицитом факторов свертывания II, V, VII, IX, X, XI или XIII. Свежезамороженную плазму не используют для восстановления ОЦК, парентерального питания и в профилактических целях после массивных переливаний крови и операций с применением АИК. Е. Криопреципитат. При оттаивании свежезамороженной плазмы на холоде образуется белый студенистый осадок, богатый факторами свертывания VIII, XIII, фибриногеном, фибронектином. Криопреципитат лиофилизируют и подвергают тепловой обработке для инактивации вирусов. Применяют при дефиците фактора свертывания VIII (гемофилия А); болезни фон Виллебранда (при неэффективности лечения десмопрессином); дисфибриногенемиях, уремической тромбоцитопатии (при неэффективности лечения десмопрессином); дефиците фактора свертывания XIII; ДВС-синдроме. Ж. Фибриноген. Применение человеческого фибриногена в настоящее время прекращено из-за чрезвычайно высокого риска заражения вирусным гепатитом. Для восполнения дефицита фибриногена используют криопреципитат. 3. Концентраты факторов свертывания. До 60-х годов для лечения дефицита факторов свертывания VIII и IX использовали только свежезамороженную плазму. С 1965 г. стали применять криопреципитат. В начале 70-х годов началось производство концентратов факторов свертывания. Больные гемофилией получили возможность самостоятельно использовать эти концентраты в домашних условиях, что значительно облегчило их жизнь. К сожалению, одновременно увеличился риск заражения вирусным гепатитом (до 90%); даже тепловая обработка сухих концентратов при 60°С в течение 72 ч не устраняла полностью угрозу инфекционных осложнений. У значительной части реципиентов обнаружили антитела к ВИЧ. Новые методы обработки концентратов позволили решить эту проблему. С 1 января 1990 г. не было зарегистрировано ни одного случая заражения ВИЧ при использовании концентратов факторов свертывания. В настоящее время разрабатываются методы получения рекомбинантных факторов свертывания. И. Кровь «универсального» донора Клетки крови группы 0(1) не имеют поверхностных антигенов А и В, поэтому доноров с этой группой крови называют «универсальными». Доказано, что переливание крови группы 0(1) относительно безопасно и - оправдано в экстренных ситуациях, когда кровь требуемой группы или кровь, проверенная на индивидуальную совместимость, недоступна. Проведены сотни переливаний крови группы 0(1) (в основном при травмах), гемолитических трансфузионных реакций не отмечено. Риск сенсибилизации реципиента составляет 6%. К. Другие препараты 1. Десмопрессин (вазопрессин) (1-дезамино-8-D-аргининвазопрессин) — синтетический аналог АДГ, нашедший широкое применение в терапии коагулопатии. Он вызывает дозозависимое ускорение всех реакций, катализируемых фактором свертывания VIII. Десмопрессин — препарат выбора в лечении легких форм гемофилии А и нарушений гемостаза при уремии. Дозу 0,3 мкг/кг вводят в течение 15—30 мин. 2. Препараты эритропоэтина (эпоэтин а, эпоэтин в) производят биотехнологическими методами. Они стимулируют эритропоэз, но терапевтический эффект наступает не сразу, поэтому для лечения острых анемий их не применяют. Назначают в дозе 50—100 ед/кг 3 раза в неделю. 3. Апротинин— ингибитор протеаз (трипсина, плазмина, калликреина), в низких концентрациях угнетает фибринолиз. Полагают, что апротинин можно использовать для профилактики кровотечений после операций с применением АИК. Ведутся клинические испытания. !!!. Экспериментальные кровезаменители. Поскольку переливание крови и ее компонентов не является абсолютно безопасным, ведутся поиски «идеальных» кровезаменителей, способных переносить кислород. Все эти препараты находятся на стадии доклинических или клинических испытаний. А. Фторуглероды. Флюосол (20% эмульсия) — фторированный углеводород; кислород растворяется в нем в 10—20 раз лучше, чем в воде. Подобными свойствами обладают все фторуглероды. Однако сами они в воде нерастворимы и используются в виде эмульсии, что снижает их сродство к кислороду. В отличие от S-образной кривой диссоциации оксигемоглобина, кривая диссоциации оксифторуглеродов линейна Т1/2 флюосола при введении максимальной дозы (40 мл/кг) составляет всего 24 ч. При легкой или умеренной анемии его применение нецелесообразно, при тяжелой — неэффективно. Ведутся дальнейшие исследования. Б. Очищенный гемоглобин получают из гемолизата эритроцитов путец очистки от стромальных белков. Препарат содержит 7 г% гемоглобина и обладает сродством к кислороду, в два раза большим, чем нативный гемоглобин. О сродстве гемоглобина к кислороду судят по величине Р50 (раО2, при котором 50% гемоглобина насыщено кислородом). Для очищенног гемоглобина Р50 составляет 12—14 мм рт. ст. Кроме того, поскольку препарат не содержит эритроцитов, он не увеличивает вязкости крови и позволяет снизить сердечный выброс, среднее АД и потребление кислорода. Препарат проходит испытания. В. Пиридоксилированный полимер гемоглобина. Коллоидно-онкотические свойства препарата, концентрация гемоглобина (14 г%) и Р50-— такие же, как у крови. Т1/2 препарата в организме составляет 40—48 ч, он лишен недостатков очищенного гемоглобина. Препарат активно изучается. IV. Варианты трансфузионной терапии А. Отказ от переливания крови. По мере углубления наших знаний физиологии понятие «сигнал к началу переливания крови» утратило свое значение. Уровень гемоглобина ниже 100 г/л уже давно не считается достаточным показанием к переливанию крови. Здоровый человек без особых последствий переносит потерю 20% крови, если ее возместить солевыми растворами. Показания к переливанию крови и ее компонентов должны определяться самым тщательным образом. Б. Аутогемотрансфузия (рис) — переливание больному его собственной крови, полученной заблаговременно. Каждые 72 ч берут 1 дозу крови, последнюю — не позже чем за 72 ч до операции; при этом гематокрит не должен быть менее 33%. Заготовку крови можно начинать за 6 нед до операции (максимальный срок хранения консервированной крови). Больному назначают препараты железа. Если необходимо сократить интервалы между взятием крови, назначают препараты эритропоэтина. С. Реинфузия крови (рис). Показания: большая (1 л и более): 1) операционная, послеоперационная, 2) посттравматическая кровопотеря (травма селезенки, печени, почек), 3) внематочная беременность, 4) кровотечения во внутренние полости организма. Противопоказания: 1) гнойное загрязнение излившейся крови; 2) загрязнение излившейся крови толстокишечным содержимым; 3) операция по поводу злокачественных опухолей; 4) почечная недостаточность. Реинфузия крови из закрытых серозных полостей (плевральная полость, полость перикарда, брюшинная полость) в связи с возможным гемолизом и инфицированием (при длительном пребывании - свыше суток) возможно только после проведения пробы на гемолиз (проба И.С. Колесникова): разведение в пробирке 1 мл крови в 20 мл изотонического раствора натрия хлорида. После центрифугирования или отстаивания содержимого пробирки производится визуальная оценка пробы. Появление желто-розового окрашивания надосадочной жидкости указывает на выраженный гемолиз и непригодность крови для реинфузии.
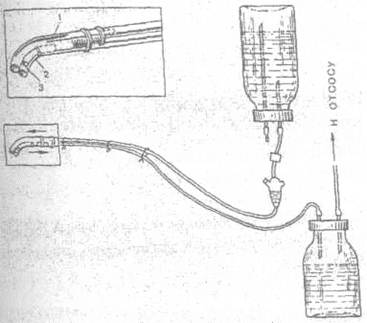
Рисунок 45 Методика сбора крови с операционного поля Отсасывание крови из операционной раны осуществляют за счет регулируемого в границах 60-150 мм рт ст разряжения, создаваемого в флаконе с гемоконсервантом (глюгицир - 1 мл на 4 мл крови, либо гепарин 500 ЕД на 1000 мл собираемой крови) вакуум-отсосом. Дозировка поступления жидкости в наконечник отсоса (реополиглюкин, физраствор) -1:1.
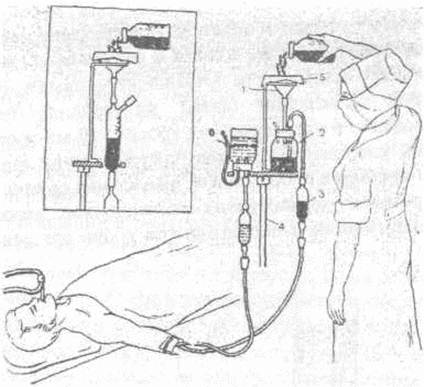
Рисунок 46 Периливание крови при ее реинфузии При работе представленной системы последовательно происходит: 1) открытое предварительное фильтрование реинфузируемой крови через 4 слоя марли; 2) накопление крови во флаконе после промежуточной фильтрации: 3) переливание крови в вену больного с одновременной микрофильтрацией через фильтр капельницы. Таблица 5 Реакции и осложнения при переливании крови Дата добавления: 2015-01-18 | Просмотры: 1447 | Нарушение авторских прав |