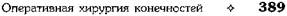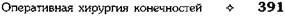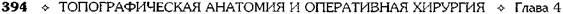|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
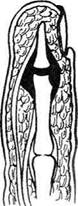
Анатомия ногтяНогти относят к придаткам кожи, они покрывают с тыльной стороны дистальные фаланги пальцев кисти. Наружная поверхность ногтевых пластинок гладкая, а внутренняя неровная из-за наличия продольно расположенных «гребешков» (роговых выступов), чередующихся с бороздками. Благодаря наличию роговых выступов и бороздок ногтевая пластинка плотно прилегает к ложу ногтя. В ногте различают тело, корень и четыре края: свободный, скрытый и два латеральных (рис. 4-141, 4-142). Паронихий — воспаление околоногтевого валика и окружающих тканей. В большинстве случаев при паронихий гнойный экссудат скап-
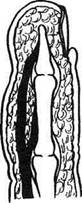
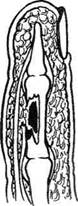
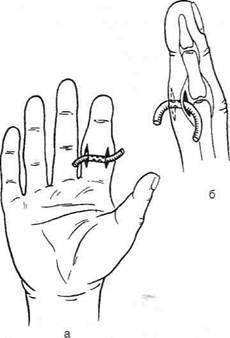
Рис. 4-141. Схема анатомии ногтевой пластинки. 1 — кожа пальца, 2 — задний ногтевой валик, 3 — ногтевая кожица, 4 — луночка, 5 — тело ногтя (ногтевая пластинка), 6 — жёлтая линия, 7 — свободный край, 8 — ногтевая бороздка, 9 — среднее поле, 10 — боковой ногтевой валик. (Из: Попов В.А., Воробьёв В.В. Панариций. — М., 1986.) ливается в толще кожи валика, приподнимает и значительно истончает эпонихию (рис. 4-143). Обращает на себя внимание нависание поражённого околоногтевого валика над ногтевой пластинкой (см. рис. 4-143, а). В некоторых случаях при глубоком паронихий гной проникает под ногтевую пластинку, отслаивая последнюю в боковой или проксимальной части (см. рис. 4-143, б). При этом гнойный экссудат просвечивается через отслоённый край ногтя. Подрытый гноем край ногтевой пластинки теряет связь с ногтевым ложем. Дальнейшее скопление гноя под ногтевой пластинкой отслаивает её на всём протяжении, т.е. возникает подногтевой панариций. В зависимости от локализации гнойного очага при паронихий применяются клиновидные. П-образные и парные боковые разрезы на тыльной поверхности ногтевой фаланги. Если гной распространился под ногтевую пластинку не на всём протяжении, а только в боковом или дистальном отделе, одновременно со вскрытием паронихия необходимо резецировать лишь отслоённый гноем край ногтя вплоть до зоны его прочной фиксации к ложу. При этом не следует выскабливать ногтевое ложе из-за опасности повреждения ростковой зоны ногтя, что приводит к восстановлению деформированной ногтевой пластинки. Удаление ногтевой пластинки оставляет незащищённым ногтевое ложе. Подногтевой панариций Подногтевой панариций представляет собой скопление экссудата под ногтевой пластинкой, когда фиксация её к ложу утрачивается и она остаётся прочной лишь в проксимальном отделе у матрикса (рис. 4-144).
Рис. 4-142. Схема сагиттального распила ногтевой пластинки. 1 — свободный край ногтя, 2 — корень ногтя, 3 — эпони-хий, 4— паронихий субэпидермальный, 5 — паронихий в толще околоногтевого валика. (Из: Усольцева Е.В., Машкара К.И. Хирургия заболеваний и повреждений кисти.—Л., 1978.)
Основным симптомом является пульсирующая, распирающая боль в области ногтевой фаланги. Интенсивность боли нарастает по мере развития воспалительного процесса. Полная секвестрация или удаление ногтевой пластинки оперативным путём создают необходимые предпосылки к выздоровлению.
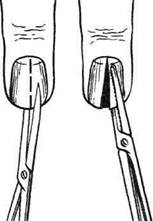
Рис. 4-144. Скопление гноя при подногтевом панариции. (Из: Гостищев В.К. Оперативная гнойная хирургия. — М., 1996.) При локализованных формах подногтевого панариция целесообразно ограничиваться резекцией ногтевой пластинки (рис. 4-145). Лишь при полном отслоении гноем ногтевой пластинки необходимо удалить последнюю для полного дренирования гнойного очага. При формировании гнойника под центральной частью ногтевой пластинки, как это бывает при нагноении подногтевой гематомы, не следует прибегать к удалению ногтя, а необходимо трепанировать ногтевую пластинку непосредственно над скоплением гноя. Для этого лезвием скальпеля, установленного под острым углом, постепенно срезают слои ногтевой пластинки до вскрытия гнойного очага (рис. 4-146). Отверстие расширяют до размеров гнойника, при этом не прибегают к выскабливанию ложа из-за опасности повреждения ногтевой фаланги. При локализации гнойника у свободного края ногтя (чаще это наблюдают при нагноении вокруг занозы) производят клиновидное иссечение края ногтевой пластинки остроконечными ножницами. Одну браншу подводят под ноготь и рассекают ногтевую пластинку. Вторым разрезом аналогичным образом в виде клина иссекают часть ногтя (рис. 4-147). Для удаления ногтя используют остроконечные ножницы, ногтевую пластинку рассекают по средней линии вдоль на всю длину. Для этого одну браншу остроконечных ножниц вводят между ногтевой пластинкой и ложем ногтя, другую располагают сверху. Каждую из образовавшихся половин фиксируют зажимом Кохера и выворачивающим движением удаляют вначале одну, а потом другую половину ногтевой пластинки (рис. 4-148). При тотальном поражении ногтевого валика показана операция Какавелла (рис. 4-149).
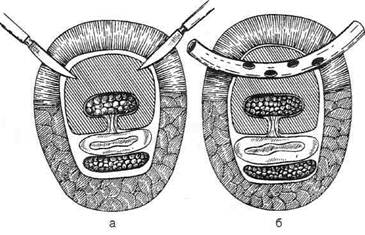
в — разрезы при паронихии, г — при эпонихии, д— при паронихии, распространившемся под ногтевую пластинку. (Из: Гостищев В.К. Оперативная гнойная хирургия. — М., 1996.)
Рис. 4-146. Трепанация ногтевой пластинки при подног-тевом панариции. (Из: Гостищев В.К. Оперативная гнойная хирургия. — М., 1996.)
Рис. 4-147. Клиновидная резекция ногтевой пластинки при подногтевом панариции. 1,2 — этапы операции. (Из: Гостищев В.К. Оперативная гнойная хирургия. — М., 1996.)
Рис. 4-148. Удаление ногтевой пластинки при подногтевом панариции. (Из: Гостищев В.К. Оперативная гнойная хирургия. — М., 1996.) Сухожильный панариций Сухожильный панариций, как правило, поражает глубжерасположенные ткани и прежде всего сухожильные влагалища и сухожилия сгибателей пальцев (рис. 4-150). Сухожилия разгибателей более устойчивы к инфекции и, как правило, не вовлекаются в воспалительный процесс. Напряжённое, флюктуирующее сухожильное влагалище характерно для острого тендовагинита. Поражённый палец находится в состоянии лёгкого сгибания и имеет вид сосиски. Пальпация пуговчатым зондом по линии проекции сухожилий сгибателей вызывает резкую болезненность. Уточнить диагноз в сомнительных случаях помогает пункция влагалища: получение гноя свидетельствует о гнойном тендовагините. При вскрытии сухожильного влагалища ликвидируется напряжение тканей и создаются условия для благоприятного разрешения воспалительного процесса. Однако не следует торопиться с иссечением набухшего сухожилия. Необходимо дождаться появления чёткой демаркации, так как сократившийся проксимальный конец сухожилия после его пересечения может служить источником распространения инфекции на кисть. При гнойных тендовагинитах запоздалая операция ведёт к прогрессированию воспалительного процесса, сдавлению брыжейки сухожилия с последующим тромбообразованием в питающих сухожилие сосудах и их некрозом. Поздно проведённое вмешательство приведёт к ликвидации воспалительного очага, однако сгибательная функция пальца будет безвозвратно утрачена. Только ранним вскрытием сухожильного влагалища можно предупредить омертвение сухожилия. При сухожильных панарициях предложено много доступов, которые отличаются видом рассечения тканей, протяжённостью и локализацией (рис. 4-151).
Рис. 4-149. Операция Канавелла. 1 — разрез кожи, 2, 3 — иссечение основания ногтя и ногтевого валика, 4 — окончательный вид ногтя после операции. (Из: Гостищев В.К. Оперативная гнойная хирур--ия. — М., 1996.)
Рис. 4-150. Скопление гноя при сухожильном панариции. (Из: Гостищев В.К. Оперативная гнойная хирургия.— М., 1996.) Сухожильные панариции вскрывают чаще всего линейными разрезами, проводимыми по боковым поверхностям фаланг. Существуют некоторые разновидности этих разрезов. Р. Клапп применял парные боковые разрезы всех трёх фаланг пальцев и два парных разреза в дистальных отделах ладони. Л.Г. Фишман считал целесообразным для вскрытия сухожильного влагалища ограничиться двумя линейно-боковыми разрезами основной фаланги и линейным разрезом в дисталь-ной части ладони. Для лечения сухожильных панарициев предложено множество разрезов по средней линии пальца на всём его протяжении, однако они оказались малоэффективными. А. Канавелл предлагает при гнойном тен-довагините вскрывать сухожильное влагали- Рис. 4-151. Типичные разрезы при сухожильном панариции. На II пальце кисти — по Клаппу, на III — по Рыжих-Фиш-ману, на IV — по Канавеллу, на V — по Гартлю. (Из: Гостищев В.К. Оперативная гнойная хирургия. — М., 1996.) ще разрезами по лучевому краю ладонной поверхности средней и основной фаланг. Для ревизии и дренирования слепо заканчивающихся сухожильных влагалищ II—IV пальцев автор рекомендует продолжить разрез на ладонь. При любом методе вскрытия сухожильного влагалища после рассечения кожи и клетчатки остроконечными крючками расширяют рану и обнажают фиброзное влагалище, которое рассекают по длине кожного разреза (рис. 4-152).
Рис. 4-152. Вскрытие (а) и дренирование (б) синовиального влагалища. (Из: Гостищев В.К. Оперативная гнойная хирургия. — М., 1996.)
Гнойный тендобурсит локтевой и лучевой синовиальных сумок Гнойный тендобурсит локтевой и лучевой синовиальных сумок опасен в связи с возможностью распространения процесса на предплечье. При гнойном тендобурсите лучевой синовиальной сумки её дистальный конец вскрывают после предварительного рассечения кожи и подкожной клетчатки двумя переднебоковы-ми разрезами в области основной фаланги I пальца, а проксимальный конец синовиальной сумки вскрывают в нижней части предплечья (рис. 4-153).
Рис. 4-153. Разрезы при гнойном тендобурсите лучевой и локтевой сумок, а — по Фишману, б — по Канавеллу. (Из: Гостищев В.К. Оперативная гнойная хирургия. — М., 1996.) Разрез начинают на 2 см выше шиловидного отростка лучевой кости и ведут по передне-боковому краю предплечья проксимально на 8 см. После рассечения кожи, подкожной клетчатки и фасции сухожилие плечелучевой мышцы тупыми крючками оттягивают кнаружи, а сосудистый пучок — кнутри. Обнажают наружный край длинного сгибателя большого пальца, отодвигая его, проникают в клетчаточное пространство Пирогова—Парона, откуда, как правило, изливается гной. Операцию заканчивают наложением контрапертуры с последующим дренированием ран с обеих сторон. С этой целью проводят разрез длиной 6 см в дисталь-ной части предплечья по выступающему краю локтевой кости. По квадратному пронатору проводят к локтевой стороне корнцанг. Захватив инструментом дренажную трубку, извлекают её по образовавшемуся каналу, оста- вив концы дренажа с обеих сторон предплечья. При отсутствии гноя в пространстве Пирогова—Парона следует нащупать пальцем слепой конец лучевой сумки и вскрыть её. После операции конечность иммобилизуют гипсовой лонгетой. При гнойном тендобурсите локтевой синовиальной сумки сухожильное влагалище в его ди-стальной части вскрывают после рассечения кожи и подкожной клетчатки переднебоковых поверхностей основной фаланги V пальца. На ладони локтевую синовиальную сумку вскрывают разрезом кожи и клетчатки по всей длине наружного края возвышения V пальца с перевязкой и пересечением в некоторых случаях поверхностной ладонной артериальной дуги. После рассечения апоневроза рану раздвигают тупыми крючками и находят напряжённую синовиальную сумку, её вскрывают, освобождают от гноя, рану дренируют. Л.Г. Фишман считает необходимым также вскрывать в этих случаях и пространство Пирогова—Парона с целью предотвращения скопления гноя. Разрез кожи и клетчатки начинают на 2 см проксимальнее шиловидного отростка локтевой кости и ведут по выступающему краю локтевой кости вверх на 8—10 см. После рассечения фасции предплечья локтевой сгибатель кисти совместно с локтевым нервом и локтевой артерией отодвигают тупым крючком к средней линии. После этого пальцем или зажимом проникают в щель между квадратным пронатором и глубоким сгибателем пальцев. Контрапертуру выполняют способом, аналогичным предыдущему. При тендовагините I пальца лучевую синовиальную сумку вскрывают по Канавеллу по локтевой поверхности I пальца, не пересекая складку между I и II пальцами, разрез продолжают до проксимального конца возвышения I пальца. При гнойных затёках в пространство Пирогова последнее вскрывают разрезом с лучевой стороны на уровне нижней трети предплечья. При гнойных тендовагинитах V пальца дистальный конец сухожильного влагалища вскрывают линейным боковым разрезом по ладонной поверхности средней и основной фаланг. Область возвышения V пальца вскрывают на всём протяжении. При прорыве гноя в пространство Пирогова—Парона разрез может быть продолжен на предплечье. Так называе-
мую перекрёстную флегмону, которая представляет собой одновременно воспаление локтевой и лучевой синовиальных сумок, вскрывают разрезами, применяемыми при поражении соответствующих сухожильных влагалищ и синовиальных сумок. Костный панариций Костный панариций относится к числу серьёзных видов гнойного воспаления кисти и, как правило, развивается при переходе патологического процесса с мягких тканей пальца на кость, что придает фаланге пальца булавовидную форму (рис. 4-154). На рентгенограммах пальца, сделанных в 1-ю неделю заболевания, не удаётся выявить чётких признаков деструкции кости. Рентгенологические изменения кости определяются лишь к концу 2-й—началу 3-й недели. Это обстоятельство не должно служить основанием для промедления с повторным радикальным вмешательством, во время которого необходимо провести тщательную ревизию кости и устранить все ткани, поддерживающие воспалительный процесс. При локализации воспалительного процесса в области ногтевой фаланги чаще всего применяют дугообразные разрезы. При вовлечении в процесс средней и основной фаланг используют линейно-боковые разрезы. После рассечения кожи с клетчаткой и опорожнения гнойно-некротической полости проводят тщательную ревизию фаланги. В зависимости от характера поражения, наличия секвестрации (краевая, центральная или то- тальная) выполняют или экономную резекцию кости в пределах здоровой ткани, или, в запущенном случае, — полное удаление поражённой фаланги. Особо бережно нужно относиться к I пальцу. При резекции фаланги необходимо стремиться к максимальному сохранению кости, так как в последующем возможна регенерация фаланги из сохранившейся части. При центральном расположении секвестра операцией выбора следует считать выскабливание поражённой кости острой ложечкой. Суставной панариций Суставной панариций — заболевание, которое возникает после ранения межфаланго-вых или пястно-фаланговых областей пальца с их дорсальной поверхности, где суставы покрыты лишь тонким слоем мягких тканей и воспаление по раневому каналу легко проникает в суставную щель (рис. 4-155). Воспалённый сустав приобретает веретенообразную форму, тыльные межфаланговые борозды сглаживаются. Попытка к сгибательно-разгибательным движениям пальца приводит к резкому усилению болей в поражённом суставе. При суставных панарициях на тыльной поверхности пальца проводят два боковых параллельных разреза, которыми вскрывают сумку сустава с двух сторон и дренируют её (рис. 4-156). В зависимости от степени вовлечения в процесс хрящевой и костной тканей их экономно резецируют. В послеоперационном периоде
Рис. 4-154. Скопление гноя при костном панариции. (Из: Гостищев В.К. Оперативная гнойная хирургия.- IVL 1996.) Рис. 4-155. Скопление гноя при суставном панариции. (Из: Гостищев В.К. Оперативная гнойная хирургия. — М., 1996.)
Рис. 4-156. Дренирование при суставном панариции. Прямая (а) и боковая (б) проекции. (Из: Гостищее В.К. Оперативная гнойная хирургия. — М., 1996.) обязательна иммобилизация пальца гипсовой лонгетой до полной ликвидации острых воспалительных явлений. Пандактилит Пандактилит — гнойное воспаление всех тканей пальца, при которых вынуждены прибегать к его ампутации (рис. 4-157). Причиной его возникновения является узкий и длинный раневой канал, который может образоваться при травме, нанесённой тонким, острым колющим предметом. Кожа над раневым каналом быстро «склеивается», для развития внедрившейся в ткани пальца инфекции создаются благоприятные условия. Значительные по протяжению раны пальца, как правило, не приводят к развитию пандактили-та. По-видимому, в этих случаях имеет значение хороший отток раневого отделяемого и возможность достаточного дренирования. Даже при отсутствии подвижности в суставах I пальца сохраняется его важнейшая функция —противопоставление другим пальцам кисти, но и экзартикуляцию II—V пальцев следует делать лишь тогда, когда не остаётся надежды даже на их минимальную функциональную пригодность.
Рис. 4-157. Скопление гноя при пандактилите. (Из: Гостищее В.К. Оперативная гнойная хирургия. — М., 1996.) Широкие дренирующие разрезы тканей, экономная резекция костей и хрящей способствуют успешному лечению пандактилита. ОПЕРАЦИИ ПРИ ГНОЙНЫХ ПРОЦЕССАХ В ПОДКОЛЕННОЙ ЯМКЕ Гнойные затёки и межмышечные флегмоны на задней поверхности бедра, находящиеся в ложе сгибателей, вскрывают продольными разрезами по латеральному краю двуглавой мышцы бедра (т. biceps femoris) или по ходу полусухожильной мышцы {т. semitendinosus). Клетчаточное пространство, в котором находится седалищный нерв, обычно вскрывают в стороне от линии проекции нерва. ОПЕРАЦИИ ПРИ ГНОЙНЫХ ПРОЦЕССАХ В ОБЛАСТИ ГОЛЕНИ При флегмоне переднего фасциального ложа голени, локализованной в паравазальной клетчатке, разрез проводят по передней поверхности средней трети голени на 2 см кнаружи от гребня большеберцовой кости. Рассекают кожу, подкожную клетчатку, фасцию, тупо продвигаются вглубь между передней большеберцовой мышцей и длинным разгибателем пальцев. Здесь расположена паравазальная клетчатка, окружающая передний сосудисто-нервный пучок голени. Вскрыв гнойник и удалив гной, проводят дренирование. При обследовании полости гнойника следует осмотреть межкостную перегородку, исключить возможность затёков гноя в глубокое зад- 13—1089
нее фасциальное ложе голени. Если через естественные отверстия или через разрушенную гноем межкостную мембрану поступает гной, вскрывают и дренируют заднее фасциальное ложе голени. Разрез проходит по заднемедиаль-ному краю камбаловидной мышцы (т. soleus). При межмышечной флегмоне трёхглавой мышцы, локализованной между камбаловидной и икроножной мышцами, разрез проводят в верхней трети задней поверхности голени. Рассекают кожу, подкожную клетчатку7, поверхностную фасцию голени, расслаивают икроножную мышцу {т. gastrocnemius), проникают в полость гнойника, удаляют гной и дренируют очаг. Флегмоны глубокого заднего фасциального пространства голени вскрывают разрезом, проведённым в верхней или нижней половине голени. Для вскрытия флегмоны в верхней половине разрез кожи длиной 8—10 см проводят по внутренней поверхности голени на 2 см от внутреннего края большеберцовой кости. Для этого послойно рассекают кожу, подкожную клетчатку и поверхностный листок фасции голени. Внутреннюю головку икроножной мышцы {т. gastrocnemius) отодвигают кзади и по длиннику рассекают камбаловидную мышцу {т. soleus). Вначале рассекают её мышечную часть, в глубине — сухожильную перемычку, затем — вновь мышечную часть и доходят до внутреннего листка фасции голени, которая представляет собой заднюю стенку глубокого фасциального пространства голени. Осторожно рассекают фасцию, удаляют гной, полость обследуют пальцем и при необходимости накладывают противоотверстия с учётом локализации сосудов и нервов голени. Флегмону, локализованную в нижней половине голени, вскрывают разрезом по внутренней поверхности голени, отступив на 1 см от внутреннего края большеберцовой кости. Рассекают кожу, подкожную клетчатку, поверхностный листок фасции голени и обнажают сухожилие камбаловидной мышцы, которое оттягивают кзади и в сторону. Обнажают глубокий листок фасции голени, который осторожно рассекают, и вскрывают глубокую флегмону. ОПЕРАЦИИ ПРИ ГНОЙНЫХ ПРОЦЕССАХ В ОБЛАСТИ СТОПЫ На тыле стопы кожно-фасциальные абсцессы и флегмоны локализованы в подкожной клетчатке, расположенной между поверхностной и собственной фасциями стопы. Тыльные субфас-циальные флегмоны и абсцессы локализованы в клетчаточном пространстве между собственной и тыльной костно-мышечной фасциями стопы. Дата добавления: 2015-01-18 | Просмотры: 2604 | Нарушение авторских прав |
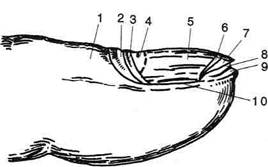
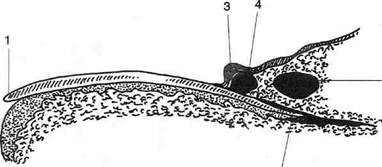
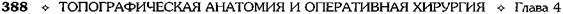
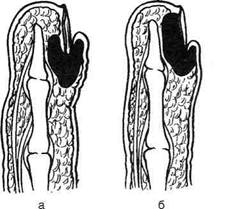
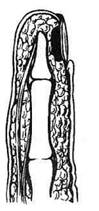
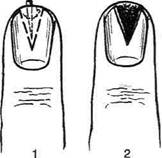
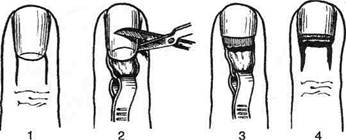
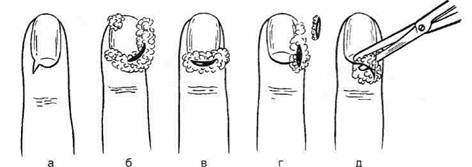 Рис. 4-145. Операции при паронихии. а, б,
Рис. 4-145. Операции при паронихии. а, б,