|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
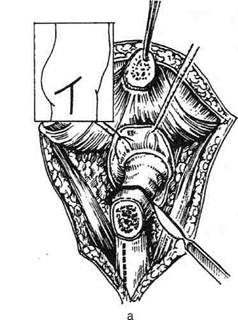
ОПЕРАЦИИ ПРИ ВРОЖДЁННОМ ВЫВИХЕ БЕДРАВсе операции, применяемые при врождённом вывихе бедра, можно разделить на внутрисуставные и внесуставные. Внутрисуставные операции, как правило, производят с углублением вертлужной впадины. В связи с этим возникла необходимость создания различных прокладок между головкой и впадиной: капсулы сустава {Колонны), фасции и др. Наилучшие результаты открытого вправления врождённого вывиха бедра бывают в тех случаях, когда ребёнок оперирован до 5 лет, в крайнем случае до 8 лет. У подростков и взрослых при надацетабулярном вывихе прибегают не к внутри-, а к внесуставным операциям — созданию крыши вертлужной впадины (операции Киа-ри, Солтера и др.). Непременное условие оперативного вправления вывиха — хорошая центровка головки бедренной кости во впадине, расположенной на анатомически нормальном месте. Однако это правило не всегда достижимо у взрослых, в частности, при внесуставных операциях. В настоящее время применяют ком- бинированные методы вправления, включающие элементы углубления впадины, реконструкции крыши и проксимального конца бедренной кости. ОПЕРАЦИЯ ПО СПОСОБУ ЗАГРАДНИЧЕКА Проводят несколько изогнутый разрез (выпуклостью вниз) по средней части линии, соединяющей переднюю верхнюю ость подвздошной кости с седалищным бугром, и дополнительный вертикальный разрез от этой линии вниз от верхушки большого вертела (рис. 4-96, а). Между отделёнными от вертлужной области мышцами и костью устанавливают защитные пластины. Остеотомом или осцилляцион-ной пилой делают косую остеотомию бедренной кости в переднезаднем направлении от наружной поверхности большого вертела вниз и медиально под малый вертел. Дополнительно, если необходимо, можно путём резекции соответствующей формы и величины участка кости в области остеотомии укоротить бедренную кость, а при антеторсии головки бедра и деротировать проксимальный фрагмент кости.
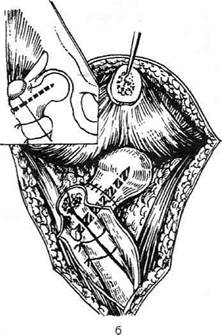
Рис. 4-96. Этапы операции при врождённом вывихе бедра по Заградничеку, а — линия разреза и вскрытие сустава, б — скрепление отломков. (Из: Мовшович И.А. Оперативная ортопедия. — М., 1994.)|
Техника. Захватив проксимальный фрагмент кости костодержателем, вывихивают головку бедренной кости из вертлужной впадины. Следующий этап операции — экономное углубление вертлужной впадины. Иссекают все мягкие ткани из впадины, выравнивают бугристый хрящ, а при необходимости обрабатывают впадину фрезой. После углубления впадины вправляют головку бедренной кости, центрируют её и с помощью 1—2 винтов и проволоки осуществляют остеосинтез фрагментов бедренной кости (рис. 4-96, б). Отсечённую суставную капсулу подшивают к шейке бедренной кости, причём, если есть излишек капсулы, его резецируют. Подшивают на место верхушку большого вертела и послойно зашивают рану. На 4 нед накладывают циркулярную гипсовую повязку. Подвергать конечность нагрузке разрешают через 6 мес после операции. ОПЕРАЦИЯ ПО СПОСОБУ КОЛОННЫ Показание. Невправимый консервативными методами врождённый вывих головки бедренной кости у ребёнка старше 2 лет. Техника. Делают разрез кожи по Олье—Мер-фи—Лексеру. Скальпелем рассекают апоневроз и широкую фасцию бедра. Долотом сбивают большой вертел. Вместе с прикрепляющимися мышцами его отводят проксимально и удерживают тупым крючком. Капсулу сустава мобилизуют и вскрывают по заднему краю (рис. 4-97). Иссекают внутрисуставные образования: круглую связку, перешеек в капсуле. Головку бедренной кости вправляют во впадину. Капсулу сустава ушивают узловыми кетгутовыми швами. Большой вертел фиксируют на прежнем месте чрескостными узловыми швами. Накладывают узловые швы на фасцию и кожу, затем тазобедренную гипсовую повязку. Ногу фиксируют в положении отведения под углом 45°. Срок иммобилизации 2—4 нед. Если головку не удаётся вправить из-за высокого её положения, производят резекцию части диафиза бедренной кости с последующей фиксацией костных отломков гомотранс-плантатом. Дата добавления: 2015-01-18 | Просмотры: 1342 | Нарушение авторских прав |