|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ПЛАЦЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ. Наиболее частой причиной нарушений состояния плода во время беременности является плацентарная недостаточность — клинический синдромНаиболее частой причиной нарушений состояния плода во время беременности является плацентарная недостаточность — клинический синдром, обусловленный морфофункциональными изменениями в плаценте и нарушениями компенсаторно-приспособительных механизмов, обеспечивающих функциональную полноценность органа. Она представляет собой результат сложной реакции плода и плаценты на различные патологические состояния материнского организма; проявляется комплексом нарушений транспортной, трофической, эндокринной и метаболической функций плаценты, лежащих в основе патологии плода и новорожденного. В процессе развития беременности функции плаценты и плода тесно связаны, поэтому нередко используют термин "фетоплацентарная система". Степень и характер влияния патологических изменений плаценты на плод определяются многими факторами: сроком беременности, длительностью воздействия, состоянием компенсаторно-приспособительных механизмов в системе мать—плацента—плод. Классификация. В зависимости от того, в каких структурных единицах преимущественно возникают патологические процессы, различают три формы плацентарной недостаточности: 1) гемодинамическую, проявляющуюся нарушением маточно-плацентарного и плодово-плацентарного кровообращения; 2) плацентарно-мембранную, характеризующуюся снижением способности плацентарной мембраны к транспорту метаболитов; 3) клеточно-паренхиматозную, связанную с нарушением клеточной активности трофобласта и плаценты. Выделяют первичную плацентарную недостаточность, возникающую до 16 нед беременности, и вторичную, наблюдающуюся в более поздние сроки. Первичная недостаточность плаценты развивается в период имплантации, раннего эмбриогенеза и плацентации под влиянием разнообразных факторов (генетические, эндокринные, инфекционные и т.д.), действующих на гаметы родителей, зиготу, бластоцисту, формирующуюся плаценту и половой аппарат женщины в целом. Первичная плацентарная недостаточность проявляется изменениями строения, расположения и прикрепления 16-275 плаценты, а также дефектами васкуляризации и нарушениями созревания хориона. Вторичная плацентарная недостаточность развивается под влиянием экзогенных факторов и наблюдается во второй половине беременности. Плацентарная недостаточность (первичная и вторичная) имеет острое или хроническое течение. Острая плацентарная недостаточность возникает как следствие преждевременной отслойки нормально расположенной плаценты с образованием ретро плацентарной гематомы или отслойки предлежащей плаценты, в результате чего наступает гибель плода. Хроническая плацентарная недостаточность наблюдается у каждой третьей беременной из группы высокого риска развития перинатальной патологии. Хроническая плацентарная недостаточность развивается рано и протекает длительно вследствие нарушения компенсаторно-приспособительных механизмов в сочетании с циркуляторными расстройствами, инволютивно-дистрофическими изменениями, воспалением или обострением, связанными с заболеваниями женщины во время беременности. Хроническая плацентарная недостаточность может приводить к гипоксии плода, задержке его роста и развития, возможна внутриутробная гибель плода. Этиология и патогенез. Плацентарная недостаточность чаще развивается при осложненном течении беременности или экстрагениталь-ных заболеваниях. Высокая степень риска развития плацентарной недостаточности отмечена у беременных с сочетанным гестозом, преимущественно развивающимся на фоне сердечно-сосудистой патологии (гипертоническая болезнь, некоторые пороки сердца с гипертензией), заболеваний эндокринной системы (сахарный диабет, гипер- и гипофункция щитовидной железы и надпочечников), почечной патологии с гипертензивным синдромом, им-муноконфликтной беременности, беременности, сопровождающейся угрозой прерывания, переношенной беременности. В группу беременных со средней степенью риска нарушений фетопла-центарной системы относятся женщины с генитальным инфантилизмом I—II степени, многоплодной беременностью. Группу низкого риска составляют первородящие женщины до 18 лет и старше 28 лет, беременные с умеренным многоводием. Патогенез плацентарной недостаточности определяется морфологическими изменениями и расстройствами функции плаценты. Морфологическим субстратом плацентарной недостаточности являются изменения, связанные с нарушением имплантации и плацентации: патологическое строение, расположение и прикрепление плаценты, а также дефекты васкуляризации. В развитии плацентарной недостаточности основными и нередко первоначальными причинами являются гемодинамические микроциркуляторные нарушения. Изменения плацентарного кровотока, как правило, сочетанные: 1) снижение перфузионного давления в матке, проявляющееся либо уменьшением притока крови к плаценте в результате системной гипотензии у матери (гипотензия беременных, синдром сдавления нижней полой вены, локальный спазм маточных сосудов на фоне гипертензивного синдрома), либо затруднением венозного оттока (длительные сокращения матки или ее повышенный тонус, отечный синдром); 2) инфаркты, отслойка части плаценты, ее отек; 3) нарушения капиллярного кровотока в ворсинах хориона (нарушение 4) изменения реологических и коагуляционных свойств крови матери В результате гемодинамических и морфологических изменений первично нарушается трофическая функция плаценты и лишь позднее изменяется газообмен на уровне плацентарного барьера. Поддержание жизнедеятельности плода при нарушениях функции плаценты происходит с помощью компенсаторных механизмов, действующих не только на тканевом уровне (увеличение числа резорбционных ворсин, капилляров ворсин и функционирующих синцитиальных узелков, образование синцитиокапиллярных мембран), но и на клеточном и субклеточном уровнях (увеличение числа митохондрий и рибосом, повышение активности ферментов, переключение на анаэробный тип дыхания). Клиническая картина плацентарной недостаточности зависит от того, развивается она остро или постепенно (хроническая плацентарная недостаточность). Острая плацентарная недостаточность является следствием преждевременной отслойки предлежащей или нормально расположенной плаценты. Считается опасным для жизни плода выключение из кровообращения более!/з площади плаценты. Клинические проявления преждевременной отслойки плаценты разнообразны и зависят от расположения плаценты (нормальное, низкое), локализации участка отслойки (центральное, по краю плаценты), размера отслоившейся части плаценты (см. разделы 21.1, 21.2). Хроническая плацентарная недостаточность имеет некоторые общие проявления, несмотря на крайне слабовыраженную клиническую симптоматику. Как правило, жалоб беременные не предъявляют. Изменения в плаценте (структурные и функциональные) можно определить лишь с помощью объективных методов исследования. Основными клиническими проявлениями хронической плацентарной недостаточности являются внутриутробная задержка роста плода, внутриутробная гипоксия и их сочетание. Диагностика. Плацентарная недостаточность в ранние сроки беременности в основном обусловлена недостаточной гормональной активностью желтого тела, сопровождается низким уровнем прогестерона и хо-рионического гонадотропина. Во II и III триместрах беременности плацентарная недостаточность сопровождается патологическими изменениями плаценты: малыми ее размерами, появлением некрозов. В последующем возникает задержка роста плода, в ряде случаев недостаточность плаценты может привести к анте- или интранатальной гибели плода. Наиболее информативными в определении функции плаценты являются следующие методы: а) определение и сопоставление уровней гормонов фетоплацентарной б) определение в крови активности ферментов — окситоциназы и 16*
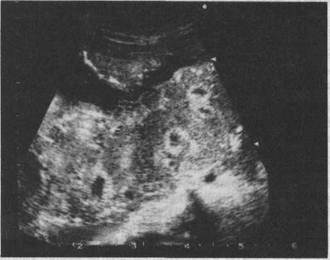
Рис. 16.7. Преждевременное созревание плаценты с ее кистозной дегенерацией. в) ультразвуковое сканирование (локализация плаценты, ее структура г) допплерометрическое исследование кровотока в маточных артериях Кроме того, необходимо проводить оценку роста плода путем тщательного измерения высоты дна матки и окружности живота беременной, ультразвуковую биометрию плода, оценку состояния плода посредством изучения его двигательной активности и сердечной деятельности. Ранним признаком недостаточности плаценты является снижение синтеза всех гормонов фетоплацентарной системы (эстрогенов, прогестерона, плацентарного лактогена). Наиболее ценную информацию о состоянии плаценты дает ультразвуковое исследование плаценты, которое позволяет не только определить ее локализацию, но и оценить структуру и величину. Появление III степени зрелости плаценты до 36—37 нед беременности свидетельствует о ее преждевременном старении и является признаком плацентарной недостаточности. В ряде случаев при ультразвуковом исследовании выявляют кистозное изменение плаценты. Кисты плаценты определяются в виде эхонегативных образований различной формы и величины. Они чаще возникают на плодовой стороне плаценты как следствие кровоизлияний, размягчения, инфарктов и других дегенеративных изменений (рис. 16.7). Мелкие, даже множественные кисты могут не оказывать влияния на развитие плода, в то время как большие кисты нередко приводят к атрофии ткани плаценты и нарушению состояния плода. В зависимости от патологии, осложняющей течение беременности, недостаточность функции плаценты проявляется уменьшением или увеличением толщины плаценты. Для гестозов, угрозы прерывания беременности, внутриутробной задержки роста плода характерна "тонкая" плацента (до 20 мм в III триместре беременности), при гемолитической болезни и сахарном диабете о плацентарной недостаточности свидетельствует "толстая" плацента (до 50 мм и более). Истончение или утолщение плаценты на 0,5 см и более указывает на необходимость проведения лечебных мероприятий и повторного ультразвукового исследования. Важным является определение площади плаценты, которая в сочетании с толщиной дает представление об ее объеме. Эти параметры дополняют сведения о состоянии плаценты, ее компенсаторных возможностях. Не вызывает затруднений диагностика плацентарной недостаточности, сопровождающейся внутриутробной задержкой роста плода. Рост и развитие плода во время беременности определяют с помощью наружного акушерского исследования (измерение и пальпация) и ультразвукового сканирования. Скрининговым методом является сопоставление высоты дна матки (ВДМ) над лобком с окружностью живота, массой тела и ростом беременной. Однако значительно больше информации дает ультразвуковая биометрия плода, которая позволяет уточнить гестационный срок с точностью до 72—1 неД и определить размеры отдельных органов плода. Ультразвуковая диагностика задержки роста плода основана на сопоставлении фетометри-ческих показателей, полученных при исследовании, с нормативными показателями для данного срока беременности. Достоверными признаками задержки роста плода являются несоответствие размеров плода фактическому сроку беременности, а также нарушения взаимоотношений между размерами головки плода и его туловища. Различают два основных типа внутриутробной задержки роста плода. 1. Симметричная задержка роста, при которой отмечается пропорцио 2. Асимметричная задержка роста, для которой характерно отставание CM
10 9 8 7 6 5 4 3 2 1 Дата добавления: 2014-11-24 | Просмотры: 1154 | Нарушение авторских прав |