|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ОБСЛЕДОВАНИЕ БЕРЕМЕННОЙОпрос При обращении в женскую консультацию заводят карту беременной, в которой отражают данные опроса, объективного и инструментально-лабораторного обследования беременной по определенному плану (при поступлении в родильный дом заводят историю родов). 1. Паспортные данные (фамилия, имя, отчество, возраст, место работы 2. Причины, заставившие женщину обратиться за медицинской помо отмечаются признаки, указывающие на наличие гестоза, заболеваний сердечно-сосудистой системы, органов дыхания, пищеварения и др. Все жалобы беременной следует внимательно выслушать и учесть при постановке акушерского диагноза. 3. Условия труда и быта. Выясняют очень подробно, так как вредные 4. Наследственность и перенесенные заболевания. Наследственные забо Важно получить сведения обо всех ранее перенесенных заболеваниях. Большой интерес представляют заболевания детского возраста. Например, перенесенный в детстве рахит ведет к деформации таза, которая осложняет течение родов. Поэтому всегда выясняют, имел ли место рахит (поздно прорезались зубы, поздно начала ходить, наличие деформаций скелета и др.). Корь, краснуха, туберкулез, а также ревматизм, тонзиллит, повторяющиеся ангины и другие инфекционные заболевания нередко вызывают отставание физического и полового развития и могут послужить причиной развития общего и генитального инфантилизма. Дифтерия вульвы и влагалища может сопровождаться образованием рубцовых сужений. Заболевания почек, нередко возникающие после скарлатины, частых ангин, отягощают течение беременности и часто служат показанием к ее прерыванию. Выясняются также перенесенные в зрелом возрасте неинфекционные, инфекционные, в том числе гинекологические, заболевания. Перенесенные ранее заболевания сердечно-сосудистой системы, печени, легких, почек и других органов могут отразиться на течении беременности и родов. Кроме того, беременность и роды могут вызывать новые вспышки затихших заболеваний сердца, почек и других органов. 5. Менструальная функция. При опросе выясняют: а) в каком возрасте Менструальная функция характеризует состояние половых органов и всего организма женщины. Появление первой менструации в возрасте 14— 15 лет и старше, длительный срок от первой менструации до установления нормального цикла (более 6 мес), болезненность менструации характерны для генитального инфантилизма. Нарушение менструальной функции после начала половой жизни, абортов, родов чаще всего является признаком воспалительного заболевания внутренних половых органов или нарушения функции яичников и других желез внутренней секреции; возможны и другие гинекологические заболевания, которые могут отразиться на течении беременности, родов и послеродовом периоде (миома матки, опухоли яичников и др.). 6. Секреторная функция. Выясняют, нет ли выделений из половых путей. 7. Половая функция. Выясняют, в каком возрасте началась половая 8. Сведения о муже. Состояние здоровья мужа, его возраст, профессия, 9. Детородная функция. В этой важной части опроса выясняют следую ▲ Какая по счету настоящая беременность. Большое значение имеет число предыдущих беременностей, достигших срока жизнеспособности плода (а не только число родившихся детей). В зарубежной литературе различают следующие понятия. 1. Nulligravida — женщина, не беременная в настоящее время и не имев 2. Gravida — женщина, беременная в настоящее время или имевшая 3. Nullipara — женщина, никогда не имевшая беременности, достигшей 4. Primipara — женщина, доносившая одну беременность (одно- или 5. Multipara — женщина, имеющая в анамнезе несколько беременностей, Паритет (от лат. pario) — наличие родов в анамнезе, или число родов в прошлом. Течение предыдущих беременностей: не было ли раннего токсикоза и гестоза (слюнотечение, рвота, отеки и др.), заболеваний сердечнососудистой системы, почек и других органов. В случае наличия указанных заболеваний в прошлом необходимо особенно внимательно наблюдать за женщиной при настоящей беременности. Необходимо получить подробные сведения о течении каждой беременности, родов и послеродовых периодов. Если у женщины имелись выкидыши, то следует установить их характер: самопроизвольный или искусственный, на каком месяце произошел выкидыш, заболевания после него и их характер. Преждевременные роды и самопроизвольные аборты свидетельствуют о генитальном инфантилизме или наличии заболеваний, которые неблагоприятно влияют на течение беременности (эндокринные нарушения, инфекционные заболевания, повреждения шейки и перешейка матки и др.). При самопроизвольных и искусственных выкидышах нередко развиваются воспалительные заболевания половых органов, возникает склонность к преждевременному прерыванию беременности, наблюдаются неправильная родовая деятельность и кровотечения во время родов. Характер предыдущих родов (своевременные, запоздалые или преждевременные), их течение. Правильное течение предыдущих родов свидетельствует о хорошем здоровье беременной и отсутствии отклонений от нормы в родовых путях. Осложнения и хирургические вмешательства при предыдущих родах, мертворождения или смерть ребенка после рождения свидетельствуют о возможных аномалиях родовых путей, осложнениях беременности, заболеваниях беременной. Патологические роды в прошлом (отягощенный акушерский анамнез) дают основание ожидать развития осложнений при данной беременности и родах. Следует выявить, наблюдались ли ранее послеродовые заболевания, так как они могут вызвать серьезные осложнения при последующих родах (аномалии родовой деятельности, приращение плаценты, кровотечения, разрыв матки, в том числе по рубцу, если предыдущие роды закончились операцией кесарева сечения, а послеоперационный период протекал с осложнениями). 4.2.2. Объективное обследование После ознакомления с анамнезом пациентки приступают к объективному исследованию, который начинают с осмотра. Осмотр беременной. Осмотр нередко позволяет получить очень ценные данные для диагноза. При осмотре обращают внимание на рост беременной, телосложение, упитанность, состояние кожных покровов, видимых слизистых оболочек, молочных желез, величину и форму живота. Рост. Рост беременной необходимо точно измерить. При низком росте (150 см и ниже) у женщин нередко наблюдаются признаки инфантилизма (сужение таза, недоразвитость матки и др.). У женщин высокого роста наблюдаются другие особенности таза (широкий, мужского типа). Телосложение. Деформация позвоночника и нижних конечностей, анкилозы суставов и другие изменения в костной системе свидетельствуют о возможном изменении формы таза и его сужении. Изменения в костях и суставах нередко появляются вследствие рахита, полиомиелита, туберкулеза, которые могли оказать отрицательное влияние на другие органы и системы. При осмотре выявляются дополнительные видимые признаки инфантилизма (недоразвитие молочных желез, недостаточное развитие волос в области наружных половых органов), недостаточная половая дифференцировка (широкие плечи, узкий таз, рост волос по мужскому типу) и прочие особенности развития, при которых беременность нередко протекает с осложнениями. Выраженное истощение или ожирение нередко являются признаком нарушения обмена веществ, эндокринных и других заболеваний. Возникновение этих нарушений может быть обусловлено нерациональным питанием и режимом. Осложнения беременности и родов возникают у таких женщин чаще, чем обычно. Кожные покровы. Пигментация лица, белой линии, сосков и околососковых кружков, полосы беременности позволяют предполагать наличие беременности. Бледность кожи и видимых слизистых оболочек, синюш-ность губ, желтушность кожи и склер, отеки являются признаками ряда серьезных заболеваний. Молочные железы. Оценивают их развитие, состояние сосков (нормальные, плоские, втянутые), наличие отделяемого (молозива) из сосков. Осмотр живота. Во второй половине беременности осмотр иногда позволяет выяснить отклонения от нормального ее течения. При нормальной беременности и правильном положении плода живот имеет овоидную (яйцевидную) форму; при многоводии он шарообразен, увеличивается очень резко, не соответственно сроку беременности; при поперечном положении плода живот приобретает форму поперечного овала. Форма живота может изменяться при узком тазе. Исследование внутренних органов. После осмотра проводят исследование сердечно-сосудистой системы, легких, органов пищеварения, нервной, мочевой и других систем по общепринятой методике (аускультация, перкуссия, пальпация и др.). Исследование сердца, легких, почек и других органов у беременных необходимо для своевременного выявления заболеваний, при которых беременность противопоказана. У беременной в обязательном порядке измеряют артериальное давление, массу тела и рост, исследуют мочу и кровь (морфологическая картина, СОЭ), определяют группу крови, резус-принадлежность, производят серологические и другие исследования латентных инфекций (сифилис, ВИЧ, вирусный гепатит, токсоплазмоз и др.). У всех беременных исследуют выделения из шейки матки, цервикального канала, влагалища для выявления трихомоноза, гонореи, хламидиоза, микоплазмоза, бактериальной флоры. Во второй половине беременности измерение артериального давления, определение массы тела, исследование крови и мочи производят систематически. После применения всех указанных методов исследования приступают к специальному акушерскому обследованию. Измерение. При обследовании беременной, помимо определения ее роста, строения таза (его размеров и формы), необходимо измерять окружность живота и высоту стояния дна матки. При этом пользуются тазомером и сантиметровой лентой. Измерение живота. Определяют сантиметровой лентой наибольшую его окружность на уровне пупка (в конце беременности она обычно равна 90—100 см) (рис. 4.8). Окружность живота больше 100 см обычно
Рис. 4.8. Измерение окружности живота сантиметровой лентой. Рис. 4.9. Измерение высоты стояния дна матки над лонным сочленением сантиметровой лентой. наблюдается при многоводии, многоплодии, крупном плоде, поперечном положении плода и ожирении. Затем измеряют высоту стояния дна матки над лонным сочленением (рис. 4.9). В последние 2—3 нед беременности эта высота равна 36—37 см, а к началу родов, когда дно матки опускается, — 34—35 см. Высоту стояния дна матки над лонным сочленением можно определить и тазомером, с помощью которого может быть также определен и размер головки плода. Исследование таза. В акушерстве исследование таза очень важно, так как строение и размеры таза имеют решающее значение для течения и исхода родов. Наличие нормального таза является одним из главных условий правильного течения родов. Отклонения в строении таза, особенно уменьшение его размеров, затрудняют течение родов или представляют неопреодолимые препятствия для них. Исследование таза производят путем осмотра, ощупывания и измерения. При осмотре обращают внимание на всю область таза, но особое значение придают крестцовому ромбу (ромб Михаэлиса), форма которого в совокупности с другими данными позволяет судить о строении таза (рис. 4.10). Крестцовый ромб представляет собой площадку на задней поверхности крестца: верхний угол ромба составляет углубление между остистым отростком V поясничного позвонка и началом среднего крестцового гребня; бо-
ковые углы соответствуют задневерхним остям подвздошных костей, нижний — верхушке крестца. При исследовании большого таза производят пальпацию остей и гребней подвздошных костей, симфиза и вертелов бедренных костей. Измерение таза имеет наиболее важное значение из всех методов исследования таза. Зная размеры таза, можно судить о течении родов, о возможных осложнениях при них, о допустимости самопроизвольных родов при данной форме и размерах таза. Большинство внутренних размеров таза недоступны для измерения, поэтому обычно измеряют наружные размеры таза и по ним приблизительно судят о величине и форме малого таза.
Измерение таза производят специальным инструментом — тазомером. Тазомер имеет форму циркуля, снабженного шкалой, на которой нанесены сантиметровые и полусантиметровые деления. На концах ветвей тазомера имеются пуговки; их прикладывают к местам, расстояние между которыми подлежит измерению. Для измерения поперечного размера выхода таза сконструирован тазомер с перекрещивающимися ветвями. При измерении таза женщина лежит на спине с обнаженным животом, ноги вытянуты и сдвинуты вместе. Врач становится справа от беременной лицом к ней. Ветви тазомера берут в руки таким образом, чтобы большие и указательные пальцы держали пуговки. Шкала с делениями обращена кверху. Указательными пальцами прощупывают пункты, расстояние между которыми измеряют, прижимая к ним пуговки раздвинутых ветвей тазомера, и отмечают по шкале величину искомого размера. Обычно измеряют четыре размера таза: три поперечных и один прямой. 1. Distantia spinarum — расстояние между передневерхними остями под 2. Distantia cristarum — расстояние между наиболее отдаленными точками 3. Distantia trochanterica — расстояние между большими вертелами бед Имеет значение также соотношение между поперечными размерами. Например, в норме разница между ними равна 3 см; разница менее 3 см указывает на отклонение от нормы в строении таза. 4. Conjugata externa — наружная конъюгата, т.е. прямой размер таза.
Рис.4.12. Измерение наружной конъюгаты (conjugata ex-terna). зомера устанавливают на середине верхненаружного края симфиза, другой конец прижимают к надкрестцовой ямке, которая находится между остистым отростком V поясничного позвонка и началом среднего крестцового гребня (надкрестцовая ямка совпадает с верхним углом крестцового ромба). Верхненаружный край симфиза определяется легко; для уточнения расположения надкрестцовой ямки скользят пальцами по остистым отросткам поясничных позвонков по направлению к крестцу; ямка легко определяется осязанием под выступом остистого отростка последнего поясничного позвонка. Наружная конъюгата в норме равна 20—21 см (рис. 4.12). ▲ Наружная конъюгата имеет важное значение — по ее величине можно судить о размере истинной конъюгаты. Для определения истинной конъюгаты из длины наружной конъюгаты вычитают 9 см. Например, если наружная конъюгата равна 20 см, то истинная конъюгата равна 11 см; если наружная конъюгата имеет длину 18 см, то истинная равна 9 см и т.д. Разница между наружной и истинной конъюгатои зависит от толщины крестца, симфиза и мягких тканей. Толщина костей и мягких тканей у женщин различна, поэтому разница между размером наружной и истинной конъюгат не всегда точно соответствует 9 см. Истинную конъюгату можно более точно определить по диагональной конъюгате. Диагональной конъюгатои {conjugata diagonalis) называется расстояние от нижнего края симфиза до наиболее выдающейся точки мыса крестца. Диагональную конъюгату определяют при влагалищном исследовании женщины, которое производят с соблюдением всех правил асептики и антисептики. II и III пальцы вводят во влагалище, IV и V сгибают, тыл их упирается в промежность. Введенные во влагалище пальцы фиксируют на верхушке мыса, а ребром ладони упираются в нижний край симфиза (рис. 4.13, а,б). После этого II пальцем другой руки отмечают место соприкосновения исследующей руки с нижним краем симфиза. Не отнимая II пальца от намеченной точки, руку, находящуюся во влагалище, извлекают, и ассистент измеряет тазомером или сантиметровой лентой расстояние от верхушки III пальца до точки, соприкасающейся с нижним краем симфиза. А Диагональная конъюгата при нормальном тазе равняется в среднем 12,5—13 см. Для определения истинной конъюгаты из размера диагональной конъюгаты вычитают 1,5—2 см. Измерить диагональную конъюгату удается не всегда, потому что при нормальных размерах таза мыс не достигается или прощупывается с трудом.
Рис. 4.13. Измерение диагональной конъюгаты (а, б). Если концом вытянутого пальца мыса нельзя достигнуть, объем данного таза можно считать нормальным или близким к норме. Поперечные размеры таза и наружную конъюгату измеряют у всех без исключения беременных и рожениц. Если при обследовании женщины возникает подозрение на сужение выхода таза, то определяют размеры данной полости. Размеры выхода таза определяют следующим образом. Женщина лежит на спине, ноги согнуты в тазобедренных и коленных суставах, разведены в сторону и подтянуты к животу. Прямой размер выхода таза измеряют обычным тазомером. Одну пуговку тазомера прижимают к середине нижнего края симфиза, другую — к верхушке копчика. Полученный размер (11 см) больше истинного. Для определения прямого размера выхода таза следует из этой величины вычесть 1,5 см (учитывая толщину тканей). В нормальном тазу прямой размер равен 9,5 см. 5 - 275
Поперечный размер выхода таза измеряют сантиметровой лентой или тазомером с перекрещивающимися ветвями. Прощупывают внутренние поверхности седалищных бугров и измеряют расстояние между ними. К полученной величине нужно прибавить 1 — 1,5 см, учитывая толщину мягких тканей, находящихся между пуговками тазомера и седалищными буграми. Поперечный размер выхода нормального таза составляет 11 см.
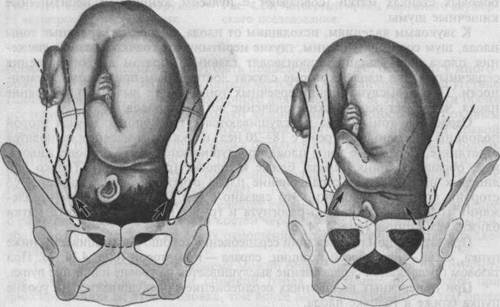
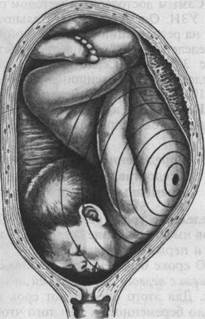
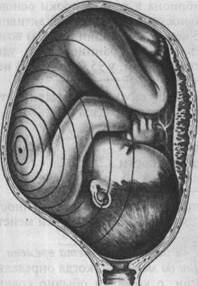
Известное клиническое значение имеет определение формы лобкового угла. При нормальных размерах таза он равен 90—100°. Форму лобкового угла определяют следующим приемом. Женщина лежит на спине, ноги согнуты и подтянуты к животу. Ладонной стороной большие пальцы прикладывают вплотную к нижнему краю симфиза. Расположение пальцев позволяет судить о величине угла лобковой дуги. Косые размеры таза приходится измерять при кососуженном тазе. Для выявления асимметрии таза измеряют следующие косые размеры: 1) расстояние от передневерхней ости подвздошной кости одной сторо 2) расстояние от верхнего края симфиза до правой и левой задневерхних 3) расстояние от надкрестцовой ямки до правой или левой передневерх- Косые размеры одной стороны сравнивают с соответствующими косыми размерами другой. При нормальном строении таза величина парных косых размеров одинакова. Разница, превышающая 1 см, указывает на асимметрию таза. При необходимости получить дополнительные данные о размерах таза, соответствии его величине головки плода, деформациях костей и их соединений проводят рентгенологическое исследование таза (по строгим показаниям). Рентгенопельвиометрию осуществляют в положении женщины лежа на спине и на боку, что позволяет установить форму крестца, лобковых и других костей; специальной линейкой определяют поперечные и прямые размеры таза. Измеряют также головку плода и на этом основании судят о соответствии ее величины размерам таза. О размерах таза и соответствии его величине головки можно судить по результатам ультразвукового исследования. При наружном тазоизмерении трудно учесть толщину костей таза. Известное значение имеет измерение сантиметровой лентой окружности лучезапястного сустава беременной (индекс Соловьева; рис. 4.14). Средняя величина этой окружности 14 см. Если индекс больше, можно предположить, что кости таза массивные и размеры его полости меньше, чем можно было бы ожидать по данным измерения большого таза. Пальпация живота является одним из основных методов акушерского исследования. Она производится в положении беременной на спине с ногами, согнутыми в тазобедренных и коленных суставах. Этим устраняется напряжение брюшной стенки и облегчается прощупывание органов брюшной полости, особенно матки и расположенного в ней плода. Врач сидит справа от беременной лицом к ней. Пальпацию живота начинают с определения состояния и эластичности брюшной стенки, состояния прямых мышц живота (нет ли их расхождения, грыжевых выпячиваний и пр.). Анатомическое и особенно функциональное состояние брюшной стенки играет большую роль в нормальном течении родов. Затем переходят к определению величины матки, ее функционального состояния (тонус, напряжение при исследовании и пр.) и положения плода в полости матки. Выяснение положения плода в полости матки имеет исключительное значение для ведения беременности и родов. При исследовании беременных и рожениц определяют членорасположение, положение, позицию, вид, предлежание плода. Членорасположение плода (habitus) — отношение его конечностей к головке и туловищу. При типичном нормальном членорасположе-нии туловище согнуто, головка наклонена к грудной клетке, ножки согнуты в тазобедренных и коленных суставах и прижаты к животу, ручки скрещены на грудной клетке. При нормальном сгибательном типе членорасположения плод имеет форму овоида, длина которого при доношенной беременности равна в среднем 25—26 см. Широкая часть овоида (тазовый конец плода) располагается в дне матки, узкая часть (затылок) обращена ко входу в малый таз. Движения плода приводят к кратковременному изменению положения конечностей, но не нарушают характерного членорасположения. Нарушение типичного членорасположения (разгибание головки и др.) встречается в 1—2 % родов и затрудняет их течение. Положение плода (situs) — отношение продольной оси плода к продольной оси (длиннику) матки. Различают следующие положения: ▲ продольное (situs longitudinalis; рис. 4.15, а,б,в) — продольная ось ▲ поперечное (situs transversus; рис. 4.16) — продольная ось плода пере ▲ косое (situs obliquus) — продольная ось плода образует с продольной Продольное положение плода является нормальным, оно бывает в 99,5 % всех родов. Поперечное и косое положения патологические, встречаются в 0,5 % родов. При поперечном и косом положениях возникают непреодолимые препятствия для рождения плода. Позиция плода (positio) — отношение спинки плода к правой или левой стороне матки. Различают две позиции: первую и вторую. При первой
позиции спинка плода обращена к левой стороне матки, при второй — к правой. Первая позиция встречается чаще, чем вторая, что объясняется поворотом матки левой стороной кпереди. Спинка плода не всегда обращена вправо или влево, она обычно несколько повернута кпереди или кзади, поэтому различают вид позиции.
Вид позиции (visus) — отношение спинки плода к передней или задней стенке матки. Если спинка обращена кпереди, говорят о переднем виде позиции, если кзади — о заднем виде. Предлежание плода (рга-esentatio) — отношение крупной части плода (головки или ягодиц) ко входу в малый таз. Если над входом в таз матери находится головка плода — предлежание головное, если тазовый конец — предлежание тазовое. Головное предлежание встречается в 96 % родов, тазовое — в 3,5 %. При поперечных и косых положениях плода позиция определяется не по спинке, а по головке: головка слева — первая позиция, справа — вторая позиция. Предлежащей частью (pars praevia) называется та часть плода, которая расположена у входа в малый таз и первой проходит через родовые пути. При головном предлежании ко входу в малый таз могут быть обращены затылок (затылочное предлежание), темя (переднелобное), лоб (лобное), личико (лицевое предлежание) плода. Типичным является затылочное предлежание (сгибательный тип). При переднеголовном, лобном и лицевом предлежаниях головка находится в различной степени разгибания. Разгиба-тельный тип предлежания встречается в 1 % всех продольных положений плода. При тазовом предлежании ко входу в таз матери могут быть обращены ягодицы плода (чистое ягодичное предлежание), ножки плода (ножное предлежание), ягодицы вместе с ножками (смешанное ягодично-ножное предлежание).
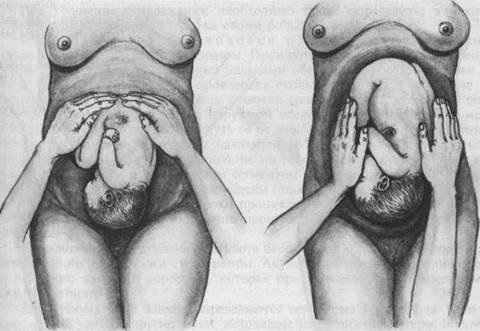
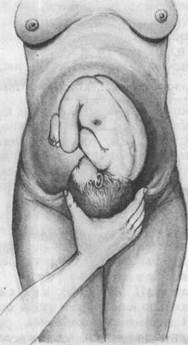
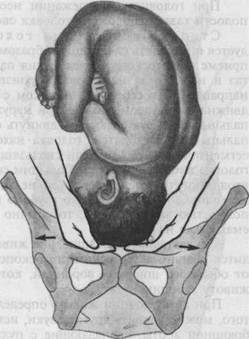
а — продольное положение, затылочное предлежание, вторая позиция: 1 — передний вид, 2 — вид со стороны выхода таза. Сагиттальный шов в левом косом размере, малый родничок справа спереди; б — продольное положение, затылочное предлежание, первая позиция: 3 — задний вид, 4 — вид со стороны выхода таза. Сагиттальный шов в левом косом размере, малый родничок слева сзади; в — продольное положение, затылочное предлежание, вторая позиция: 5 — задний вид, 6 — вид со стороны выхода таза. Сагиттальный шов в правом косом размере, малый родничок справа сзади. При пальпации живота пользуются так называемыми наружными приемами акушерского исследования (приемы Леопольда). Леопольд (1891) ввел пальпацию живота в систему и предложил типические приемы пальпации, получившие всеобщее признание. Первый прием наружного акушерского исследования (рис. 4.17). Цель его — определить высоту стояния дна матки и часть плода, находящуюся в ее дне. Методика исследования. Ладонные поверхности обеих рук располагают на матке таким образом, чтобы они плотно охватывали ее дно с прилегающими областями углов матки, а пальцы были обращены ногтевыми фалангами друг к другу. Чаще всего в конце беременности (в 96 % случаев) в дне матки определяются ягодицы. Обычно отличить их от головки нетрудно по менее выраженной округлости и сферичности, меньшей плотности и менее гладкой поверхности (см. далее). Первый наружный прием акушерского исследования дает возможность судить о сроке беременности (по высоте стояния дна матки), о положении плода (если одна из крупных его частей в дне матки — значит, имеется продольное положение) и о предлежании (если в дне матки ягодицы — значит предлежащей частью является головка). Второй прием наружного акушерского исследования (рис. 4.18). Цель его — определить позицию плода, о которой судят по месту нахождения спинки и мелких частей плода (ручек, ножек). Методика исследования. Руки спускают со дна матки на правую и левую ее стороны до уровня пупка и ниже. Бережно надавливая ладонями и пальцами обеих рук на боковые стенки матки, определяют, в какую сторону обращены спинка и мелкие части плода. Спинка при этом распознается по ее широкой и изогнутой поверхности. При надавливании на крупную часть, находящуюся в дне матки, в сторону лона туловище плода сгибается, вследствие чего спинка становится более доступной для исследования. Мелкие части плода определяются с противоположной стороны в виде мелких, подвижных бугров. У многорожавших женщин вследствие дряблости брюшной стенки и мускулатуры матки мелкие части плода прощупываются легче. Иногда их движение видно на глаз. Второй наружный прием акушерского исследования позволяет также определить состояние круглых маточных связок, их болезненность, толщину, напряженность, симметричность правой и левой связок, их расположение по отношению к матке. При этом, если связки сходятся кверху, плацента расположена на задней стенке матки, если они расходятся или идут параллельно друг к другу, плацента расположена на передней стенке матки. Далее определяют реакцию различных отделов матки (правой и левой ее половины, тела и нижнего сегмента) на физическое раздражение: осторожно надавливая на матку пальцами обеих рук, следят за силой вызванных этим приемом сокращений мускулатуры матки и ее болезненности. Эти данные, позволяющие судить о функциональном состоянии мышцы матки, играют особую роль во время родов. Пальпаторно обнаруживаемая флюктуация в матке при больших размерах живота свидетельствует о многоводии. По тому, в какую сторону обращена спинка плода, распознается его позиция: спинка влево — первая позиция, спинка вправо — вторая позиция.
Рис. 4.17. Первый прием наружного акушерского исследования. Рис. 4.18. Второй прием наружного акушерского исследования. Если при этом исследовании удалось ощутить движение мелких частей плода, можно считать, что плод жив. Третий прием наружного акушерского исследования (рис. 4.19). Цель его — определить характер предлежащей части и ее отношение к малому тазу. Методика исследования. Одной, обычно правой, рукой охватывают предлежащую часть, после чего осторожно производят движения этой рукой вправо и влево. Этот прием позволяет определить характер предлежащей части (головка или ягодицы), отношение предлежащей части ко входу в малый таз (если она подвижна, то находится над входом в таз, если же неподвижна, — то во входе в таз или в более глубоких отделах малого таза). Четвертый прием наружного акушерского исследования (рис. 4.20). Цель его — определить предлежащую часть (головка или ягодицы), место нахождения предлежащей части (над входом в малый таз, во входе или глубже, где именно), в каком положении находится предлежащая головка (в согнутом или разогнутом). Методика исследования. Исследующий становится лицом к ногам беременной или роженицы и кладет руки плашмя по обе стороны нижнего отдела матки. Пальцами обеих рук обращенными ко входу в таз, он осторожно и медленно проникает между предлежащей частью и боковыми отделами входа в таз и пальпирует доступные участки предлежащей части. В случае, если предлежащая часть подвижна над входом в таз, пальцы
Рис. 4.19. Третий прием наружно- Рис. 4.20. Четвертый прием наружного акушер- обеих рук почти целиком могут быть подведены под нее, особенно у много-рожавших женщин. При этом определяется также наличие или отсутствие симптома баллотирования, характерного для головки. Для этого кисти обеих исследующих рук плотно прижимают ладонными поверхностями к боковым отделам головки; затем правой рукой производят толчок в области правой половины головки. При этом головка отталкивается влево и передает толчок противоположной — левой руке (простое баллотирование). После этого, быстро возвращаясь в исходное положение, головка сообщает иногда толчок правой руке (двойное баллотирование). При головном предлежании следует стремиться получить представление о размерах головки и плотности костей черепа, о месте нахождения затылка, лба и подбородка, а также об их отношении друг к другу (характер предле-жания). С помощью четвертого приема можно определить наличие или отсутствие угла между затылком и спинкой плода (чем выше подбородок при фиксированной во входе головке, тем яснее выражено сгибание и тем более сглажен угол между затылком и спинкой, и наоборот, чем ниже расположен подбородок, тем сильнее разогнута головка), позицию и вид плода — по тому, куда обращены затылок, лоб, подбородок. Например, затылок обращен влево и кпереди — первая позиция, передний вид; подбородок обращен влево и кпереди — вторая позиция, задний вид и т.д. При головном предлежании необходимо также определить, в какой полости таза расположена головка своим большим сегментом. Степень вставления головки плода в малый таз рекомендуется определять следующим образом. Проникнув при четвертом наружном приеме акушерского исследования пальцами обеих рук возможно глубже в таз и надавливая на головку, производят скользящее по ней движение в направлении к себе. При высоком стоянии головки плода, когда она подвижна над входом, можно при наружном исследовании подвести под нее пальцы обеих рук и даже отодвинуть ее от входа (рис. 4.21). Если при этом пальцы рук расходятся, головка находится во входе в малый таз малым сегментом (рис. 4.22). Если скользящие по головке кисти рук сходятся, то головка либо расположена большим сегментом во входе, либо прошла через вход и опустилась в более глубокие отделы (плоскости) таза (рис. 4.23). Если же головка плода настолько глубоко проникает в полость малого таза, что полностью выполняет ее, то обычно прощупать головку наружными приемами уже не удается. Аускультация. Выслушивание живота беременной и роженицы производится обычно акушерским стетоскопом. Акушерский стетоскоп отличается от обычного широкой воронкой, которая прикладывается к обнаженному животу женщины. При аускультации живота определяются сердечные тоны плода. Кроме того, можно уловить другие звуки, исходящие из организма матери; биение брюшной аорты, совпадающие с пульсом женщины; "дующие" маточные шумы, которые возникают в крупных кровеносных сосудах, проходящих в боковых стенках матки (совпадают с пульсом женщины); неритмичные кишечные шумы. К звуковым явлениям, исходящим от плода, относятся сердечные тоны плода, шум сосудов пуповины, глухие неритмичные толчкообразные движения плода. Аускультацию производят главным образом для определения сердечных тонов плода, которые служат достоверным признаком беременности. Путем выслушивания сердечных тонов также выясняют состояние плода, что имеет особо важное значение во время родов. Сердечные тоны плода прослушиваются стетоскопом с начала второй половины беременности (реже с 18—20 нед) и с каждым месяцем становятся отчетливее. Сердечные тоны плода прослушиваются в той стороне живота, куда обращена спинка плода, ближе к головке (рис. 4.24, а). Только при лицевых предлежаниях сердцебиение плода отчетливее выслушивается со стороны его грудной клетки. Это связано с тем, что при лицевом предлежании головка максимально разогнута и грудка прилегает к стенке матки ближе, чем спинка (рис. 4.24, б). При затылочном предлежании сердцебиение хорошо прослушивается ниже пупка, слева — при первой позиции, справа — при второй (рис. 4.24, в). При тазовом предлежании сердцебиение выслушивается на уровне или выше пупка. При поперечных положениях сердцебиение прослушивается на уровне пупка ближе к головке плода. При многоплодной беременности сердцебиение плодов обычно выслушивается отчетливо в разных отделах матки. Во время родов при опускании головки плода в полость таза и ее рождении сердцебиение лучше прослушивается ближе к симфизу, почти по средней линии живота.
Рис. 4.22. Затылочное предлежание. Головка во входе в малый таз малым сегментом (пальцы обеих рук, скользящие по головке, расходятся по направлению стрелок). Рис. 4.23. Затылочное предлежание. Головка во входе в малый таз большим сегментом (пальцы обеих рук, скользящие по головке, сходятся по направлению стрелок).
Рис. 4.24. Выслушивание сердечных тонов плода. а — со стороны спинки; б — со стороны грудной клетки; в — в зависимости от предлежания плода и его позиции: 1 — первая позиция, передний вид затылочного предлежания, 2 — вторая позиция, передний вид затылочного предлежания, 3 — первая позиция, передний вид тазового предлежания, 4 — вторая позиция, передний вид тазового предлежания. Самым достоверным методом определения жизни и смерти плода является УЗИ. Оценка жизнедеятельности эмбриона в ранние сроки основывается на регистрации его сердечной деятельности и двигательной активности. Определение сердечной деятельности эмбриона (пульсации сердца) возможно с 3—4 нед. Сердечную деятельность плода в ранние сроки удается определить у 50 % женщин до 6—7 нед беременности, у 95 % — на 8-й неделе и у 100 % — после 8-й недели беременности. Используют и другие методы определения характера сердечных тонов плода: фонокардиография и кардиотокография (см. раздел 4.5). 4.2.3. Определение срока беременности. Предоставление листка нетрудоспособности беременным и родильницам Определение срока беременности. Для определения срока беременности и родов имеют значение сведения из анамнеза о времени последней менструации и первого шевеления плода. О сроке беременности можно судить на основании учета времени, прошедшего с первого дня последней менструации до момента, когда определяется срок. Для этого определяют срок овуляции, с которым обычно совпадает начало беременности. Для того чтобы определить это время, врачу необходимо иметь сведения о дне ожидавшейся, но не наступившей менструации. От первого дня ожидавшейся (не наступившей) менструации отсчитывают назад 14—16 дней и таким образом определяют возможное время овуляции. При определении срока беременности и родов учитывают время первого шевеления плода, которое ощущается первородящими с 20-й недели, т.е. с середины беременности, повторнородящими — примерно на 2 нед раньше. Первое шевеление плода — признак субъективный и значительно менее важный, чем дата последней менструации. Женщина нередко забывает срок первого шевеления плода или ошибочно определяет эту дату, приняв за движение плода перистальтику кишечника. Время шевеления плода учитывается только как вспомогательный признак. Для ускорения подсчета срока беременности по менструации, овуляции и первому движению плода имеются специальные акушерские календари и линейки. Для распознавания срока беременности и выяснения даты родов большое значение имеют данные объективного обследования: определение величины матки, объема живота и высоты дна матки, длины плода и размеров головки. Величина матки и высота ее стояния в различные сроки беременности (рис. 4.25). В конце 1-го акушерского месяца беременности (4 нед) величина матки достигает приблизительно размера куриного яйца. В конце 2-го акушерского месяца беременности (8 нед) величина матки приблизительно соответствует размерам гусиного яйца. В конце 3-го акушерского месяца (12 нед) размер матки достигает величины головки новорожденного, ее асимметрия исчезает, матка заполняет верхнюю часть полости таза, дно ее доходит до верхнего края лобковой дуги. Начиная с 4-го месяца беременности дно матки прощупывается через брюшную стенку, и о сроке беременности судят по высоте стояния дна
Рис. 4.25. Высота стояния дна матки при различных сроках беременности. матки. При этом следует помнить, что на высоту стояния дна матки могут влиять размер плода, избыточное количество околоплодных вод, многоплодие, неправильное положение плода и другие особенности течения беременности. Поэтому высота стояния дна матки при определении срока беременности учитывается в совокупности с другими признаками (дата последней менструации, первого шевеления плода и др.). В конце 4-го акушерского месяца (16 нед) дно матки располагается на середине расстояния между лобком и пупком (на 4 поперечных пальца выше симфиза). В конце 5-го акушерского месяца (20 нед) дно матки на 2 поперечных пальца ниже пупка; заметно выпячивание брюшной стенки. В конце 6-го акушерского месяца (24 нед) дно матки находится на уровне пупка. В конце 7-го акушерского месяца (28 нед) дно матки определяется на 2—3 пальца выше пупка. В конце 8-го акушерского месяца (32 нед) дно матки стоит посередине между пупком и мечевидным отростком. Пупок начинает сглаживаться. Окружность живота на уровне пупка 80—85 см. В конце 9-го акушерского месяца (38 нед) дно матки поднимается до мечевидного отростка и реберных дуг — это наивысший уровень стояния дна беременной матки, окружность живота 90 см. Пупок сглажен. В конце 10-го акушерского месяца (40 нед) дно матки опускается до уровня, на котором оно находилось в конце 8-го месяца, т.е. до середины расстояния между пупком и мечевидным отростком. Пупок выпячивается. Окружность живота 95—98 см, головка плода опускается, у первоберемен-ных прижимается ко входу в малый таз или стоит малым сегментом во входе в малый таз. Эхографическое определение срока беременности. Большое значение в определении срока беременности имеет эхография. В I триместре беременности, когда эмбрион еще не виден или нечетко визуализируется, определение срока беременности основывается на измерении плодного яйца, его среднего внутреннего диаметра. После 5—6 нед беременности, когда с помощью трансабдоминальной эхографии возможна визуализация эмбриона (при трансвагинальном сканировании верифицировать эмбрион удается с 3—4 нед беременности от момента зачатия), основным параметром для точного ультразвукового определения срока беременности является копчи-ко-теменной размер (КТР) эмбриона. Во II и III триместрах беременности срок беременности устанавливается на основании определения различных фетометрических параметров: бипариетального размера (БПР) и окружности головки (ОГ), средних диаметров грудной клетки и живота, окружности живота (ОЖ), длины бедренной кости. Из всех возможных измерений во II триместре беременности БПР и окружность головки наиболее информативны для определения гестационного возраста плода. Чем больше срок беременности, тем меньше точность определения гестационного возраста плода вследствие вариабельности его размеров. Оптимальным для определения срока беременности считается ультразвуковое исследование до 24 нед беременности. Численные значения основных фетометрических показателей с учетом срока беременности представлены в табл. 4.1. Продолжительность беременности и определение даты родов. Определение истинной продолжительности беременности затруднительно в связи с тем, что сложно установить точный срок овуляции, время передвижения сперматозоидов и оплодотворения. Поэтому данные о продолжительности беременности разноречивы. Описаны случаи рождения зрелых детей при беременности, продолжавшейся 230—240 дней; наряду с этим встречались случаи весьма значительного удлинения срока беременности (переношенная беременность, запоздалые роды); известны наблюдения, когда беременность продолжалась свыше 300 дней (310—320 дней и более). Однако в большинстве случаев беременность продолжается 10 акушерских (лунных, по 28 дней) месяцев, или 280 дней, если исчислять ее начало от первого дня последней менструации. ▲ Для определения срока родов к первому дню последней менструации прибавляют 280 дней, т.е. 10 акушерских, или 9 календарных, месяцев. Обычно расчет срока родов производят проще: от даты первого дня последней менструации отсчитывают назад 3 календарных месяца и прибавляют 7 дней. Например, если последняя менструация началась 2 октября, то, отсчитав назад 3 мес (2 сентября, 2 августа и 2 июля) и прибавив 7 дней, определяют ожидаемую дату родов — 9 июля; если последняя менструация началась 20 мая, то предполагаемый срок родов 27 февраля и т.д. Таблица 4.1. Показатели фетометрии во II и III триместрах неосложненной беременности
▲ Предполагаемый срок родов можно вычислить по овуляции: от первого дня ожидавшейся, но не наступившей менструации отсчитывают назад 14—16 дней и к найденной дате прибавляют 273 — 274 дня. При определении срока родов учитывают также время первого шевеления плода. К дате первого шевеления прибавляют 5 акушерских месяцев у первобеременных, 5,5 акушерских месяцев у повторнобеременных и получают предполагаемый срок родов. Однако следует помнить, что этот признак имеет лишь вспомогательное значение. Определить срок родов помогают данные объективного исследования: измерение длины плода и размеров его головки, окружности живота бере-
менной, высоты стояния дна матки, степень ее возбудимости (при пальпации, введении малых доз окситоцина и других раздражениях матка сильно сокращается). Дата добавления: 2014-11-24 | Просмотры: 4620 | Нарушение авторских прав |

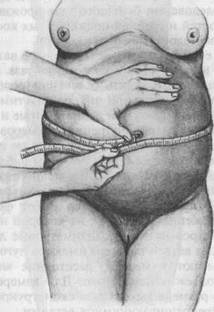


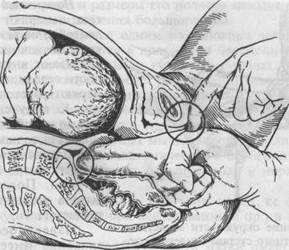



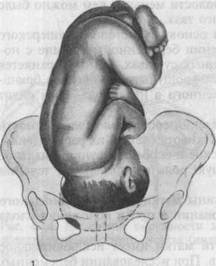

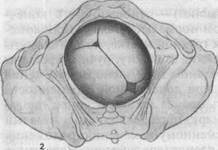

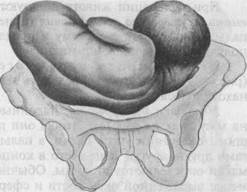
 Рис. 4.15. Положение плода в матке.
Рис. 4.15. Положение плода в матке.