|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
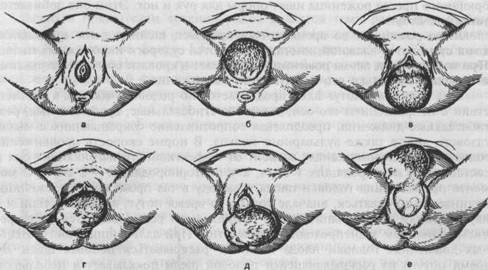
Течение родов в периоде раскрытияПервый период родов является самым продолжительным. Он начинается с появления регулярных маточных сокращений (схваток) и заканчивается полным раскрытием наружного зева шейки матки. Начало родов характеризуется появлением регулярных схваток (через каждые 20 мин) и типичными изменениями в шейке матки: укорочение, сглаживание, раскрытие. Регулярным схваткам обычно предшествует ряд признаков, являющихся предвестниками родов. Однако возможно наступление родов без выраженных предвестников, особенно у повторнородящих женщин. Родовые схватки обычно болезненны. Степень болевых ощущений различна. Это в значительной мере зависит от функциональных особенностей нервной системы рожениц. Роженицы отмечают боли в животе, пояснице, крестце, в паховых областях. Боли сильнее выражены к концу периода раскрытия. Иногда роженицы, в основном с неуравновешенным типом высшей нервной деятельности, с самого начала испытывают мучительные боли, приходя при этом в сильное возбуждение. У таких рожениц нередко в родах рефлекторно возникают тошнота и рвота, а иногда развивается и полуобморочное состояние. У женщин с сильным, уравновешенным типом высшей нервной деятельности период раскрытия протекает почти или совершенно безболезненно. В течении первого периода родов следует различать латентную, активную фазы и фазу замедления. Латентной фазой называется время от начала регулярных схваток до появления структурных изменений в шейке матки (до открытия маточного зева на 3—4 см). В латентной фазе сократительная деятельность матки хорошо поддается фармакологическому воздействию (токолизу). Длительность латентной фазы у первородящей составляет 4—8 ч, а у повторнородящей — 4—6 ч и зависит от состояния зрелости шейки матки, паритета, влияния фармакологических средств и не зависит от массы плода. Вслед за латентной наступает активная фаза родов, которая характеризуется быстрым открытием маточного зева от 4 до 8 см. После открытия шейки матки на 8 см, с началом опускания головки начинается фаза замедления. Ее возникновение объясняется захождением шейки матки за головку в конце первого периода родов, когда начинается быстрое опускание головки плода. С самого начала родов при каждой схватке круглые маточные связки напрягаются и матка приближается дном к передней брюшной стенке. Перемещение дна матки во время схваток кверху и кпереди изменяет взаимоотношение между осью плода и осью родового канала. Движение туловища плода сообщается предлежащей головке, передняя теменная кость которой опускается ниже уровня, на котором она стояла во время паузы. Контракционное кольцо с каждой схваткой становится все более и более выраженным и поднимается вверх над лоном. К концу периода раскрытия дно матки у большинства находится в подреберье, а контракционное кольцо на 5 поперечных пальцев (10 см) выше лонной дуги. Важным показателем течения родов является темп раскрытия шейки матки. Скорость раскрытия шейки в начале родов (латентная фаза) составляет 0,35 см/ч, в активной фазе — 1,5—2 см/ч у первородящих и 2—2,5 см/ч — у повторнородящих. Нижняя граница нормальной скорости раскрытия маточного зева в активной фазе у первородящих 1,2 см/ч, а у повторнородящих 1,5 см/ч. Раскрытие маточного зева от 8 до 10 см (фаза замедления) проходит более медленно— 1 — 1,5 см/ч. Темпы раскрытия шейки матки зависят от сократительной способности миометрия, резистентности шейки матки и их комбинации. Раскрытие маточного зева нередко ведет к поверхностным нарушениям целости слизистой оболочки шеечного канала. Из надрывов может выделяться небольшое количество крови, которая вытекает из влагалища вместе с примешивающейся к ней слизью. Когда схватки становятся особенно сильными и начинают повторяться через каждые 3—4 мин, шейка обычно раскрывается полностью или почти полностью. Плодный пузырь становится напряженным не только во время схваток, но и вне их. Затем на высоте одной из схваток плодный пузырь разрывается, и передние воды изливаются наружу в количестве 100—200 мл. Разрыв плодных оболочек происходит в большинстве случаев в пределах маточного зева. В редких случаях плодные оболочки не разрываются и головка рождается покрытой нижней частью оболочек плодного яйца (рождается в "сорочке"). После полного открытия шейки матки и своевременного излития околоплодных вод возникают потуги, наступает период изгнания. 5.5.2. Течение родов в периоде изгнания После полного раскрытия шейки матки начинается изгнание плода из полости матки. Вслед за вскрытием плодного пузыря и излитием околоплодных вод в течение некоторого времени наблюдается ослабление родовой деятельности. Стенки матки плотно обхватывают плод. "Задние воды" оттесняются ко дну матки и выполняют при головном предлежании пространство между ягодицами и стенкой дна матки. Родовая деятельность усиливается через несколько минут. Схватки с нарастающей силой следуют одна за другой через каждые 4—3 и даже 2 мин. На вершине каждой схватки к сокращениям матки присоединяется сокращение мышц брюшного пресса, что знаменует собой появление потуг, сила их направлена на изгнание плода из родовых путей. Контракционное кольцо в период изгнания становится особенно выраженным, однако при физиологическом течении родов уровень его стояния не изменяется: оно продолжает оставаться на 5 поперечных пальцев выше лона (10 см). Под влиянием схваток и потуг прежде всего предлежащая часть, а затем и плод постепенно проходят через родовой канал. При соприкосновении головки с мышцами тазового дна они начинают рефлекторно сокращаться. Эти сокращения усиливаются по мере продвижения головки. К боли от сокращения матки присоединяется боль от давления головки на нервные крестцовые сплетения. У роженицы появляется непреодолимое желание потужиться и выдавить из родовых путей головку. Для усиления действия брюшного пресса роженица ищет опоры для рук и ног. Этим она добивается усиления потуг. Лицо роженицы во время потуги краснеет, шейные вены вздуваются, кожа становится влажной, иногда появляются судороги икроножных мышц. При наступлении паузы роженица принимает в кровати обычное положение и отдыхает от только что испытанного напряжения. Под влиянием потуг плод продвигается по родовому каналу в соответствии с направлением его оси, совершая сгибательные, вращательные, раз-гибательные движения, преодолевая сопротивление сокращающихся мышц тазового дна, а также вульварного кольца. В норме скорость продвижения головки по родовому каналу зависит от эффективности изгоняющих сил и составляет у первородящих 1 см/ч, а у повторнородящих — 2 см/ч. С момента приближения головки плода к выходу в таз промежность роженицы начинает выпячиваться, вначале только во время потуг, а впоследствии и в паузах между ними. Выпячивание промежности сопровождается расширением и зиянием заднепроходного отверстия. При дальнейших поступательных движениях головки плода начинает раскрываться половая щель. Во время потуги из раскрывающейся половой щели показывается небольшой участок головки, которая вне потуг снова скрывается, половая щель смыкается. Происходит врезывание головки. Врезывание головки указывает на то, что внутренний поворот головки заканчивается и начинается ее разгибание (рис. 5.18, а). С дальнейшим развитием потужной деятельности врезывающаяся головка выступает все больше вперед и уже не скрывается после прекращения потуги, половая щель не смыкается, а широко зияет. Если головка не скрывается после прекращения потуг, говорят о прорезывании головки (рис. 5.18, б). При затылочном предлежании вначале прорезывается затылочная часть головки плода, а в дальнейшем из половой щели показываются теменные бугры, напряжение промежности в это время достигает наивысшего предела (рис. 5.18, в). Наступает самый болезненный, хотя и кратковременный момент родов. После рождения затылка и темени при сильных потугах из родовых путей освобождаются лоб и личико плода. Родившаяся головка обращена личиком кзади, личико синеет, из носа и рта выделяется слизь. При потугах, возобновившихся после рождения головки, происходит поворот туловища плода, в результате которого одно плечико обращается к лонному сочленению, другое — к крестцу. Поворот туловища плода вызывает вращение родившейся головки: при первой позиции личико поворачивается к правому бедру матери (рис. 5.18, г), при второй — к левому. Рождение плечиков происходит следующим образом: переднее плечико (плечико, обращенное к лонному сочленению) задерживается под лонным сочленением (рис. 5.18, д), над промежностью выкатывается заднее плечико — плечико, обращенное к промежности (рис. 5.18, е), затем рождается весь плечевой пояс. После рождения головки и плечевого пояса без затруднений рождаются туловище и ножки плода, иногда вместе с изливающимися из матки задними водами, смешанными с небольшим количеством крови и сыровидной смазки. Новорожденный, родившийся слегка синюшным, делает свой первый вздох, издает крик, двигает конечностями и начинает быстро розоветь.
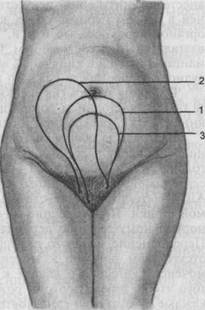
Рис. 5.18. Период изгнания при нормальных родах. а — врезывание головки; б — прорезывание головки; в — рождение головки (обращена личиком кзади); г — наружный поворот головки личиком к правому бедру матери; д — рождение переднего плечика; е — рождение заднего плечика. 5.5.3. Течение родов в последовом периоде После рождения плода наступает третий, последовый, период родов. Утомленная роженица лежит спокойно и ровно дышит, пульс начинает замедляться. Как реакция на перенесенное большое физическое напряжение возможен непродолжительный озноб. Кожные покровы имеют обычную розовую окраску, температура тела нормальная. Дно матки сразу после изгнания плода располагается на уровне пупка (рис. 5.19). Последовые схватки слабые и почти не беспокоят роженицу. Они ощущаются преимущественно многорожавшими женщинами. Кровотечение из родовых путей обычно незначительно. При каждой последовой схватке матка становится плотной, постепенно уплощаясь и поднимаясь вверх и вправо, выпячивая при этом брюшную стенку. Дно ее располагается выше и вправо от пупка. Это указывает на то, что плацента отделилась от плацентарной площадки. При опускании плаценты вместе с ретроплацентарной гематомой в нижний отдел матки контуры ее меняются. В нижней ее части, несколько выше лобка, образуется неглубокая перетяжка, придающая матке форму песочных часов. Нижний отдел матки определяется в виде мягковатого образования. Тело матки в отличие от нижнего ее отдела определяется как округлое плотное образование. Когда послед опускается ниже и начинает давить на первичные крестцовые сплетения, у роженицы появляется позыв на дефекацию и при легкой потуге рождается послед. Одновременно из родовых путей выделяется до 300—500 мл крови (0,5 % массы тела) — результат отслойки плаценты от своего ложа. Кровопотеря больше в тех случаях, когда отделение плаценты начинается не с центра (по Шультце), а с ее края (по Дункану). После рождения последа матка находится в состоянии резкого сокращения в срединном положении, выступая через брюшную стенку как плотное округлое образование. Дно ее обычно находится посередине между лоном и пупком. 5.6. ВЕДЕНИЕ РОДОВ Роды, как правило, проводятся в стационаре, где создаются все условия для оказания квалифицированной помощи. Акушерская помощь оказывается в родильных домах и родильных отделениях городских и сельских больниц. Роды ведет врач совместно с акушеркой. Только в небольших учреждениях ведение нормальных родов разрешается акушерке, которая вызывает врача при возникновении каких-либо осложнений. В некоторых Европейских странах (особенно в Голландии и Финляндии) принято принимать роды на дому. Роды в домашних условиях проводят в тех ситуациях, когда нет осложнений ни у матери, ни у плода. Роды, как правило, проводит акушерка. Необходимым условием является возможность быстрой транспортировки роженицы в стационар.
Рис. 5.19. Высота стояния дна матки в процессе отделения и рождения последа. 1 — сразу после рождения плода; 2 — после отделения последа; 3 — 5.6.1. Ведение родов в периоде раскрытия Роженицы поступают в родильный дом обычно в периоде раскрытия. У каждой из них имеется на руках обменная карта, куда внесены все сведения о состоянии ее здоровья и результаты обследования в течение всей беременности. При поступлении в родильный дом роженица проходит через санпропускник, где после измерения температуры тела и артериального давления (АД) проводится заполнение паспортной части истории родов. Далее пациентка подвергается санитарной обработке (сбривание волос на промежности, клизма, душ). После этого, надев стерильное белье и халат, она направляется в предродовую палату. При целом плодном пузыре, не очень сильных схватках или при фиксированной ко входу в таз головке плода роженице разрешают стоять и ходить. Лежать лучше на боку, что предупреждает развитие "синдрома сдавления нижней половой вены". Для ускорения родов роженице рекомендуют лежать на том боку, где определяется затылок плода. Во время родов пациентку не кормят, поскольку в любой момент может встать вопрос об оказании анестезиологического пособия (внутривенная анестезия, интубация, искусственная вентиляция легких). Уход за роженицей в первом периоде родов заключается в обмывании наружных половых органов через каждые 6 ч и, кроме того, после акта дефекации и перед влагалищным исследованием. С этой целью применяют 0,5 % раствор пер-манганата калия в кипяченой воде. Роженица должна иметь индивидуальное судно, которое после каждого использования тщательно дезинфицируют. В период раскрытия шейки матки необходимо тщательное наблюдение за общим состоянием роженицы, характером родовой деятельности, состоянием матки, раскрытием шейки матки, продвижением головки. Контроль за общим состоянием роженицы. При оценке состояния роженицы выясняют ее самочувствие (степень болевых ощущений, наличие головокружения, головной боли, расстройств зрения и др.), выслушивают сердечные тоны роженицы, систематически исследуют пульс и измеряют АД. Необходимо также следить за мочеиспусканием и опорожнением прямой кишки. Переполнение мочевого пузыря и прямой кишки препятствует нормальному течению периода раскрытия и изгнания, выделения последа. Переполнение мочевого пузыря может возникнуть в связи с его атонией и отсутствием позывов к мочеиспусканию, а также в связи с прижатием мочеиспускательного канала к лонному сочленению головкой плода. Для того чтобы избежать этого, роженице предлагают мочиться самостоятельно каждые 2—3 ч; если самостоятельное мочеиспускание невозможно, то прибегают к катетеризации. В периоде раскрытия шейки матки проводится обезболивание. Оценка сократительной способности матки. При клинической оценке родов следует обращать внимание на сократительную способность матки. Она характеризуется тонусом матки, интервалом между схватками, ритмичностью, частотой. При пальпации трудно судить об интенсивности схваток и тонусе матки. Напряжение матки при сокращении во время схватки определяется с помощью пальпаторных ощущений врача только через некоторое время после начала схватки, а роженица схватку начинает ощущать еще позже. При пальпаторном определении длительности схваток истинная продолжительность их оказывается меньшей, а величина интервалов между ними — увеличенной. Более объективно судить о сократительной деятельности матки можно с помощью гистерографии, реографии или радиотелеметрии. Многоканальная наружная гистерография позволяет получать информацию о сократительной деятельности матки в разных ее отделах. Для более точного количественного измерения силы сокращения матки используют внутреннюю гистерографию (то ко граф и ю) —определение давления в полости матки с помощью вводимых в нее специальных датчиков. Внутриматочное давление косвенно, но достаточно точно позволяет оценивать как интенсивность (или силу) сокращения матки во время схваток, так и степень расслабления маточной мускулатуры между схватками. При всех видах регистрации сократительной деятельности матки в первом и втором периодах на кривой регистрируются волны определенной амплитуды и продолжительности, соответствующие сокращениям матки. Тонус матки, определяемый при гистерографии, повышается по мере развития родового процесса и в норме составляет 8—12 мм рт.ст. Интенсивность схваток увеличивается по мере развития родов. В норме в первом периоде колеблется от 30 до 50 мм рт.ст. Продолжительность схваток в первом периоде родов по мере их прогрессирования увеличивается с 60 до 100 с. Интервал между схватками по мере прогрессирования родов уменьшается, составляя 60 с. В норме происходит 4—4,5 схватки за 10 мин. Для оценки маточной активности предложено множество методов, основанных на комплексной математической оценке длительности схваток, их интенсивности и частоты за определенный промежуток времени (обычно за 10 мин). Наибольшее распространение получила оценка маточной активности в единицах Монтевидео (ЕМ). Единицы Монтевидео представляют собой произведение интенсивности схватки на частоту сокращений матки за 10 мин. В норме маточная активность по мере прогрессирования родов возрастает и составляет 150—300 ЕМ. Для оценки сократительной деятельности матки используются также Александрийские единицы (величина единицы Монтевидео, умноженная на длительность схватки). Для оценки сократительной деятельности матки можно использовать компьютерную технику, которая дает возможность получать постоянную информацию о сократительной активности матки с учетом многих ее параметров. При этом можно судить об отклонениях в характере родовой деятельности и проводить соответствующую коррекцию под контролем ЭВМ. Для оценки течения родового процесса E.Friedman (1955) предложил проводить партографию (partus — роды), т.е. графическое изображение течения родов, которое основывается на скорости раскрытия шейки матки. При этом учитывается и продвижение предлежащей части плода (головки, тазового конца) по родовому каналу. Ведение партограммы или карты интенсивного наблюдения позволяет определить, правильно текут роды или нет (рис. 5.20). При этом необходимо учитывать, первые это роды или повторные. Подъем кривой партограммы указывает на эффективность родов: чем более крутой подъем, тем более эффективны роды. Темпы раскрытия шейки матки зависят от сократительной способности миометрия, резистентности шейки матки и комбинации их. Состояние матки и находящегося в ней плода можно определить при наружном акушерском обследовании. Оно производится систематически и многократно, записи в истории родов должны производиться не реже чем каждые 4 ч. Круглые связки матки при физиологических родах напрягаются равномерно с обеих сторон. Контракционное кольцо при физиологических родах определяется в виде слабо выраженной поперечно идущей бороздки. По высоте стояния контракционного кольца над лонным сочленением можно ориентировочно судить о степени раскрытия шейки матки (признак Шатца—Унтербергера). По мере раскрытия шейки матки контракционное кольцо смещается все выше и выше над лонным сочленением: при стоянии кольца на 2 пальца выше лонного сочленения зев открыт на 4 см, при стоянии на 3 пальца зев открыт приблизительно на 6 см, высота стояния на 4—5 пальцев над лонным сочленением соответствует полному раскрытию маточного зева. Одним из важных моментов в ведении родов является контроль за состоянием плода. Наблюдение за сердцебиением плода в период раскрытия при ненарушенном плодном пузыре производится через каждые 15—20 мин, а после излития околоплодных вод — через 5—10 мин. Необходимо прово-
родах дить не только аускультацию, но и подсчет сердечных сокращений плода. При аускультации обращают внимание на частоту, ритм и звучность сердечных тонов. В норме частота сердечных сокращений составляет 140±10 в минуту при выслушивании. По месту наилучшего выслушивания сердцебиения плода можно предположить позицию, предлежание плода, многоплодную беременность, а также разгибательный вариант предлежания головки плода. Широкое распространение получил метод мониторного наблюдения за сердечной деятельностью плода в процессе родов. Применение интранатальной кардиотокографии (КТГ) является одной из диагностических процедур, позволяющих контролировать состояние плода и сократительной деятельности матки в процессе родов. Оценка кардиотокограмм в родах имеет некоторые особенности, отличные от антенатальной КТГ. Для проведения исследования наружный ультразвуковой датчик укрепляют на передней брюшной стенке матери в области наилучшей слышимости сердечных тонов плода. Тензометрический датчик для записи сократительной деятельности матки укрепляют в области ее дна. При нормальном состоянии плода базальный ритм частоты его сердцебиений сохраняется в пределах нормы и при головном предлежании в среднем составляет 120—160 в минуту. На протяжении нормальных родов независимо от предлежания плода амплитуда осцилляции частоты сердцебиений плода варьирует и составляет 6—10 в минуту, а их частота — до 6 в минуту. Наличие на кардиотокограмме во время родов акцелераций является наиболее благоприятным признаком, свидетельствующим о нормальном состоянии плода (рис. 5.21). При неосложненном течении родов и физиологическом состоянии плода акцелераций регистрируются в ответ на схватку. Амплитуда акцелераций составляет 15—25 в минуту. Одними наружными приемами получить исчерпывающие сведения о
Рис. 5.21. Кардиотокограмма плода в первом периоде родов. течении родов и раскрытии шейки матки удается не всегда. Эти сведения могут быть получены при помощи влагалищного исследования роженицы. Влагалищное исследование в первом периоде родов производят при первом обследовании роженицы, после излития околоплодных вод, при возникновении осложнений у матери или плода. Первоначально производят осмотр наружных половых органов (варикозные узлы, рубцы и др.) и промежности (высота, старые разрывы и др.). При влагалищном исследовании выясняют состояние мышц тазового дна (упругие, дряблые), влагалища (широкое, узкое, наличие рубцов, перегородок), шейки матки. Отмечают степень сглаживания шейки (укорочена, сглажена), началось ли раскрытие зева и степень раскрытия (в сантиметрах), состояние краев зева (толстые, тонкие, мягкие или ригидные), наличие в пределах зева участка плацентарной ткани, петли пуповины, мелкой части плода. При целом плодном пузыре определяют степень его напряжения во время схватки и паузы. Чрезмерное его напряжение даже во время паузы указывает на многоводие, уплощение — на маловодие, дряблость — на слабость родовой деятельности. Определяют предлежащую часть плода и опознавательные пункты на ней. При головном предлежании прощупывают швы и роднички и по их отношению к плоскостям и размерам таза судят о позиции, предлежании, вставлении (синклитическое или асинклитическое), наличии сгибания (малый родничок ниже большого) или разгибания (большой родничок ниже малого, лоб, лицо). Если предлежащая часть расположена высоко над входом в таз и недостаточно достижима для пальцев, находящихся во влагалище, то в таких случаях второй рукой исследующего надавливают через брюшную стенку на предлежащую часть, приближая ее ко входу в малый таз и делая ее, таким образом, доступной для исследования через влагалище. Если распознавание опознавательных пунктов на предлежащей части затруднено (большая родовая опухоль, сильная конфигурация головки, пороки развития) или неясно предлежание, производят исследование "полурукой" (четырьмя пальцами) или всей рукой, смазанной стерильным вазелином. При влагалищном исследовании, помимо выявления опознавательных пунктов головки, выясняют особенности костной основы родовых путей,
исследуют поверхность стенок малого таза (нет ли деформации, экзостозов и др.). На основании влагалищного исследования определяют отношение головки к плоскостям таза. Различают следующие положения головки: над входом в таз, малым или большим сегментом во входе в таз; в широкой или узкой части полости малого таза, в выходе таза. Головка, располагающаяся над входом малого таза (рис. 5.22), подвижна, свободно перемещается при толчках (баллотирует) или прижата ко входу в малый таз. При влагалищном исследовании головка не препятствует ощупыванию безымянных линий таза, мыса (если он достижим), внутренней поверхности крестца и лонного сочленения. Головка плода малым сегментом во входе в малый таз (рис. 5.23) неподвижна, большая часть ее находится над входом в таз, небольшой сегмент головки — ниже плоскости входа в таз. При применении четвертого приема наружного акушерского исследования концы пальцев сходятся, а основания ладоней расходятся. При влагалищном исследовании крестцовая впадина свободна, к мысу можно "подойти" лишь согнутым пальцем (если мыс достижим). Внутренняя поверхность лонного сочленения доступна исследованию. Головка плода большим сегментом во входе в малый таз (рис. 5.24) означает, что плоскость, проходящая через большой сегмент головки, совпадает с плоскостью входа в малый таз. При наружном акушерском исследовании, проводимом четвертым приемом, ладони расположены либо параллельно, либо концы пальцев расходятся. При влагалищном исследовании обнаруживается, что головка прикрывает верхнюю треть лонного сочленения и крестца, мыс недостижим, седалищные ости легко прощупываются. Если головка располагается в широкой части малого таза (рис. 5.25), то плоскость, проходящая через большой сегмент головки, совпадает с плоскостью широкой части таза. При влагалищном исследовании определяют, что головка наибольшей окружностью находится в плоскости широкой части полости таза, две трети внутренней поверхности лонного сочленения и верхняя половина крестцовой впадины заняты головкой. Свободно прощупываются IV и V крестцовые позвонки и седалищные ости, т.е. определяются опознавательные точки узкой части полости малого таза. Если головка располагается в узкой части малого таза (рис. 5.26), то плоскость большого сегмента головки совпадает с плоскостью узкой части таза. Головка над входом в таз не прощупывается. При влагалищном исследовании обнаруживается, что верхние две трети крестцовой впадины и вся внутренняя поверхность лонного сочленения прикрыты головкой плода, седалищные ости достигаются с трудом. Головка в выходе малого таза — плоскость большого сегмента головки плода находится в выходе таза. Крестцовая впадина полностью заполнена головкой, седалищные ости не определяются (рис. 5.27). Американская школа определяет отношение предлежащей части плода к плоскостям малого таза во время ее продвижения по родовым путям, используя понятие "уровней" малого таза. Выделяют следующие уровни: 1) плоскость, проходящая через седалищные ости, — уровень 0; 2) плоскости, проходящие на 1, 2 и 3 см выше уровня 0, обозначают соответ
Рис. 5.22. Головка плода над входом Рис. 5.23. Головка плода малым сегмен-
Рис. 5.24. Головка плода большим сегментом во входе в малый таз. Рис. 5.25. Головка плода в широкой части полости малого таза.
Рис. 5.26. Головка плода в узкой части Рис. 5.27. Головка плода в выходе малого 3) плоскости, расположенные на 1, 2 и 3 см ниже уровня 0, обозначают соответственно как уровни +1, +2, +3. При уровне +3 предлежащая часть расположена на промежности. Помимо месторасположения головки, при влагалищном исследовании определяют характер выделений из влагалища — количество, цвет, запах (после выведения из влагалища пальцев). Ответственный момент родов — разрыв плодного пузыря и излитие околоплодных вод. Он требует особого внимания. В норме околоплодные воды светлые или слегка мутноватые вследствие наличия в них сыровидной смазки, пушковых волос и эпидермиса плода. При физиологических родах в водах не должно содержаться крови и мекония. Примесь мекония к околоплодным водам обычно указывает на начинающуюся гипоксию плода, примесь крови — на разрыв краев зева, отслоение плаценты и другие патологические процессы. После проведенного исследования устанавливается диагноз, который излагается в следующем порядке: срок беременности, вариант предлежания, позиция, вид, период родов, осложнения беременности, родов, состояние плода, экстрагенитальные заболевания (если они имеют место). После установления диагноза намечается план ведения родов с учетом варианта предлежания, позиции плода и т.д. В период раскрытия применяется обезболивание родов. Дата добавления: 2014-11-24 | Просмотры: 2521 | Нарушение авторских прав |