 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ПРИЧИНЫ НАСТУПЛЕНИЯ РОДОВПричины наступления родовой деятельности до настоящего времени не установлены. Теории причин развития родовой деятельности. Для объяснения причин наступления родовой деятельности было выдвинуто немало теорий, многие из которых представляют исторический интерес. По мнению Гиппократа, роды наступают потому, что плод за счет голода, наступившего в конце беременности, сам выходит из полости матки, упираясь ножками в ее дно (головкой вперед). Согласно теории "инородного тела", роды наступают потому, что нарушается интимная связь между маткой и плодом за счет жирового перерождения тканей плаценты и эндометрия. В последующем были выдвинуты различные теории наступления родов (механическая, иммунная, плацентарная, химическая, гормональная, эндокринная). Сторонники механической теории считали, что причинами возникновения родов являются возбуждение нервных рецепторов, расположенных в нижнем сегменте матки, в результате давления головкой плода. С развитием учения об иммунитете связано появление иммунной теории, согласно которой в ответ на выделение синцитиотоксинов в
плаценте вырабатываются антитела — синцитиолизины. К концу беременности количество синцитиотоксинов возрастает настолько, что не происходит их нейтрализации. За счет этого матка становится легковозбудимой, в ней возникают импульсы, необходимые для сокращения. Однако поиски специфических синцитиотоксинов не увенчались успехом. Возможен другой механизм влияния иммунологических реакций на развитие родовой деятельности. По мнению некоторых ученых, рождение плода может уподобляться реакции отторжения трансплантата. Согласно плацентарной теории, роды начинаются с возникновением различных изменений в плаценте, которые заключаются в перерождении ворсин и прекращении тормозящего влияния трофобласта на сократительную деятельность матки, а также с появлением в плаценте веществ, вызывающих схватки и начало родового акта. Эта теория не получила подтверждения. Согласно химической теории, начало родового акта сопряжено с изменением состава неорганических веществ в матке и ионной среды в организме беременной, с накоплением угольной кислоты и других веществ, вызывающих сокращение мышц. С развитием эндокринологии причины наступления родов стали объяснять изменением гормонального фона перед родами, способствующими повышению сократительной способности матки (эндокринная теория). Представленный перечень теорий наступления родовой деятельности указывает на сложность изменений, происходящих у беременных перед родами и в родах. Современные представления о причинах наступления родов. Роды протекают при наличии сформированной "родовой доминанты", представляющей собой единую динамическую систему, объединяющую как высшие центры регуляции (центральная и вегетативная нервная система, гормональная регуляция), так и исполнительные органы (матка и фетоплацентарный комплекс) (рис. 5.1). Нормальный родовой акт определяется вовлечением в доминантный процесс коры большого мозга, в частности височных долей больших полушарий, а также значительным увеличением межполушарных связей, облегчающих координацию соматических функций. Важная часть координационных центров родовой деятельности находится в подкорковых структурах мозга: в гипоталамусе — в миндалевидных ядрах лимбического комплекса, гипофизе. Перед началом родов постепенно усиливаются тормозные процессы в коре большого мозга и повышается возбудимость подкорковых структур, регулирующих родовую деятельность. Одновременно увеличивается возбудимость периферических отделов нервной системы, в частности интерорецепторов, передающих возбуждение с половых органов. Афферентная импульсация от матки, которая формирует безусловные рефлексы, связанные с родовым актом, усиливается за счет зрелости фетоплацентарного комплекса. Перед родами она превышает порог чувствительности воспринимающих подкорковых структур, способствуя наступлению родов. Выраженность рефлекторных реакций, лежащих в основе родов, зависит от тонуса различных отделов вегетативной нервной системы, иннервирующих матку. Все отделы матки (тело, нижний сегмент) имеют двойную
Рис. 5.1. Регуляция сократительной деятельности матки (схема). Сплошные стрелки — активация (стимуляция), пунктирные — угнетение (подавление): а — а-адренорецепторы; р — р-адренорецепторы; \х — М-холинорецепторы. вегетативную иннервацию. Адренергическая иннервация преобладает в продольно расположенных мышечных пучках в теле матки. Холинергическая иннервация наблюдается главным образом в циркулярно и спиралеобразно расположенных мышечных волокнах, находящихся преимущественно в нижнем сегменте матки. Там же расположены М-холинорецепторы. Адре-норецепторы в матке представлены двумя типами: ар и а2-адренорецепто-рами. Они расположены на мембране гладкой мышечной клетки. осрАдре-норецепторы вызывают повышение возбудимости, тонуса и сократительной активности миометрия; p2~^PeHOPeLlenTOPbI оказывают противоположное действие на миометрий. Воздействие на Р2-адренорецепторы вызывает снижение тонуса, возбудимости и сократительной активности матки. Перед родами увеличиваются количество и активность oq-адренорецепторов и М-холинорецепторов. Вегетативная регуляция сокращений матки осуществляется через медиаторы, главными из которых являются ацетилхолин, адреналин и норадре-налин. Ацетилхолин оказывает стимулирующий эффект на мышцы матки. Перед родами и в родах в плазме крови беременных наблюдается высокий уровень активной формы ацетилхолина при одновременно низкой активности ацетилхолинэстеразы. Катехоламины (адреналин, норадреналин) опосредуют адренерги- ческие влияния на миометрий, взаимодействуя с ми гладких мышечных клеток. Активирующий эффект катехоламинов в основном реализуется их воздействием на арадренорецепторы гладких мышечных клеток миометрия. Тормозное влияние катехоламинов на миометрий связано с взаимодействием их с β - адренорецепторами гладких мышечных клеток. Особенности нервной регуляции родовой деятельности сопряжены с изменением гормонального статуса перед родами. Только при наличии определенных гормональных соотношений возможны рефлекторная возбудимость матки и те нейрофизиологические изменения, при которых она способна регулярно сокращаться на протяжении родов. Из всего комплекса регулирующих компонентов, дублирующих друг друга в период подготовки к родам, особое значение имеет повышение синтеза эстрогенов (в основном активной их фракции — эстрадиола) на фоне снижения уровня основного гормона беременности — прогестерона, блокирующего сокращение мышц матки. Перед родами содержание прогестерона и его метаболитов в крови и моче снижается, и соотношение в моче эстриол/прегнандиол составляет 1:1 (во время беременности 1:100). Под действием эстрогенов происходят следующие изменения: • увеличивается кровоток в миометрий, интенсивность окислительно-восстановительных процессов, синтез сократительных белков мио • повышается проницаемость клеточных мембран для ионов (К+, Са, • депонируется кальций в саркоплазматической сети; • повышается активность фосфолипаз и скорость "арахидонового кас Подобные изменения способствуют интенсификации сократительной способности матки, ускорению "созревания" ее шейки. В развитии родовой деятельности, кроме эстрогенов, ключевую роль играют простагландины, которые, по современным представлениям, являются основными стимуляторами начала родовой деятельности. Местом синтеза простагландинов в беременной матке являются плодные (амнион и хорион) и децидуальная оболочки. При этом в амнионе и хорионе образуется простагландин Е (ПГЕ), а в децидуальной оболочке и миометрий синтезируется как ПГЕ, так и nrF2a (материнские). Выработка простагландинов в конце беременности обусловлена процессами старения и дегенерации структурных элементов плаценты, децидуальной оболочки, амниона, поскольку эти процессы сопряжены с активацией фосфолипаз и образованием арахидоновой кислоты, а в последующем — простагландинов. Простагландины стимулируют следующие процессы: • образование на мембране сс-адренорецепторов и рецепторов к другим • обеспечение автоматического сокращения матки (схватки); • угнетение продукции окситоциназы. Наряду с повышением синтеза эстрогенов и простагландинов для начала родов имеет важное значение повышение активности других нейрогумораль-ных медиаторов и гормонов (окситоцин, серотонин, кинин, гистамин). Окситоцин является важным регулятором сократительной деятельности матки. Многими авторами он рассматривается как пусковой фактор в развитии родовой деятельности. Окситоцин — это синергист ацетилхолина и простагландинов. Его концентрация в плазме крови возрастает по мере увеличения срока беременности. Действие окситоцина на сократительную деятельность матки зависит от гормонального фона, прежде всего от оптимального уровня эстрогенов, а также функционального состояния матки, ее готовности к спонтанной активности. Действие окситоцина связано со следующими процессами: • усиление мембранного потенциала и повышение возбудимости мышечной клетки; • увеличение скорости связывания ацетилхолина рецепторами миометрия и освобождение его из связанного состояния; • возбуждение ai-адренорецепторов; • угнетение активности холинэстеразы. В результате действия окситоцина повышается тонус матки, стимулируются частота и амплитуда схваток. Серотонин оказывает выраженное влияние на состояние и функцию клеток миометрия, угнетает активность холинэстеразы и усиливает действие ацетилхолина, способствует передаче возбуждения с двигательного нерва на мышечное волокно. Действие серотонина на матку может осуществляться двумя путями: непосредственно на миометрий через a-рецепторы и через центральную нервную систему путем усиления выработки окситоцина нейрогипофизом. Кинины усиливают сократительную способность матки за счет увеличения скорости кровотока в ней. Определенное значение в развитии родовой деятельности имеет гистамин, способствующий выработке гипофизом окситотических веществ. Существует предположение, что изменения гормональных взаимоотношений у матери перед родами тесно связаны со степенью зрелости гормональной регуляции у плода, которая генетически детерминирована завершенностью процессов его роста и развития. В первую очередь важное значение имеет зрелость эпифиз-гипоталамо-гипофизарной системы плода. Влияние гормонов плода на подготовку и начало родов складывается из следующих моментов: • при повышении уровня плодового кортикотропина в крови матери • выделяющийся перед родами у плода окситоцин действует аналогич • перед родами уровень мелатонина в крови у плода повышается, а у нию эстрогенного фона в организме беременной. Мелатонин изменяет соотношение пролактин/фоли/лютропин в сторону увеличения двух последних. В результате происходит повышение синтеза эстрио-ла. Наряду с этим снижение уровня мелатонина в крови матери приводит к освобождению лейкотриенов (медленно реагирующих субстанций анафилаксии), что в свою очередь ведет к активации кей-лонной активности и торможению дальнейшего увеличения массы плода, его органов и тканей и способствует активации механизмов подготовки организма беременной к родам. Одновременное подавление синтеза иммунодепрессантов пролактина и хориогонадотропина приводит к усилению трансплантационного иммунитета и стимулирует отторжение плода как аллотрансплантата; • ишемия оболочек плодного яйца перед родами, обусловленная по Наряду с изменениями в нервной и гуморальной регуляции перед родами существенные изменения происходят в репродуктивной системе, в том числе в матке. В основе сокращения мышц матки, как и других органов (сердца, сосудов), лежит процесс превращения химической энергии в механическую. Особое значение для начала родов имеют следующие процессы, происходящие в матке: • увеличение в миометрии интенсивности метаболических процессов, • изменения соотношения между мышечной и соединительной тканью в В результате изменений, происходящих в мышечных клетках, снижается мембранный потенциал, увеличивается их возбудимость, усиливается спонтанная активность, повышается чувствительность к контрактильным веществам. С началом родов в матке формируется группа клеток, в которых первично возникает возбуждение, распространяющееся в последующем на всю матку. Эта область называется водителем ритма ("пейсмекер"). Она располагается в дне матки, ближе к правому углу. Изменения соотношения гормонов и биологически активных веществ, влияющих на возбудимость и сократительную деятельность матки перед родами, проходит в несколько этапов: первый этап характеризуется состоянием зрелости гормональной регуляции плода; второй этап — активацией эстрогенов и изменениями в матке; третий этап — синтезом утеротонических соединений, в первую очередь простагландинов, окситоцина — основных факторов, обеспечивающих развитие родовой деятельности. Важное значение имеют не только выброс утеротонических соединений перед родами, но и пульсирующий тип их синтеза во время родов, что обеспечивает регулярный характер родовой деятельности. В результате изменений, происходящих в нервной и гуморальной регу- ляции, а также в самой матке, формируется попеременное возбуждение центров симпатической и парасимпатической иннервации: 1) под влиянием медиаторов симпатической нервной системы (норадреналин и адреналин) происходит сокращение продольно расположенных мышечных пучков в теле матки миометрия при одновременном активном расслаблении циркулярно (поперечно) расположенных пучков в нижнем сегменте; 2) в ответ на максимальное возбуждение центра симпатической нервной 3) под влиянием медиатора парасимпатической нервной системы (ацетилхолин) сокращаются циркулярные мышцы при одновременном расслаблении продольных; 4) по достижении максимального сокращения циркулярных мышц наступает максимальное расслабление продольных; 5) после сокращения матки наступает период полного ее расслабления 5.2. ПРЕДВЕСТНИКИ РОДОВ Наступлению родов предшествует ряд клинических симптомов, объединенных в понятие "предвестники (предшественники) родов". Их появление свидетельствует о готовности беременной к родам. О готовности к родам свидетельствуют следующие признаки: • перемещение центра тяжести тела беременной кпереди, в связи с чем • "опущение живота" беременной за счет растяжения нижнего сегмента • выпячивание пупка; • необычные для последних месяцев беременности ощущения женщины — повышенная возбудимость или, наоборот, состояние апатии, • снижение массы тела беременной на 1—2 кг (за 2—3 дня до родов); • понижение двигательной активности плода; • появление в области крестца и нижней части живота нерегулярных • выделение из половых путей густой тягучей слизи (так называемой • шейка матки перед родами становится "зрелой". "Зрелость" шейки матки обусловлена в основном морфологическими изменениями коллагена и эластина, размягчением соединительной ткани, повышением ее гидрофильности, "разволокнением" мышечных пучков. За счет этих изменений шейка становится мягкой и растяжимой, т.е. размягчается на всем протяжении, включая область внутреннего зева (размягчающегося обычно последним), влагалищная ее часть укорачивается (до 1,5—2 см и менее). Канал шейки матки выпрямляется, плавно переходя в область внутреннего зева, через своды иногда удается пальпировать швы, роднички или другие опознавательные признаки предлежащей части плода. Шейка после созревания располагается строго по продольной оси таза, наружный зев располагается на уровне седалищных костей. "Зрелость" шейки матки определяется в баллах. Предложены различные схемы определения "зрелости" шейки матки. За рубежом наибольшее распространение получила шкала Е.Н.Bishop (1964), а также эта шкала в модификации J.E.Burnett (1966). В нашей стране наиболее распространена шкала M.S.Burnhill в модификации Е.А.Чернухи. Согласно этой методике, при влагалищном исследовании определяют консистенцию шейки матки, ее длину, проходимость цервикального канала и расположение шейки матки по отношению к проводной оси таза. Каждый признак оценивают в баллах — от 0 до 2. Суммарная оценка отражает степень "зрелости" шейки матки. При оценке 0—2 балла шейку матки следует считать "незрелой", 3—4 балла — "недостаточно зрелой", 5—8 баллов — "зрелой" (табл. 5.1). Таблица 5.1. Шкала оценки "зрелости" шейки матки
5.3. ПЕРИОДЫ РОДОВ. ИЗМЕНЕНИЯ В МАТКЕ ВО ВРЕМЯ РОДОВ В клиническом течении родов выделяют три периода: первый период — раскрытие шейки матки; второй период — изгнание плода; третий период — последовый. 7-275 Продолжительность физиологических родов у первородящих составляет 12—16 ч, у повторнородящих — 8—10 ч. В предыдущих руководствах приводились следующие значения течения нормальных родов: 15—20 и 10—12 ч соответствен но. Первый период — период раскрытия шейки матки. Начинается с появления регулярных маточных сокращений (схваток) и заканчивается полным раскрытием наружного зева шейки матки. У первородящих продолжительность первого периода родов составляет 10—11 ч, у повторнородящих — 7—9 ч. Схватки сначала бывают короткими, слабыми и редкими (через 15—20 мин). В последующем нарастают их продолжительность, сила и частота. Промежуток между двумя смежными схватками называется паузой. В раскрытии шейки матки имеют значение два механизма: 1) сокращение мышц матки, 2) действие на шейку изнутри плодного пузыря или предлежащей части за счет повышения внутриматочного давления. Основным механизмом раскрытия шейки матки является сокращение маточной мускулатуры. Характер его сокращения обусловлен особенностями расположения мышечных волокон в теле матки (преимущественно продольное) и нижнем сегменте (преимущественно циркулярное). В силу указанного строения тело матки и нижний сегмент выполняют разные функции: шейка матки раскрывается, а тело сокращается, чтобы раскрыть шейку матки и изгнать плод и плаценту. Во время каждой схватки в мускулатуре матки происходят одновременно три процесса: 1 — сокращение мышечных волокон матки (контракция), 2 — взаимное смещение волокон относительно друг друга (ретракция), 3 — растяжение мышечных волокон (дистракция). В теле матки с преобладанием мышечных волокон в основном происходят контракция и ретракция. Во время схваток мышечные элементы, значительно растянутые в длину, при сокращении укорачиваются, смещаются, переплетаются друг с другом. Во время паузы волокна не возвращаются в состояние первоначального расположения, вследствие чего происходит смещение значительной части мускулатуры из нижних отделов матки в верхние. В результате стенки в теле матки прогрессирующе утолщаются. С ретракционной перегруппировкой мышц тесно связан параллельно идущий процесс дистракции шейки матки — растяжение круговой мускулатуры шейки. Продольно расположенные мышечные волокна тела матки в момент контракции и ретракции натягивают и влекут за собой циркулярно расположенные мышечные волокна шейки матки, способствуя раскрытию шейки матки. Механизм сократительной деятельности матки во время родов детально изучен в 1960 г. Caldeyro-Barcia и Poseiro (Монтевидео, Уругвай). Исследователи вводили в стенку матки женщины на разных уровнях по время родовой деятельности эластичные микробаллончики, реагирующие на сокращение мышц, а в полость матки — катетер, реагирующий на внутрима-точное давление. В результате этого регистрировалась гистерограмма — кривая сокращений матки (рис. 5.2). Зарегистрировав амплитуду сокращения матки в различных ее отделах, а также суммарную волну внутриматочного давления в амнионе, авторы выдвинули положения, которые приняты акушерами всех стран. Первое положение заключается в законе тройного нисходящего градиента, второе — в возможном количественном выражении силы маточных сокращений (единицы Монтевидео, в которых выражают маточную активность). Единица
Монтевидео представляет собой произведение средней амплитуды схватки на количество схваток за 10 мин. В норме эта величина равна 150—300 ЕМ. Принцип тройного нисходящего градиента заключается в следующем: • волна сокращения матки имеет определенное направление — сверху • длительность волны сокращения уменьшается по мере ее перемеще • интенсивность (амплитуда) сокращения матки также уменьшается по
Рис. 5.3. Повышение внутри-маточного давления и образование плодного пузыря. Рис. 5.4. Родовые пути в период изгнания по De Lee. 1 — краевая вена; 2 — контракционное кольцо; 3 — мочевой пузырь; 4 — плацента; 5 — заднепроходное отверстие; 6 — наружный зев. При сокращении матки по принципу тройного нисходящего градиента в родах создаются необходимые для открытия шейки матки натяжение циркулярной мускулатуры и повышение внутриматочного давления. Во время сокращения вследствие равномерного давления со стороны стенок матки околоплодные воды по законам гидравлики устремляются в сторону нижнего сегмента матки (рис. 5.3). В центре нижнего отдела пло-довместилища располагается внутренний зев канала шейки матки, в котором отсутствует сопротивление стенок матки. К внутреннему зеву смещаются околоплодные воды под действием повышенного внутриматочного давления. Под напором околоплодных вод нижний полюс плодного яйца отслаивается от стенок матки и внедряется во внутренний зев канала шейки. Эта часть оболочек нижнего полюса яйца, внедряющаяся вместе с околоплодными водами в канал шейки матки, называется плодным пузырем. Во время схваток плодный пузырь натягивается и все глубже вклинивается в канал шейки матки, расширяя ее изнутри. Таким образом, в механизме раскрытия шейки матки имеет значение действие двух сил, направленных противоположно: 1) влечение снизу вверх поперечно расположенной мускулатуры нижнего сегмента за счет контракции и ретракции продольной мускулатуры тела матки и 2) давление сверху вниз за счет плодного пузыря или предлежащей части. По мере раскрытия шейки матки происходят истончение и окончательное формирование нижнего сегмента из перешейка и шейки матки. Граница между истонченным нижним сегментом и телом матки имеет вид борозды и называется контракционным кольцом (рис. 5.4). Контракционное кольцо является функциональным образованием, свидетельствующим о хо- рошей сократительной способности матки. Высота стояния контракцион-ного кольца над лонным сочленением коррелирует со степенью раскрытия шейки матки: чем больше раскрывается шейка матки, тем выше располагается контракционное кольцо над лонным сочленением. Раскрытие шейки матки происходит неодинаково у первородящих и повторнородящих. У первородящих вначале раскрывается внутренний зев, шейка становится тонкой (сглаживается), а затем раскрывается наружный зев (рис. 5.5). У повторнородящих наружный зев раскрывается почти одновременно с внутренним, и в это время происходит укорочение шейки матки (рис. 5.6). Раскрытие шейки матки считается полным, когда зев раскрывается до 10—12 см. Одновременно с раскрытием шейки матки в I периоде, как правило, начинается продвижение предлежащей части плода через родовой канал. Головка плода начинает опускаться в полость таза с началом схваток, находясь к моменту полного раскрытия шейки чаще всего большим сегментом во входе в малый таз или в полости таза. При головном предлежании по мере продвижения головки плода происходит разделение околоплодных вод на передние и задние, так как головка прижимает стенку нижнего сегмента матки к костной основе родового канала. Место охвата головки стенками нижнего сегмента называется внутренним поясом соприкосновения (прилегания), который делит околоплодные воды на передние, находящиеся ниже пояса соприкосновения, и задние — выше пояса соприкосновения (рис. 5.7). Плодный пузырь утрачивает свою физиологическую функцию к моменту полного раскрытия шейки матки. Различают плоский пузырь, в котором отсутствуют воды. Такой пузырь не образует выпуклости, и плодные оболочки охватывают головку плода. Плоский плодный пузырь может задерживать течение родов. После полного или почти полного раскрытия шейки матки оболочка плодного пузыря под влиянием повышенного внутри маточного давления разрывается, и передние воды изливаются (своевременное излитие околоплодных вод). Если плодные оболочки при полном раскрытии зева не разрываются, их необходимо вскрыть. Если разрыв плодных оболочек происходит до начала родовой деятельности, то говорят о преждевременном, или дородовом, излитии околоплодных вод; если воды изливаются после начала родов, но до полного или почти полного открытия шейки матки, — о раннем излитии вод. При чрезмерной плотности оболочек плодный пузырь разрывается позже наступления полного раскрытия шейки матки — запоздалый разрыв плодного пузыря. Изредка оболочки плодного пузыря не разрываются, и плод рождается покрытый плодными оболочками —рождение в "сорочке". Иногда пузырь рвется не в нижнем полюсе, около наружного зева, а выше ("высокий разрыв"). В таких случаях при вступившей и продвигающейся головке отверстие в плодном пузыре закрывается, и при влагалищном исследовании находят напрягающийся плодный пузырь. После излития околоплодных вод схватки на некоторое время могут прекращаться или ослабевать, а затем вновь становятся сильными. Пока плодный пузырь цел, внутриматочное давление на предлежащую часть плода равномерно или почти равномерно. После же вскрытия плодного пузыря создаются совершенно иные условия, так как внутриматочное
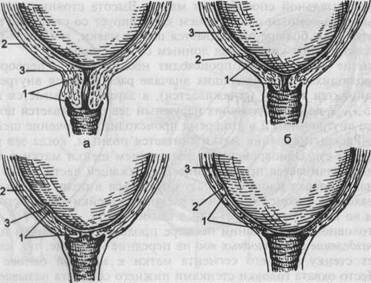
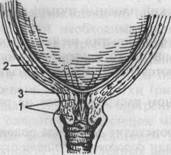
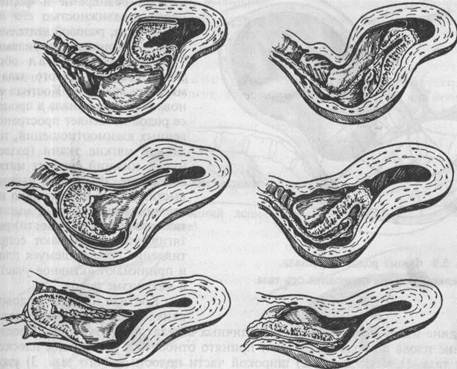
В г Рис. 5.5. Изменения в шейке матки при первых родах (схема). а — шейка сохранена; б — начало сглаживания шейки; в — шейка сглажена; г — полное открытие шейки матки: 1 — шейка матки, 2 — перешеек, 3 — внутренний зев.
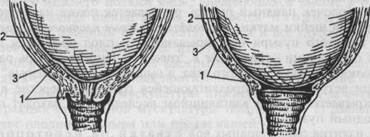
Б в Рис. 5.6. Изменения в шейке матки при повторных родах (схема), а, б — одновременное сглаживание и раскрытие шейки; в — полное раскрытие шейки матки: 1 — шейка матки, 2 — перешеек, 3 — внутренний зев.
давление выше, чем внешнее (атмосферное) давление. Это способствует образованию на предлежащей части родовой опухоли. Полное раскрытие зева, совпадающее обычно со вскрытием плодного пузыря (излитие околоплодных вод), указывает на окончание первого периода родов — периода раскрытия. С окончанием первого периода начинается второй период родов — период изгнания. Второй период — период изгнания. Это время от момента полного раскрытия маточного зева до рождения плода.
Период изгнания продолжается у первородящих от 1 до 2 ч, у повторнородящих имеет весьма различную продолжительность: от 5—10 мин до 1 ч. После излития околоплодных вод схватки становятся менее интенсивными, объем полости матки значительно уменьшается, стенки матки приходят в тесное соприкосновение с плодом; схватки усиливаются. К сокращению матки присоединяется сокращение брюшного пресса (брюшной стенки), диафрагмы и мышц тазового дна, что характеризует развитие потуг. Потуги являются рефлекторным актом и возникают благодаря давлению предлежащей части плода на нервные окончания, заложенные в шейке матки и в мышцах тазового дна. Желание тужиться непроизвольно и неудержимо. В результате развивающихся потуг внутриматочное давление повышается еще сильнее, чем в периоде раскрытия; их сила направлена на изгнание плода из матки. Это становится возможным благодаря тому, что матка не только соединена с влагалищем, но и фиксирована к стенкам таза посредством связочного аппарата — широких, круглых и крестцово-маточных связок, соединительнотканной сети, заложенной в клетчатке (retinaculum uteri), и др. В результате повышения внутриматочного давления плод совершает ряд сложных движений, приближается предлежащей частью к тазовому дну и оказывает на него все возрастающее давление. Рефлекторно возникающие при этом сокращения брюшного пресса усиливают позывы роженицы на потуги, которые повторяются все чаще и чаще — через каждые 5—4—3 мин. Предлежащая часть плода при этом растягивает половую щель и рождается, за ней рождается туловище. Вместе с рождением плода изливаются задние воды. После рождения плода начинается третий, последний, период родов — последовый. Третий период — последовый. Это время от рождения плода до рождения последа. В этот период происходят отслойка плаценты и оболочек от подлежащей маточной стенки и рождение последа (плацента с оболочками и пуповиной). Последовый период продолжается от 5 до 30 мин. В течение нескольких минут после рождения плода матка находится в состоянии тонического сокращения. Дно матки при этом расположено обычно на уровне пупка. Появляющиеся вскоре выраженные ритмические сокращения матки называются последовыми схватками. Начиная с первой последовой схватки отделяется плацента. Отделение плаценты происходит в губчатом слое отпадающей слизистой оболочки на месте ее прикрепления к маточной стенке (плацентарная площадка). Плацента во время схватки практически не способна к сокращениям в отличие от плацентарной площадки, которая после изгнания плода и резкого уменьшения полости матки значительно уменьшается в размерах. Поэтому плацента приподнимается над плацентарной площадкой в виде складки или бугра, что ведет к нарушению связи между ними и к разрыву маточно-пла-центарных сосудов. Изливающаяся при этом кровь образует ретроплацен-тарную гематому, представляющую собой скопление крови между плацентой и стенкой матки (рис. 5.8, а). Гематома способствует дальнейшей отслойке плаценты, которая выпячивается в сторону полости матки. Сокращения матки и увеличение ретроплацентарной гематомы вместе с силой тяжести плаценты, тянущей ее вниз, приводят к окончательной отслойке плаценты от стенки матки. Плацента вместе с оболочками опускается вниз и при потуге рождается из родовых путей, вывернутая наружу своей плодовой поверхностью, покрытая водной оболочкой. Этот вариант отслойки называется вариантом выделения последа по Шультце. Наряду с описанным, чаще всего встречающимся вариантом отслойки и рождения последа наблюдается краевое отделение плаценты, которое называется выделением последа по Дункану (рис. 5.8, б). Отделение плаценты начинается не с центра, а с краю. Поэтому кровь, вытекающая из разорвавшихся сосудов, свободно стекает вниз и, отслаивая на своем пути оболочки, не образует при этом ретро плацентарную гематому. Пока плацента полностью не отделится от матки, с каждой новой последовой схваткой происходит отслойка все новых и новых ее участков. Отделению последа способствует собственная масса плаценты, один из краев которой свисает в полость матки. Отслоившаяся плацента опускается вниз и при потуге рождается из родовых путей в сигарообразно сложенном виде, с обращенной наружу материнской поверхностью. Последовый период сопровождается кровотечением из матки. Количество теряемой при этом крови обычно не превышает 500 мл (0,5 % массы тела). Остановку маточного кровотечения с момента отделения плаценты от стенки матки обусловливает следующее: 1) смещение и деформация (скручивание, перегибы, растяжение) сосудов в результате сокращения мышцы матки, что является фактором механической остановки кровотечения; 2) своеобразие структуры концевых участков артерий. При отделении
Рис. 5.8. Различные виды и этапы отделения плаценты и изгнания последа. а — отделение плаценты начинается с ее центра (вариант выделения последа по Шультце); б — отделение плаценты начинается с ее края (вариант выделения последа по Дункану). они подвергаются дополнительному сдавливающему воздействию со стороны сокращающейся мышцы матки; 3) тромбообразование, возникающее как следствие проявления защитных механизмов организма в ответ на травму тканей. Тромбообразование приводит к остановке кровотечения в мелких сосудах, главным образом капиллярах. При нормальном течении послеродового периода указанные выше факторы проявляются одновременно. После рождения последа родившая женщина называется родильницей. 5.4. МЕХАНИЗМ РОДОВ В процессе родов при прохождении через костный канал (малый таз) и мягкие ткани родовых путей роженицы плод совершает совокупность движений, которые называются механизмом (биомеханизмом) родов. Движения плода в процессе родов определяются формой родового
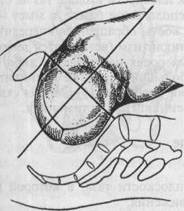
канала, размерами и формой плода, подвижностью его позвоночника, родовой деятельностью — изгоняющими силами. Родовой канал образован костями малого таза и мягкими тканями. Костная основа родового канала в процессе родов не меняет пространственных взаимоотношений, тогда как. мягкие ткани (развернутый нижний сегмент матки, влагалище, фасции и мышцы, выстилающие внутреннюю поверхность малого таза; мышцы тазового дна, промежности) растягиваются, оказывают сопротивление рождающемуся плоду и принимают активное участие в механизме родов. Костная основа родового канала благодаря крестцовой впадине имеет неодинаковую в различных отделах конфигурацию. Продвижение плода по родовому каналу принято относить к следующим плоскостям таза: 1) входа в таз, 2) широкой части полости малого таза, 3) узкой части полости малого таза, 4) выхода таза. Естественные движения плода совершаются всегда строго по направлению проводной оси таза. Проводная ось таза— линия, соединяющая середины всех прямых размеров таза (прямой размер плоскости входа, широкой, узкой части полости малого таза и выхода). В связи с изогнутостью крестца и наличием мощного пласта мышц тазового дна и промежности проводная ось таза напоминает форму рыболовного крючка (рис. 5.9). В механизме родов также принимает участие плод. Под влиянием родовых сил происходит своеобразное формирование плода: позвоночник сгибается, скрещенные ручки плотнее прижимаются к туловищу, плечики поднимаются к головке, и верхняя часть плода приобретает цилиндрическую форму, что способствует его изгнанию из полости матки. Наибольшее значение при прохождении родового канала (при продольном положении плода) имеют размеры головки плода. Кости черепа плода соединены швами и родничками, что позволяет им смещаться относительно друг друга и менять конфигурацию головки. Такая пластичность позволяет головке плода приспосабливаться к форме и размерам родового канала. Шейный отдел плода легко сгибается кпереди, с трудом — вправо и влево. Грудной отдел, как и поясничный, больше изгибается в стороны и меньше — вперед и назад. • Механизм родов определяется вариантом предлежания. При головном предлежании различают сгибательный (передний и задний вид затылочного предлежания), который встречается наиболее часто, и разгибательный (переднеголовное, лобное, лицевое предлежание) тип. Вид предлежания определяется наибольшим размером головки (боль-
Рис. 5.10. Осевое (синоптическое) вставление головки. Рис. 5.11. Внеосевые (асинклитические) вставления головки. а — передний асинклитизм; б — задний асин-клитизм (заднетеменное вставление).
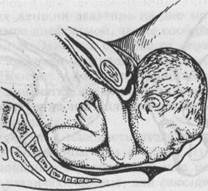
шой сегмент), которым головка проходит в полости таза. Проводная точка находится на предлежащей части, которая во время продвижения первой следует строго по направлению проводной оси родового канала и первой показывается из половой щели. В конце беременности дно матки вместе с находящимися в нем ягоди У повторнородящих женщин давление на дно матки и находящиеся в нем ягодицы, оказываемое диафрагмой, также сообщается головке плода и передней брюшной стенке. Однако в отличие от первородящих этому давлению не оказывается должного противодействия со стороны перерастянутой брюшной стенки. Поэтому у повторнородящих с расслабленной передней брюшной стенкой дно матки отклоняется кпереди, а головка остается подвижной над входом в таз до наступления родов и даже в большинстве случаев в первом их периоде. При вставлении головки в плоскость входа в таз стреловидный шов может располагаться в поперечном или в одном из косых, или в слегка косом размере. По отношению стреловидного шва к лонному сочленению и мысу (promontorium) различают осевые, или синклитические (рис. 5.10), и внеосевые, или асинклстические (рис. 5.11, а,б), вставления головки. При синклитическом вставлении головка стоит перпендикулярно к плоскости входа в малый таз, а стреловидный шов располагается на одинаковом расстоянии от лонного сочленения и мыса. При асинклитическом вставлении вертикальная ось головки плода стоит к плоскости входа в таз не строго перпендикулярно, а стреловидный шов располагается ближе к мысу — передний асинклитизм (вставляется теменная кость, обращенная кпереди) или ближе к лонному сочленению — задний асинклитизм (вставляется теменная кость, обращенная кзади). При нормальных родах наблюдается либо син-клитическое вставление головки, либо небольшой передний асинклитизм. В дальнейшем при физиологическом течении родов, когда во время схваток меняется направление давления на плод, асинклитизм устраняется. 5.4.1. Механизм родов при переднем виде затылочного предлежания • Механизм родов начинается в той плоскости таза, в которой плод встречает препятствие по мере продвижения. Некоторое продвижение головки наблюдается во время беременности. С наступлением родов поступательное движение головки возобновляется при первых схватках. В случае нормальных родов при переходе головки из широкой в узкую часть полости малого таза плод встречает препятствие. Для преодоления головкой встретившегося препятствия недостаточно одних лишь сокращений матки. Для этого необходимы потуги, во время которых за счет давления плод продвигается по направлению к выходу из родового канала. Несмотря на то, что механизм родов может начинаться в периоде раскрытия, чаще он осуществляется в периоде изгнания, при переходе головки из широкой в узкую часть полости малого таза. В течение всего периода изгнания плод и родовые пути непрерывно воздействуют друг на друга. При этом плод стремится растянуть соответственно своей форме родовые пути, которые стремятся плотно охватить плод с окружающими его задними водами и приспособить к своей форме. В результате взаимодействия плода и родовых путей форма плодного яйца (плод, задние воды, послед) и родового канала постепенно приходят в полное соответствие друг другу- Стенки родового канала плотно охватывают все плодное яйцо, за исключением самого нижнего отрезка (сегмента) головки.
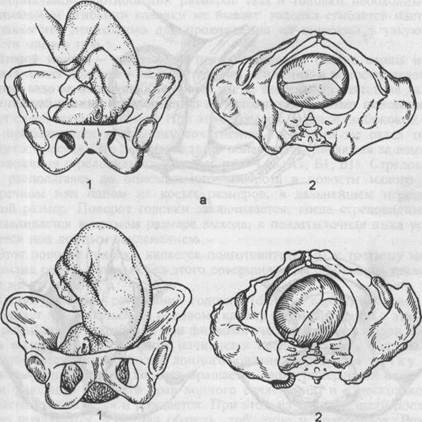
Рис.5.12. Механизм родов при переднем виде затылочного предлежания. а — первый момент: 1 — сгибание головки, 2 — вид со стороны выхода таза (сагиттальный шов в поперечном размере таза); б — второй момент: 1 — внутренний поворот головки, 2 — вид со стороны выхода таза (сагиттальный шов в правом косом размере таза); в — завершение второго момента: 1 — внутренний поворот головки закончен, 2 — вид со стороны таза (сагиттальный шов стоит в прямом размере таза).
Д е Рис. 5.12. Продолжение. г — третий момент: разгибание головки после образования точки фиксации (головка областью подзатылочной ямки подошла под лонную дугу); д — четвертый момент: наружный поворот головки, рождение плечиков (переднее плечико задерживается под симфизом); е — рождение плечиков, над промежностью выкатывается заднее плечико. В результате создаются благоприятные условия для изгнания плода из родового канала. При переднем виде затылочного предлежания различают четыре основных момента механизма родов (рис. 5.12, а—ж). Первый момент — сгибание головки (flexio capitis). Под влиянием внут-риматочного и внутрибрюшного давления шейная часть позвоночника сгибается, подбородок приближается к грудной клетке, затылок опускается вниз. По мере опускания затылка малый родничок устанавливается ниже большого, постепенно приближается к срединной (проводной) линии таза и становится наконец наиболее низко расположенной частью головки — проводной точкой. Сгибание головки позволяет ей пройти через полость малого таза наименьшим или близким к нему размером — малым косым (9,5 см). Однако при нормальном соотношении размеров таза и головки необходимости в максимальном сгибании головки не бывает: головка сгибается настолько, насколько это необходимо для прохождения из широкой в узкую часть полости малого таза. Второй момент — внутренний поворот головки (rotatio capitis interna). Головка плода при своем поступательном движении в полости малого таза при переходе ее из широкой в узкую часть, встречая препятствие дальнейшему продвижению, одновременно со сгибанием начинает поворачиваться вокруг своей продольной оси. При этом затылок, скользя по боковой стенке таза, приближается к лонному сочленению, передний же отдел головки отходит к крестцу. Это движение легко обнаружить, наблюдая за изменением положения стреловидного шва (см. рис. 4.15, А1, Б1, В1). Стреловидный шов, располагаясь до описываемого поворота в полости малого таза в поперечном или одном из косых размеров, в дальнейшем переходит в прямой размер. Поворот головки заканчивается, когда стреловидный шов устанавливается в прямом размере выхода, а подзатылочная ямка устанавливается под лонным сочленением. Этот поворот головки является подготовительным к третьему моменту механизма родов, который без этого совершился бы с большим трудом или вовсе не произошел. Третий момент — разгибание головки (deflexio capitis). Головка плода продолжает продвигаться по родовому каналу и одновременно с этим начинает разгибаться. Разгибание при физиологическом течении родов происходит в выходе таза. Разгибание начинается после того, как подзатылочная ямка упирается в нижний край лонного сочленения, образуя точку фиксации (гипомохлион). Головка вращается своей поперечной осью вокруг точки фиксации (нижнего края лонного сочленения) и в несколько потуг полностью разгибается и рождается. При этом из половой щели последовательно появляются теменная область, лоб, лицо и подбородок. Рождение головки через вульварное кольцо происходит ее малым косым размером. Четвертый момент — внутренний поворот туловища и наружный поворот головки (rotatio trunci interna seu rotatio capitis externa). Во время разгибания головки плечики плода вставляются в поперечный размер входа или в один из косых его размеров по мере продвижения головки. В плоскости выхода таза, вслед за ней плечики плода винтообразно продвигаются по тазовому каналу. Они своим поперечным размером переходят из поперечного в косой, а при выходе — в прямой размер таза. Этот поворот передается родившейся головке, при этом затылок плода поворачивается к левому (при первой позиции) или правому (при второй позиции) бедру матери. Переднее плечико поворачивается к лонному сочленению, заднее — к крестцу. Затем рождается плечевой пояс в следующей последовательности: сначала верхняя треть плечика, обращенного кпереди, а затем за счет бокового сгибания позвоночника плечико, обращенное кзади. Далее рождается все туловище плода. Все перечисленные моменты механизма родов совершаются при поступательном движении головки плода, и строгого разграничения между ними нет (рис. 5.13). Первый момент механизма родов не ограничивается одним лишь сгибанием головки. Он сопровождается также поступательным движением, продвижением ее по родовому каналу, а позднее, когда заканчивается сгибание, — и начинающимся внутренним поворотом головки. Следовательно,
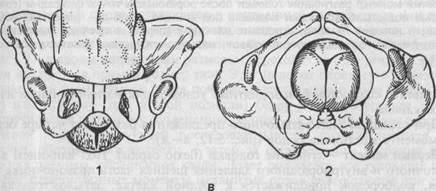
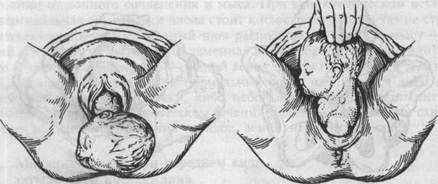
Второй момент механизма родов является совокупностью поступательного и вращательного движений. Наряду с этим в начале внутреннего поворота головка заканчивает сгибание, к концу же поворота она начинает разгибаться. Из всех этих движений наиболее выраженным является поворот головки, поэтому второй момент механизма родов называется "внутренний поворот головки". Третий момент механизма родов слагается из поступательного движения и разгибания головки. Однако наряду с этим головка почти до самого рождения продолжает совершать и внутренний поворот. В этот момент механизма родов наиболее выраженным является разгибание головки, вследствие чего он и носит название "разгибание головки". Четвертый момент механизма родов слагается из поступательного движения головки и внутреннего поворота плечиков, а также связанного с этим наружного поворота головки. Определяющим этот момент движением является легче всего обнаруживаемый наружный поворот головки. Одновременно с перечисленными выше движениями головки плода, а иногда и предшествуя им, совершаются движения всего его туловища. Механизм родов у первородящих по существу такой же, как у повторнородящих. У повторнородящих он обычно начинается не в период раскрытия, как это чаще происходит у первородящих, а позднее — в периоде изгнания, после излития околоплодных вод. Движение головки по родовому каналу может начаться и в период раскрытия у тех из повторнородящих женщин, у которых, несмотря на перенесенные роды, сохранилось хорошее функциональное состояние мускулатуры матки и брюшного пресса, диафрагмы, брюшной стенки, тазового дна. Каждый из перечисленных выше поворотов головки легко может быть обнаружен при влагалищном исследовании роженицы по смещению стреловидного шва из одного размера полости таза в другой, по взаиморасположению большого и малого родничков. Достаточно ценные данные могут быть получены и методом наружного исследования. Систематически и внимательно производимая пальпация частей плода (спинки, затылка, лба, подбородка, переднего плечика) и кардиомониторирование сердечных тонов позволяют определить изменение их взаиморасположения в отношении как друг с другом, так и с родовым каналом. По американской классификации выделяют семь основных движений плода в родах: 1) вставление головки, 2) продвижение головки, 3) сгибание головки, 4) внутренний поворот головки, 5) разгибание головки, 6) наружный поворот головки и внутренний поворот туловища, 7) изгнание плода. 5.4.2. Механизм родов при заднем виде затылочного предлежания При затылочном предлежании независимо от вида в начале родов, к концу периода изгнания затылок обычно устанавливается под лонным сочленением, и плод рождается в переднем виде (рис. 5.14). При исходно заднем виде первой позиции во время внутреннего поворота стреловидный шов вращается против движения часовой стрелки и последовательно переходит из левого косого в поперечный, затем в правый косой и, наконец, в прямой размер. При второй позиции, которая встречается значительно чаще, при заднем виде во время внутреннего поворота головки стреловидный шов вращается по ходу часовой стрелки. При этом он из правого косого переходит сперва в поперечный, затем в левый косой и, наконец, в прямой размер выхода. В связи с этим малый родничок при заднем виде затылочного предлежания описывает большую дугу — около 135° и первоначальный задний вид как при первой, так и при второй позиции превращается в дальнейшем в передний вид. Однако это происходит не всегда. В некоторых случаях (в 1 % всех затылочных предлежании) плод рождается в заднем виде затылочного предлежания. Роды в заднем виде затылочного предлежания являются вариантом нормы. Механизм родов при заднем виде затылочного предлежания складывается из следующих моментов. Первый момент — сгибание головки в плоскости входа в малый таз. Проводной точкой является малый родничок. Головка вставляется во вход в таз чаще в правом косом размере, реже — в левом. Второй момент заключается во внутреннем повороте головки, при котором стреловидный шов при переходе ее в узкую часть плоскости малого таза располагается в прямом размере. Затылок обращен кзади. Нередко при этом меняется проводная точка, ею становится область между малым и большим родничком. Третий момент — максимальное сгибание головки — происходит в плоскости выхода таза. При этом образуются две точки фиксации. Первой является передний край большого родничка, который подходит к нижнему краю лона. За счет сильного сгибания рождается затылок и образуется вторая точка фиксации — подзатылочная ямка, которая упирается в область копчика, и происходит разгибание. В связи с тем что головка в плоскости малого таза несколько разгибается, прорезывание происходит средним размером головки, окружностью, равной 33 см. Проводной точкой при заднем виде затылочного предлежания во входе в малый таз является малый родничок. В полости таза проводной точкой становится область между малым и большим родничком. Конфигурация головки при заднем виде затылочного предлежания долихоцефал ическая. Родовая опухоль располагается на предлежащей теменной кости ближе к большому родничку.
а — первый момент: сгибание головки; б — второй момент: внутренний поворот головки; в — третий момент: дополнительное сгибание головки. При ведении родов имеются трудности в определении местонахождения головки по отношению к плоскостям таза. Нередко в случае расположения головки малым сегментом во входе в таз создается впечатление, что она находится уже в полости малого таза. Только при влагалищном исследовании возможно определить точно, в какой плоскости таза находится головка. С учетом того, что механизм родов при заднем виде включает в себя дополнительный и очень трудный момент — максимальное сгибание головки, период изгнания затягивается. Роды в заднем виде затылочного предле-жания отличаются длительностью, сопровождаются чрезмерно большой затратой родовых сил. Тазовое дно и промежность подвергаются большому растяжению и часто разрываются. Длительные роды и повышенное давление со стороны родовых путей, которое испытывает головка при максимальном ее сгибании, нередко приводят к гипоксии плода, нарушению мозгового кровообращения, церебральным поражениям. Причины образования заднего вида могут быть обусловлены как плодом (небольшие размеры головки, в некоторых случаях трудная сгибаемость шейной части позвоночника и др.), так и состоянием родовых путей роженицы (аномалии формы таза и мышц тазового дна). 5.4.3. Влияние механизма родов на форму головки В процессе прохождения головки через родовые пути происходит ее приспособление к форме и размерам родового канала (таза матери). Приспособляемость головки ограничена известными пределами и зависит от сме-щаемости костей черепа в области швов и родничков, а также от способностей костей черепа изменять форму (уплощаться, сгибаться) при прохождении через малый таз. Изменение головки при прохождении ее через родовые пути называется конфигурацией головки. Конфигурация зависит от особенностей головки и родовых путей. Чем шире швы и мягче кости, тем больше способность головки к конфигурации. Кроме того, конфигурация бывает значительной при затруднениях в продвижении головки (сужение таза). Форма головки изменяется в зависимости от механизма родов. В случаях затылочного предлежания (особенно заднего вида) головка вытягивается в направлении затылка, принимая долихоцефалическую форму (рис. 5.15). Если роды нормальные, то конфигурация головки бывает выражена слабо и не отражается на здоровье и развитии новорожденного: изменения формы головки исчезают без следа вскоре после родов. В родах в период изгнания, кроме изменения формы головки, может появляться родовая опухоль (рис. 5.16). Она представляет собой отек тканей на самом нижнем впереди идущем участке (ведущая точка) предлежащей части. Отек тканей возникает вследствие затруднения оттока венозной крови из того участка предлежащей части, которая располагается ниже пояса соприкосновения. Родовая опухоль развивается при головных предлежаниях и образуется после излития вод только у живых плодов. При затылочном предлежании родовая опухоль располагается ближе к затылку в области правой или левой теменной кости, в зависимости от позиции. При первой позиции большая часть опухоли находится на правой теменной кости, при второй — на левой. По конфигурации головки родившегося плода и расположению на ней
Рис. 5.15. Умеренная конфигурация головки при затылочном предлежании. Рис. 5.16. Родовая опухоль на головке новорожденного. 1 — кожа; 2 — кость; 3 — надкостница; 4 — отек клетчатки (родовая опухоль). родовой опухоли можно судить о механизме родов, характере вставления головки (синклитическое или асинклитическое), степени ее сгибания и др. При отклонении механизма родов от типичного варианта конфигурация головки и местоположение родовой опухоли меняются. Родовая опухоль не имеет резких контуров, она переходит через роднички и швы. Чем продолжительнее роды после излития околоплодных вод, тем более выражена родовая опухоль. В отдельных случаях она может быть ошибочно принята (при влагалищном исследовании) за плодный пузырь. Надежным дифференциально-диагностическим признаком является наличие волос и припухлости, определяемых на ощупь при родовой опухоли. В случае нормальных родов родовая опухоль не достигает больших размеров и исчезает через несколько дней после родов. При затрудненном прохождении головки через родовые пути и оперативном родоразрешении на головке могут возникнуть кровяная опухоль или кефалогематома (рис. 5.17, а, б) — кровоизлияние под надкостницу. Дата добавления: 2014-11-24 | Просмотры: 3547 | Нарушение авторских прав |
 ' В настоящее время, помимо самопроизвольных родов, выделяют: а) индуцированные роды — искусственное родовозбуждение по показаниям со стороны либо матери, либо плода; б) программированные роды предусматривают процесс рождения ребенка в дневное, удобное для врача время. С этой целью в срок предполагаемых родов при полной зрелости плода проводится родовозбуждение.
' В настоящее время, помимо самопроизвольных родов, выделяют: а) индуцированные роды — искусственное родовозбуждение по показаниям со стороны либо матери, либо плода; б) программированные роды предусматривают процесс рождения ребенка в дневное, удобное для врача время. С этой целью в срок предполагаемых родов при полной зрелости плода проводится родовозбуждение.

 Рис. 5.2. Тройной нисходящий градиент (схема) [Caldeyro-Barcia R., 1965].
Рис. 5.2. Тройной нисходящий градиент (схема) [Caldeyro-Barcia R., 1965].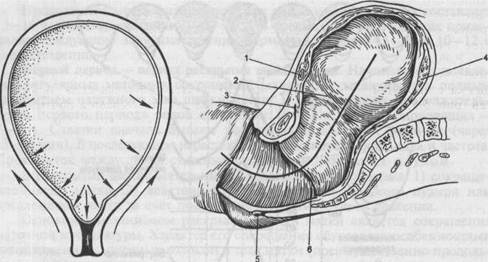




 первый момент механизма родов состоит из комбинации движений: поступательного, сгибательного и вращательного, но наиболее выраженным, определяющим основной характер движения головки, является ее сгибание, поэтому первый момент механизма родов называется "сгибание головки".
первый момент механизма родов состоит из комбинации движений: поступательного, сгибательного и вращательного, но наиболее выраженным, определяющим основной характер движения головки, является ее сгибание, поэтому первый момент механизма родов называется "сгибание головки".

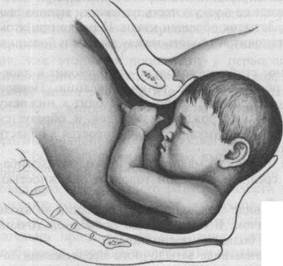 Рис. 5.14. Механизм родов при заднем виде затылочного предлежания.
Рис. 5.14. Механизм родов при заднем виде затылочного предлежания.
