 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
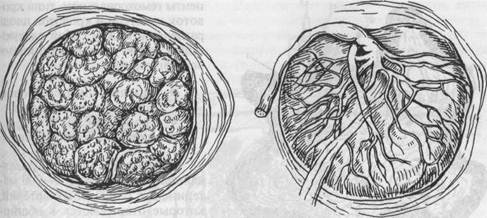
Развитие и функции плацентыОсновной частью плаценты являются ворсины хориона — производные тро-фобласта. На ранних этапах онтогенеза трофобласт образует протоплазма-тические выросты, состоящие из клеток цитотрофобласта (первичные ворсины). Первичные ворсины не имеют сосудов, и поступление питательных веществ и кислорода к организму зародыша из окружающей их материнской крови происходит по законам относительно простых законов осмоса и диффузии. К концу 2-й недели беременности в первичные ворсины врастает соединительная ткань и образуются вторичные ворсины. Их основу составляет соединительная ткань, а наружный покров представлен эпителием (трофобласт). Как первичные, так и вторичные ворсины равномерно распределяются по поверхности плодного яйца. Эпителий вторичных ворсин состоит из двух слоев: слоя цитотрофобласта (слой Лангханса) и синцития (симпласта). Слой цитотрофобласта состоит из клеток округлой формы со светлой цитоплазмой. Ядра клеток крупные. В синцитии границы клеток практически неразличимы, цитоплазма темная, зернистая, с щеточной каймой. Ядра относительно небольших размеров, шаровидной или овальной формы. С 3-й недели развития зародыша начинается очень важный процесс развития плаценты, который заключается в васкуляризации ворсин и превращении их в третичные, содержащие сосуды. Формирование сосудов плаценты происходит как из ангиобластов зародыша, так и из пупочных сосудов, растущих из аллантоиса. Сосуды аллантоиса врастают во вторичные ворсины, в результате чего каждая вторичная ворсина получает васкуляризацию. Так осуществляется важнейший процесс внутриутробного развития — васкуляризация хориона. Установление аллантоидного кровообращения обеспечивает интенсивный обмен между организмами плода и матери. ▲ Превращение вторичных ворсин в третичные рассматривается как важнейший критический период эмбрионального развития, так как аллантоис обладает очень высокой чувствительностью к действию повреждающих факторов окружающей среды. Его повреждение сопровождается гибелью сосудов, в результате чего прекращается важнейший процесс — васкуляризация хориона, а это в свою очередь приводит к гибели зародыша на самых ранних сроках. На ранних стадиях внутриутробного развития ворсины хориона равномерно покрывают всю поверхность плодного яйца. Однако начиная со 2-го месяца онтогенеза на большей поверхности плодного яйца ворсины атрофируются, в то же время пышно развиваются ворсины, обращенные к базальной части децидуальной оболочки. Так формируются гладкий и ветвистый хорион. Дальнейшее развитие и дифференцировка хориона характеризуются следующими основными моментами. При сроке беременности 5—6 нед толщина синцитиотрофобласта превосходит толщину слоя Лангханса, а, начиная со срока 9—10 нед синцитиотрофобласт постепенно истончается и количество ядер в нем увеличивается. На свободной поверхности синцитиотрофобласта, обращенной к межворсинчатому пространству, становятся хорошо заметными длинные тонкие цитоплазматические выросты (микроворсины), которые значительно увеличивают резорбционную поверхность плаценты. В начале II триместра беременности происходит интенсивное превращение цитотрофобласта в синцитий, в результате чего на многих участках слой Лангханса полностью исчезает. В конце беременности в плаценте начинаются инволюционно-дистрофические процессы, которые иногда называют старением плаценты. Из крови, циркулирующей в межворсинчатом пространстве, начинает выпадать фибрин (фибриноид), который откладывается преимущественно на поверхности ворсин. Выпадение этого вещества способствует процессам микро-тромбообразования и гибели отдельных участков эпителиального покрова ворсин. Ворсины, покрытые фибриноидом, в значительной степени выключаются из активного обмена между организмами матери и плода. Происходит выраженное истончение плацентарной мембраны с 25 мкм в начале беременности до 5 мкм в конце ее. Строма ворсин становится более волокнистой и гомогенной. Наблюдается некоторое утолщение эндотелия капилляров. В участках дистрофии нередко откладываются соли извести. Все эти изменения отражаются на основных функциях плаценты (дыхательной, трофической, обменной, эндокринной и др.). Наряду с процессами инволюции в плаценте на протяжении беременности наблюдаются и явления противоположного свойства. Происходит увеличение молодых ворсин, которые в значительной мере компенсируют функцию утраченных. Однако развитие молодых ворсин лишь частично улучшает функцию плаценты в целом. В результате этого в конце беременности наблюдается снижение функции плаценты. Строение зрелой плаценты (рис. 3.8). Макроскопически зрелая плацента очень напоминает толстую мягкую лепешку. Масса плаценты составляет 500—600 г, диаметр 15—18 см, толщина 2—3 см. Плацента имеет две поверхности: материнскую, обращенную к стенке матки, и плодовую — в сторону плода.
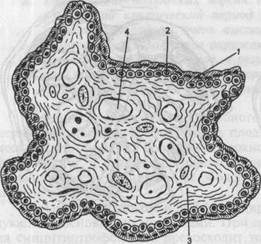
Рис. 3.8. Внешний вид зрелой плаценты, а — материнская часть; б — плодовая часть. Материнская поверхность плаценты имеет серовато-красный цвет и представляет собой остатки базальной части децидуальной оболочки. Плодовая поверхность сверху покрыта блестящей амниотической оболочкой, под которой к хориону подходят сосуды, идущие от места прикрепления пуповины к периферии плаценты. Основная часть плодовой плаценты представлена многочисленными ворсинами хориона, которые объединяются в дольчатые образования — котиледоны, или дольки. Их число достигает 15—20. Дольки плаценты образуются в результате разделения ворсин хориона перегородками (септами), исходящими из базальной пластинки. К каждой из таких долек подходит свой крупный сосуд. Микроскопическое строение зрелой ворсины. Принято различать два вида ворсин: свободные и закрепляющие (якорные). Свободные ворсины, а таких большинство, погружены в межворсинчатое пространство децидуальной оболочки и "плавают" в материнской крови. В противоположность им якорные ворсины прикреплены к базальной децидуальной оболочке и обеспечивают фиксацию плаценты к стенке матки. В третьем периоде родов связь таких ворсин с децидуальной оболочкой нарушается и под влиянием маточных сокращений плацента отделяется от стенки матки. При микроскопическом изучении строения зрелой ворсины удается дифференцировать следующие образования (рис. 3.9): • синцитий, не имеющий четких клеточных границ; • слой (или остатки) цитотрофобласта; • строму ворсины; • эндотелий капилляра, в просвете которого хорошо заметны элементы При электронной микроскопии ворсин хориона было установлено, что синцитий имеет на своей поверхности многочисленные микроворсины, которые значительно увеличивают обменную поверхность плаценты. Маточно-плацентарное кровообращение. При наличии пла-
центы гемохориального типа кровоток и матери и кровоток плода разделены между собой следующими структурными единицами ворсин хориона: • эпителиальный слой (син • строма ворсин; • эндотелий капилляров.
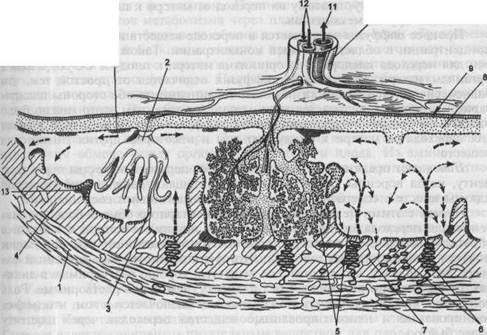
Кровоток в матке осуществляется с помощью 150—200 материнских спиральных артерий, которые открываются в обширное межворсинчатое пространство. Спиральные артерии имеют своеобразное строение, их стенки лишены мышечного слоя, а устья не способны сокращаться и расширяться. Спиральные артерии обладают низким сосудистым сопротивлением току крови. В противоположность маточным артериям, в которых выраженное снижение сосудистого сопротивления наблюдается с 12—13 нед беременности, в спиральных артериях, как это было установлено с помощью допплерометрии, этот процесс имеет место уже с 6 нед беременности. Наиболее выраженное снижение сосудистого сопротивления в спиральных артериях наблюдается в 13—14 нед беременности, что морфологически отражает завершение процесса инвазии ворсин трофоблас-та в децидуальную оболочку. Описанные особенности гемодинамики имеют очень большое значение в осуществлении бесперебойного транспорта артериальной крови от организма матери к плоду. Излившаяся артериальная кровь омывает ворсины хориона, отдавая при этом в кровь плода кислород, необходимые питательные вещества, многие гормоны, витамины, электролиты и другие химические вещества, а также микроэлементы, необходимые плоду для его правильного роста и развития. Кровь, содержащая СО2 и другие продукты метаболизма плода, изливается в венозные отверстия материнских вен, общее число которых превышает 180. Кровоток в межворсинчатом пространстве в конце беременности достаточно интенсивен и в среднем составляет 500—700 мл крови в минуту. Особенности кровообращения в системе мать — плацента — плод. Артериальные сосуды плаценты после отхождения от пуповины делятся радиально в соответствии с числом долек плаценты (котиледонов). В результате дальнейшего разветвления артериальных сосудов в конечных ворсинах образуется сеть капилляров, кровь из которых собирается в венозную систему. Вены, в которых течет артериальная кровь, собираются в более крупные венозные стволы и наконец впадают в вену пуповины (рис. 3.10).
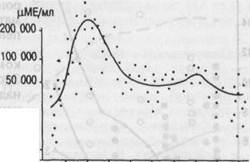
Рис. 3.10. Кровообращение в системе мать — плацента — плод. 1 — миометрий; 2 — свободные ворсины; 3 — якорная ворсина; 4 — децидуальная оболочка; 5 — межворсинчатое пространство; 6 — спиральные артерии; 7 — хориаль-ная пластинка; 8 — хориальный эпителий; 9 — амниотический эпителий; 10 —пуповина; 11 — вена пуповины; 12 — артерии пуповины; 13 — отложение фибриноида. Кровообращение в плаценте поддерживается сердечными сокращениями матери и плода. Важная роль в стабильности этого кровообращения также принадлежит механизмам саморегуляции маточно-плацентарного кровообращения. Основные функции плаценты. Плацента выполняет следующие основные функции: дыхательную, выделительную, трофическую, защитную и инкреторную. Она выполняет также функции антигенобразования и иммунной защиты. Большую роль в осуществлении этих функций играют плодные оболочки и околоплодные воды. Переход через плаценту химических соединений определяется различными механизмами: ультрафильтрацией, простой и облегченной диффузией, активным транспортом, пиноцитозом, трансформацией веществ в ворсинах хориона. Большое значение имеют также растворимость химических соединений в липидах и степень ионизации их молекул. Процессы ультрафильтрации зависят от величины молекулярной массы химического вещества. Этот механизм имеет место в тех случаях, когда молекулярная масса не превышает 100. При более высокой молекулярной массе наблюдается затрудненный трансплацентарный переход, а при молекулярной массе 1000 и более химические соединения практически не про- ходят через плаценту, поэтому их переход от матери к плоду осуществяется с помощью других механизмов. Процесс диффузии заключается в переходе веществ из области большей концентрации в область меньшей концентрации. Такой механизм характерен для перехода кислорода от организма матери к плоду и СО2 от плода в организм матери. Облегченная диффузия отличается от простой тем, что равновесие концентраций химических соединений по обе стороны плацентарной мембраны достигается значительно быстрее, чем этого можно было ожидать на основании законов простой диффузии. Такой механизм доказан для перехода от матери к плоду глюкозы и некоторых других химических веществ. Пиноцитоз представляет собой такой тип перехода вещества через плаценту, когда ворсины хориона активно поглощают капельки материнской плазмы вместе с содержащимися в них теми или иными соединениями. Наряду с этими механизмами трансплацентарного обмена большое значение для перехода химических веществ от организма матери к плоду и в обратном направлении имеет растворимость в липидах и степень ионизации молекул химических агентов. Плацента функционирует как липидный барьер. Это означает, что химические вещества, хорошо растворимые в липидах, более активно переходят через плаценту, чем плохо растворимые. Роль ионизации молекул химического соединения заключается в том, что недис-социированые и неионизированные вещества переходят через плаценту более быстро. Величина обменной поверхности плаценты и толщина плацентарной мембраны также имеют существенное значение для процессов обмена между организмами матери и плода. Несмотря на явления так называемого физиологического старения, проницаемость плаценты прогрессивно возрастает вплоть до 32—35-й недели беременности. Это в основном обусловлено увеличением числа вновь образованных ворсин, а также прогрессирующим истончением самой плацентарной мембраны (с 33—38 мкм в начале беременности до 3—6 мкм в конце ее). Степень перехода химических соединений от организма матери к плоду зависит не только от особенностей проницаемости плаценты. Большая роль в этом процессе принадлежит и организму самого плода, его способности избирательно накапливать именно те агенты, которые в данный момент особенно необходимы ему для роста и развития. Так, в период интенсивного гемопоэза возрастает потребность плода в железе, которое необходимо для синтеза гемоглобина. Если в организме матери содержится недостаточное количество железа, то у нее возникает анемия. При интенсивной оссифи-кации костей скелета увеличивается потребность плода в кальции и фосфоре, что вызывает усиленный трансплацентарный переход их солей. В этот период беременности у матери особенно ярко выражены процессы обеднения ее организма данными химическими соединениями. Дыхательная функция. Газообмен в плаценте осуществляется путем проникновения кислорода к плоду и выведения из его организма СО2. Эти процессы осуществляются по законам простой диффузии. Плацента не обладает способностью к накоплению кислорода и СО2, поэтому их транспорт происходит непрерывно. Обмен газов в плаценте аналогичен газообмену в легких. Значительную роль в выведении СО2 из организма плода играют околоплодные воды и параплацентарный обмен. Трофическая функция. Питание плода осуществляется путем транспорта продуктов метаболизма через плаценту. Белки. Состояние белкового обмена в системе мать—плод обусловлено многими факторами: белковым составом крови матери, состоянием белок-синтезирующей системы плаценты, активностью ферментов, уровнем гормонов и рядом других факторов. Плацента обладает способностью дезами-нировать и переаминировать аминокислоты, синтезировать их из других предшественников. Это обусловливает активный транспорт аминокислот в кровь плода. Содержание аминокислот в крови плода несколько превышает их концентрацию в крови матери. Это указывает на активную роль плаценты в белковом обмене между организмами матери и плода. Из аминокислот плод синтезирует собственные белки, отличные в иммунологическом отношении от белков матери. Липиды. Транспорт липидов (фосфолипиды, нейтральные жиры и др.) к плоду осуществляется после их предварительного ферментативного расщепления в плаценте. Липиды проникают к плоду в виде триглицеридов и жирных кислот. Липиды в основном локализуются в цитоплазме синцития ворсин хориона, обеспечивая тем самым проницаемость клеточных мембран плаценты. Глюкоза. Переходит через плаценту согласно механизму облегченной диффузии, поэтому ее концентрация в крови плода может быть выше, чем у матери. Плод также использует для образования глюкозы гликоген печени. Глюкоза является основным питательным веществом для плода. Ей принадлежит также очень важная роль в процессах анаэробного гликолиза. Вода. Через плаценту для пополнения экстрацеллюлярного пространства и объема околоплодных вод проходит большое количество воды. Вода накапливается в матке, тканях и органах плода, плаценте и амниотической жидкости. При физиологической беременности количество околоплодных вод ежедневно увеличивается на 30—40 мл. Вода необходима для правильного обмена веществ в матке, плаценте и в организме плода. Транспорт воды может осуществляться против градиента концентрации. Электролиты. Обмен электролитов происходит трансплацентарно и через амниотическую жидкость (параплацентарно). Калий, натрий, хлориды, гидрокарбонаты свободно проникают от матери к плоду и в обратном направлении. Кальций, фосфор, железо и некоторые другие микроэлементы способны депонироваться в плаценте. Витамины. Весьма важную роль плацента играет в обмене витаминов. Она способна накапливать их и осуществляет регуляцию их поступления к плоду. Витамин А и каротин депонируются в плаценте в значительном количестве. В печени плода каротин превращается в витамин А. Витамины группы В накапливаются в плаценте и затем, связываясь с фосфорной кислотой, переходят к плоду. В плаценте содержится значительное количество витамина С. У плода этот витамин в избыточном количестве накапливается в печени и надпочечниках. Содержание витамина D в плаценте и его транспорт к плоду зависят от содержания витамина в крови матери. Этот витамин регулирует обмен и транспорт кальция в системе мать—плод. Витамин Е, как и витамин К, не переходит через плаценту. Следует иметь в виду, что синтетические препараты витаминов Е и К переходят через плаценту и обнаруживаются в крови пуповины. Ферменты. Плацента содержит многие ферменты, участвующие в обме- не веществ. В ней обнаружены дыхательные ферменты (оксидазы, каталаза, дегидрогеназы и др.). В тканях плаценты имеется сукцинатдегидрогеназа, которая участвует в процессе переноса водорода при анаэробном гликолизе. Плацента активно синтезирует универсальный источник энергии АТФ. Из ферментов, регулирующих углеводный обмен, следует указать амилазу, лактазу, карбоксилазу и др. Белковый обмен регулируется с помощью таких ферментов, как НАД- и НАДФдиафоразы. Специфическим для плаценты является фермент — термостабильная щелочная фосфотаза (ТЩФ). На основании показателей концентрации этого фермента в крови матери можно судить о функции плаценты во время беременности. Другим специфическим ферментом плаценты является окситоциназа. В плаценте содержится ряд биологически активных веществ системы гистамин—гистаминаза, ацетилхолин—холинэстераза и др. Плацента также богата различными факторами свертывания крови и фибринолиза. Эндокринная функция. При физиологическом течении беременности существует тесная связь между гормональным статусом материнского организма, плацентой и плодом. Плацента обладает избирательной способностью переносить материнские гормоны. Так, гормоны, имеющие сложную белковую структуру (соматотропин, тиреотропный гормон, АКТГ и др.), практически не переходят через плаценту. Проникновению окситоцина через плацентарный барьер препятствует высокая активность в плаценте фермента окситоциназы. Переходу инсулина от организма матери к плоду, по-видимому, препятствует его высокая молекулярная масса. В противоположность этому стероидные гормоны обладают способностью переходить через плаценту (эстрогены, прогестерон, андрогены, глкжо-кортикоиды). Тиреоидные гормоны матери также проникают через плаценту, однако трансплацентарный переход тироксина осуществляется более медленно, чем трийодтиронина. Наряду с функцией по трансформации материнских гормонов плацента сама превращается во время беременности в мощный эндокринный орган, который обеспечивает наличие оптимального гормонального гомеостаза как у матери, так и у плода. Одним из важнейших плацентарных гормонов белковой природы является плацентарный лактоген (ПЛ). По своей структуре ПЛ близок к гормону роста аденогипофиза. Гормон практически целиком поступает в материнский кровоток и принимает активное участие в углеводном и липидном обмене. В крови беременной ПЛ начинает обнаруживаться очень рано — с 5-й недели, и его концентрация прогрессивно возрастает, достигая максимума в конце гестации (рис. 3.11, а). ПЛ практически не проникает к плоду, а в амниотической жидкости содержится в низких концентрациях. Этому гормону уделяется важная роль в диагностике плацентарной недостаточности. Другим гормоном плаценты белкового происхождения является хорио-нический гонадотропин (ХГ). По своему строению и биологическому действию ХГ очень сходен с лютеинизирующим гормоном аденогипофиза. При диссоциации ХГ образуются две субъединицы (а и (3). Наиболее точно функцию плаценты отражает р-ХГ. ХГ в крови матери обнаруживают на ранних стадиях беременности, максимальные концентрации этого гормона отмечаются в 8—10 нед беременности (рис. 3.11, б). В ранние сроки беременности ХГ стимулирует стероидогенез в желтом теле яичника, во второй мг/мл
5 10 15 20 25 30 35 40 Недели беременности 8 12 16 20 24 28 32 36 40 Недели беременности Рис. 3.11. Содержание плацентарного лактогена — ПЛ (а) и хорионического гона-дотропина — ХГ (б) в крови во время беременности. половине — синтез эстрогенов в плаценте. К плоду ХГ переходит в ограниченном количестве. Полагают, что ХГ участвует в механизмах половой дифференцировки плода. На определении ХГ в крови и моче основаны гормональные тесты на беременность: иммунологическая реакция, реакция Ашгейма — Цондека, гормональная реакция на самцах лягушек и др. (см. Диагностика беременности). Плацента наряду с гипофизом матери и плода продуцирует пролактин. Физиологическая роль плацентарного пролактина сходна с таковой ПЛ гипофиза. Кроме белковых гормонов, плацента синтезирует половые стероидные гормоны (эстрогены, прогестерон, кортизол). Эстрогены (эстрадиол, эстрон, эстриол) продуцируются плацентой в возрастающем количестве, при этом наиболее высокие концентрации этих гормонов наблюдаются перед родами (рис. 3.12). Около 90% эстрогенов плаценты представлены эстриолом. Его содержание служит отражением не только функции плаценты, но и состояния плода. Дело в том, что эстриол в плаценте образуется из андрогенов надпочечников плода, поэтому концентрация эстриола в крови матери отражает состояние как плода, так и плаценты. Эти особенности продукции эстриола легли в основу эндокринной теории о фетоплацентарной системе. Прогрессирующим увеличением концентрации во время беременности характеризуется также эстрадиол. Многие авторы считают, что именно этому гормону принадлежит решающее значение в подготовке организма беременной к родам. Важное место в эндокринной функции плаценты принадлежит синтезу прогестерона (рис. 3.13). Продукция этого гормона начинается с ранних
сроков беременности, однако в течение первых 3 мес основная роль в синтезе прогестерона принадлежит желтому телу и лишь затем эту роль берет на себя плацента. Из плаценты прогестерон поступает в основном в кровоток матери и в значительно меньшей степени в кровоток плода.
В плаценте вырабатывается глю-кокортикоидный стероид кортизол. Этот гормон также продуцируется в надпочечниках плода, поэтому концентрация кортизола в крови матери отражает состояние как плода, так и плаценты (фетоплацентарной системы). До настоящего времени открытым остается вопрос о продукции АКТГ и ТТГ плацентой.
Иммунная система плаценты. Плацента представляет собой своеобразный иммунный барьер, разделяющий два генетически чужеродных организма (мать и плод), поэтому при физиологически протекающей беременности иммунного конфликта между организмами матери и плода не возникает. Отсутствие иммунологического конфликта между организмами матери и плода обусловлено следующими механизмами: — отсутствие или незрелость антигенных свойств плода; — наличие иммунного барьера между матерью и плодом (плацента); — иммунологические особенности организма матери во время беремен Барьерная функция плаценты. Понятие "плацентарный барьер" включает в себя следующие гистологические образования: синцитиотрофоб-ласт, цитотрофобласт, слой мезенхимальных клеток (строма ворсин) и эндотелий плодового капилляра. Плацентарный барьер в какой-то степени можно уподобить гематоэнцефалическому барьеру, который регулирует проникновение различных веществ из крови в спинномозговую жидкость. Однако в отличие от гематоэнцефалического барьера, избирательная проницаемость которого характеризуется переходом различных веществ только в одном направлении (кровь — цереброспинальная жидкость), плацентарный барьер регулирует переход веществ и в обратном направлении, т.е. от плода к матери. Трансплацентарный переход веществ, постоянно находящихся в крови матери и попавших в нее случайно, подчиняется разным законам. Переход от матери к плоду химических соединений, постоянно присутствующих в крови матери (кислород, белки, липиды, углеводы, витамины, микроэлементы и др.), регулируется достаточно точными механизмами, в результате чего одни вещества содержатся в крови матери в более высоких концент-
12 16 20 24 28 Недели беременности Рис. 3.13. Содержание прогестерона в крови во время беременности. а — продукция прогестерона в начале беременности (5—7 нед); б — продукция этого гормона с 12-й по 40-ю неделю беременности. Пунктирная линия — динамика концентрации прогестерона плацентарного происхождения, сплошная линия — продукция этого гормона надпочечниками матери. рациях, чем в крови плода, и наоборот. По отношению к веществам, случайно попавшим в материнский организм (агенты химического производства, лекарственные препараты и т.д.), барьерные функции плаценты выражены в значительно меньшей степени. Проницаемость плаценты непостоянна. При физиологической беременности проницаемость плацентарного барьера прогрессивно увеличивается вплоть до 32—35-й недели беременности, а затем несколько снижается. Это обусловлено особенностями строения плаценты в различные сроки беременности, а также потребностями плода в тех или иных химических соединениях. Офаниченные барьерные функции плаценты в отношении химических веществ, случайно попавших в организм матери, проявляются в том, что через плаценту сравнительно легко переходят токсичные продукты химического производства, большинство лекарственных препаратов, никотин, алкоголь, пестициды, возбудители инфекций и т.д. Это создает реальную опасность для неблагоприятного действия этих агентов на эмбрион и плод. Барьерные функции плаценты наиболее полно проявляются только в физиологических условиях, т.е. при неосложненном течении беременности. Под воздействием патогенных факторов (микроорганизмы и их токсины, сенсибилизация организма матери, действие алкоголя, никотина, наркотиков) барьерная функция плаценты нарушается, и она становится проницаемой даже для таких веществ, которые в обычных физиологических условиях через нее переходят в ограниченном количестве. 3.2.2. Околоплодные воды Околоплодные воды, или амниотическая жидкость, являются биологически активной средой, окружающей плод. На протяжении всей беременности околоплодные воды выполняют самые разнообразные функции, обеспечивая нормальное функционирование системы мать—плацента—плод. Амниотический мешок появляется на 8-й неделе беременности как производное эмбриобласта. В дальнейшем по мере роста и развития плода происходит прогрессивное увеличение объема амниотической полости за счет накопления в ней околоплодных вод. Амниотическая жидкость в основном представляет собой фильтрат плазмы крови матери. В ее образовании важная роль принадлежит также секрету амниотического эпителия. На более поздних стадиях внутриутробного развития в продукции амниотической жидкости принимают участие почки и легочная ткань плода. Объем околоплодных вод зависит от срока беременности. Нарастание объема происходит неравномерно. Так, в 10 нед беременности объем амниотической жидкости составляет в среднем 30 мл, в 13—14 нед— 100 мл, в 18 нед — 400 мл и т.д. Максимальный объем отмечается к 37—38 нед беременности, в среднем составляя 1000—1500 мл. К концу беременности количество вод может уменьшиться до 800 мл. При перенашивании беременности (41—42 нед) наблюдается уменьшение объема амниотической жидкости (менее 800 мл). Околоплодные воды характеризуются высокой скоростью обмена. При доношенной беременности в течение 1 ч обменивается около 500 мл вод. Полный обмен околоплодных вод совершается в среднем за 3 ч. В процессе обмена '/з амниотической жидкости проходит через плод, который заглатывает приблизительно около 20 мл вод в 1 ч. В III триместре беременности в результате дыхательных движений плода через его легкие диффундирует 600—800 мл жидкости в сутки. До 24 нед беременности обмен амниотической жидкости осуществляется также через кожные покровы плода, а позже, когда происходит ороговение эпидермиса, кожа плода становится почти непроницаемой для жидкой среды. Плод не только поглощает окружающую его жидкую среду, но и сам является источником ее образования. Доказано, что в конце беременности плод продуцирует около 600—800 мл мочи в сутки. Моча плода является важной составной частью амниотической жидкости. Обмен околоплодных вод совершается через амнион и хорион. Наряду с этим важная роль в обмене вод принадлежит так называемому парапла-центарному пути, т.е. через внеплацентарную часть плодных оболочек. В начале беременности околоплодные воды представляют собой бесцветную прозрачную жидкость, которая в дальнейшем изменяет свой вид и свойства. Из прозрачной она становится мутноватой вследствие попадания в нее отделяемого сальных желез кожи плода, пушковых волосков, чешуек десквамированного эпителия, капелек жира и некоторых других веществ. С химической точки зрения околоплодные воды представляют собой коллоидный раствор сложного химического состава. Кислотно-основный состав амниотической жидкости изменяется в динамике беременности. Следует отметить, что рН амниотической жидкости коррелирует с рН крови плода. В околоплодных водах в растворенном виде содержатся кислород и СО2, в них имеются все электролиты, которые присутствуют в крови матери и плода. В амниотической жидкости также обнаружены белки, липиды, углеводы, гормоны, ферменты, разнообразные биологически активные вещества, витамины. Важное диагностическое значение имеет обнаружение в амниотической жидкости фосфолипидов, которые входят в состав сурфактанта. Для физиологически протекающей доношенной беременности характерным является оптимальное соотношение между концентрацией в водах лецитина и сфингомиелина, равное 2 (концентрация лецитина в 2 раза выше, чем концентрация сфингомиелина). Такое соотношение этих химических агентов характерно для плода, имеющего зрелые легкие. В этих условиях они легко расправляются при первом внеутробном вдохе, обеспечивая тем самым становление легочного дыхания. Важное диагностическое значение имеет также определение концентрации а-фетопротеина в амниотической жидкости. Этот белок вырабатывается в печени плода, а затем вместе с мочой попадает в околоплодные воды. Высокая концентрация этого белка свидетельствует об аномалиях развития плода, главным образом со стороны нервной системы. Наряду с этим известное диагностическое значение имеет определение в околоплодных водах содержания креатинина, которое отражает степень зрелости почек плода. В околоплодных водах имеются факторы, влияющие на свертывающую систему крови. К ним относятся тромбопластин, фибринолизин, а также факторы X и XIII. В целом амниотическая жидкость обладает относительно высокими коагулирующими свойствами. Околоплодные воды выполняют и важную механическую функцию. Они создают условия для осуществления свободных движений плода, защищают организм плода от неблагоприятных внешних воздействий, предохраняют пуповину от сдавления между телом плода и стенками матки. Плодный пузырь способствует физиологическому течению первого периода родов. 3.2.3. Пупочный канатик и послед Пупочный канатик (пуповина). Формируется из амниотической ножки, соединяющей зародыш с амнионом и хорионом. В амниотическую ножку из энтодермы задней кишки зародыша врастает аллантоис, несущий фетальные сосуды. В состав зачатка пуповины входят остатки желточного протока и желточного мешка. На III месяце внутриутробного развития желточный мешок перестает функционировать как орган кроветворения и кровообращения, редуцируется и остается в виде небольшого кистозного образования у основания пуповины. Аллантоис полностью исчезает на V месяце внутриутробной жизни. На ранних стадиях онтогенеза пуповина содержит 2 артерии и 2 вены. В дальнейшем обе вены сливаются в одну. По вене пуповины течет артериальная кровь от плаценты к плоду, по артериям — венозная кровь от плода к плаценте. Сосуды пуповины имеют извилистый ход, поэтому пупочный канатик как бы скручен по длине. Сосуды пуповины окружены студенистым веществом (вартонов студень), которое содержит большое количество гиалуроновой кислоты. Клеточные элементы представлены фибробластами, тучными клетками, гистиоцитами и др. Стенки артерий и вены пуповины имеют различную проницаемость, что обеспечивает особенности обмена веществ. Вартонов студень обеспечивает упругость пупочного канатика. Он не только фиксирует сосуды пуповины и предохраняет их от сдавления и травмы, но и играет как бы роль vasa vasorum, обеспечивая питание сосудистой стенки, а также осуществляет обмен веществ между кровью плода и амниотической жидкостью. Вдоль сосудов пуповины располагаются нервные стволы и нервные клетки, поэтому сдавление пупочного канатика опасно не только с точки зрения нарушения гемодинамики плода, но и в плане возникновения отрицательных нейрогенных реакций. Имеется несколько вариантов прикрепления пуповины к плаценте. В одних случаях она прикрепляется в центре плаценты {центральное прикрепление), в других — сбоку (боковое прикрепление). Иногда пуповина прикрепляется к плодным оболочкам, не доходя до самой плаценты (оболочечное прикрепление пуповины). В этих случаях сосуды пуповины подходят к плаценте между плодными оболочками. Длина и толщина пуповины изменяются в процессе внутриутробного развития. При доношенной беременности длина пуповины в среднем соответствует длине плода (50 см). Чрезмерно короткая (35—40 см) и очень длинная пуповина могут представлять опасность для плода. Послед. Послед состоит из плаценты, плодных оболочек и пуповины. Послед изгоняется в третьем периоде родов после рождения ребенка. Дата добавления: 2014-11-24 | Просмотры: 1887 | Нарушение авторских прав |
 16
16
