 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
АСИНКЛИТИЧЕСКИЕ ВСТАВЛЕНИЯ ГОЛОВКИ. Под асинклитическим вставлением головки подразумевают отклонение стреловидного шва от линии, проходящей на одинаковом расстоянии от лобка и крестцового мысаПод асинклитическим вставлением головки подразумевают отклонение стреловидного шва от линии, проходящей на одинаковом расстоянии от лобка и крестцового мыса (промонтория) либо кпереди, либо кзади. Если сагиттальный шов оказывается ближе к мысу, то вставляется передняя теменная кость — образуется передний, или негелевский, асинклитизм (переднетемен-ное вставление головки). Когда же сагиттальный шов располагается ближе к симфизу, то вставляется задняя теменная кость и образуется задний, или литцмановский, асинклитизм (заднетеменное вставление головки). Передне-теменной асинклитизм бывает при узких, главным образом плоских тазах. Возникновению асинклитизма способствуют также следующие факторы: дряблая брюшная стенка (отвислый живот), выпадение ручки рядом с головкой и другие отклонения в механизме родов. Умеренный передний асинклитизм, являясь приспособительным явлением, благоприятствует прохождению головки через суженный вход плоского таза. ▲ Заднетеменной асинклитизм всегда относится к патологическому, а не к приспособительному вставлению. Выраженное асинклитическое вставление головки является патологическим и затрудняет течение родов. Иногда стреловидный шов при переднем асинклитизме определяется у симфиза, а при заднем — под лоном. В тяжелых случаях асинклитизма прощупывается даже ухо. Диагноз асинклитического вставления устанавливают при влагалищном исследовании. При этом руководствуются тем, что стреловидный шов отклонен от оси таза в сторону симфиза или крестца и устойчиво сохраняет такое положение. Прогноз родов при переднем асинклитизме благоприятен в случае нерезко выраженного несоответствия между размерами таза роженицы и головки плода. Тем не менее даже при этом головка подвергается сильной конфигурации, приобретая косую форму с явлениями вдавливания в костях черепа. Под влиянием сильной родовой деятельности предлежащая теменная кость все глубже внедряется в таз и только после этого опускается другая теменная кость, задержавшаяся у мыса. Задний асинклитизм чаще является следствием родов при общесужен-ном плоском и плоскорахитическом тазах. Первой вставляется заднетемен-ная кость в поперечном размере. При боковом сгибании головки плода стреловидный шов отклоняется к симфизу. Головка вставляется в состоянии легкого разгибания. Выраженная степень переднего и особенно заднего асинклитизма является показанием к кесареву сечению. 17.6.1. Высокое прямое стояние головки В некоторых случаях головка вступает в таз таким образом, что стреловидный шов совпадает с прямым размером входа таза. Такое отклонение от нормального механизма родов называется высоким прямым стоянием головки. При этом затылок может быть обращен к симфизу или крестцу. Если затылок обращен кпереди, образуется передний вид высокого прямого стояния головки, если же затылок повернут кзади, образуется задний вид высокого прямого стояния головки. Возникновению высокого прямого стояния головки в значительной мере способствуют узкий таз, поперечное сужение таза, понижение тонуса матки и брюшной стенки. Высокое прямое стояние стреловидного шва может быть приспособительным механизмом при поперечносуженном тазе, если у него увеличен прямой размер входа в малый таз. Во всех остальных случаях оно свидетельствует о нарушении механизма родов, требующего операции кесарева сечения. При переднем виде высокого прямого стояния головки прогноз значительно лучше, чем при заднем, так как головка максимально сгибается и проходит в таком виде через все плоскости таза. Дойдя до дна таза, головка упирается подзатылочной областью в симфиз и разгибается (прорезывается). Задний вид высокого прямого стояния головки. Если размер головки плода невелик, таз нормальный и родовая деятельность энергичная, головка в таком состоянии опускается в таз. В полости таза может произойти поворот головки на 180°, и она прорезывается в переднем виде. Если же поворот не совершится, головка прорезывается в заднем виде. При заднем виде высокого прямого стояния головки самостоятельные роды бывают редко. В большинстве случаев приходится прибегать к оперативному родоразрешению (кесарево сечение, наложение щипцов, краниотомия). 17.6.2. Низкое поперечное стояние головки Низким поперечным стоянием головки называется такое отклонение механизма родов от нормы, при котором внутренний поворот головки не совершается и ее стреловидный шов оказывается в поперечном размере выхода малого таза. Низкое поперечное стояние головки чаще всего возникает при суженном тазе, особенно при простом плоском. Определенное значение при этом имеет расслабление мышц тазового дна. Низкое поперечное стояние головки, являясь аномалией механизма родов, нарушает процесс изгнания плода, так как головка, остановившись стреловидным швом в поперечном размере выхода таза, прорезаться не может. Прорезывание головки может произойти только после ее поворота, когда стреловидный шов перейдет из поперечного в прямой размер выхода таза. Однако такой поворот возможен только при сильной и продолжительной родовой деятельности, а также при условии, что таз не имеет значительного сужения. Если поворот не произойдет, возникают осложнения, являющиеся серьезной угрозой матери и плоду (сдавление и омертвение мягких тканей родовых путей и мочевого пузыря, восходящая инфекция, разрыв матки, гипоксия плода). Роды необходимо закончить наложением акушерских щипцов. Если плод погиб, производят краниотомию.
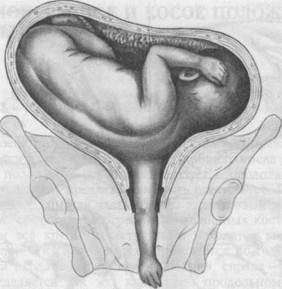
ПОПЕРЕЧНОЕ И КОСОЕ ПОЛОЖЕНИЯ ПЛОДА Поперечное и косое положения плода относятся к неправильным положениям и встречаются в среднем в 0,5—0,7 % от общего числа родов. В отличие от продольного положения ось плода образует с продольной осью матки прямой или острый угол, предлежащая часть отсутствует. При косом положении плода наиболее низкая часть (голова или тазовый конец) располагается ниже линии, соединяющей гребни подвздошных костей. При поперечном положении все крупные части плода находятся выше этой линии. Позиция плода при этих положениях определяется по головке. При расположении головки плода слева — первая позиция, справа — вторая позиция. Вид плода определяется так же, как и при продольном положении: по отношению спинки к передней (передний вид) или задней (задний вид) стенке матки. Причины. Поперечное и косое положения плода могут возникнуть в результате следующих причин: 1) чрезмерная подвижность плода: при многоводии, при гипотрофич- 2) ограниченная подвижность плода: при маловодий; крупном плоде, 3) препятствие вставлению головки: предлежание плаценты, узкий таз, 4) аномалии развития матки: двурогая матка, седловидная, перегородка 5) аномалии развития плода: гидроцефалия, анэнцефалия. Диагностика. При осмотре беременной обращают на себя внимание поперечно-овальная или косоовальная форма живота, низкое стояние дна матки. При наружном акушерском исследовании предлежащая часть плода не определяется. Крупные части (головка, тазовый конец) пальпируются в боковых отделах матки (рис. 18.1). При многоплодии и многоводии, напряжении матки определение положения и позиции плода может быть затруднительным. Сердцебиение плода лучше прослушивается в области пупка. При влагалищном исследовании предлежащая часть плода не определяется.
Рис. 18.1. Поперечное положение плода. Наружное акушерское исследование, а— первый прием; б — второй прием; в — третий прием; г — четвертый прием. Большую помощь в диагностике неправильного положения плода оказывает ультразвуковое исследование. После излития околоплодных вод при влагалищном исследовании можно определить плечо или ручку плода, петлю пуповины, иногда пальпируются ребра, позвоночник плода. По подмышечной впадине можно определить, где находится головка плода. Течение беременности и родов. Беременность при поперечных положениях плода может протекать без осложнений. Иногда при повышенной подвижности плода наблюдается частая смена его положения: продольное — поперечное — продольное и т.д. Такое состояние носит название неустойчивого положения. Наиболее характерными осложнениями беременности при поперечном положении плода являются преждевременные роды (25—30 %), которые часто начинаются с дородового излития околоплодных вод ввиду отсутствия внутреннего пояса прилегания. Дородовое излитие околоплодных вод может сопровождаться выпадени-
Рис. 18.2. Поперечное положение плода. Первая позиция, передний вид. Выпадение правой ручки.
Рис. 18.3. Запущенное поперечное поло- Рис. 18.4. Роды в поперечном положении ем мелких частей плода: ручек (рис. 18.2), ножек и петель пуповины. Несвоевременное излитие околоплодных вод способствует инфицированию, а выпадение пуповины — гипоксии плода. Если причиной неправильного положения плода является предлежание плаценты, то возможно кровотечение. Осложнением первого периода родов чаще всего также является несвоевременное (раннее) излитие околоплодных вод по той же причине, что и во время беременности. Длительный безводный промежуток (более 12 ч), как правило, приводит к инфицированию. Интенсивное излитие околоплодных вод в первом периоде родов ограничивает подвижность плода. Потеря подвижности плода при поперечном положении вследствие излития вод и сокращения матки носит название запущенного поперечного положения (рис. 18.3). При этом может наблюдаться выпадение пуповины, ручки, "вколачивание" в малый таз одного из плечиков. Как правило, возникает гипоксия плода вплоть до его гибели, так как в результате усиленного сокращения матки ограничивается кровоснабжение плаценты. При продолжающейся родовой деятельности и отсутствии продвижения плода могут происходить сначала перерастяжение нижнего сегмента матки, а затем и ее разрыв. Разрыв матки при запущенном поперечном положении плода является грозным осложнением для матери, вплоть до ее гибели от кровотечения или сепсиса. Крайне редко роды при поперечном положении плода заканчиваются самопроизвольно в результате самоповорота — versia spontanea в тазовое или головное предлежание, самоизворота — evolutio spontanea или родов сдвоенным телом — conduplicatio corporis (рис. 18.4) при гипотрофичном или недоношенном плоде и при вместительном тазе. При самоизвороте после выхода из-под лобковой дуги плечика, как правило, с ручкой последовательно рождаются ягодицы, ножки, а затем весь плечевой пояс и головка. При родах сдвоенным телом плод складывается в позвоночнике вдвое и в таком состоянии происходит его рождение. Плод при этом, как правило, погибает. Ведение беременности и родов. Учитывая возможность серьезных осложнений при поперечном положении плода для матери и ребенка, необходимо тщательное наблюдение за женщинами в женской консультации, особенно повторнородящими, у которых в 10 раз чаще, чем у первородящих, наблюдается неправильное положение плода, и вероятность дородового излития вод у них больше в связи с тем, что нередко церви-кальный канал может быть несколько приоткрыт (пропускает один палец). Необходимы ограничение физической нагрузки (полупостельный режим), профилактика запоров, рекомендации беременным больше лежать на боку одноименной позиции, а при косом положении — на стороне нижерасположенной крупной части плода. После 35 нед беременности, если положение плода остается поперечным или косым, необходима госпитализация. Возможно исправление положения плода во время беременности (наружный поворот плода). Беременную необходимо предупредить о том, чтобы о начале схваток или излитии околоплодных вод она немедленно сообщила акушерке или врачу. Общепризнано, что оптимальным методом родоразрешения при поперечном или косом положениях плода является кесарево сечение. Наиболее благоприятным временем оперативного родоразрешения является первый период родов. При появлении первых схваток в отдельных случаях происходит изменение положения плода на продольное (самоповорот). До появления родовой деятельности кесарево сечение должно быть проведено при тенденции к перенашиванию, предлежании плаценты, дородовом излитии околоплодных вод, гипоксии плода, рубце на матке, опухолях гениталий (с последующим их удалением). При выпадении мелких частей плода (пуповина, ручка) попытка вправления не только бесполезна, но и вредна, так как способствует инфицированию и увеличивает время до оперативного родоразрешения. Ведение родов через естественные родовые пути возможно лишь при глубоконедоношенном плоде, жизнеспособность которого находится под большим сомнением. Комбинированный поворот плода на ножку при его жизнеспособности используется крайне редко, так как он небезопасен для плода. Производят его в основном при поперечном положении второго плода у роженицы с двойней. При поступлении роженицы с полным раскрытием шейки матки, при живом плоде и небольшой его массе, сохраненной его подвижности (последнее условие бывает крайне редким) возможно проведение комбинированного классического поворота плода на ножку с последующим его извлечением. Прогноз в этом случае для плода неблагоприятный. Если роженица поступает с запущенным поперечным положением и мертвым плодом, показана эмбриотомия под наркозом. При наличии инфекции на фоне длительного безводного промежутка при живом плоде показаны кесарево сечение, удаление матки, дренирование брюшной полости для профилактики развития перитонита и септического состояния, антибактериальная терапия.
РАЗГИБАТЕЛЬНЫЕ ПРЕДЛЕЖАНИЯ ПЛОДА Разгибательные предлежания плода встречаются в 0,5—1,0% случаев всех родов, преимущественно у повторнородящих. Различают 3 степени разгибания головки, что определяет характер ее предлежания. Первая степень разгибания — переднеголовное предлежание (рис. 19.1,а). При этом ведущей точкой является область переднего (большого) родничка, а плоскость большого сегмента проходит через прямой размер, диаметр которого 12 см. Вторая степень разгибания — лобное предлежание (рис. 19.1,6). Ведущая точка — надбровье, плоскость большого сегмента проходит через большой косой размер — 13 см. Третья степень разгибания — лицевое предлежание (рис. 19.1,в). Ведущей точкой является подбородок, плоскость большого сегмента проходит через вертикальный размер — 9,5 см. Самым неблагоприятным предлежанием является лобное. Между этими тремя основными степенями разгибания головки существуют промежуточные переходные состояния. Каждая из степеней разгибания головки является в то же время и переходной и, следовательно, временным состоянием. Так, переднеголовное предлежание может превратиться или в затылочное — при сгибании головки в дальнейшем течении родов, или в лобное — при ее разгибании. Лишь в отдельных, довольно редких случаях та или другая степень разгибания как бы стабилизируется, и головка проходит через родовой канал в одном из вариантов предлежания. Разгибательные предлежания головки возникают иногда еще до родов. Обычно практического значения они не имеют и с началом родов устраняются самопроизвольно. Лишь в крайне редких случаях при большом зобе или обширной кистовидной гигроме шеи плода, равно как и при крупных подслизистых миомах матки, разгибательное состояние плода, возникшее во время беременности, может сохраниться и во время родов. В большинстве же случаев разгибательные состояния головки возникают во время родов. Факторами, способствующими возникновению разгибательных предле-жаний, являются следующие: многоводие, маловодие, гипотрофия и недоношенный плод, снижение тонуса и некоординированные сокращения матки, крупный плод, узкий таз (особенно плоский), предлежание плаценты, аномалии развития матки и плода. Лобное и лицевое предлежания могут быть при опухолях шеи или при неоднократном обвитии пуповины. Механизм родов при разгибательных предлежаниях характеризуется следующими отличительными моментами: первый момент — разгибание голов-
Рис. 19.1. Разгибательные предлежания головки плода, а — переднеголовное; б — лобное; в — лицевое. ки; второй момент — в процессе внутреннего поворота, как правило, образование заднего вида; третий момент — сначала сгибание, потом разгибание. Образование заднего вида при разгибательных предлежаниях обеспечивает возможность использования в процессе родов крестцовой впадины. Дата добавления: 2014-11-24 | Просмотры: 3408 | Нарушение авторских прав |
 Глава 18
Глава 18

 Глава 19
Глава 19

