 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ОБОСНОВАНИЕ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ БОЛЕЗНЕЙ ПАРОДОНТАПародонтит представляет собой разнородную группу инфекционных заболеваний тканей паро- донта, имеющих разные специфические возбудители — неклостридиальные анаэробные бактерии. Согласно классификации ВОЗони объедены в группу так называемых пародонтопатогенных бактерии. Микроорганизмы пародонтопатогенных видов выделяются издесневой борозды не более чем у 6—12% здоровых людей молодого и зрелого воз- раста с помошью ПНР (генодиагностика) и практически не выделяются культуральным (бактериологическим) методом. Это можно расценивать как «здоровое» носительство патогена микроба. Пронести точную грань между «здоровым» носи-тельством патогена и резидентными видами бактерий трудно. В отечественной литературе до последнего времени преобладала точка зрения о полимикробном происхождении пародонтита как смешанной
Actinobaciltusactinomycetemcommitans Рис. 217. Пародонтопатогенные микроорганизмы при разных вилах микроскопии. Верхняя чисть — электронная микроскопия, ув. 20(Юх; средняя часть — светомн микроскопия пол иммерсией, ув, 90х; нижняя член, общий пил колоний на 5 % гемин-агаре и световая микроскопия мазков из колонии, уи. 90х. 190 Глава 14 Обоснование антибактериальной терапии болезней паролонта
ные нарушения параметров клеточного и гуморального иммунитета у пациентов с воспалительными заболеваниями пародонта, причём как системные, так и местные. Основным парадоксом в патогенезе пародонтита остается отсутствие различий в клинической картине, связанной с альтерацией тканей пародонта, и принципиально разными механизмами этой альтерации, которые определяются реактивностью организма человека (рис. 218). Гены иммунного ответа наряду с «нормальной» отвечаемостью иммунной системы на антигены микроорганизмов, могут кодировать «низкую» или «высокую» отвечаемость у разных лиц. Однако в обоих случаях итогом патогенетических процессов становится прогрессирующая альтерация тканей пародонта. У людей с «низкой» отвечаемостью она происходит в результате активизации пародон гепатогенных бактерий и их токсинов, а при «высокой» — из-за аллергических и токсико-аллергических феноменов. И то, и другое сопровождается нарушением микроциркуляции и альтеративными процессами, что в свою очередь создает благоприятные условия для прогрессирования оппортунистической и особенно анаэробной флоры. Возникающий порочный круг обеспечивает подключение следующих аутоиммунных механизмов: —поликлональная активация лимфоцитов с рез —антигенная мимикрия эпитоповантигеновпа-
—срыв толерантности при генетически низком —дефицит функции Т-иитотоксических/суп-
дотоксинон пародонтопатогенных бактерий, — нарушение проиессинга антигенов и их взаимодействия с МНС —2 белками макрофагов и других антигеп-представляюших клеток. Эта концепция подверждается данными о гете рогенности человеческой популяции по генам локу-con HLA DR и DQ, а также генов, кодирующих синтез интерлейкинов.
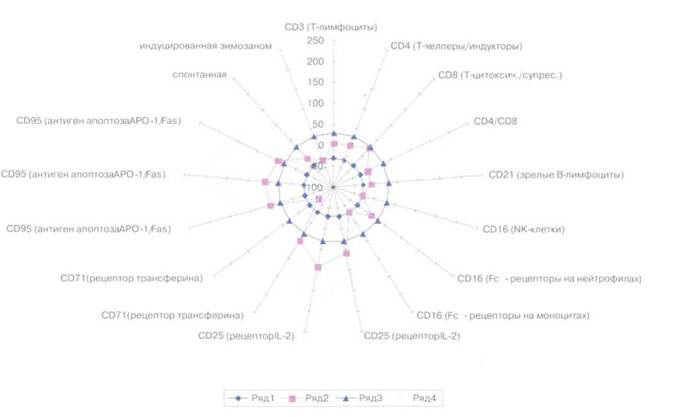
Избыточная продукция Ил-lp* вместо нормального Ил- 1а приводит к активации остеокластов альвеолярной кости и прогрессирующему и практически необратимому разрушению костной основы альвеол зуба. Следовательно, для оценки иммунного статуса больного пародонтитом целесообразно учитывать ряд системных параметров, которые могут характе 14,1 Оценка состояния иммунитета при заболеваниях пародонта 191 ризовать два принципиально различных иммунологических варианта развития пародонтита. При первом иммунологическом варианте (нормальная и повышенная реактивность) параметры основных популяций и субпопуляций Т-лимфоци-тов, В-лимфоцитов, Т-хелперов, Т-цитотоксичес-ких/супрессорных клеток и иммуно-регуляторный индекс (ИРИ) находятся на уровне верхней границы нормы (в относительном выражении). Более существенные отклонения отмечаются у субпопуляций клеток, несущих Fc — рецепторы для иммуноглобулинов (NK-лимфоииты, макрофаги и нейтрофилы с маркером CD16). У больных с такими иммунологическим вариантом развития процесса количество нормальных киллеров обычно находится на уровне нижней границы нормы. Что касается фагоцитирующих клеток — моноцитов и нейтрофилов, на которых выявляется Fc-рецептор, то популяция моноцитов также соответствует нижней границе нормы, а популяция нейтрофилов, напротив, находится на уровне верхней границы нормы. У таких больных более интенсивно происходит фагоцитоз, так как Fc-рецептор для иммуноглобулинов ответствен за активацию фагоцитоза бактериальных клеток, опсони-зированных антителами. Это можно подтвердить при оценке респираторного метаболизма лейкоцитов методом зимозан-стимулированной люми-нол-зависимой хемилюминесценции (показатели спонтанной и индуцированной хемилюминесценции гранулоцитов, как правило, существенно превышают норму). Наиболее выраженные изменения иммуног-раммы наблюдаются в отношении экспрессии рецепторов CD25, CD71 и CD95. Эти субпопуляции лимфоцитов обычно увеличены по сравнению с нормой в 1,5—2 раза и более. Аналогичные изменения отмечены и для фагоцитирующих клеток при высокой реактивности больных. Так, субпопуляция моноцитов с рецепторами CD25 для Ил-2 увеличивается в 1,8 раза по сравнению с нормой. По-видимому, это свидетельствует о повышенной реакции моноцитов на интерлейкиновый сигнал с Т-хелперов при воспалении. Экспрессия CD95 на нейтро-филах и моноцитах также увеличивается примерно в 2 раза по сравнению с нормой. Второй иммунологический вариант развития процесса (с низкой реактивностью) характеризуется распределением основных параметров Т — и В-сис-тем на уровне нижней границы нормы. Только CD 16 субпоиуляция (нормальные киллеры), как правило, существенно увеличивается по сравнению с таковой у здоровых лиц и больных с высокой реактивностью. Существенно ниже уровня нижней границы нормы находятся показатели, фагоцитарной активности, в том числе полученные методом хемилюминесценции лейкоцитов. Параметры экспрессии рецепторов CD25, CD71 и CD95 отличаются от верхней границы нормы не более чем на 50—60% (рис. 219). Только экспрессия CD25 на моноцитах может быть более выражена (примерно в 2 раза выше верхней границы нормы). В большинстве случаев в иммунном статусе пациентов преобладают признаки иммунодефицита
Рис. 218. Развитие пародинтита при разных типах реактивности организма человека 192 Глина 14 Обоснование антибактериальной терапии болезней пародонта Т-системы иммунитета, фагоцитарной активности с дисбалансом рецепторов клеточной кооперации, снижение продукции гуморальных факторов местной защиты. В фазе обострения заболевания наблюдается резкое повышение количеству провоспалитсльных цитокинов и. напротив, снижение противовоспалн- гельных, а в период ремиссии — наоборот. Специальными исследованиями <ПЦР, ИФА) при иболеваниях пародонта, включая начальные проявления гингивита, можно выявить нарушения уровня цитокинов (Ил-1а, Ил-lp, Ил-4, Ил-6, ОНФ и др.) п десневон жидкости, крови десны, экссудате пародонтального кармана и смешанной слюне, и сыворотке венозной крови, а также других местных неспецифических факторов (снижение активности ли- зоцима, бета-лизинов. компонентов комплемента) и снижение секреторного igA в полости рта. При более выраженном иммунодефиците, например, у больных сахарным диабетом или у ВИЧ-инфицированных, хронический пародонтит является неотъемлемой частью клинического симптомокомп- лекса. У больных с низкой реактивностью, помимо ппшчной пародонтопатогенной флоры, в развитии воспаления участвуютактиномицеты.фуюбактерип. спирохеты и стрептококки полости рта. Количество микроорганизмов этих видов резко увеличивается. Нередко аболеваниеу иммунокомпромстированных пациентов протекает в виде кандида-ассоциирован-ного пародонтита либо при прогрессирующем увеличении количества фузобактерий и спирохет (фу-зоспирохетоз). В последнем случае процесс быстро приобретает вид язвенно-некротического гингивита или пародонтита. У больных сахарным диабетом, sa-болеваниями крови и пациентов с онкологическиой патологией из пародонтальных карманов, помимо типичной пародонтопатогенной флоры, выделяются представители семейства кишечных бактерий (протей, клебенелла. кишечная палочка), ацинетобактер и синегнойная палочка. Особенности иммунных процессов в патогенезе пародонтита делают практически неизбежной хро-низанию процесса лаже в случае его острого начала. Более того, гингивит без правильного лечения и соответствующих гигиенических мероприятий очень быстро переходит в пародонтит. Состояние гуморального иммунитета при па- родонтите в целом отражает хроническое рецидивирующее течение процесса. В период обострения хронического пародонтита наблюдается тенденция к увеличению количества сывороточных иммуно-
Рис. 219. Сравнительная характеристика параметров иммунного статуса (рецепторов лейкоцитов) у больных паролонтитом. Ряд I шоровые, нижняя граница нормы: ряд 2 — больные с низкой реактивностью; ряд 3 — иороные. нерхняя граница нормы; ряд 4 — больные с высокой реактивностью 14.3. Методы микробиологической диагностики заболеваний пародонта 193 глобулинов. С помощью ИФА установлено, что количество IgG-AT к основным пародонтопатогенным вилам, а также к Fusobacterium necroforum, Actinomy-ces israelii, A. naeslundii, Streptococcus intermedius, St. sanguis увеличивается в 1,5—2 раза. При развитии кандида-ассоциированного пародонтита всегда отмечается положительная ИФА с полисахаридными антигенами С. albkans. Вместе с тем можно выделить некоторые отличия при описанных выше двух иммунологических вариантах разЕштия заболевания. Так, уровень TgG достоверно повышен по сравнению со здоровыми донорами у больных как с нормальной и высокой реактивностью (22,39±0,94 г/л), так и с низкой (21,74±2,73 г/л). Повышение уровней Ig M и IgA при первом варианте обычно менее значимо, а при втором иммунологическом варианте наблюдается незначительное, но статистически достоверное повышение уровней IgM и IgA по сравнению со здоровыми людьми. Очевидно, это связано с выраженным и длительным раздражением иммунной системы бактериальными агентами, поддерживающими хроническое гнойное воспаление в тканях пародонта. При первом варианте картина более характерна для банального острого воспалительного процесса. 14.2. ОЦЕНКА ЧУВСТВИТЕЛЬНОСТИ МИКРОФЛОРЫ ПАРОДОНТАЛЬНОГО КАРМАНА К АНТИБАКТЕРИАЛЬНЫМ СРЕДСТВАМ Существует мнение, что чувствительность разных видов анаэробов, в том числе пародонтопато-генных, принципиально не различается и для их эра-дикации достаточно применения препаратов группы и.мидазола или антибиотиков-линкосамидов (лин-комицин и клиндамицин). Однако это далеко не так. За последние 10—20 лет накоплено достаточно данных о резистентности отдельных видов пародонтопатогенных бактерий не только к имидазолам и линкомицину, но и к бета-лактамам, тетрациклинам, левомицетину и макро-лидам. Существуют как естественные, так и приобретённые механизмы устойчивости. Изучена резистент-ность более 1600 штаммов облигатно-анаэробных видов, выделенных при воспалительных заболеваниях челюстно-лицевой области и пародонтите в клиниках Москвы с 1985 но 2005 г. Установлено неуклонное увеличение числа резистентных штаммов к классическим препаратам с «противоанаэробным» механизмом действия. По сравнению с 1985 г. возросла (примерно вЗ раза) устойчивость штаммов к «старым» макро-лидным препаратам — эритромицину и особенно к олеандомицину (до 65,0 и 72,5% соответственно). С 25% в 1985 г. до 40% в 2005 г. увеличилось число штаммов, устойчивых к метронидазолу. С 1995 г. отмечен интенсивный рост числа штаммов, устойчивых к тетрациклину. В настоящее время выявляется до 30% устойчивых штаммов. Исследования чувствительности штаммов бактерий in vitro позволили расположить группы хи-миопрепаратов по степени её убывания следующим образом: —антибиотики, для которых чувствительные —препараты, чувствительность к которым со —препараты с соответствующим показателем —препараты с показателем от 30 до 60%: ими- —препараты с показателем ниже 30%: ими 14.3. МЕТОДЫ МИКРОБИОЛОГИЧЕСКОЙ ДИАГНОСТИКИ ЗАБОЛЕВАНИЙ ПАРОДОНТА Поскольку спектр возбудителей пародонтита чрезвычайно разнообразен, а чувствительность к антибиотикам сильно варьирует, своевременное выявление возбудителя и его чувствительности к антибактериальным препаратам имеет первостепенное значение в купировании обострения. Это особенно 194 Глава 14 Обоснование антибактериальной терапии болезней народонта важно при быстро прогрессирующем, агрессивном течении заболевания. Микроскопическое исследование Хотя микроскопическое исследование мало информативно с точки фения этиологии, оно позволяет подтвердить как минимум две позиции: Во-первых, при микроскопии неокрашенной зубной биоплёнки можно установить преобладание нитевидных и подвижных извитых форм над мелкими кокковыми. Во-вторых, В фиксированном препарате при окраске по Граму устанавливается преобладание грамотрииательной флоры, преимуществен но нитевидных, мицелиальных и извитых форм над грампо-ложительными кокковыми (рис. 220). Оба микроскопических признака означают существенное ухудшение гигиенического состояния тканей паролонта и зубного ряда. Это является признаком воспаления пародонта. Бактериологическое исследование Бактериологическое исследование с последующей идентификацией возбудителя и определением его чувствительности к антибиотикам является золотым стандартом в диагностике пародонтита и выяснении его этиологического варианта (рис. 221). Оно обязательно должно быть количественным и выполняться с соблюдением требований анаэробной транспортировки (транспортные системы Стюарта, Эймса, тиогликолевые) и анаэробного кульпжирования (5% кровяной агаре гемином и мснадионом). К сожалению, применение анаэробного культивирования ограничено дороговишой и трудоемкостью исследования и техническими причинами. Для облегчения определения чувствительности анаэробных бактерий к антибиотикам в анаэробных условиях предложена модификация диффузионного метода с использованием кассет отечественного производства — кассетный микрометод. Молекулярно-биологическое исследование В настоящее время не во всех случаях проводят традиционное бактериологическое исследование с применением анаэробного культивирования, которое доступно далеко не всем лечебным учреждениям. Разрабатывают современные скрининговые методы с использованием полимеразной цепной реакции (11 UP- inai мостика). Так, применение ПЦР-системы для выделения пяти основных па-родонтопатогенных видов или грибов кандида (в случае кандида-ассоциированного пародонтита) позволяет быстро определить спектр возбудителей и подобрать антимикробную терапию с учётом рода и вида микробов даже без определения чувствительности (таб. 1). Кроме того, интенсивно разрабатываются П ЦР-системы для выявления генов резистентности (в России уже имеются наборы для определения резистентности к тетрациклину и эритромицину). Показания и перечень основных видов лабораторных микробиологических исследований при заболеваниях пародонта утверждены МЗиСР РФ в 2006г. (таб. 2). Существует стандартный набор транспортных систем в зависимости от вида исследуемого материала и метода диагностики (таб. 3). При установлении диагноза заболевания врач руководствуется основными и дополнительными методами исследования, а микробиологическая диагностика имеет принципиальное значение для назначения лечения. В связи с этим следует выделять: — пародонтит, ассоциированный с A. actinomy- — хронический генерализованный пародон
Рис. 220. Общий вид мазка из пародонтального кармана: преобладание грамотрицательных, нитевидных и спиралевидных форм бактерий (фузобактерии, трепонемы, бактероиды) Рис. 221. Колонии Prevatella intermedia с зонами бета-гечо-III!;(на 5% кровяном гемин-arape (культивирование в анаэ-ростате в течении 5 еут) 14.4. Применение антибактериальных препаратов, иммуномодуляторов и пробиотикоп для лечения пародонтита 195 хетозом, так как фузобактерии обычно устойчивы к «старым» макролидам; —хронический генерализованный пародонтит, —кандида-ассоциированный пародонтит, так 14.4. ПРИМЕНЕНИЕ АНТИБАКТЕРИАЛЬНЫХ ПРЕПАРАТОВ, ИММУНОМОДУЛЯТОРОВ И ПРОБИОТИКОВ ДЛЯ ЛЕЧЕНИЯ ПАРОДОНТИТА При лечении пародонтита необходимо учитывать современные представления о ведущих звеньях его патогенеза. Показания для антимикробной химиотерапии при пародонтите: —обострение хронического генерализованного —проведение открытого кюретажа и лоскутных —проведение любых стоматологических вмеша Обоснованием системного применения антибиотиков при пародонтите является нестойкая и недостаточная санация пародонтальных карманов от пародонтопатогенных видов при использовании только местной антибактериальной терапии. Очевидно, что консервативная терапия должна обязательно включать антибактериальный и имму-номодулируюший компоненты. Большие надежды в последние годы возлагают на бактериальные препараты нормальной флоры — пробиотики. Целенаправленную антибактериальную терапию проводят препаратами, эффективными в отношении анаэробных бактерий. Это антибиотики макролиды и азалиды (рокситромицин, мидеками-цин, кларитромицин, спирамицин, азитромицин), линкомицин и клиндамицин (далацин Ц), докси-циклин, производные имидазола (трихопол, метро-нидазол, флагил, нитазол,тинидазол), местно — ле-вомицетин и тетрациклины, грамицидин С. Перечисленные группы рекомендованы как препараты выбора и могут быть использованы для эмпирической антибиотикотершши (таб. 1) Данные об этиологическом агенте (агентах) или чувствительности ассоциации, выделенной из пародонтальных карманов, позволяет скорректировать этиотропную антибиотикотерапию. «Мягкую» иммуномодулирующуютерапию проводят препаратами, которые одновременно способствуют регенерации тканей и являются метаболическими корректорами (имудоп, л и коп ид, галавит, сангвиритрин, новоиманин и препараты из зверобоя, календулы и пр.). При нарушениях иммуннот статуса в схемылече-ния заболеваний пародонта целесообразно включать: —иммуномодуляторы (имудон, ликопид, га —противовирусные препараты (амиксин, ацик- —противогрибковые препараты (итраконазол, В последние годы иммуномодулирующая активность показана у некотрых антибиотиков группы макролидов (рокситромицин, кларитромицин, спирамицин), цефалоспоринов 3-го поколения (цеф-дизим, цефтриаксон) и грамицидина С (в комплексе с поливинилпирролидоном или декстринами для местного применения). Макролидные антибиотики, которые в стоматологической практике назначают внутрь: — рокситромицин (рулид) по 150 мг 2 раза ровамицин (спирамицин) поЗООмлн. ЕД 3 раза в сутки; —азитромицин (сумамед) по 250мг или 1 раз —ситромицин (рулид) по 0,5 г 2 раза Иммуномодулирующую активность некоторых препаратов (линкомицин, клиндамицин, метрони-дазол) можно увеличить при местном применении в виде полимерных комплексов (адгезивные плёнки диплен-дента с линкомицином, ООО «Норд-Ост», Россия). Весьма эффективно местное применение антисептиков. Однако их действие обычно непродолжительно (3—4 мес) при условии правильного пародонтологического лечения (снятие зубных отложений, хирургическое лечение). С этой целью применяют препараты хлоргсксидина — элюдрил, эльгидиум, пародиум (Франция), корсодил (Вели- 196 Глава 14 Обоснование антибактериальной терапии болезней паролонта кобритания), метрогил-дента (Германия), амидент (Россия)и гекситидина — гексорал(Германия),гива-лекс (Украина). Они отличаются наиболее широким систром антимикробного действия и низкими МПК. В процессе развития пародонтита изменяется качественное и количественное соотношение резидентной флоры в биотопе десны и зубной борозды, что можно расценивать как своеобразный дисбиоз. Увеличивается микробная обсеменённость со сдвигом от преобладания грамположительных кокковых форм к грамотрицательным нитевидным и извитым. Получены обнадёживающие результаты закрепления ремиссии заболевания с помощью различных проби-отиков (лактобактерина, бифидумбактерина и т. п.). Таблица 1. Показания к применению разных схем химиотерапии в зависимости от этиологического агента пародонтита
Таблица 2. Основные виды лабораторных микробиологических исследований при заболеваниях народом га
Показания
Все случаи пародонтита у взрослых, а также при подростковом и юношеском пародонтите с упорным и быстро прогрессирующим течением. Выявление вида пародонтопатогенныхбактерий для подбора антибактериальных препаратов и контроля эффективности их применения через 1—2 недлечения Тяжелые формы генерализованного пародонтита взрослых, плохо поддающиеся лечению. Выявление вида пародоптопатогеплых бактерий для контроля эфективности базового лечения, применения средств профессиональной гигиены или курса антибиотиков, ранней диагностики рецидивов Обследование членов семьи больного, у которого выявлены пародонтопа-тогенные бактерии, особенно A. actinomycetemcomitans, с целью антибактериальной профилактики повторного заражения членов семьи 14.4. Применение антибактериальных препаратов, иммуномодуляторов и пробиотиков для лечения пародонтита 197 Окончание таблицы 2.
Дата добавления: 2015-02-06 | Просмотры: 1981 | Нарушение авторских прав |



 Вид исследования
Вид исследования
 ПЦР-диагностика пародонтита в сочетании с антибиотиког-раммой
ПЦР-диагностика пародонтита в сочетании с антибиотиког-раммой Вид исследования
Вид исследования