|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ВРОЖДЕННЫЙ ГИПОПИТУИТАРИЗМ1. Наследственный A. Патология гена гормона роста 1. Тип IA: (illig-тип). Мутация гена для СТГ, аутосомно-рецессивный тип наследования, ген локализован на длинном плече 17-й хромосомы. 2. Тип 1Б: Мутация гена для СТГ-рилизинг-гормона, аутосомно-рецессивный тип наследования, ген локализован на 20-й хромосоме. 3. Тип II. Аутосомно-доминантный тип наследования. 4. Тип III. Х-сцепленная рецессивная форма наследования. 1. Патология (мутации) гипофизарного транскрипторного фактора-1 (Pit-1); ген локализован на коротком плече 2-й хромосомы. 2. Дефект гена Ргор-1. B.Патология (мутации) СТГ-рилизинг-гормон рецепторного гена ___________________________________ 2 Врожденные пороки развития гипоталамо-гипофизарной системы А. Пороки развития срединной трубки (анэнцефалия, голопрозэнцефалия, септооптическая дисплазия и др.). Б. Пороки развития гипофиза (аплазия, гипоплазия, эктопия) _____________________________________ _________________________ ПРИОБРЕТЕННЫЙ ГИПОПИТУИТАРИЗМ ____________________
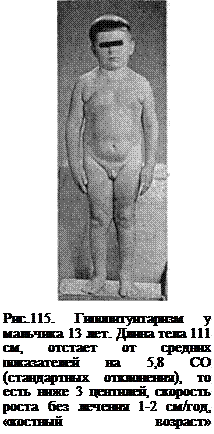
1. Травма (черепно-мозговая травма, в том числе родовая, геморрагический инфаркт, хирургическое повреждение). 2. Опухоли гипоталамуса, гипофиза или других отделов мозга (краниофарингиома, гамартрома, нейрофиброма, герминома, глиома зрительного нерва, аденома гипофиза и др.). 3. Инфильтративные и инфекционные заболевания мозга (гистиоцитоз X, саркоидоз, гемохроматоз, туберкулез, токсоплазмоз, вирусный или бактериальный менингит, энцефалит, аутоиммунный гипофизит и др.). 4. Облучение головы и шеи (лейкоз, опухоли глаз, уха и др.). 5. Последствия химиотерапии. Патогенез Недостаточность СТГ приводит к снижению синтеза в печени, почках и других органах соматомедина С или инсулиноподобного фактора роста I (ИРФ I), который непосредственно стимулирует синтез белка и деление хрящевых клеток, рост соединительной ткани, связок, суставов, кожи, недифференцированных клеток крови, периферических нервов и др. В результате резко задерживается рост скелета, мышц, внутренних органов, снижается их функция. Снижается утилизация глюкозы, тормозится липолиз, глюконеоге-нез. Снижение секреции гонадотропинов, ТТГ, АКТГ или соответствующих рилизинг-гормонов приводит к снижению функции щитовидной железы, надпочечников, гонад. Клиника. Клиника врожденного гипопитуитаризма в раннем возрасте не специфична. Родители, как правило, среднего роста, но в части семей есть низкорослые родственники или больные с гипопитуитаризмом. Рост ребенка при рождении обычно средний, иногда умеренно задержан. У мальчиков могут быть уменьшены размеры полового члена, а у девочек — гипоплазия малых половых губ. В периоде новорожденности характерны апноэ, судороги, гипотония, гипогликемии, пролонгированная желтуха. Скорость роста у детей при выраженной недостаточности СТГ обычно ниже 3 центилей и не превышает 2-3 см в год, но при частичном дефиците гормона может соответствовать нижней границе нормы, поэтому точнее оценить этот показатель следует по таблицам. Коэффициент стандартного отклонения скорости роста при недостаточности СТГ чаще — 3 и ниже. Существенное отставание длины тела и скорости роста диагностируют обычно через 2-3 года от начала заболевания, то есть при врожденном гипопитуитаризме задержка роста становится очевидной через несколько лет после рождения, хотя снижение скорости роста выявляют раньше. Типичным является отставание «костного возраста» от паспортного и соответствие «возрасту по длине тела». Задержку роста приблизительно у половины детей замечают к концу первого года жизни, у остальных — к 2-4-летнему возрасту. Больные жалуются на зябкость, снижение мышечной силы, головные боли, особенно по утрам, сниженный аппетит. При абсолютном дефиците СТГ ребенок имеет типичный внешний вид: голова круглая, лицо короткое и широкое (рис. 115). Задержано закрытие родничков черепа иногда до 2-3 лет. Лобная кость выступает вперед, корень носа седловидной формы, западает, нос маленький, резко выражены носогубные складки. Нижняя челюсть и подбородок недоразвиты, задерживается прорезывание зубов. Шея короткая, голос высокий, маленькие кисти и стопы. Телосложение инфантильное, кожа суховатая, дряблая, с желтоватым оттенком. Подкожный жировой слой часто развит избыточно, особенно у детей старшего возраста, распределен по женскому типу. Мышцы развиты слабо. АД с тенденцией к снижению, при стрессовых ситуациях возможны обмороки. Гонады и наружные гениталии уменьшены, вторичные по
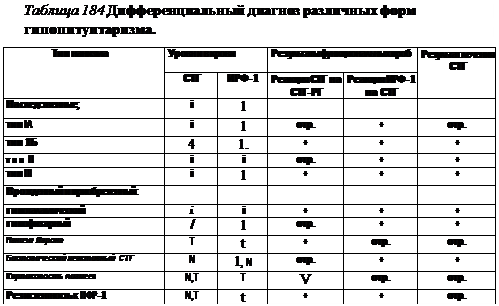
ловые признаки в пубертатном возрасте отсутствуют. У половины больных по утрам бывают гипогликемии с умеренными или значительными, вплоть до судорог, клиническими симптомами. Больные имеют нормальный интеллект, но обладают замкнутым, стеснительным или агрессивным характером. У части больных могут отмечаться симптомы надпочечниковой недостаточности и гипотиреоза, но иногда они проявляются лишь в стрессовых ситуациях. При частичном дефиците СТГ степень отставания в росте и выраженность остальных симптомов заболевания могут быть умеренными. Гипопитуитаризм вследствие врожденной аплазии или гипоплазии гипофиза часто сочетается с пороками лица и головы: анэнцефалией, циклопией, орбитальным гипер-телоризмом, септооптической дисплазией, единственным центральным резцом верхней челюсти, расщеплением надгортанника, расщелиной губы или неба, недостаточностью диафрагмы турецкого седла. У этих больных, как правило, бывает внутриут- робная задержка роста и скорость роста снижена с первых месяцев жизни, имеются множественные стигмы дисэмб-риогенеза, иногда — задержка психомоторного развития. Приобретенные формы гипофункции гипофиза развиваются в любом возрасте, чаще в периоде новорожденное™, и тогда ведущим симптомом может быть неонатальная гипогликемия. Длина тела ребенка при рождении средняя и низко рослость выявляют через 1-2 года после начала заболевания. Сохраняются инфантильные пропорции тела, возникает астения, снижаются прибавки массы тела, повышается чувствительность к холоду. Половое созревание не наступает, а если уже началось — регрессирует. Иногда появляются симптомы несахарного диабета. Если причина заболевания — опухоль, нарастают неврологические симптомы: головная боль, рвота, нарушение зрения, сна. Примерно у половины детей задержка роста предшествует появлению неврологических расстройств. Диагноз. Диагноз гипопитуитаризма основан на анализе анамнестических и клинических данных. Задержка роста более 3 СО (ниже 3 центиля) со значительным, пропорциональным степени низкорослости, отставанием «костного возраста», особенно в сочетании с аномалиями развития средней части лица с большой вероятностью указывают на гипопитуитаризм. Определение СТГ в крови натощак, как и в любой случайной пробе крови, диагностического значения не имеет. В соответствии с современными требованиями, диагноз гипопитуитаризма должен быть подтвержден при помощи минимум двух медикаментозных тестов — с инсулином, клонидином, дофамином, аргинином или других (см. Лабораторная диагностика и функциональные пробы в детской эндокринологии /ред. Н. П. Шабалов.— СПб.: Спец. лит. — 1996.). В оценке результатов медикаментозных стимуляционных тестов принято придерживаться следующих нормативов: соматотропная недостаточность считается доказанной, если ни в одной из проб крови в ходе двух стимуляционных тестов уровень СТГ не превышает 7,0 нг/мл. Показатели от 7 до 10 нг/мл принято считать сомнительными или свидетельствующими о частичной недостаточности СТГ и требующими перепроверки, а уровень СТГ в любой пробе крови 10 нг/мл и выше исключает соматотропную недостаточность. Исследование базальных уровней ИРФ-I и ИРФСБ-3 в крови, особенно у детей старше 5 лет, можно использовать в амбулаторных условиях в качестве критерия для отбора детей с подозрением на соматотропную недостаточность для проведения стимуляционных тестов. Учитывая довольно высокую вероятность сочетания соматотропной недостаточности и дефицита других тропных гормонов гипофиза, исследуют ба-зальные уровни ТТГ, свободного Т4 (или общих Т3 и Т4), ПРЛ, АКТГ, корти-зола, а у детей пубертатного возраста — ЛГ, ФСГ и половых гормонов в крови. Следует помнить, что при некомпенсированном гипотиреозе и гипогонадиз-ме (у подростков) возможно выявление сниженных уровней СТГ и в отсутствие гипопитуитаризма, поэтому перед проведением функциональных проб рекомендуют начать заместительную терапию соответствующими гормонами. Заключительный этап диагностики гипопитуитаризма проводят в специализированном эндокринологическом стационаре. Дифференциально-диагностические критерии различных форм соматотропной недостаточности и нечувствительности к СТГ приведены в табл. 184. Рутинные методы исследования недостаточны для диагностики гипопитуитаризма, хотя их используют как вспомогательные. При дефиците СТГ обычно выявляют гиперхолестеринемию, гиперлипидемию, анемию, гипогликемию натощак, снижение суточной экскреции 17-КС и 17-ОКС с мочой. Рентгенологически длинные кости скелета тонкие, слабо минерализованы, поздно появляются центры окостенения («костный возраст» отстает от паспортного). Только в редких случаях гипопитуитаризма, вызванного деструктивным процессом, на краниограммах можно увидеть расширение турецкого седла, эрозию его стенок, супра- или интраселлярно расположенные кальцификаты. Чаще даже при наличии объемного образования или деструкции мозга рент генологически нарушений выявить не удается. Поэтому в план обследования больного, особенно если причина гипопитуитаризма не ясна, обязательно включают MP-томографию мозга, позволяющую выявить опухоли, инфильт-ративные образования, пороки развития и другую патологию гипофиза и гипоталамуса. Дифференциальный диагноз Дифференциальный диагноз гипопитуитаризма проводят с многочислен- Лечение. Заместительную терапию гормоном роста, полученным на основе ДНК-рекомбинантной технологии (Humatrope фирмы Lilly, США, Genotropin фирмы Pharmacia, Швеция, Saizen фирмы Serono, Швейцария, Norditropin фирмы Novo-Nordisk, Дания), проводят при доказанной недостаточности СТГ с момента подтверждения диагноза в дозе 0,07-0,1 ЕД/кг в сутки (0,5-0,7 МЕ/кг в неделю), вводя препарат ежедневно или 6 раз в неделю подкожно, длительно, до закрытия зон роста или достижения социально приемлемого роста. В настоящее время показана целесообразность пожизненного лечения препаратами соматотропина, однако высокая стоимость препаратов ограничивает возможность их длительного использования. Больным с интракраниальными опухолями терапию начинают после нейрохирургического или лучевого лечения. Препараты соматотропина противопоказаны при злокачественных новообразованиях, прогрессирующем росте интракраниальных опухолей. Таблица 185 Дифференциальный диагноз основных форм задержки роста.
Примечание: СДЭ — стигмы дизэмбриогенеза.
Около 5% больных рефрактерны к лечению вследствие образования антител или низкой чувствительности к препаратам СТГ. В этих случаях возможно использование препаратов соматомедина. При доказанной недостаточности соматолиберина можно использовать соматотропин-рилизинг-гормон методом пульсирующего введения каждые 3 ч. При недостаточности ТТГ назначают тиреоидные гормоны в полных заместительных дозах. Наличие надпочечниковой недостаточности вследствие дефицита АКТГ — показание для назначения кортизона в дозе не более 10-15 мг/м2 в сутки. Заместительную терапию половыми гормонами начинают обычно при костном возрасте более 12 лет. Лечение любыми гормонами при необходимости проводят пожизненно. Симптоматическая терапия (анаболические стероиды, нестероидные ана-болизанты, витамины курсами) показана при отсутствии эффекта заместительной терапии. Прогноз Прогноз у большей части больных при рано начатом (до 5-7 лет) и правильно проводимом лечении вполне благоприятный — дети достигают среднего роста 160-175 см. Однако им целесообразно проводить пожизненную гормональную заместительную терапию, позволяющую компенсировать нарушения обмена и добиться улучшения качества жизни. При начале лечения после 10-12 лет, а также отсутствии регулярной заместительной терапии, часто не удается достичь социально приемлемого роста. Прогноз для жизни становится серьезным при наличии интракраниаяьных опухолей.
Несахарный диабет. Несахарный диабет характеризуется полиурией и полидипсией в результате недостаточности антидиуретического гормона гипофиза (АДГ, ва-зопрессина) или сниженной чувствительности почечных канальцев к нему. Этиология Несахарный диабет развивается при поражении любого генеза супраопти-ческих, паравентрикулярных ядер гипоталамуса, нейрогипофизарного тракта или воронки гипофиза. Поражение задней доли гипофиза может сопровождаться транзиторным несахарным диабетом. В 75-80% случаев причиной несахарного диабета являются опухоли, локализующиеся над турецким седлом (краниофарингиомы, глиомы). Ретикулогистиоцитоз X (ксантоматоз) у 25-50% больных сопровождается несахарным диабетом. Более редкие причины — энцефалит, туберкулезный менингит, травма, особенно перелом основания черепа, поражение электрическим током, переохлаждение. Ввиду неизбирательности поражения, несахарный диабет редко бывает изолированным, чаще сочетается с другими эндокринными нарушениями (гипопитуита-ризмом, гигантизмом, адипозо-генитальной дистрофией, преждевременным половым развитием). Известны наследственные (аутосомно-доминантная и сцепленная с Х-хро-мосомой) формы, обусловленные дефектом или отсутствием гена АДГ, DIDMOAD-синдром (сахарный диабет, несахарный диабет, атрофия зрительных и слуховых нервов). Заболевание может проявляться в периоде новорожденное™ у детей, перенесших тяжелую гипоксию, при внутрижелудочковых кровоизлияниях, менингитах, вызванных 6-гемолитическим стрептококком группы В, листериозном сепсисе. У У4-'/5 больных причина несахарного диабета остается неизвестной (иди-опатический несахарный диабет), однако у половины из них обнаруживают антитела к мембране АДГ-секретирующих клеток, что дает основание предполагать иммунный генез заболевания. Нефрогенный несахарный диабет развивается вследствие нечувствительности почечных канальцев к АДГ. В детском возрасте чаще встречаются врожденные формы с аутосомно-рецессивным или сцепленным с Х-хромосомой типом наследования, реже — приобретенные при тяжелых хронических заболеваниях почек. Патогенез Недостаточность АДГ приводит к полиурии с низкой относительной плотностью мочи, повышению осмолярности плазмы, полидипсии. При лишении воды в течение нескольких часов может развиваться гиперосмолярная дегидратация. Клиника. Заболевание, проявившееся в раннем возрасте, характеризуется полиури-ей и жаждой, которые часто остаются незамеченными. На первый план выступают симптомы, появляющиеся после перерыва в кормлении либо более или менее длительного лишения воды: беспокойство, гипертермия, рвота, судороги, коллапс, быстрая потеря массы тела. Ребенок плохо растет, имеет низкие прибавки массы тела, отстает в психомоторном развитии. Для более старших детей типичны невыносимая жажда, энурез, анорек-сия, отставание в массе тела, сухость кожи. Дегидратация возникает только при намеренном лишении воды в течение нескольких часов. Характерны психические и эмоциональные нарушения: головные боли, раздражительность, плаксивость, эмоциональная лабильность. Если заболевание вызвано опухолью или любым органическим поражением мозга, как правило, можно обнаружить другие эндокринные нарушения (гипотиреоз, гипопитуитаризм, преждевременное или задержанное половое развитие, ожирение или кахексию). У большинства таких больных именно несахарный диабет бывает первым проявлением заболевания, а другие эндокринные и неврологические нарушения (головная боль, нарушение зрения, рвота и пр.), а также рентгенологические признаки внутричерепных опухолей могут появиться через 1-4 года. Диагноз. Диагноз несахарного диабета верифицируют по снижению концентрационной способности почек при отсутствии нарушения других почечных функций. Суточный диурез обычно составляет 4-10 л, при удельной плотности мочи в пределах 1,000-1,005. Лишение воды в течение 3 ч приводит к повы- Таблица 186 Дифференциальная диагностика несахарного диабета.
шению осмолярности плазмы, но удельная плотность мочи не повышается. Если причина несахарного диабета не ясна, проводят МРТ или компьютерную томографию мозга. Дифференциальный диагноз Дифференциальный диагноз необходим со всеми заболеваниями, сопровождающимися полиурией, полидипсией, снижением концентрационной способности почек: гиперкальциемией, гипокалиемией, психогенной полидипсией, хроническими заболеваниями почек, сахарным диабетом. Врожденную или идиопатическую недостаточность вазопрессина следует дифференцировать с нефрогенным несахарным диабетом (табл.186). Лечение. По возможности следует устранить причину заболевания. В случае обнаружения опухоли применяют хирургическое и/или лучевое лечение, при инфекционной природе заболевания — антибактериальные и противовоспалительные препараты, при гемобластозах назначают цитостатические средства. Заместительную терапию проводят препаратами вазопрессина: адиуретин 0,01% по 1-2 капле 3-4 раза в день, десмопрессин 10-15 мкг 1-2 раза в день интраназально. Дозу любого препарата корригируют в зависимости от удельной плотности мочи и диуреза (проба по Зимницкому). Не рекомендуют добиваться высокой относительной плотности мочи (выше 1,018-1,020) из-за возможного отека мозга. Лечение нефрогенного несахарного диабета включает только свободный питьевой режим и добавочное назначение витаминов, препаратов калия и кальция. При тяжелом течении заболевания улучшению состояния может способствовать применение синтетического аналога вазопрессина (десмо-прессин) в сочетании с индометацином, хлортиазидом или хлорпропамидом. Прогноз Несахарный диабет даже без лечения не представляет собой угрозы для жизни при условии свободного питьевого режима. У некоторых больных (ре-тикулоэндотелиоз, травма) возможна спонтанная ремиссия. Прогноз при опухолях зависит от их локализации и возможности лечения. БОЛЕЗНИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ.Гипотиреоз. Гипотиреоз (ГТ) — группа заболеваний, сопровождающихся сниженной продукцией тиреоидных гормонов. Может развиться вследствие поражения щитовидной железы — первичный ГТ, гипофиза — вторичный или гипоталамуса — третичный, а кроме того, может быть обусловлен нечувствительностью тканей к тироксину. ГТ любого происхождения может быть врожденным и приобретенным, хотя приобретенные формы иногда только кажутся таковыми, поскольку клинически врожденный гипотиреоз не всегда проявляется в раннем возрасте. Этиология Этиологическая классификация ГТ приведена в табл. 187. Частота Частота первичного врожденного гипотиреоза (ВГТ) от 1: 1700 до 1: 5500 новорожденных. Девочки болеют в 2 раза чаще мальчиков. У 90% больных ВГТ возникает в результате поражения зачатка щитовидной железы на 4-9-й неделях беременности. По данным сканирования у 1Д больных имеется аплазия щитовидной железы, у остальных — гипоплазия, нередко в сочетании с эктопией (в корень языка, трахею, на переднюю поверхность шеи). Причиной примерно 10% случаев ВГТ является генный дефект синтеза тиреоидных гормонов или тканевых рецепторов к ним (заболевания с аутосомно-рецессив-ным типом наследования). Приобретенный первичный ГТ' может появиться после удаления значительной части щитовидной железы, например, при диффузном токсическом зобе Таблица 187 Этиологическая классификация гипотиреоза.
или эктопии, в результате аутоиммунного, вирусного, бактериального или радиационного тиреоидита. Вторичный и третичный ГТ, как правило, являются симптомом различных заболеваний гипоталамо-гипофизарной системы. У 5-10% больных ВГТ может быть транзиторным и обнаруживаться только при гормональном обследовании у доношенных или недоношенных новорожденных от матерей с аутоиммунным тиреоидитом, перенесших тяжелую гипоксию, сепсис, при внутричерепных кровоизлияниях. Патогенез Недостаток тиреоидных гормонов у плода приводит к нарушению диффе-ренцировки мозга, уменьшению количества нейронов, нарушению миелиниза-ции нервных волокон. Эти изменения необратимы или почти необратимы при позднем (после 4-6-недельного возраста) начале лечения. Кроме того, при ГТ любого генеза в нейронах мозга, синапсах снижается образование нейропепти-дов, моноаминов, нейромедиаторов и других биологически активных веществ, что выражается угнетением функции ЦНС. Снижение синтеза белка, образования энергии, накопление в тканях муцина способствует замедлению роста и дифференцировки скелета, снижению функции гладких и скелетных мышц, кроветворной системы, кожи, эндокринных желез (гипофиза, надпочечников, гонад, инсулярного аппарата), гуморального и клеточного иммунитета, активности ферментов печени, почек, желудочно-кишечного тракта. Клиника. Симптомы ГТ развиваются постепенно, особенно у детей, находящихся на грудном вскармливании, поскольку в грудном молоке содержится довольно много тиреоидных гормонов, хотя и недостаточно для полной компенсации заболевания. Ребенок с первичным ВГТ чаще рождается в срок или от пролонгированной (40-42 нед) беременности с крупной, выше 4 кг, массой тела. В периоде новорожденности характерны позднее отпадение пуповинного остатка; нарастающая сонливость, адинамия, неэмоциональный крик; трудности при вскармливании (вялое сосание, сниженный аппетит, апноэ, цианоз при кормлении), дыхательные нарушения в виде шумного, стридорозного затрудненного носового дыхания, эпизодов апноэ во время манипуляций по уходу; позднее отхож-дение мекония, запоры, вздутие живота, пупочная грыжа. Ребенок плохо удерживает тепло, иногда бывает гипотермия ниже 35 °С, кожная складка на голове утолщенная, кожа суховатая, грубая, с мраморностью. Нередки интенсивная или пролонгированная желтуха, ранняя анемия, не поддающаяся обычному лечению. Роднички больших размеров (размеры малого родничка более 0,5 см бывают не более, чем у 3% здоровых детей). При осмотре можно обнаружить умеренную брадикардию и приглушение тонов сердца. Муцинозный отек мышц часто имитирует их повышенный тонус. С возрастом симптомы ГТ нарастают и достигают полного развития к 3-6-месячному возрасту (рис. 116,1117). Ребенок отстает в росте, мало прибавляет в массе тела, но из-за муцинозных отеков никогда не выглядит истощенным. Телосложение диспропорциональное: короткие конечности, относительно длинное туловище, кисти рук широкие, с короткими пальцами. Окружность головы нормальная, глазные щели узкие, переносица широкая, плоская, веки отечны, язык утолщенный, не помещается во рту, голос грубый, роднички закрываются поздно. Шея короткая, толстая, на туловище, над- и подключичных областях, тыльной поверхности кистей и стоп муцинозные отеки. Зубы прорезываются поздно. Психомоторное развитие резко задержано, ребенок вялый, сонливый, адинамичный, некоммуникабельный. Границы сердца умеренно расширены, тоны глухие, брадикардия, АД снижено, может выслушиваться систолический шум, дыхание стридорозное. Живот вздут, пупочная грыжа, запоры. Кожа сухая, шершавая, холодная, у части детей — мышечные псевдогипертрофии. Рис. 116. Первичный врожденный гипотиреоз у ребенка 7 мес. Длина тела 61 см, отстает на 3,2 СО. Масса тела — 6,7 кг, соответствует длине тела. «Костный возраст» — 1-1,5 мес. Рис. 117. Первичный врожденный гипотиреоз у ребенка 18 мес. Длина тела 69 см, отстает на 3,0 СО. Масса тела 9,8 кг. «Костный возраст» соответствует 3-4 мес.
Щитовидная железа у абсолютного большинства детей с ВГТ гипоплази-рована, что можно обнаружить при ультрасонографии или сканировании, и только у больных с наследственными формами может быть увеличена с рождения. Манифестация легких вариантов ВГТ может происходить к 2-5-летнему возрасту и даже в периоде полового созревания. Обычно можно выявить задержку роста, полового развития, снижение интеллекта, симптомы миокар-диодистрофии, запоры, сухость кожи (рис. 118). Приобретенный первичный ГТ чаще сопровождается увеличением щитовидной железы. Соматические изменения те же, что и при врожденном, но интеллект не нарушен (рис. 119). Изолированный гипоталамический и гипофизарный ГТ встречаются редко, чаще как симптом гипофизарного нанизма. Интеллект также не страдает.
Диагноз Диагноз гипотиреоза верифицируют по данным исследования тиреотроп-ного гормона (ТТГ), тироксина (Т4) и трийодтиронина (Т3) в крови. Показатели указанных гормонов в крови при различных формах ГТ приведены в табл. 188.
Рис. 118. Первичный врожденный гипотиреоз легкой степени у ребенка 8 лет 4 мес. Длина тела 107 см, отстает на 4,1 СО. Масса тела 21,6 кг, избыточная для длины на 22,7%. «Костный возраст» соответствует 3,5-4 годам. Рис. 119. Приобретенный гипотиреоз легкой степени вследствие аутоиммунного тиреоидита, зоб II степени у мальчика 6 лет 7 мес. Длина тела 114 см, отстает на 1,1 СО, масса тела 20,5 кг. «Костный возраст» соответствует 5 годам.
жизни. При получении сомнительных или положительных результатов повторяют исследование указанных гормонов в венозной крови. Поскольку частота ложноотрицательных результатов крайне низка (1: 500 000-750 000 исследований), риск поздней диагностики ВГТ ничтожный. В тех районах, где нет скрининга, необходимо обследовать новорожденных, имеющих хотя бы два симптома из перечисленных выше. Относительное значение в диагностике гипотиреоза имеет выявление ги-перхолестеринемии, гиперлипидемии. Как правило, эти изменения появляются после 4-6-месячного возраста, а при легком гипотиреозе позже. Характерны изменения на ЭКГ — снижение вольтажа зубцов QRS, брадикардия. Задержку темпов окостенения на рентгенограмме лучезапястных суставов выявляют не ранее 3-4-месячного возраста. У большинства больных обнаруживают нормохромную анемию. Дифференциальный диагноз ВГТ в периоде новорожденности проводят с заболеваниями, сопровождающимися желтухой, анемией, энцефалопатией, гидроцефалией, кишечной непроходимостью, сепсисом, ВУИ. У более старших детей — со всеми формами задержки роста и психомоторного развития, болезнью Дауна, гипохонд-роплазией, мукополисахаридозом, болезнью Гиршпрунга, врожденной дисп-лазией тазобедренных суставов, пороками сердца, рахитом и т. д. Лечение. t Заместительная терапия показана и эффективна при любой форме гипотиреоза кроме крайне редких случаев нечувствительности тканей к тироксину. Лечение начинают с момента установления диагноза независимо от возможности лабораторного подтверждения. Допускается лечение ex juvantibus с периода новорожденности до 1-2-летнего возраста с последующей отменой препаратов и обследованием. Начальная доза L-тироксина для детей до 1 года — 3-5 мкг/кг, старшим — 2-4 мкг/кг 1 раз в сутки. Дозу повышают каждые 3-5 дней на 10-15 мкг до максимальной переносимой (субтоксической). Обычно полная заместительная доза для детей первого полугодия жизни 45-60 мкг/сут, от 6 мес до 1 года — 75-90 мкг/сут, дошкольников — 100-125 мкг/сут, подростков 125-150, реже до 200 мкг/сут. Контроль терапии осуществляют по уровню ТТГ (не выше 8,0 мкЕД/мл для ребенка 1 года жизни), нормализации пульса, частоты стула, биохимических показателей. О хорошей компенсации гипотиреоза свидетельствует физологическая динамика роста, нормализация «костного возраста», активное поведение ребенка. Лечение при ГТ, за исключением транзиторных форм, проводят пожизненно. В начале лечения дополнительно назначают курсы витаминов А и В12. Ней-ротрофические препараты (пирацетам, церебролизин, липоцеребрин, энцефа-бол, пантогам) по назначению невропатолога проводят курсами в течение первых 2 лет лечения, затем по показаниям. Обязательны массаж, гимнастика, занятия с логопедом. Прогноз Прогноз при приобретенном первичном ГТ благоприятный, так же как при вторичном и третичном гипотиреозе, если он не обусловлен опухолью. Больные ВГТ, получающие адекватную заместительную терапию с 1-го месяца жизни, физически и интеллектуально полноценны. При начале лечения после 4-6-недельного возраста прогноз для хорошего умственного развития сомнительный.
Диффузный токсический зоб (Болезнь Грейвса). Диффузный токсический зоб (ДТЗ) — органоспецифическое аутоиммунное заболевание, проявляющееся повышением продукции тиреоидных гормонов щитовидной железой. Частота — 4-5: 10 ООО населения. 5-8% всех больных дети, преимущественно подросткового возраста. Девочки болеют в 6-8 раз чаще мальчиков. Этиология ДТЗ — заболевание генетически обусловленное, наследуется сцепленно с системой HLA. Чаще развивается у лиц, имеющих HLA антигены Al, В8, DR3, особенно гаплотипы А1-В8 и B8-DR3. Считают, что врожденный или приобретенный дефицит Т-супрессоров способствует при наличии разрешающих факторов образованию тиреоидстимулирующих иммуноглобулинов к рецептору цитоплазматических мембран тиреоцитов, возможно, к рецептору ТТГ. Известно около 40 типов тиреоидстимулирующих антител, и наиболее изучен обнаруживаемый у 74-76% больных длительно действующий стимулятор щитовидной железы (LATS). Тиреоидстимулирующие антитела конкурируют с ТТГ за рецепторы на тиреоцитах, вызывая гиперплазию щитовидной железы и повышение продукции тиреоидных гормонов. Наряду с тиреоид-стимулирующими антителами у больных находят антитела к другим тирео-идным антигенам: тиреоглобулину, компонентам коллоида, микросомальной фракции, нуклеарному компоненту. Провоцирующими факторами у детей считают инфекции, чаще носоглотки (хронический тонзиллит), стресс, возможно, химические, токсические вещества. Патогенез Патогенез ДТЗ обусловлен аутоиммунным воспалением щитовидной железы с гиперплазией, гипертрофией и лимфоидной инфильтрацией ее, сопровождающимся избыточной продукцией тиреоидных гормонов. В результате повышается нервно-мышечная возбудимость, теплопродукция, увеличивается скорость утилизации глюкозы, потребление кислорода тканями, глюконе-огенез, липолиз. Усиление анаболических процессов сочетается с усиленным
катаболическим эффектом, вследствие чего развиваются дистрофические изменения в миокарде, печени, мышечная слабость, относительная надпочечниковая недостаточность.
Клиника. Клиника ДТЗ включает 3 группы симптомов: 1) увеличение щитовидной железы (зоб), 2) гипертиреоз, 3) ассоциированные с ДТЗ аутоиммунные заболевания. Симптомы ДТЗ появляются и нарастают постепенно в течение нескольких месяцев (рис. 120). Щитовидная железа диффузно увеличена. Рис. 120. Диффузный токсиче- ский зоб III, офтальмопатия I степени у девочки 10 лет.
Увеличение можно пальпаторно не обнаружить лишь при загрудинном расположении зоба. Консистенция зоба плотно-эластичная,поверхность при выявлении заболевания чаще гладкая, над железой выслушивают сосудистый шум. Симптомы гипертиреоза нарастают постепенно. Ребенок становится эмоционально неустойчивым, возбудимым, раздражительным, плаксивым, снижается успеваемость в школе, нарушается сон. Повышается двигательная активность: при вытянутых руках заметен тремор пальцев, руки в постоянном движении, напоминающем хорею. Часто можно обнаружить глазные симптомы, обусловленные повышением активности симпатико-адреналовой системы: расширенные глазные щели, симптом Грефе (обнажение участка склеры над радужной оболочкой при взгляде вниз), Кохера (обнажение участка склеры при взгляде вверх), Штель-вага (редкое мигание), Розенбаха (дрожание закрытых век). Аппетит и жажда повышены, но больной худеет. Рост и дифференцировка скелета ускорены. Часто больные жалуются на мышечную слабость, иногда она настолько сильная, что ребенок перестает ходить, падает, спотыкается (псевдопаралитическая форма). Кожа бархатистая, горячая, влажная. Повышена потливость, нередко отмечают пигментацию, особенно в области век. Характерна тахикардия в покое, усиленный сердечный толчок, границы сердца расширены влево, на верхушке и в точке Боткина выслушивают систолический шум. Типичным признаком тиреотоксикоза является повышение пульсового АД, даже в покое может быть одышка. Нередко выявляют изменение печени: увеличение, болезненность при пальпации, легкая иктеричность склер. Стул частый. У девочек с ДТЗ появляются нарушения менструального цикла (аменорея). Условно по совокупности клинических симптомов выделяют 3 степени тяжести ДТЗ. Показателем тяжести гипертиреоза принято считать степень нарушения сердечно-сосудистой системы: стойкая тахикардия в пределах 20% от средних возрастных показателей числа сердечных сокращений характеризует легкую (I) степень тиреотоксикоза, 20-50% — среднетяжелую (II), свыше 50% — тяжелую (III). Исходом гипертиреоза тяжелой степени может быть тиреотокстеский криз. Степень тяжести заболевания в основном зависит от его длительности до начала лечения. Офталъмопатию в настоящее время рассматривают как самостоятельное аутоиммунное заболевание с поражением ретробульбарной клетчатки и глазодвигательных мышц специфическими аутоантителами. Офтальмопатия сочетается с ДТЗ у 60-70% больных. ДТЗ может также сочетаться и с другими аутоиммунными заболеваниями — сахарным диабетом I типа, претибиальной микседемой, ювенильным полиартритом. Диагноз Диагноз ДТЗ верифицируют на основании следующих данных: повышение уровней тиреоидных гормонов в крови (Т3 — более 3 нмоль/л, Т, — более 200 нмоль/л, причем иногда повышен только Т3) при снижении ТТГ обычно ниже 0,1 мкЕД/мл. Можно обнаружить повышенные уровни тиреоглобулина и тиреоидстимулирующих иммуноглобулинов в крови, коррелирующие со степенью тяжести заболевания. Нормализация тиреоглобулина и исчезновение тиреоидстимулирующих антител предшествуют ремиссии ДТЗ. Относительное значение в диагностике имеют гипохолестеринемия, гиполипидемия, изменения ЭКГ (синусовая тахикардия, высокие, заостренные зубцы Т и R,. мышечные изменения), лимфоцитоз, опережение костного возраста у маленьких детей, нарушения углеводного обмена по диабетическому типу. При неясной клинической картине и сомнительных лабораторных показателях проводят функциональные пробы с тироксином или трийодтиронином. Диагностику ДТЗ облегчает наличие эндокринной офтальмопатии. Дифференциальный диагноз. Дифференциальный диагноз ДТЗ проводят с другими, сравнительно редко встречающимися в детском возрасте заболеваниями, сопровождающимися гипертиреозом: токсической аденомой щитовидной железы (болезнь Плам-мера), гиперфункционирующим раком щитовидной железы или опухолями другой локализации, продуцирующими тиреоидные гормоны, ТТГ-продуци-рующей аденомой гипофиза. У детей, получающих тиреоидные препараты, возможен иатрогенный гипертиреоз. У новорожденных от матерей с ДТЗ или аутоиммунным тиреоидитом бывает транзиторный тиреотоксикоз и классический ДТЗ, что определяют по длительности течения болезни. Иногда сопровождаются гипертиреозом острый и подострый тиреоиди-ты, имеющие типичную клинику с быстрым, в течение нескольких часов, увеличением щитовидной железы, болезненностью, иногда гипертермией, лабораторными признаками воспаления. У детей с эутиреоидной гиперплазией щитовидной железы или аутоиммунным тиреоидитом в сочетании с вегетососудистой дистонией имеются некоторые симптомы, общие с тиреотоксикозом, однако при вегетососудистой дистонии тахикардия проходит во время сна и в покое, эмоциональное возбуждение имеет непостоянный характер, и обычно повышено как систолическое, так и диастолическое АД. Особенно труден дифференциальный диагноз ДТЗ и аутоиммунного ти-реоидита (АИТ) в гипертиреоидной фазе. В отличие от ДТЗ, при АИТ щитовидная железа неравномерной плотности, нередко бугристая, с множественными узлами. Гипертиреоз имеет более легкое течение, хорошо поддается консервативному лечению, может пройти спонтанно. Гипертиреоидную стадию АИТ обычно диагностируют в тех случаях, когда гипертиреоз развился у больного, наблюдавшегося более одного года с эутиреоидной или гипотирео-идной стадией АИТ. Осложнения Без лечения у больного ДТЗ может развиться тиреотоксический криз, возникающий на фоне стресса, заболевания, физической нагрузки или при струм-эктомии, проводимой без устранения тиреотоксикоза. Характерны гипертермия, рвота, острая сердечная недостаточность, двигательное беспокойство или апатия, кома. Лечение. * Лечение ДТЗ на первом этапе всегда проводят в стационаре. Консервативная терапия заключается в длительном (до 2-2,5 лет) применении препаратов, обладающих тиреостатическим действием. Лечение принято начинать с назначения мерказолила (Thiamazolum, Thymidazol, Methimazole) из расчета 15-20 мг/м2 поверхности тела в 3 приема. Через 10-14 дней дозу снижают на 5-10 мг, затем на 2,5 мг каждые 2-3 нед до поддерживающей, которая составляет у дошкольников 2,5-5 мг, у подростков — 10-15 мг в сутки. При непереносимости мерказолила применяют препараты тиоурацила. Стартовая доза пропилтиоурацила составляет 150-300 мг/м2, поддерживающая — 100-150 мг в сутки. Контролем правильного подбора дозы тиреостатических препаратов служит нормализация ТТГ в крови не выше 6 мкЕД/мл. Мерказолил не только блокирует синтез тиреоидных гормонов, но и тормозит образование аутоантител, поэтому, если нет противопоказаний, предпочитают лечение препаратами мерказолила. Одновременно с проведением тиреостатической терапии начинают санацию очагов инфекции. После устранения тиреотоксикоза, то есть через 4-6 нед от начала лечения, при необходимости проводят тонзиллэктомию. Осложнения лечения. Гипотиреоз, развившийся на высокой дозе тиреостатических препаратов — показание для снижения ее. Если гипотиреоз появился на поддерживающей дозе, требуется дополнительно назначить тиреоидные гормоны. Токсическое действие мерказолила проявляется уртикарной сыпью, лейкопенией, лихорадкой, артралгиями. Более серьезные осложнения (аграну-лоцитоз, гепатит, нефрит) встречаются редко. Требуется замена препарата или проведение другого лечения ДТЗ. При правильном лечении и контроле за картиной крови осложнения редки (1-2% больных) и не дают тяжелых исходов. Субтотальную струмэктомию проводят только после медикаментозного устранения тиреотоксикоза. Показана при узловых формах зоба, рецидивах тиреотоксикоза при адекватной тиреостатической терапии, невозможности консервативного лечения (отказ от приема препаратов, нерегулярное наблюдение), появлении лекарственных осложнений. Подготовка к струмэктомии включает назначение раствора Люголя по 15-20 капель 3 раза в день в течение 10 дней для уплотнения и уменьшения кровенаполнения щитовидной железы. Возможные осложнения хирургического лечения: гипотиреоз, паралич голосовых связок, гипопаратиреоз. Лечение радиоактивным йодом детей с ДТЗ используют крайне редко лишь при неэффективности консервативного и невозможности оперативного лечения. При тяжелом тиреотоксикозе в первые 2-3 нед лечения показаны $-адре-ноблокаторы (анаприлин, обзидан), не влияющие на функцию щитовидной железы, но быстро устраняющие тахикардию, повышенную возбудимость. Глюкокортикоиды назначают при тяжелом тиреотоксикозе в сочетании с офтальмопатией Н-Ш степени или тиреотоксическом кризе. Прогноз При правильно проводимой консервативной терапии у 70-80% больных удается достигнуть ремиссии в течение 25 лет (А. С. Стройкова). Послеоперационный или возникший после лучевой терапии гипотиреоз требует пожизненной заместительной терапии.
Простой зоб (эутиреоидная гиперплазия щитовидной железы, ювенильная струма). Простой зоб (эутиреоидная гиперплазия щитовидной железы) — заболевание, проявляющееся увеличением щитовидной железы без явных признаков нарушения ее структуры и функции у людей, проживающих в неэндемических по зобу районах. Согласно классификации размеров зоба, предложенной ВОЗ в 1994 г., выделяют следующие степени увеличения щитовидной железы: 0 — зоба нет; I степень — доли щитовидной железы больше дистальной фаланги первого пальца пациента, зоб пальпируют, но он не виден; II степень — зоб пальпируется и виден. Более надежный и точный способ определения размеров щитовидной железы — ультрасонография (УЗИ). Зоб у детей диагностируют, если объем щитовидной железы превышает указанные в таблице значения. Простой зоб у подростков принято называть ювенильной ГЩЖ или ювенильной струмой. Этиология Наиболее частые причины простого зоба — наследственные нарушения биосинтеза или секреции тиреоидных гормонов, а также чувствительности тканей к ним. Увеличение щитовидной железы является следствием компенсаторной гиперплазии тиреоидной ткани. Степень гиперплазии щитовидной железы зависит не только от степени биохимического дефекта, но и от внешних факторов: препубертатный и пубертатный возраст, беременность и лактация, недостаток или избыток йодидов, фтора, прием некоторых медикаментов (карбонат лития, кордарон, бромиды), гиповитаминозы. По тем же причинам во время беременности может формироваться зоб у плода и новорожденного. Клиника Простой зоб чаще диагностируют у девочек препубертатного и пубертатного возраста и молодых женщин. Как правило, в семье имеются родственники с заболеваниями щитовидной железы. Щитовидная железа увеличена, обычно умеренно, у части больных имеет мягкоэластичную, у части — плотную консистенцию, ровную, гладкую поверхность. Жалоб и клинических признаков нарушения функции щитовидной железы нет. Диагноз Диагноз простого зоба верифицируют по клиническим признакам: увеличению щитовидной железы при отсутствии нарушений эхоструктуры при уль-трасонографии и отсутствию антитиреоидных антител в крови. Уровни ТТГ и тиреоидных гормонов в крови обычно нормальные, но в отдельных случаях можно выявить скрытый или явный субклинический гипотиреоз, как правило, сочетающийся с большой степенью увеличения щитовидной железы или быстрым ее увеличением. Дифференциальный диагноз Дифференциальный диагноз проводят с другими заболеваниями щитовидной железы. Наиболее информативным методом исследования ее размеров и структуры является ультрасонография, позволяющая провести первый этап дифференциальной диагностики различных форм зоба (табл. 189, 190). Лечение Лечение простого зоба проводят только при наличии явного или скрытого гипотиреоза или в эутиреоидном состоянии при больших размерах щитовидной железы. Назначают тироксин, как при гипотиреозе. Профилактика Профилактику прогрессирующего увеличения щитовидной железы с развитием гипотиреоза сводят к устранению дефицита или избытка йода, других медикаментозных и немедикаментозных факторов, провоцирующих рост щитовидной железы и развитие гипотиреоза, в том числе внутриутробно.
Таблица 189 Верхний предел объема щитовидной железы у детей в йодобеспеченных районах.
Таблица 190 Ультрасонографические признаки некоторых заболеваний щитовидной железы.
Прогноз Прогноз простого зоба благоприятный, однако у подростков и взрослых повышена вероятность развития аутоиммунного тиреоидита и узловых форм зоба. Эндемический зоб. Эндемический зоб — заболевание, встречающееся в местности с низким содержанием йода в воде, почве, растениях, продуктах и характеризующееся увеличением щитовидной железы. По данным ВОЗ в мире насчитывают более 200 млн больных. Заболевание обычно распространено во многих регионах, удаленных от моря (Альпы, Алтай, Гималаи, Кавказ, Кордильеры, Карпаты, Тянь-Шань, Центральная Африка, Южная Америка, Восточная Европа). В России эндемическими по зобу районами являются центральные области, Забайкалье, Урал, Сибирь, Дальний Восток. Местность считается эндемичной, если более 10% населения имеют зоб. Этиология Основной причиной эндемического зоба считают недостаточность йода во внешней среде. Помимо йодной недостаточности в развитии эндемического зоба имеют значение поступление в организм зобогенных веществ (тиоцина-ты, тиооксизолидоны), йода в недоступной для всасывания форме, пониженное содержание кобальта, меди, цинка, молибдена и других микроэлементов, заболевания желудочно-кишечного тракта, печени, почек, гельминтозы или другие состояния с нарушением всасывания или усиленной экскрецией йода. Вторая группа причин эндемического зоба связана с высокой распространенностью наследственных дефектов захвата йода, «утечкой» йода, нарушением ин-тратиреоидного обмена йода. Так же как при простом зобе, эти нарушения приводят к компенсаторной гиперплазии щитовидной железы, усиливающейся при недостаточности экзогенного йодида. Патогенез. При умеренной нехватке йода потребности организма могут быть удовлетворены при ускорении синтеза тиреоидных гормонов при компенсаторной гиперплазии и гипертрофии щитовидной железы (паренхиматозный зоб), что характерно для детей и подростков. Кроме того, включается целый ряд механизмов адаптации: повышение тиреоидного клиренса неорганического йода, снижение синтеза тиреоглобулина, увеличение синтеза Т3 при снижении Т4, повышение образования в тканях реверсивного Т3 из Т4. С возрастом при длительно сохраняющейся недостаточности йода формируется коллоидный или коллоидно-узловой зоб с высокой вероятностью развития гипотиреоза. Эти изменения наступают тем раньше, чем выше степень йодной недостаточности, и в местности с тяжелой зобной эндемией значительно повышена частота врожденного зоба с гипотиреозом (эндемический кретинизм). Клиника Клиника эндемического зоба у детей не отличается от таковой при простом зобе. В отсутствие йодной профилактики с возрастом увеличивается частота зоба больших размеров, узловых форм зоба, рака щитовидной железы и развивается гипотиреоз. Диагноз Диагностика эндемического зоба основана на анализе клинических и анамнестических (проживание в эндемической по зобу местности) данных. Для определения объема и структуры щитовидной железы проводят ультрасонографию, а с целью уточнения функции — исследование тиреоидных гормонов и ТТГ в крови. Типичным является умеренное снижение уровня Т4 при повышении Т3 в крови. Содержание ТТГ в крови может быть нормальным или сниженным. Дифференциальный диагноз Дифференциальный диагноз проводят с аутоиммунным тиреоидитом, опухолями щитовидной железы. Лечение Лечение эндемического зоба проводят тиреоидными препаратами (тиреоидин, тироксин, тиреокомб, тиреотом), начиная с малых доз (25 мкг по тироксину), с постепенным, один раз в 2-3 нед повышением ее на 25 мкг до максимально переносимой. Показанием для назначения лечения является: зоб больших размеров, наличие явного или скрытого гипотиреоза. В ходе лечения каждые 3-6 мес обязательно проводят контрольное обследование с определением уровней гормонов в крови и ультрасонографией щитовидной железы. Тиреоидную терапию обычно проводят до завершения полового созревания, во время беременности, а при гипотиреозе — пожизненно. При наличии узлов или больших размерах зоба с синдромом сдавления показана струмэктомия с последующей заместительной терапией. Профилактика Профилактика эндемического зоба включает йодирование продуктов, в нашей стране — соли. Йодированная соль содержит 25 г йодистого калия в тонне. У некоторых групп населения потребность в йодиде повышена, поэтому детям, подросткам, беременным и кормящим женщинам назначают калия йодид по 100-200 мкг/сутки или другие йодсодержащие препараты. Детям и взрослым с эутиреоидным увеличением щитовидной железы I степени, если нет показаний для лечения тиреоидными гормонами, также назначают препараты йода. Применение йодсодержащих препаратов не приводит к снижению частоты зоба, но существенно уменьшает частоту зоба больших размеров, гипотиреоза, в том числе врожденного, узловых форм зоба.
Аутоиммунный тиреоидит (хронический лимфоцитарный тиреоидит, тиреоидит Хашимото). Аутоиммунный тиреоидит (АИТ), как и диффузный токсический зоб, относят к типичным органоспецифическим аутоиммунным заболеваниям. Он сопровождается лимфоидной инфильтрацией щитовидной железы, наличием специфических антител к нормальным антигенам щитовидной железы и нарушением ее функции. Частота АИТ среди школьников достигает 1%, девочки болеют в 4-7 раз чаще мальчиков. Этиология АИТ — классическое заболевание аутоиммунного генеза с наследственной предрасположенностью, ассоциировано с DR3, DR5, В8 антигенами системы HLA. Частота заболевания среди сибсов и родителей больных может достигать 25%, и в части случаев АИТ сочетается с другими аутоиммунными заболеваниями: болезнью Аддисона и сахарным диабетом I типа (синдром Шмидта или аутоиммунный полиэндокринный синдром II типа), пернициозной анемией, эндокринной офтальмопатией, а также витилиго, алопецией, синдромом Шерешевского—Тернера, болезнью Дауна, врожденной краснухой. Патогенез. Изменения щитовидной железы на ранних стадиях характеризуются очаго- В крови больных обнаруживают различные типы антитиреоидных антител. Чаще всего определяют повышенные титры антител к микросомальной фракции и поверхностному антигену тиреоцитов, к тиреоглобулину, коллоиду, так называемые ростстимулирующие антитела, а в части случаев — тирео-идстимулирующие. В течение заболевания соотношение различных типов антитиреоидных антител может меняться. Поражение щитовидной железы приводит к постепенному снижению ее функции, варьирующей от эутиреоидного состояния до явного гипотиреоза, однако как в дебюте заболевания, так и при его длительном течении возможно развитие гипертиреоза. Клиника АИТ может начинаться в любом возрасте, однако наиболее вероятно в 3-6 лет, но диагностируют чаще у подростков или взрослых, в том числе в послеродовом периоде (послеродовый тиреоидит). Начальная стадия характеризуется постепенным диффузным увеличением щитовидной железы, причем у большинства детей не сопровождается болезненностью или другими жалобами. В момент обращения к врачу щитовидная железа обычно диффузно увеличена, имеет неоднородную плотную консистенцию, неровную, бугристую или крупнозернистую поверхность. У некоторых больных имеются симптомы сдавления полых органов шеи, дискомфорт при глотании, периодически — легкая болезненность при пальпации с иррадиацией в ухо и боковые отделы шеи. Клинически чаще можно определить эутиреоидное состояние, иногда симптомы гипотиреоза или гипертиреоза. Атрофические формы АИТ диагностируют при развитии клинической картины гипотиреоза. Диагноз. Диагностика АИТ основана на анализе клинических и анамнестических данных. Важным диагностическим критерием являются изменения, выявляемые при ультрасонографии щитовидной железы: диффузное ее увеличение, негомогенность стромы, наличие множественных мелких гипоэхогенных участков, расположенных обычно неравномерно в перешейке и обеих долях (табл. 190). В крови значительно повышено содержание антитиреоидных антител, причем их титры обычно нарастают в динамике. Повышен уровень иммуноглобулинов М и G, стойкий лимфоцитоз. Исследование уровней тиреоидных гормонов и ТТГ в крови не требуется для диагноза, но обязательно для назначения лечения. Чаще всего базальные уровни указанных гормонов нормальные, но при функциональных пробах выявляют скрытый гипотиреоз. Иногда бывает субклинический гипотиреоз (повышение ТТГ при нормальных уровнях Т3 и Т4) или явный первичный гипотиреоз (снижение Т3 и Т4 при повышенных уровнях ТТГ в крови); иногда выявляют гипертиреоз. У одного и того же больного функция щитовидной железы может меняться. В сомнительных случаях, а при наличии узлов обязательно, проводят пун-кционную биопсию щитовидной железы под контролем ультрасонографии с последующим гистологическим исследованием биоптата. В некоторых странах пункционная биопсия щитовидной железы является обязательным методом диагностики АИТ. Дифференциальный диагноз. Дата добавления: 2014-10-03 | Просмотры: 3857 | Нарушение авторских прав |