|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Стадии компенсаторной гиперфункции сердца. 7 страница
Данные о распространенности ЮХА и диффузных заболеваний соедини- Этиология и патогенез. Этиология в настоящее время неизвестна. Нельзя исключить, что единого этиологического фактора не существует, а возникновение патологического процесса связано с самыми разнообразными воздействиями (бактериальная и вирусная инфекции, лекарственные препараты, особенно введение белковых препаратов, физические факторы и т. д.), которые выявляют генетически детерминированную неполноценность иммунного ответа, в частности, снижение «цензорной» функции Т-клеточной популяции лимфоцитов, с развитием аутоиммунных реакций. При системной красной волчанке аутоантитела направлены против ДНК, в случае ревматоидного артрита — против иммуноглобулинов. Нозологическая принадлежность заболевания определяется не столько особенностями патогенеза, сколько органами-«мишенями», на которые направлен аутоиммунный процесс. Учитывая неуправляемый процесс размножения иммунокомпетентных клеток, эти заболевания склонны к ре-цидивированию и прогрессированию.
ЮВЕНИЛЬНЫЙ ХРОНИЧЕСКИЙ АРТРИТ (ЮХА). Термин ЮХА в 1977 г. был принят Европейской лигой по борьбе с ревматизмом, а в 1983 г. — Американской ассоциацией ревматологов для обозначения в детском возрасте артритов длительностью более трех месяцев. В 1985 г. и в Советском Союзе предложено выделить два самостоятельных заболевания — ювенильный ревматоидный артрит (ЮРА) и ЮХА. Такая рекомендация имеет не столько терминологический, сколько сущностный смысл. Наблюдение за больными ЮХА убедительно показывает, что далеко не во всех случаях у ребенка происходит прогрессирование процесса, по сути дела, обязательное для ЮРА. Наличие таких «доброкачественных» форм ЮХА требует весьма осторожного отношения к диагностике и, конечно, тактике активного терапевтического вмешательства. В начале заболевания термин ЮХА является объединяющим для всех форм хронических артритов, в дальнейшем ставят диагноз ЮРА при: 1) прогрессировании заболевания (генерализация суставного синдрома, вовлечение в патологический процесс внутренних органов); 2) признаках разрушения пораженных суставов (разрушение хрящевой ткани, мелкокистозная перестройка структуры эпифизов, узурация суставных поверхностей, анкилозирование); 3) стойком нарушении и особенно прогрессировании нарушений функции суставов. При определенных иммунологических сдвигах (см. ниже) и соответствующей клинической картине могут быть классифицированы и другие формы хронических артритов (болезнь Бехтерева, псориатический артрит и др.). Для всех остальных, относительно доброкачественных форм, сохраняют диагноз ЮХА. В детском возрасте наибольший пик заболеваемости относится к возрасту 2-5 лет, затем вплоть до пубертатного возраста заболеваемость остается на приблизительно одинаковом уровне, далее наблюдается вновь повышение частоты заболеваний. Во все возрастные периоды чаще болеют девочки, но соотношение девочек и мальчиков при разных формах может отличаться. Классификация. При постановке диагноза можно пользоваться классификацией, предложенной группой московских педиатров (А. В. Долгополова, А. А. Яковлева, Л. А. Исаева) в 1980 г. для ЮРА (табл. 129). Таблица 129 Классификация ювенильного хронического артрита.
клинико-анатомическая характеристика заболевания Клинике-иммунологическая характеристика Течение болезни Степень активности процесса Рентгенологическая стадиортрита Функциональная способность больного 1. Ревматоидный артрит, а)полиартрит б)олигоартрит(2-3 сустава) >) моноартрит 2. Ревматоидный артрит, а) с ограниченными висцеритами (поражение ретикулоэндотвпиальной системы, сердца, сосудов, почек, легких, нервной системы, серозных оболочек, кожи, глаз, амилоидоз внутренних органов б)синдром Стилла в) аллергосептический синдром 3. Ревматоидный артрит в а) с ревматизмом б) с диффузными забо- Тест на РФ' положительный Тест на РФ отрицательный Быстрое прогрессиро- вание Медленное прогрессиро- вание Без заметного п регрессирования Высокая (III степень) Средняя (II степень) Низкая (I степень) I— околосуставной остеопороз;признаки выпота в полость сустава, уплотнение пе-риартикулярных тканей; ускорение роста злифизов пораженного сустава II —те же изменения и сужение суставной щели;единичные костные узуры III — распространенный остеопороз, выраженная костно-хрящевая деструкция; вывихи, подвывихи, системное нарушение роста костей IV—изменения, присущие НИ степени, и анкилозы (анкилоз в шейном отделе позвоночника не определяет стадии процесса) 1. Сохранена 2. Нарушена по состоянию опорно-двигательного аппарата: а)способность к самообслуживанию сохранена 6)способность к самообслуживанию частично утрачена в)способность к самообслуживанию утрачена полно-. стью 3. Нарушена по * Ревматоидный фактор.
По предложенной классификации полный диагноз должен выглядеть следующим образом: ювенильный хронический артрит, преимущественно сус-давная форма (олигоартрит), серонегативный, медленно прогрессирующее течение, средняя степень активности, II стадия рентгенологических изменений, функциональная недостаточность I степени. Клиника. Суставные поражения при ЮХА имеют ряд клинических особенностей и первой из них, несомненно, является стойкость артрита. Именно этот признак положен в основу самого отнесения суставных поражений к данному заболеванию. Боль появляется только при движении. Пальпация суставов безболезненна, за исключением редких случаев с резко выраженными экссудативными явлениями в периартикулярных тканях. Весьма характерным можно считать
наличие утренней скованности разной степени выраженности и продолжительности (от десятков минут до нескольких часов). Нередко можно отметить и суточный ритм артралгий, которые в наибольшей степени выражены в утренние часы. Наиболее часто встречаются моно-, олигоартритические варианты начала ЮХА, которые наблюдают у половины больных. Почти две трети из них заболевают в возрасте 2-4 лет. Достаточно типичным можно считать подо-строе начало без отчетливых общих проявлений. Общей закономерностью является то положение, что чем больше суставов одновременно вовлекаются в патологический процесс и чем крупнее суставы, тем более ярким и активным является начальный период. Первыми симптомами, на которые обращают внимание родители, являются нарушения функции пораженных суставов, реже — изменение их конфигурации (рис. 68). Практически у всех детей при подробном расспросе удается выявить наличие утренней скованности, а у детей младшего возраста родители нередко сами отмечают, что ребенок утром хуже владеет пораженным суставом, а к середине дня и вечером движения восстанавливаются почти полностью. При этих формах поражения наиболее часто страдают крупные суставы нижних конечностей, из них на первом месте стоит коленный сустав, причем правый коленный сустав поражается почти в 3 раза чаще, чем левый. Второе место по частоте занимают голеностопные суставы. Остальные суставы (тазобедренные, лучезапястные, мелкие суставы кистей и стоп) вовлекаются реже. При объективном обследовании обнаруживают изменение конфигурации и увеличение объема суставов за счет периартикулярных тканей, у половины больных — повышение местной температуры. Практически во всех случаях наблюдают болевые контрактуры, как правило, умеренной степени выраженности. При поражении коленных суставов обычно ограничивается максимальное разгибание, реже — максимальное сгибание, при поражении голеностопных и лучезапястных — максимальное сгибание и разгибание, тазобедренных суставов — отведение и ротационные движения. Лабораторная активность четко коррелирует с остротой заболевания (проявление общей интоксикации, температурная реакция), в меньшей степени — с местными изменениями со стороны суставов. При остром начале наблюдают повышение СОЭ, появление в крови С-реактивного протеина, диспротеи-немию с увеличением а2 и у-глобулинов. При подостром и латентном течении заболевания лабораторные показатели активности или не изменяются, или обнаруживают их умеренные изменения, главным образом, в результате динамического наблюдения. С позиций повреждений опорно-двигательного аппарата моно- и олпгоар-тикулярные формы ЮХА можно считать благоприятными. Приблизительно у одной четвертой части детей заболевание не прогрессирует, периодическое, иногда довольно редкое, обострение пораженных суставов протекает с умеренной активностью, небольшой болевой реакцией и хорошо поддается терапии. В этих случаях редко обнаруживают и признаки костной деструкции на рентгенограммах. У остальных детей наблюдается вовлечение в патологический процесс других суставов (генерализация), одна/со, как правило, небольшого их количества и с умеренными признаками актив/гости. Редко отмечают поражение внутренних органов, за исключением глаз. На этих формах ЮХА необходимо остановиться особо, тем более, что они являются наиболее инвалидизи-рующими формами и присущи почти исключительно детскому возрасту. Хронический иридоциклит возникает чаще всего у детей младшего возраста. (2-4 года) и почти исключительно при моно- или олигоартритических вариантах. При специальном наблюдении окулиста почти '/3 детей с моноартритом имеет ту или иную степень поражения глаз, при олигоартрите — это '/G часть больных. Сложность диагностики заключается в том, что начальные проявления хронического иридоциклита не могут быть выявлены при обычном клиническом наблюдении, тем более, что приблизительно у пятой части бол ь-ных поражения глаз предшествуют суставным поражениям. Необходимо отметить также, что, как правило, наиболее активное течение иридоциклита наблюдают у больных с небольшой активностью суставного поражения. Первыми клиническими признаками, которые появляются при уже грубом поражении глаз, являются жалобы ребенка на снижение зрения, ощущение «песка в глазах». Объективно можно обнаружить усиленный сосудистый рисунок глазного яблока, изменение формы зрачка за счет синехий и отсюда — плохая зрачковая реакция на свет пораженного глаза. Приблизительно треть всех случаев ЮХА начинается с полиартритического варианта. У больных этой группы в патологический процесс вовлекаются самые разнообразные суставы, но чаще всего крупные суставы нижних конечностей. По клинической картине, активности и остроте начального периода эту группу больных можно разделить на две группы:
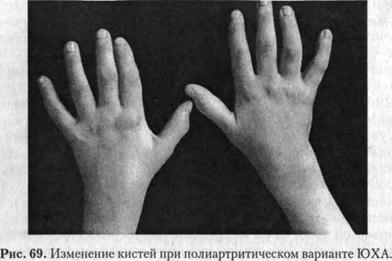
1) с поражением нескольких крупных сосудов (2/3 от всех больных с полиартритическим вариантом начала); 2) с поражением мелких суставов кистей или стоп. При поражении нескольких крупных суставов заболевание начинается, чаще всего, остро. В клинической картине наряду с достаточно ярким полиартритическим синдромом (выраженная болевая реакция, изменение конфигурации суставов, нарушение функции) отмечают явные признаки интоксикации, повышение температуры тела. Лабораторные показатели во всех случаях значительно изменены. У этих больных в дальнейшем отмечают стойкость суставного синдрома, плохую его курабельность, вовлечение в патологический процесс других суставов и внутренних органов. Более чем у половины больных уже в первые годы заболевания регистрируют костные деструкции, в дальнейшем возможны анкилозы. При вовлечении в патологический процесс кистей или стоп начальный период протекает чаще незаметно и первыми жалобами являются: утренняя скованность, неловкость и изменение конфигурации суставов. Объективно преобладают пролиферативные изменения суставов (рис. 69). Чаще всего такую форму поражения наблюдают у детей школьного и подросткового возраста. Активность по лабораторным показателям наблюдается редко и никогда не достигает высоких степеней. В отношении поражения опорно-двигательного аппарата эту форму заболевания можно считать одной из наиболее неблагоприятных, поскольку в течение 3-5 лет практически у всех детей обнаруживают грубые костные изменения (III—IV стадия рентгенологических изменений) и изменения функции суставов. Приблизительно у 7;-10% детей ЮХА начинается как системное заболевание. Такой вариант течения нередко называют болезнью (синдромом) Стил-ла. Первыми и наиболее яркими клиническими симптомами являются: высокая гектическая лихорадка, генерализованное увеличение лимфатических узлов, печени, нередко, — селезенки. Уже в начальный период у части больных можно обнаружить поражение внутренних органов: почек в виде гломе-рулонефрита, легких — по типу интерстициальной пневмонии, сердца — чаще всего миокарда и других органов. У большинства детей наблюдают сыпи, разнообразные по своему характеру не только у разных больных, но и у одного ребенка. У половины больных в начале заболевания обнаруживают вовлечение суставного аппарата, всегда очень яркое, с выраженным экссудативным компонентом. Из-за выраженности суставного поражения такие дети нередко попадают в хирургические стационары с подозрением на остеомиелит. У второй половины больных суставной синдром появляется на 2-3 нед позднее начала клинических проявлений. В этих случаях он не столь выражен. Заболевание всегда протекает с гиперлейкоцитозсгл, нейтрофилезом со сдвигом влево, нередко наблюдается анемия, СОЭ резко увеличена, значительно изменены другие показатели активности патологического процесса. По своему дальнейшему течению вариант Стилла является одним из наиболее неблагоприятных. При адекватной терапии общие проявления заболевания исчезают и на первый план выступают суставные поражения с упорным, плохо поддающимся терапии течением, быстрой, по сравнению с другими формами, деструкцией костной ткани и инвалидизацией больных по опорно-двигательному аппарату (рис. 70). У половины больных обнаруживают поражение внутренних органов и, прежде всего, почек. В основном у этой группы детей в дальнейшем формируется такое грозное осложнение ЮХА, как амилоидоз. Особой формой ЮХА является субсепсис Висслера—Фанкони. Отнесение этой формы к ЮХА и до настоящего времени является дискутабельным, поскольку по крайней мере у половины детей при дальнейшем наблюдении не выявляют хронического артрита. Однако сходство его симптоматики с начальными проявлениями других форм ЮХА, завершение у части больных развитием типичного хронического артрита позволяет рассматривать аллергический субсепсис как форму иЛи, точнее, как фазу в развитии ЮХА. В большинстве случаев заболевание начинается остро. Наиболее типичными клиническими признаками являются: температурная реакция, сыпь, боли в суставах, нередко — висцеральные проявления. Лихорадка, как правило, высокая, неправильного типа, нередки подъемы в утренние и ночные часы. Обращает на себя внимание, что дети обычно хорошо переносят лихорадку без нарушения самочувствия. Сыпь — один из основных симптомов заболевания и наблюдается у всех детей. Сыпь у большинства больных отличается полиморфизмом, она чаще всего макулопапулезная, реже — уртикарная, ма-кулезная или анулярная. Локализация сыпи различна, чаще всего — на конечностях, туловище, редко — на лице, иногда — только над пораженными
суставами. У большинства детей имеются жалобы на боли в суставах по типу полиартралгий. Объективные изменения в суставах в начальный период заболевания наблюдают редко. Из висцеральных проявлений наиболее часто отмечают поражение сердца в виде миокардитов или миоперикардитов. Приблизительно у половины больных наблюдают изменения в моче в виде преходящей гематурии и протеину-рии. Поражение других внутренних органов встречается редко. Со стороны периферической крови в период острых явлений характерен лейкоцитоз, нередко — гиперлейкоцитоз, нейтрофилез со сдвигом влево, значительно увеличенная СОЭ. Другие показатели активности (протеинограм-ма, сиаловые кислоты и др.) также существенно изменены. Как уже отмечалось, приблизительно у половины больных (в последние годы — у 70%) субсепсис протекает остро и заканчивается выздоровлением после одного-двух острых периодов. У остальных детей патологический процесс локализуется в суставах и заболевание приобретает типичные черты ЮХА, преимущественно в виде полиартритической формы. Можно отметить, что если в начале заболевания боли в суставах носят локализованный характер или такая локализация появляется при повторной активации, то риск развития хронического артрита у этих детей существенно выше, чем у больных с артралгиями перемежающегося характера. Как уже указывалось, при ЮХА в начале заболевания, а особенно значимо Нередко в патологический процесс вовлекается сердце. Чаще всего поражение сердца проявляется в виде миокардита, описываемое некоторыми авторами поражение клапанного аппарата нам не встречалось ни разу. На высоте обострений с выраженной общей активностью возможно вовлечение в патологический процесс перикарда, экссудативный перикардит проходит быстро при снижении активности. Значительно реже, чем сердце и почки, поражаются легкие в виде сосудистых расстройств, реже — плеврита. Вовлечение в патологический процесс печени при ЮХА наблюдают реже, чаще изменения со стороны этого органа связаны не с самим заболеванием, а с проводимой терапией. Последнее обстоятельство необходимо учитывать и при диагностике поражений других органов, поскольку длительная терапия противовоспалительными препаратами, а тем более гормональными и цитостатическими, может приводить к выраженным дистрофическим изменениям со стороны сердца, почек, печени и других органов. Диагноз и дифференциальный диагноз При диагностике ЮХА, кроме описанной выше клинической картины, могут быть использованы и специально разработанные критерии. Наиболее удачными являются диагностические критерии, разработанные большой группой педиатров применительно к диагностике ювенильного ревматоидного артрита (1976). Ниже приведены модифицированные критерии, ранее предложенные (1976) группой педиатров для ЮРА. Критерии диагностики ЮХА А. Клинические признаки: 1. Артрит продолжительностью 3 мес и более. 2. Артрит второго сустава, возникший через 3 мес и более после поражения первого. 3. Симметричное поражение мелких суставов.
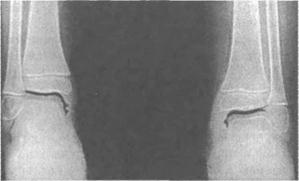
Рис. 71. Пневмоартрография голеностопных суставов (сужение суставной щели, остеопороз). 4. Выпот в полость сустава. 5. Контрактура сустава. 6. Тендосиновит или бурсит. 7. Мышечная атрофия (чаще регионарная). 8. Утренняя скованность. Б. Рентгенологические признаки: 1. Остеопороз. 2. Сужение суставных щелей (рис. 71). 3. Нарушение роста костей. В настоящее время при оценке структуры костной ткани и состояния внутрисуставных образований большое значение придают ультразвуковому исследованию суставов. Наличие у больного 3 и более из 11 перечисленных признаков при обязательном наличии первого позволяет поставить диагноз ЮХА. Дифференциальный диагноз. Круг заболеваний, с которыми приходится дифференцировать ЮХА, неодинаков при различных формах течения заболевания. Наиболее частые суставные варианты начала редко вызывают серьезные трудности для разграничения, или эти трудности могут быть только в самом начале заболевания. В реальных условиях дифференциальный диагноз приходится проводить с группой реактивных артритов, реже — с травматическими и обменными поражениями суставов. Среди группы реактивных артритов наиболее близкими к ЮХА являются артриты, связанные с кишечной инфекцией (иерсиниоз, сальмонеллез, дизентерия), поскольку они нередко достаточно стойкие, а кишечный синдром выражен весьма умеренно. В этих случаях приходится ориентироваться на результаты посевов кала, серологические реакции с соответствующими антигенами, диагностикой ex juvantibus с использованием антибиотиков, действующих на кишечную группу (левомицетйн,цефалоспорин и др\). В детском возрасте именно с этими этиологическими факторами связан синдром Рейтера с типичной триадой симптомов (артрит, уретрит, конъюнктивит). Первые два из них — артрит, уретрит, как правило, наиболее яркие. Дифференциальный диагноз с ревматическим артритом имеет скорее историческое значение вследствие того, что с уменьшением случаев первичного ревматизма и определенного уменьшения его активности случаи с выраженным артритом наблюдаются очень редко. При 1аких вариантах летучий характер артрита, наличие поражения сердца, подтвержденная стрептококковая этиология заболевания позволяют достаточно надежно разграничить ревматизм и ЮХА. Травматические артриты наблюдаются у детей нечасто, и тем более редко задерживаются в своем обратном развитии на длительный период. Исключение в этом отношении составляют травматические артриты при гемофилии, но обычно диагноз гемофилии известен до того, как возникает необходимость в дифференциальной диагностике. Обменные артриты у детей также встречаются достаточно редко и в реальных условиях наблюдаются почти исключительно у тучных детей. Связь болевого синдрома с нагрузкой на пораженные суставы, отсутствие больших изменений со стороны суставов позволяет довольно надежно проводить разграничение этой патологии. Могут возникать трудности в диагностике у детей с мукополисахаридоза-ми, при которых нередко отмечают деформацию суставов, уровской болезни, особенно в подростковом возрасте, и ряде других ситуаций, являющихся скорее казуистическими. При системном начале ЮХА дифференциальный диагноз приходится проводить с некоторыми генерализованными инфекционными процессами (в частности, наибольшее значение имеют стрептококковая и иерсиниозная инфекции) и началом некоторых диффузных заболеваний соединительной ткани, из которых на первом месте стоят системная красная волчанка и узелко-' вый периартериит, реже дерматомиозит. До тех пор, пока суставный синдром не примет типичный для ЮХА характер — стабильность, утренняя скованность, наличие выпота в полости сустава — надежный дифференциальный диагноз очень затруднителен. Однако в большинстве случаев к трем месяцам с момента начала заболевания — срок, который считается обязательным для постановки диагноза ЮХА — диагноз становится ясным. Несколько иного плана трудности стоят перед врачом при попытке провести разграничение форм ЮХА в зависимости от иммунопатогенеза, и в этих условиях большое значение приобретают специальные иммунологические исследования. Наибольшее значение приобретают методы, позволяющие констатировать активацию различных звеньев иммунитета и выявляющие наличие конституционального или индуцированного иммунологического дефицита. Однако не все из существующих методов в настоящее время могут быть использованы в клинике, так как многие методически недоступны обычным лабораториям или не вышли за пределы эксперимента. На основании данных литературы и собственных наблюдений можно следующим образом классифицировать различные варианты ЮХА (рис. 72) и их трансформацию (рис. 73). Процентное содержание отдельных форм ЮХА может считаться условным, поскольку определено на основании преимущественно собственного материала и может различаться в отдельных регионах. Лечение. В определении тактики лечебных мероприятий при ювенильном хроническом артрите важными представляются несколько основных положений, вытекающих из патогенеза этого заболевания и характера течения отдельных форм. Процесс формирования хронического воспаления в суставах у детей характеризуется фазой острого синовита, преимущественно экссудативного типа, когда еще отсутствуют иммунологические и морфологические изменения, и фазой хронического синовита, преимущественно пролиферативного типа, обусловленного аутоагрессивными механизмами. Несвоевременная и/или неадекватная терапия на ранних стадиях болезни может способствовать развитию генерализованного иммунопатологического процесса с малоуправляе-мыми нарушениями иммунной регуляции. Это определяет необходимость максимально раннего начала терапии, так как только в этом случае можно предупредить деструктивные изменения опорно-двигательного аппарата и поражение внутренних органов. Исходя из концепции аутоагрессивного характера поражения, в течении ЮХА нет, в прямом понимании этого слова, активной и неактивной фазы, а существует лишь разная степень активности, выявляемой по комплексу клинических и лабораторных данных. С этих позиций, снятие активности (экссудативного воспаления) не означает прекращения патологического процесса и тем самым только частично определяет прогноз заболевания. Отсюда важным положением в терапии этой группы больных является принцип достаточно интенсивного лечения в фазе клинической активности и постоянства терапии в периоде затихания патологического процесса как в стадии частичной, так и полной клинико-лабораторной ремиссии. Наконец, необходимо подчеркнуть, что медикаментозное лечение больных с ЮХА является только одним из многих методов реабилитации, таких как лечебная физкультура и массаж, физиотерапия, хирургическое лечение, психотерапия и т. д. Условно все препараты, используемые для лечения ЮХА, можно разделить на две большие группы — противовоспалительные и иммуномодулирующие средства. К первой группе относят нестероидные противовоспалительные препараты (НПВП) и глюкокортикоиды, а ко второй — иммунодепрессанты и
ювенильный ревматоидный артрит 10% (девочки старше 10 лет, взрослый тип течения, полиартрит. РФ+, HLA-DR4) Ювенильный анкилозирующий спондилит 10% (мальчики старше 10 лет, асимметричное поражение нижних конечностей. РФ-, HLA-B27) ЮХА (длительность больше 3 мес) Ювенильный хронический артрит 70% Артрит, ассоциированный с поражением кишечника 5% (РФ-, HLA-B27)
Псориатический артрит 5% (преимущественно девочки, РФ-, HLA-B27 и В17)
Рис. 72. Классифицируемые варианты ювенильного хронического артрита. Здесь и на рис. 73: РФ — ревматоидный фактор, HLA — антигены гистосов-местимости, AHA — антинуклеарные антитела, ЦИК — циркулирующие иммунные комплексы.
Выздоровление
Моно-, олиго-артритический =65% Моно-, олигоартрит (медленно прогрессирующий)
Хронический увеит (преимущественно девочки 2-4 лет, АНА+) (вариант ЮРА) Сакроилеит (мальчики старше 10 лет, РФ-, HLA-B27) (болезнь ЮХА Полиартрит (преимущественно девочки, медленно прогрессирующий, РФ-, АНА-)
Полиартритический =15% (вариант ЮРА) Суставно-висцеральные формы (без половых различий, АНА+, ЦИК+, при варианте Стилла нередко амилоидоз) (вариант ЮРА) Системный =20% Выздоровление
Рис. 73. Варианты трансформации ювенильного хронического артрита.
иммуностимуляторы. Нередко иммуномодулирующие препараты рассматривают как средства «базисной» терапии. Такой подход является условным, так как «базисными» могут считаться и НПВП, если они эффективно поддерживают ремиссию, то есть «базисной» следует считать ту терапию, которая купирует процесс у данного больного. При назначении НПВП следует учитывать следующие положения: 1. Недостаточный противовоспалительный эффект используемого препарата является показанием для его назначения в большей (в 1,5-2 раза) терапевтической дозе. Для детей это положение особенно важно в связи с хорошей переносимостью, в большинстве случаев, очень высоких доз. Дата добавления: 2014-10-03 | Просмотры: 1137 | Нарушение авторских прав |