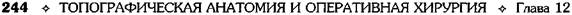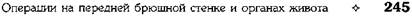|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ХОЛЕЦИСТЭКТОМИЯ
Удаление жёлчного пузыря было впервые произведено в 1882 г. немецким хирургом Лан-генбухом. Показания. Операцию выполняют при камнях или воспалении жёлчного пузыря. К наиболее частым показаниям для холецистэкто -мии относят желчнокаменную болезнь (холелитиаз), которая в большинстве случаев сопровождается хроническим холецисти-
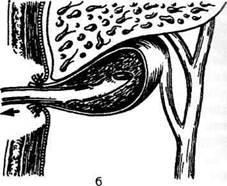
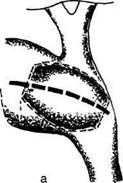
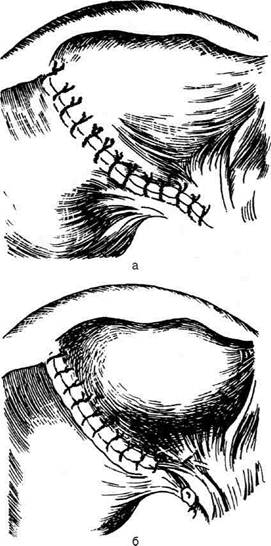
Рис. 12-262. Холецистостомия. а — вид спереди, б — вид сбоку. (Из: Оперативная хирургия / Под ред. И. Литтманна-Будапешт, 1981.) том, доброкачественные и злокачественные опухоли. Существует два основных способа удаления жёлчного пузыря: • удаление жёлчного пузыря от шейки; • удаление жёлчного пузыря от дна. Первый из них труднее, чем второй. При обоих методах важнейшие моменты опера-ции — выделение и перевязка пузырной арте-рии и пузырного протока в области печёночно-дуоденальной связки (lig. hepatoduodenale). Этот момент связан с опасностью повреждения печёночной артерии или её ветвей, a также воротной вены.
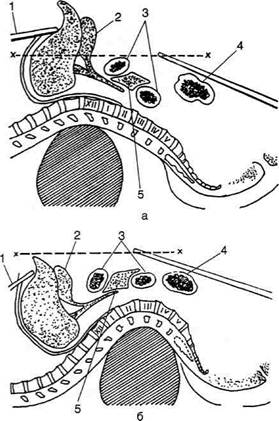
УДАЛЕНИЕ ЖЁЛЧНОГО ПУЗЫРЯ от шейки Операция считается более выгодной потому, что хирург с самого начала приступает к наиболее ответственному этапу операции — выделению пузырного протока и пузырной артерии, а также к обследованию обшего жёлч-ного протока на предмет выявления возможной закупорки камнями. Кроме того, выделе-ние жёлчного пузыря от шейки обеспечивает ревизию печёночных протоков и пузырной артерии почти в сухой ране (выделение пузы-ря от дна сопровождается кровотечением из паренхимы печени в ложе пузыря). Техника. Под спину больного на уровне XI—XII грудных позвонков или, если смотреть спереди, приблизительно на высоте мечевид-ного отростка подкладывают твёрдый валик ди-аметром 50 см и длиной около 65 см. При этом позвоночник изгибается кпереди, а нижняя часть грудной клетки и оба подреберья припод- нимаются на 20—25 см. В результате к передней брюшной стенке значительно приближаются все органы, лежащие в верхнем этаже брюшной полости: печень приподнимается кверху, тогда как двенадцатиперстная кишка с привратником, поперечная ободочная кишка и петли тонких кишок опускаются книзу (рис. 12-263). В качестве доступов к жёлчному пузырю и жёлчным протокам рекомендуют разрезы, груп- пирующиеся у рёберной дуги: доступ Фёдоро-ва, Курвуазъе—Кохера, Шпренгеля, Прибрама (см. "Оперативные доступы к печени"). Возможны правый параректальный доступ или верхняя срединная лапаротомия. После лапаротомии производят ревизию и пальпацию жёлчного пузыря, по нему идут далее вглубь до печёночно-дуоденальной связ- ки, вводят палец в сальниковое отверстие и ощупывают пузырный и общий жёлчный про-токи. Далее приступают к обнажению и пере-вязке внепечёночных жёлчных протоков — общего жёлчного и пузырного. Для того чтобы не повредить стенку общего жёлчного протока, лигатуру накладывают на расстоянии 0,5 см дистальнее от места слия-ния пузырного и общего печёночного прото- ков (рис. 12-264), что имеет важное значение, так как: • перевязка пузырного протока более прокси-мально может привести к сужению просвета общего жёлчного протока;
Рис. 12-263. Положение больного на валике (схема по Рио-Бранко). а — правильное, б — неправильное; 1 — брюшная стенка, 2 — жёлчный пузырь, 3 — двенадцатиперстная кишка, 4 — поперечная ободочная кишка, 5 — поджелудочная железа.
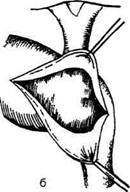
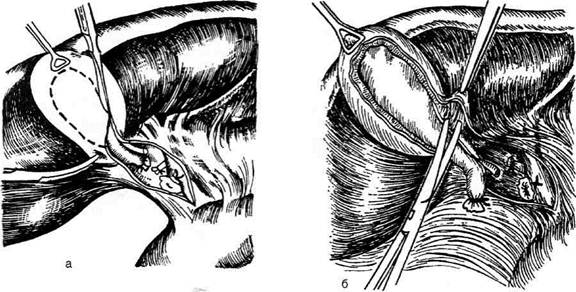
Рис. 12-264. Холецистэктомия от шейки. Перевязка пузырного протока. (Из: Оперативная хирургия / Под ред. И. Лит-тманна. — Будапешт, 1981.)
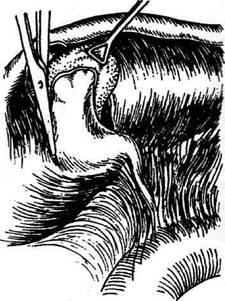
• оставление более длинной культи пузырного протока нежелательно, так как это может привести впоследствии к образованию ам-пулообразного расширения с камнеобразо-ванием, т.е. развитию постхолецистэктоми-ческого синдрома. При наличии камня у слияния протоков или подозрении на наличие такового проводят прямой разрез над камнем и удаляют его (рис. 12-265). Протоки тщательно исследуют зондом.
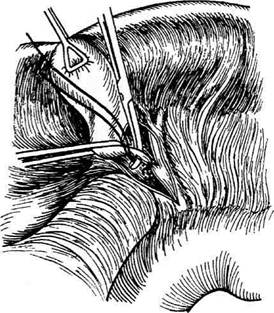
Отступив на 0,5 см от первой лигатуры в сторону жёлчного пузыря, у места перехода протока в жёлчный пузырь его перевязывают
Рис. 12-265. Холецистэктомия от шейки. При наличии камня у места слияния протоков проводят разрез над камнем (а) и попадают зондом из этого места в печёночный проток, общий жёлчный проток и жёлчный пузырь (б). (Из: И. Лит-тманн. Брюшная хирургия. — Будапешт, 1970.) еще раз и пересекают между двумя лигатура-ми. Затем в пределах треугольника Кало вы-деляют, перевязывают двумя шёлковыми ли-гатурами и пересекают непосредственно у стенки жёлчного пузыря пузырную артерию (рис. 12-266). После этого приступают к вы-делению жёлчного пузыря из его ложа (по воз-можности субсерозно). Если пузырь сильно раздут, его целесообразно предварительно опо-рожнить пункцией и закрыть место прокола кисетным швом. С помощью зажима шейку пузыря оттягивают от печени так, чтобы было видно место перехода висцеральной брюши-ны пузыря на печень. Над жёлчным пузырем брюшину рассекают по его окружности, от-ступив на 0,5 см от линии, по которой брю-шина переходит с печени на жёлчный пузырь (рис. 12-267, а). После этого отслаивают стен-ку пузыря от его ложа (рис. 12-267, б). После удаления жёлчного пузыря произво-дят ревизию ложа на гемостаз. Выделенный пузырь удаляют, листки брюшины ушивают над ложем жёлчного пузыря непрерывным или уз-ловым кетгутовым швом, продолжив его вдоль разреза печёночно-дуоденальной связки (рис. 12-268). Считают целесообразным сшивать передний и задний листки брюшины печёночно-дуоденальной связки и культю жёлчного пузыря оставлять свободной, без се-розного покрова (рис. 12-269). К месту культи пузырного протока подводят дренаж, который выводят через контрапертуру
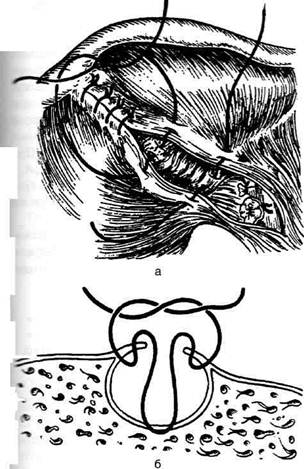
Рис. 12-266. Холецистэктомия от шейки, а — перевязка пузырного протока и рассечение между двумя лигатурами, выде - ление пузырной артерии, б — перевязка и пересечение пузырной артерии. (Из: Оперативная хирургия / Под ред. И.Лит-тманна. — Будапешт, 1981.)
Рис.12-267. Холецистэктомия от шейки, а— рассечение висцеральной брюшины скальпелем по обе стороны от жёлчного пузыря, б — выделение жёлчного пузыря из его ложа. (Из: Оперативная хирургия / Под ред. И. Литтманна. — Будапешт, 1981.)
Рис. 12-268. Холецистэктомия от шейки, а — ложе жёлчно- го пузыря закрывается брюшиной, б — швы накладывают так, чтобы оба края брюшины вворачивались внутрь. (Из: Опера- тивная хирургия / Под ред. И. Литтманна. — Будапешт, 1981.) УДАЛЕНИЕ ЖЁЛЧНОГО ПУЗЫРЯ ОТ ДНА Операцию производят значительно реже, чем удаление жёлчного пузыря от шейки, и выполняют преимущественно в случаях больших спаек в области шейки. Преимущества. Хирург подходит к воротам пузыря, имея возможность надёжно идентифицировать его элементы. Недостатки • Невозможность произвести диагностические исследования жёлчных путей. • Значительная кровоточивость, так как пузыр- ную артерию перевязывают только после выделения жёлчного пузыря. Техника. После лапаротомии одним из предложенных доступов и выделения жёлчных путей сначала производят вылущивание жёлчного пузыря из его ложа. Скальпелем слева и справа параллельно продольной оси жёлчного пузыря надсекают брюшину по бокам от пузыря, отступив на 0,5 см от линии, по которой брюшина переходит с печени на жёлчный пузырь. В фундальной части соединяют обе линии разреза. После этого острым и тупым путём выделяют жёлчный пузырь из его ложа, при этом продвигаются со стороны фундальной части по направлению к пузырному протоку (рис. 12-270). Таким образом, жёлчный пузырь остаётся связанным с элементами печёночно-дуоденаль-
Рис. 12-269. Холецистэктомия от шейки, а — погружение культи пузырного протока позади брюшины (неправильный приём), б — культя пузырного протока не перитонизируется. (Из: Оперативная хирургия / Под ред. И. Литтманна. — Будапешт, 1981.) ной связки только пузырным протоком и пузырной артерией. Пузырную артерию перевязывают и пересекают вблизи от жёлчного пузыря, а пузырный проток — в 0,5 см от общего жёлчного протока. После этого его отсекают и удаляют жёлчный пузырь. Дальнейший ход операции такой же, как при удалении пузыря от шейки. СУБСЕРОЗНАЯ ХОЛЕЦИСТЭКТОМИЯ Операцию в 1892 г. впервые описал Дуайен, а в 1906 г. ее произвел Витцелъ. Суть опера-
Рис. 12-270. Холецистэктомия от дна. Жёлчный пузырь из ложа выделяют со стороны дна по направлению к пузырно-му протоку. (Из: Оперативная хирургия / Под ред. И. Литтман-на. — Будапешт, 1981.) ции заключается в том, что весь или почти весь пузырь выделяют из своего брюшинного по-крова, при этом на печёночном ложе остаётся его наружный фиброзный слой. Подсерозное вылущивание пузыря может быть быстро и легко осуществлено только в ранние сроки первичного острого приступа холецистита. При длительно существующей водянке пузыря и особенно при осложнённом остром или хро-ническом холецистите описываемый вариант эктомии совершенно невыполним. Недостаток этого метода состоит в значи-тельном кровотечении, потому что пузырную артерию можно перевязать только после выде-ления жёлчного пузыря. КОАГУЛЯЦИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПУЗЫРЯ (МУКОКЛАЗИЯ ПО ПРИБРАМУ) Показание. Рецидивирующий осложненный холецистит с выраженными изменениями как самого жёлчного пузыря, так и окружающих тканей, когда удаление пузыря становится очень трудным или невозможным. Техника. Опорожненный жёлчный пузырь вскрывают на всём протяжении и освобожда-ют от камней. После перевязки пузырного про-
тока и по возможности пузырной артерии сли-зистую оболочку стенки пузыря, прилегающей к печени, коагулируют до брюшинного покрова термокаутером. Края пузыря сшивают при помощи вворачивающих швов. ЛАПАРОСКОПИЧЕСКАЯ холецистэктомия и ХОЛАНГИОГРАФИЯ До недавнего времени «золотым стандартом» в течении желчнокаменной болезни была откры-тая холецистэктомия, с результатами которой (ле-тальность менее 0,5%, количество осложнений 5-15%) сравнивали другие методы лечения. Внедрение в практику оперативной лапароскопии произвело переворот во взглядах на хирургичес-кое лечение желчнокаменной болезни. Улучше-ние технической оснащённости привело к посте-пенному становлению и развитию такого направления оперативной хирурги, как лапаро-скопическая холецистэктомия. В настоящее вре-мялапароскопическим доступом выполняют не только изолированную холецистэктомию, но и ин-траоперационную холангиографию, холедохото-миюс эксплорацией общего жёлчного протока и наложение билиодигестивных анастомозов. Дата добавления: 2015-01-18 | Просмотры: 2537 | Нарушение авторских прав |