 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
РЕЗЕКЦИЯ ТОНКОЙ КИШКИПод резекцией тонкой кишки понимают удаление того или иного отрезка этой кишки. Чаще всего её производят по поводу опухоли, ущемлённых грыж, непроходимости кишки, тромбозов брыжеечных сосудов, ранений и др. Резекцию тонкой кишки нужно осуществлять в пределах здоровых тканей: проксимально на 30—40 см и дистально на 15— 20 см от резецируемого участка кишки.
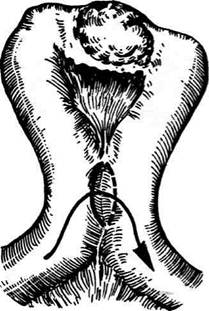
Рис. 12-174. Контроль на проходимость анастомоза. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.) Этапы резекции тонкой кишки: Нижнесрединная лапаротомия. Ревизия брюшной полости. Определение точных границ здоровых и патологически измененных тканей. Мобилизация брыжейки тонкой кишки (по намеченной линии пересечения кишки). Резекция кишки. Формирование межкишечного анастомоза. РЕЗЕКЦИЯ КИШКИ В бессосудистой зоне брыжейки тонкой кишки зажимом делают отверстие (рис. 12- 175, а), по обоим краям которого накладывают по одному кишечно-брыжеечному серозному шву. При этом прокалывают брыжейку, проходящий в ней краевой сосуд и мышечный слой кишечной стенки, не проникая в просвет кишки (рис. 12-175, б). Завязыванием шва сосуд фиксируется к кишечной стенке. Эти швы накладывают по линии резекции со стороны как проксимального, так и дистального отделов. На расстоянии около 5 см от концов кишки, предназначенной для резекции, накладывают два кишечных зажима для копростаза, концы которых не должны переходить за брыжеечные края кишки. Подобное положение зажимов сохраняет кровоснабжение брыжей- Рис. 12-175. Этапы резекции тонкой кишки, а — образование отверстия в брыжейке тонкой кишки, б — наложение кишечно-брыжеечного шва. (Из: Литтманн И. Брюшная хирургия. — Будапешт, 1970.) ки в её околокишечной зоне. Приблизительно на 2 см ниже проксимального зажима и на 2 см выше дистального зажима накладывают по одному раздавливающему зажиму. Пересекают брыжейку тонкой кишки между лигатурами. Чаще всего делают конусовидное пересечение тонкой кишки. При этом наклон линии пересечения должен всегда начинаться от брыжеечного края и кончаться на противоположном крае кишки, ввиду того что только при такой ориентации обеспечиваются васкуляризация конца, подлежащего анастомозу, и возможность правильного сближения краёв пересеченной брыжейки (рис. 12-176).
Рис. 12-176. Этапы резекции тонкой кишки, а — правильное пересечение кишки (наклон линии пересечения от бры-жеечного края к противоположному), б — неправильное (на-клон линии пересечения от противобрыжеечного края к брызжеечному). (Из: Симич П. Хирургия кишечника. — Буха- эест, 1979.) ФОРМИРОВАНИЕ МЕЖКИШЕЧНОГО АНАСТОМОЗА Наложение анастомоза между двумя участками пищеварительного аппарата — одна из наиболее распространённых операций в абдоминальной хирургии. Анастомоз накладывают с целью восстановления пассажа содержимого пищеварительного аппарата. В зависимости от способов соединения приводящего и отводящего участков пищеварительного аппарата раз-личают следующие виды анастомозов: • анастомоз конец в конец (anastomosis termino- terminalis) — конец приводящего участка соединяют с концом отводящего (рис. 12-177, а); • анастомоз бок в бок (anastomosis latero-lateralis) — соединяют боковые поверхности приводящего и отводящего участков (рис. 12-177, б); • анастомоз конец в бок (anastomosis termino- lateralis) — конец приводящего участка соединяют с боковой поверхностью отводящего (рис. 12-177, в); • анастомоз бок в конец (anastomosis latero- terminalis) — боковую поверхность приводящего участка соединяют с концом отводящего. Основные требования к наложению анас-томоза: • ширина анастомоза должна быть достаточ- ной для того, чтобы обеспечить беспрепятственное продвижение содержимого кишечника; • по возможности анастомоз необходимо на- кладывать изоперистальтически, т.е. направление перистальтики в приводящем участке должно совпадать с таковым в отводящем участке;
в Рис. 12-177. Типы кишечного анастомоза, а — конец в конец, б — бок в бок, в — конец в бок. (Из: Литтманн И. Брюшная хирургия. — Будапешт, 1970.) • линия анастомоза должна быть прочной и обеспечивать физическую и биологическую герметичность. Наиболее часто формируют анастомоз с помощью двухрядного шва, который накладывают на заднюю, а затем на переднюю стенку анастомоза. • С помощью серозно-мышечного шва Ломбера соединяют участки кишки в месте наложения соустья (рис. 12-178, а). После вскрытия просвета обоих участков кишки образуются задние и передние губы анастомоза. • Заднюю стенку анастомоза формируют путём сшивания задних губ с помощью одного из сквозных швов — скорняжного или Ревердена—Мулътановского (рис. 12-178, б). Чаще применяют непрерывный шов Ревердена—Мулътановского (учитывая его хорошие гемостатические свойства). • После формирования задней стенки анастомоза сшивают передние губы. При этом при-
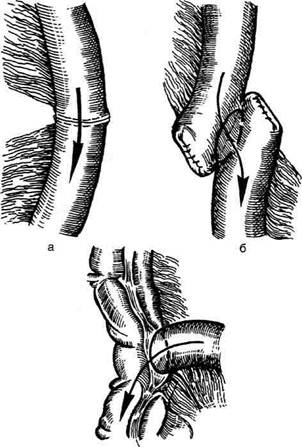
Рис. 12-178. Схема расположения швов кишечного анастомоза, а — шов Ламбера, б — сквозной шов задней стенки анастомоза, в — сквозной вворачивающий шов передней стенки анастомоза, г— шов Ламбера. (Из: Литтманн И. Брюшная хирургия. — Будапешт, 1970.) меняют один из вворачивающих швов (например, Шмидена), который обеспечивает гемостаз, вворачивание соединяемых стенок и соприкосновение их серозных оболочек (рис. 12-178, в). • Заканчивают формирование анастомоза наложением отдельных серозно-мышечных швов Ламбера (рис. 12-178, г). • Таким образом, вся линия анастомоза снаружи ушита серозно-мышечным, задняя стенка — сквозным, передняя — вворачивающим швом. Восстановление кишечной непроходимости предпочтительнее производить по способу конец в конец, удаляя все патологически изменённые ткани и восстанавливая непрерывность кишки наиболее соответствующим как с анатомической, так и с функциональной точки зрения методом. Анастомоз конец в конец Техника. Вначале накладывают две лигатуры-держалки на брыжеечный и свободный края просвета кишки. Формирование межкишечного соустья начинается с наложения узловых серозно-мышечных швов Ламбера на протяжении всей задней стенки анастомоза. Соединяемые участки кишки освобождают от брыжейки примерно на расстоянии 1 см от свободного конца, а линия этого шва должна отстоять от краёв разреза кишки примерно на 0,5 см (рис. 12-179, а). Нити двух крайних швов оставляют для держалки, остальные нити срезают. После этого на заднюю полуокружность анастомоза накладывают непрерывный краевой обвивной шов Ревердена—Мулътановского ОПЕРАТИВНАЯ ХИРУРГИЯ ♦ Глава 12 (рис. 12-179, б). После ушивания задней стенки анастомоза этой же нитью ушивают его переднюю стенку с использованием вворачивающего шва Шмидена, следя за тем, чтобы стенки соприкасались только серозными оболочками (рис. 12-179, в). Особенно тщательно непрерывный шов накладывают в углах анастомоза (место перехода шва с задних губ соустья на передние). Поверх сквозного вворачивающего шва накладывают отдельные узловые серозно-мышечные швы Ламбера (рис. 12-179, г). Ряд хирургов при сшивании задней и передней стенок анастомоза в качестве сквозных швов используют отдельные узловые швы Жо-бера или Пирогова, поверх которых также накладывают серозно-мышечные швы Ламбера (использование отдельных узловых швов позволяет избежать сужения анастомоза). Иногда при отсутствии возможности или необходимости в резекции изменённой части (например, при неоперабельной опухоли кишки, для устранения непроходимости) производят наложение обходного анастомоза по Брауну. При таком обходном анастомозе соединяются приводящая и отводящая петли кишки (рис. 12-180 Операция заканчивается ушиванием окна в брыжейке кишки (для профилактики последующих
Рис. 12-179. Анастомоз конец в конец, а— соединение участков кишки серозно-мышечными швами Ламбера, б — ушивание задней стенки анастомоза швом Ревердена-Муль-тановского, в — ушивание передней стенки анастомоза вворачивающим швом Шмидена, г— наложение серозно-мы-шечных швов Ламбера на переднюю стенку анастомоза.
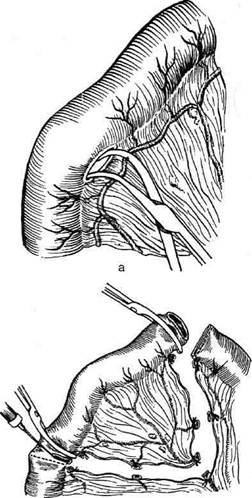
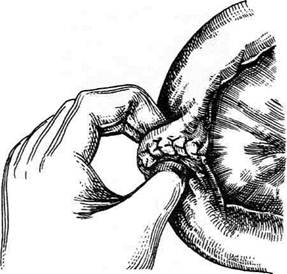
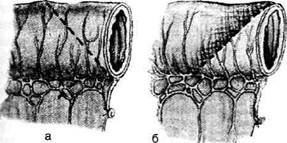
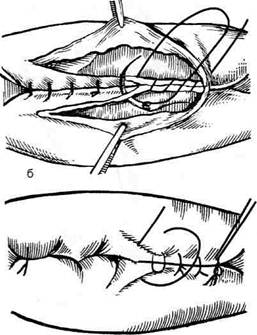
Рис. 12-180. Обходной анастомоз по Брауну. (Из: Опера-тивна я хирургия / Под ред. И. Литтманна — Будапешт, 1981.) сращений) и пальпаторного определения про-ходимости вновь созданного анастомоза. Анастомоз бок в бок Анастомоз бок в бок накладывают при ма-лом диаметре соединяемых участков кишки, при: наложении соустья между желудком и тон-кой кишкой. В настоящее время метод получает: всё большее распространение благодаря широкому применению однорядного (преци-зионного) шва. Преимущества • анастомоз лишён критической точки зашивания брыжейки (в данном случае «критическая точка» — это место сопоставления брыжеек отрезков кишечника, между кото-рыми накладывают анастомоз); - анастомоз способствует широкому соединению сегментов кишки; -анастомоз обеспечивает безопасность в отношении возможного появления кишечного свища. Техника. Если резекцию кишки предпола-гают закончить созданием анастомоза по типу бок в бок, после рассечения и перевязки брыжейки кишку пережимают зажимом Кохера в том месте, где была закончена мобилизация кишки. Зажим снимают и в пережатом месте кишку перевязывают кетгутовой нитью. Затем, отступив примерно на 1,5 см проксимальнее от места перевязки, на стенку кишки накладывают жесткий зажим, а проксимальнее от того же места на стенку кишки накладывают серозно-мышечный шёлковый кисетный шов. Между жомом и лигатурой кишку пересекают скальпелем. Культю смазывают йодом и погружают анатомическим пинцетом в кисет, нитки которого затягивают до отказа и затем завязывают. После удаления резецируемой кишки приступают к наложению бокового анастомоза. Приводящий и отводящий отделы кишки прикладывают друг к другу боковыми стенками изоперистальтически, т.е. один по продолжению другого. Стенки кишечных петель на протяжении 6—8 см соединяют рядом узловых шёлковых серозно-мышечных швов по Ламбе-ру на расстоянии 0,5 см друг от друга, отступив кнутри от свободного (антимезентерального) края кишки. На середине протяжения линии наложения серозно-мышечных швов вскрывают просвет кишки одной из кишечных петель, а затем подобным же образом вскрывают просвет другой петли. Разрез просвета удлиняют в стороны, не доходя 1 см до конца линии серозно-мышечного шва (рис. 12-181, а). После этого приступают к сшиванию внутренних краёв получившихся отверстий непрерывным обвивным кетгутовым швом через все слои взахлёстку (рис. 12-181, б). Шов начинают соединением углов обоих отверстий, стянув углы друг с другом, завязывают узел, оставляя начало нитки необрезанным. Дойдя до противоположного конца соединяемых отверстий, закрепляют шов узлом и переходят с помощью той же нитки к соединению наружных краёв отверстий вворачивающим швом Шмидена (второй «грязный» шов) (рис. 12-181, в). После ушивания обеих стенок нити связывают. Для этого делают прокол со стороны слизистой одной кишки, затем со стороны слизистой другой кишки и после этого шов затягивают; края отверстия при этом вворачиваются внутрь. Дойдя до начала «грязного» шва, конец кетгутовой нити связывают двойным узлом с её началом. Таким образом, просвет кишечных петель закрывается и заканчивается инфицированный этап операции и приступают к последнему этапу — наложению второго ряда узловых серозно-мышечных швов Ламбера (второй «чистый» шов) уже по другую сторону анастомоза
Рис. 12-181. Анастомоз бок в бок. а — соединение участков кишки серозно-мышечными швами Ламбера, б — ушивание задней стенки анастомоза швом Ревердена-Мультановского, в — ушивание передней стенки анастомоза вворачивающим швом Шмидена, г — наложение второго ряда серозно-мышечных швов Ламбера на переднюю стенку анастомоза. (Из:Ко- тович Л.Е., Леонов СВ., Руцкий А.В.. и др. Техника выполнения хирургических операций. — Минск, 1985.)
Анастомоз конец в бок Анастомоз конец в бок часто применяют при резекции правой половины толстой кишки и наложении анастомоза между тонкой и толстой кишками. Расположение конечной петли по отношению к оси анастомозируемой петли может быть параллельным при продольном соединении или перпендикулярным при поперечном соединении. При этом необходимо отдать предпочтение поперечному анастомозу, при котором пересекают меньшее количество круглых мышечных волокон, тем самым обеспечивая перистальтическую волну большей эффективности. Техника. Стенку тонкой кишки соединяют отдельными серозно-мышечными швами Ламбера, отступив на 3—4 см от линии её пересе- чения со стенкой толстой кишки, ближе к бры жеечному краю (рис. 12-182, а). Затем по ленте продольно вскрывают просвет толстой кишки задние губы сшивают сквозным непрерывным обвивным швом взахлёстку (шов Ревердена-Мулътановского) (рис. 12-182, б), затем этой же нитью сшивают передние губы, используя один из вворачивающих швов. Нити связьва-ют. На переднюю стенку анастомоза поверх вворачивающего шва накладывают серозно-мышечные швы Ламбера (рис. 12-182, в). Дата добавления: 2015-01-18 | Просмотры: 3340 | Нарушение авторских прав |
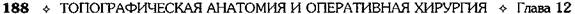
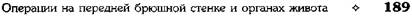
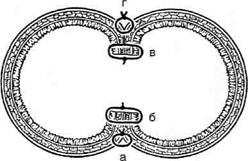
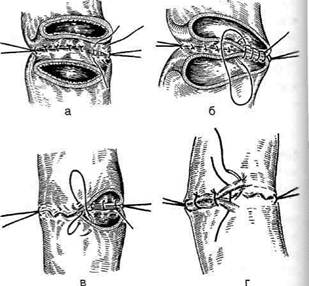
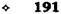
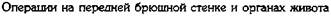
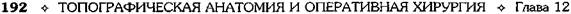


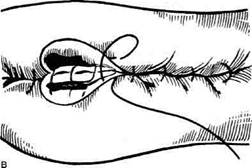
 (рис. 12-181, г). Проколы делают отступив 0,75 см от линии «грязного» шва. Слепые культи во избежание инвагинации фиксируют несколькими узловыми швами к стенке кишки. Формирование анастомоза заканчивается проверкой проходимости его и ушиванием отверстия в брыжейке кишки.
(рис. 12-181, г). Проколы делают отступив 0,75 см от линии «грязного» шва. Слепые культи во избежание инвагинации фиксируют несколькими узловыми швами к стенке кишки. Формирование анастомоза заканчивается проверкой проходимости его и ушиванием отверстия в брыжейке кишки.