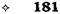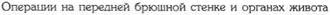|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
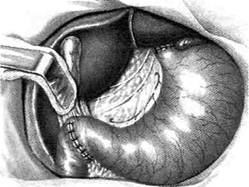
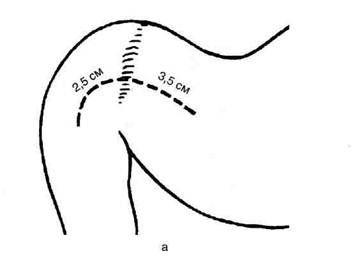
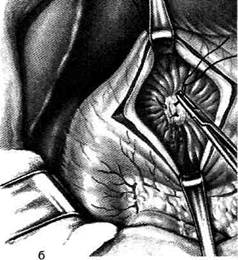
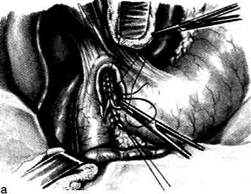
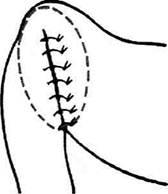
Основные требования, предъявляемые к ва-готомии• Ваготомия должна привести к денервапии антрального отдела, чтобы исключить продукцию гастрина. • Ваготомия не должна нарушать моторную функцию желудка, особенно пилорическо-го отдела. • Ваготомия должна при необходимости сочетаться с дренирующими операциями, обеспечивающими свободный пассаж пиши из желудка в двенадцатиперстную кишку. ДРЕНИРУЮЩИЕ ЖЕЛУДОК ОПЕРАЦИИ Известно, что в ряде случаев стеноз представляет собой изолированное сужение луковицы или прилежащего участка двенадцатиперстной кишки без вовлечения в процесс самого привратника, который важен для регуляции порционной эвакуации, предотвращения рефлюкса дуоденального содержимого в желудок. В этих случаях целесообразно выполнение дренирующей операции, направленной на сохранение привратника. Согласно классификации Саенко и Пусто-вит различают три типа стенозов двенадцатиперстной кишки по месту локализации: стеноз привратника, луковицы двенадцатиперстной кишки и залуковичного отдела. • Первые два типа сходны по функциональным и органическим изменениям, при этом в большей степени страдает функция привратника, поэтому их объединяют одним понятием: «пилородуоденальные, или высокие дуоденальные, стенозы». Оперативное вмешательство, дополняющее селективную проксимальную ваготомию, не способно восстановить нарушенную функцию привратника. • Ко второй группе авторы относят залукович- Панцырев и Кузин в зависимости от диаметра сужения, размера желудка, состояния мо-торно-эвакуаторной функции различают следующие стадии стеноза: компенсированный, субкомпенсированный и декомпенсированный. В соответствии со стадией стеноза выбирают метод оперативного вмешательства, дополняющегося селективной проксимальной вагото-мией, — дуоденопластику или экономную резекцию желудка. Дренирующие операции разделены на три группы, имеющие принципиальное различие: пилоропластика, гастродуоденостомия и гаст-роеюностомия. Пилоропластика по Хайнеке-Микулич-Радецкому Суть способа заключается в продольном рассечении антрального отдела желудка и начального отдела двенадцатиперстной кишки по обе стороны от привратника. Для создания достаточного просвета привратника продольное рассечение стенок желудка и двенадцатиперстной кишки должно быть выполнено на протяжении 3—4 см с последующим поперечным сшиванием образованной раны. Вначале ножницами вскрывают переднюю стенку желудка на середине расстояния между большой и малой кривизной. Отсосом удаляют желудочное содержимое. Двумя полуовальными или ромбовидным разрезом иссекают язвенный инфильтрат в пределах здоровых тканей (рис. 12-162, а). Затем продольный разрез передней стенки желудка и двенадцатиперстной кишки переводят в поперечный и ушивают однорядным непрерывным швом через все слои без грубого захвата тканей, который вполне надёжен, исключает грубое вворачивание тканей, даёт нежный рубец и гарантирует от рубцового сужения выхода из желудка (рис. 12-162. б). Однако возможно использование и двухрядного шва, когда серозно-мышечные узловые швы накладывают без грубого вворачивания тканей (рис. 12-163). Пилоропластика по Хайнеке-Микулич-Радецкому с прошиванием кровоточащего сосуда в язве Операция иссечения кровоточащей язвы передней стенки двенадцатиперстной кишки
Рис. 12-162. Пилоропластика по Хайнеке-Микулич-Радецкому. а— иссечение перфоративной язвы с инфильтратом, б— продольный разрез передней стенки желудка и двенадцатиперстной кишки переведён в поперечный. (Из: Клиническая хирургия / Под ред. Ю.М. Панцырева. — М., 1988.)
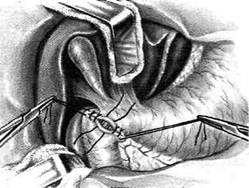
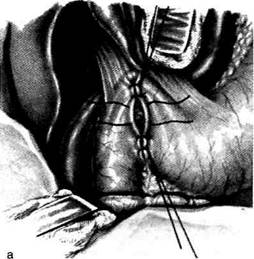
12-163. Пилоропластика по Хайнеке — Микулич-Радецкому. а — закрытие разреза при пилоропластике вторым ря-дом швob, б — законченный вид операции. (Из: Клиническая хирургия / Под ред. Ю.М. Панцырева. — М., 1988.) последующей пилоропластикой практичес-ки ничем не отличается от вышеописанной. Операцию при профузном кровотечении из дуоденальной язвы, расположенной на задней стенке, начинают с прошивания кровоточащего сосуда. Ваготомия выполняется как второй этап вмешательства. Техника. После ревизии органов брюшной полости и установления источника кровотече-ния накладывают швы-держалки на двенад-цатиперстную кишку по краям передней по- луокружности привратника с последующей широкой пилородуоденотомией (рис. 164, а). Образованное отверстие широко растягивают в поперечном направлении для обеспечения хорошего доступа к кровоточащей язве. Во избежание прорезывания каллезных краёв язвы прошивная лигатура должна захватывать здоровые участки слизистой оболочки на рассто-янии 0,5—1 см от язвенного дефекта и проходить под дном язвы (рис. 12-164, б). Необходимо соблюдать осторожность, помня о возможности повреждения общего жёлчного протока при прошивании тканей слишком глубоко. После этого переходят к закрытию пилоро-томического разреза. С помощью швов-держалок переводят разрез желудка и двенадцатиперстной кишки в поперечный и производят ушивание раны по описанной выше методике. Закрытие пилоротомического разреза при этой операции также можно производить однорядным швом.
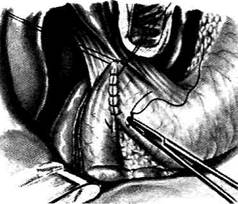
Рис. 12-164. Пилоропластика по Хайнеке — Микулич-Радецкому с прошиванием кровоточащего сосуда в язве, а — схема пилородуоденального разреза, б — прошивание кровоточащей язвы на задней стенке двенадцатиперстной кишки выше и ниже аррозии сосуда. (Из: Клиническая хирургия / Под ред. Ю.М. Панцырева. — М., 1988.) Пилоропластика по Финнею Пилоропластика по Финнею (1902) отличается от описанного способа тем, что образуется более широкий выход из желудка. Этот вид пилоропластики применяют при рубцово-яз-венном стенозе выходного отдела, а также при сочетанных осложнениях дуоденальной язвы, когда пилоропластика по Хайнеке—Микулич-Радецкому может не обеспечить адекватного дренирования желудка. Техника. Производят мобилизацию двенадцатиперстной кишки по Кохеру (см. рис. 12- 282), рассекают антральный отдел желудка и начальный отдел двенадцатиперстной кишки сплошным разрезом длиной 4—6 см. Узловыми серозно-мышечными швами соединяют большую кривизну пилорического отдела желудка с внутренним краем двенадцатиперстной кишки. Швы на разрез накладывают по принципу верхнего гастродуоденального анастомоза по типу бок в бок. Верхний шов располагается тотчас у привратника, нижний — на расстоянии 7—8 см от привратника (рис. 12-165, а). Переднюю стенку желудка и двенадцатиперстной кишки рассекают непрерывным дугообразным разрезом (рис. 12-165, б). После этого на заднюю губу анастомоза накладывают шов непрерывной кетгутовой нитью взахлёстку для обеспечения надежного гемостаза (рис. 12-166, а). Ушивание передней губы анастомоза произ- водят с использованием вворачивающего шва Шмидена от нижнего угла разреза вверх по направлению к привратнику (рис. 12-166, б После этого приступают к наложению пере-дненаружного ряда узловых серозно-мышеч-ных швов (рис. 12-167). Гастродуоденоанастомоз по Жабуле Суть гастродуоденоанастомоза по Жабу:-: заключается в мобилизации двенадцатиперстной кишки по Кохеру (см. рис. 12-282) с последующим наложением гастродуоденального анастомоза диаметром более 2,5 см по типу бок в бок, обходя место препятствия. Соустье должно быть расположено максимально близко к пилорическому жому (выше большого дуоденального сосочка). Боковой анастомоз между желудком и двенадцатиперстной кишкой, как дренирующая операция в сочетании с вагото-мией при стенозе в ряде случаев имеет преимущество перед пилоропластикой. Показание Выраженный рубцовый процесс захватывающий начальную часть двенадцатиперстной кишки. Техника. На ограниченном участке освобождают от сращений дистальную часть желудка у большой кривизны так, чтобы её можно было подвести к передней поверхности двенадцатиперстной кишки. После этого передняя поверхность дистальной части желудка у большой
12-165. Пилоропластика по Финнею. а — узловыми серозно-мышечными швами соединяют большую кривизну пило-рического отдела желудка с внутренним краем двенадцатиперстной кишки, б — подковообразным разрезом рассекают пе-реднюю стенку желудка и двенадцатиперстной кишки. (Из: Клиническая хирургия / Под ред. Ю.М. Панцырева. — М., 1988.)
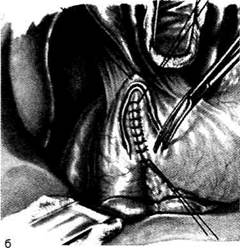
Рис. 12-166. Пилоропластика по Финнею. а— наложение задневнутреннего шва взахлёстку, б— наложение передне-внутреннего вворачивающего шва. (Из: Клиническая хирургия / Под ред. Ю.М. Панцырева. — М., 1988.)
12-167. Пилоропластика по Финнею. а— наложение передненаружного серозно-мышечного ряда швов, б тастродуоденального анастомоза. (Из: Клиническая хирургия / Под ред. Ю.М. Панцырева. — М., 1988.) схема
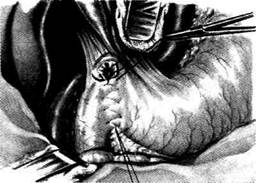
кривизны и внутренний край двенадцатиперстной кишки могут быть сближены без всякого натяжения. Верхний шов накладывают тотчас ниже привратника, нижний — на расстоянии 7—8 см. Переднюю стенку желудка и двенадцатиперстной кишки рассекают двумя разрезами без пересечения привратника (рис. 12-168). Во избежание перекрута двенадцатиперстной кишки линия её фиксации серозно-мышечными швами к желудку и линия разреза должны быть строго параллельны вертикальной оси кишки. Затем накладывают задний и передний внутренние гемостатические швы непрерывной
Рис. 12-168. Гастродуоденоанастомоз по Жабуле. Наложен задний наружный ряд узловых серозно-мышечных швов, (Из: Клиническая хирургия / Под ред. Ю.М. Панцырева. — М., 1988.) кетгутовой нитью (рис. 12-169). После этого приступают к наложению передненаружно-го ряда узловых серозно-мышечных швов (рис. 12-170). Боковой анастомоз между желудком и двенадцатиперстной кишкой, как правило, заканчивают ваготомией. / Гемисфинктерэктомия В эту группу входят операции, при которых выполняют переднюю пилорэктомию. Суть операций заключается в том, что над пилорическим жомом рассекают стенку желудка в поперечном направлении, иссекают переднюю половину циркулярной пилорической мышцы и желудок ушивают двухрядным швом. Преимущество способа — возможность сузить пилорический канал в случае развития демпинг-синдрома. Оставшаяся задняя часть сфинктера способствует порционному освобождению желудка. Дата добавления: 2015-01-18 | Просмотры: 1398 | Нарушение авторских прав |