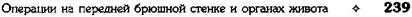|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
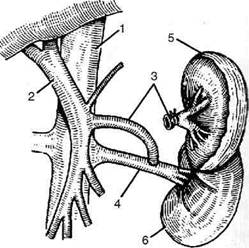
Виды анастомозов• Наложение проксимального спленоренального анастомоза по типу конец в бок с удалением селезёнки. Доступ — торакоабдоминальный разрез слева в девятом—десятом межреберье. Производят мобилизацию селезёнки путём рассечения желудочно-селезёночной связки (lig. gastrolienale) и выделения сосудов селезёнки. Последние перевязывают проксимальнее коротких артерий желудка и желудочно-саль-никовых сосудов. Удаляют селезёнку и приступают к мобилизации 4—6 см селезёночной вены. Оттянув книзу селезёночный угол толстой кишки, рассекают париетальный листок брюшины и проникают в забрюшинное пространство. Почечную вену выделяют от ворот почки на протяжении 4—6 см. На выделенную почечную вену накладывают зажим и рассекают стенку продольно на протяжении, соответствующем диаметру селезёночной вены. После этого проксимальный конец селезёночной вены (v. lienalis) подводят к боковой поверхности почечной вены (v. renalis) и сшивают сначала задние, а затем передние губы анастомоза непрерывным вворачивающим швом (рис. 12-250). Проводят контроль на герметичность и послойно зашивают рану грудной и брюшной стенок. • Наложение проксимального спленоренального анастомоза по типу бок в бок без удаления селезёнки. Верхним срединным разрезом вскрывают брюшную полость. Через желу-дочно-ободочную связку (lig. gastrocolicum) обнажают полость сальниковой сумки, рассекают заднюю стенку сальниковой сумки и проникают в забрюшинное пространство. Тупым путём мобилизуют нижний край поджелудочной железы левее позвоночника. Производят мобилизацию селезёночной вены в области перехода тела в хвост поджелудочной железы до места слияния её с верхней брыжеечной веной. На селезёноч-
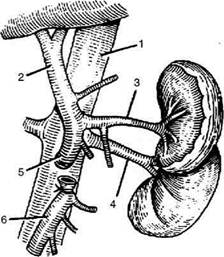
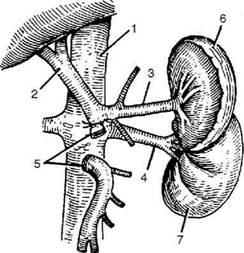
Рис. 12-250. Схема спленоренального анастомоза с уда-лением селезёнки. 1 — нижняя полая вена, 2— воротная вена, 3 — селезёночная вена, 4 — почечная вена, 5 — селезёнка, 6 — почка. ную вену накладывают зажим Сатинского После этого приступают к обнажению левой почечной вены. Ориентиром может слу-жить нижний край хвоста поджелудочной железы. При близком расположении селезёночной и почечной вен на выделенные участки накладывают зажимы в продольном направлении. В стенках вен образуют овальные отверстия, после чего вены сближают и между ними накладывают анастомоз по типу бок в бок (диаметр сосудистого соустья не более 10 мм). После снятия зажимов проводят контроль на гемостаз. Восстанавливают целостность желудочно-ободочной связки. Накладывают послойные швы на рану • Наложение дистального спленоренального анастомоза по типу конец в бок без удаления селезёнки. Операцию начинают так же, как и при наложении спленоренального анастомоза бок в бок. Селезёночную вену под нижним краем поджелудочной железы мобилизуют до места слияния её с верхней брыжеечной веной. Затем переходят к мобилизации левой почечной вены. Когда обе вены мобилизованы, селезёночную вену пересекают между двумя зажимами как можно ближе к верхней брыжеечной вене. Между дистальным концом селезёночной вены и переднебоковой поверхностью почечной вены накладывают анастомоз по типу конец в бок. Операцию заканчивают восстановлением желудочно-ободочной связки и ушиванием раны перед-ней брюшной стенки наглухо.
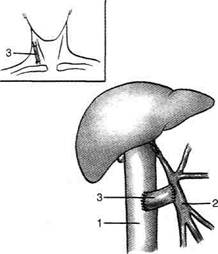
• Спленоренальный Н-образный анастомоз без уда Наложение непрямого портокавального анастомоза по типу мезентерико-кавального Показание. Портальная гипертензия с поражением кишечно-мезентериальной зоны, осложнённая асцитом или варикозным расширением вен пищевода. • Мезентерико-кавальный анастомоз по Крестов- скому. После верхнесрединной лапаротомии в корне брыжейки поперечной ободочной кишки по пульсации отыскивают верхнюю брыжеечную артерию и на 1 см вправо от неё надсекают брыжейку. Здесь легко обнаруживается верхняя брыжеечная вена (v. mesenterica superior), которую обнажают на протяжении 5—6 см. Верхнюю брыжеечную вену пересекают у места её впадения в воротную вену (полное выключение тонкой кишки из портального кровообращения), а затем периферический конец верхней брыжеечной вены соединяют с нижней полой веной по типу конец в бок (рис. 12-251). • Мезентерико-кавальный анастомоз по Оверу— крупных ветвей от тонкой кишки с последующей перевязкой дистального конца верхней брыжеечной вены и анастомозировани-ем с нижней полой веной (v. cava inferior) её проксимального конца (рис. 12-252). • Мезентерико-кавальный Н-образный анастомоз с основным стволом верхней брыжеечной вены или одной из её ветвей при вне-печёночной портальной гипертензии выполняют наиболее часто (рис. 12-253).
Рис. 12-252. Схема мезентерико-кавального анастомоза по Оверу-Мариону. 1 — нижняя полая вена, 2 — воротная вена, 3 — селезёночная вена, 4 — почечная вена, 5 — верхняя брыжеечная вена (проксимальный конец), 6 — верхняя брыжеечная вена (дистальный конец).
Рис. 12-251. Схема мезентерико-кавального анастомоза по Крестовскому. 1 — нижняя полая вена, 2— воротная вена, 3 — селезёночная вена, 4 — почечная вена, 5 — верхняя брыжеечная вена, 6 — селезёнка, 7 — почка. Рис. 12-253. Мезентерико-кавальный Н-образный анастомоз с интерпозицией сегмента внутренней яремной вены. 1 — нижняя полая вена, 2 — верхняя брыжеечная вена, 3 — сегмент внутренней ярёмной вены.
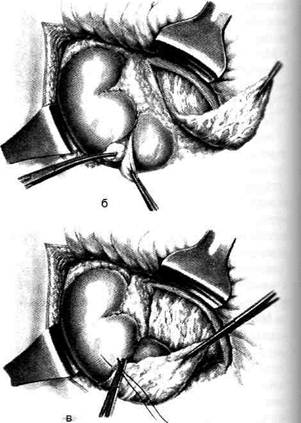
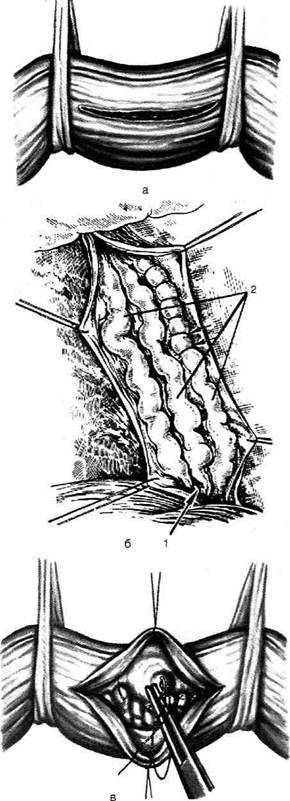
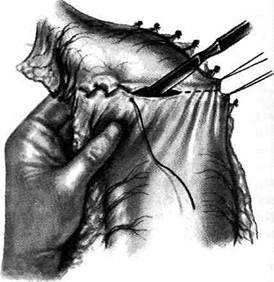
ОПЕРАЦИИ ПО СОЗДАНИЮ ПОРТОКАВАЛЬНЫХ ОРГАНОАНАСТОМОЗОВ Группа операций, применяемых при портальной гипертензии с явлениями асцита, при которых создаются условия для образования обширного коллатерального кровообращения путём сращений между хорошо васкуляризи-рованными органами портальной и кавальнои систем. Чаще всего для этого пользуются сальником из-за его подвижности и относительно хорошей васкуляризации. Перед фиксацией поверхность сальника протирают марлевым тампоном до появления капель крови. • Оменторенопексия — метод окутывания почки сальником. Проводят люмботомию вдоль нижнего края XII ребра. В рану вывихивают почку. Производят декапсуляцию почки в области нижнего полюса и окутывают её сальником (рис. 12-254). • Оментогепатопексия. Операцию выполняют из верхнего срединного доступа. Асцитичес-кую жидкость удаляют. Затем сальник разделяют на две половины укладывают на поверхность левой доли печени, а если возможно, то и правой, но для этого необходимо рассечь серповидную связку. • В 1905 г. Нарат предложил выводить в нижний угол операционной раны участок большого сальника размером 10x15 см. Разрез в апоневрозе ушивают узловыми швами, чтобы не сдавить выведенный сальник. Подкожную клетчатку раны расслаивают тупым путём и в образованный карман вводят сальник, который фиксируют в подкожной клетчатке отдельными кетгутовыми швами (рис. 12-255). ОПЕРАЦИИ, ПРЕРЫВАЮЩИЕ СВЯЗЬ ВЕН ПИЩЕВОДА И ЖЕЛУДКА С ВЕНАМИ ПОРТАЛЬНОЙ СИСТЕМЫ Показание. Варикозное расширение вен пищевода. • Трансторакальное обшивание вен пищевода (рис. 12-256). Производят левостороннюю торакотомию на уровне седьмого межребе-рья. Вскрывают медиастинальную плевру, обнажают абдоминальный отдел пищевода Рис. 12-254. Оменторенопексия. а— оперативный доступ б — декапсуляция нижнего полюса почки, в — к декапсули - рованной паренхиме почки подшивается сальник. (Из: Деде- рер Ю.М., Крылова Н.П. Атлас операций на печени. — М., 1975.) и продольным разрезом вскрывают его про-свет. Выступающие в просвет пищевода вены прошивают обвивным швом. Операцию заканчивают послойным ушиванием стенки пищевода наглухо. Чреспищеводная перевязка вен пищевода (рис. 12-257). Производят левосторонний торакоабдоминальный доступ через седьмое межреберье. Обнажают абдоминальный от-дел пищевода. Мышечную оболочку рассе-
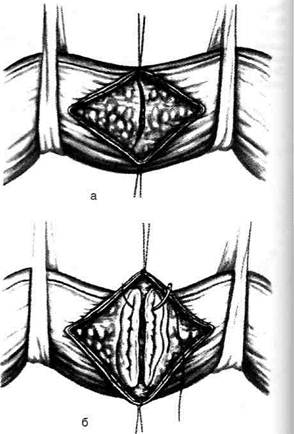
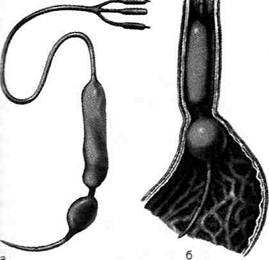
Рис. 12-255. Оментопексия по способу Марата. Отслаивание жировой клетчатки от подлежащих мышц для создания кармана, в который помещают выведенный участок сальника. (Из: Деде pep Ю.М., Крылова Н.П. Атлас операций на печени. — М., 1975.) кают продольно до слизистой оболочки, переднюю стенку которой пересекают в поперечном направлении, а затем тщательно перевязывают расширенные вены пищевода. Со стороны просвета пищевода пересекают заднюю стенку слизистой оболочки, затем края пересеченной слизистой оболочки сшивают. Накладывают швы на мышечную оболочку пищевода. Операция Таннера (рис. 12-258). Производят верхнесрединную лапаротомию. В рану выводят желудок, мобилизуют верхнюю половину желудочно-селезёночной связки (Jig. gastrolienalе), вместе с которой пересекают короткие вены желудка. Затем мобилизуют малую кривизну кардиального отдела желудка на уровне предполагаемого пересечения, при этом пересекают левую желудочную артерию и вену (a. et v. gastrica sinistra). Поперечно рассекают переднюю стенку кардиального отдела желудка и на его задней стенке прошивают расширенные вены через слизистую оболочку. Операцию заканчивают восстановлением анатомической непрерывности брюшной стенки. ОПЕРАЦИИ ПРИ ПРОДОЛЖАЮЩЕМСЯ КРОВОТЕЧЕНИИ ИЗ ВЕН ПИЩЕВОДА Из способов местной остановки кровотечения из вен пищевода при портальной гипер-тензии можно выделить две группы вмешательств: консервативные и оперативные. • Тампонада пищевода с помощью баллонного зонда Сенгстейкена—Блейкмора — консервативный метод, использующийся наболее часто (рис. 12-259). Через трёхпросветный зонд, имеющий на конце два баллона, раздувают сначала баллон в желудке, а затем в пищеводе. Дистальный баллон предназначен для сдавления вен кардиального отдела пищевода, а проксимальный — вен пище-
Рис. 12-256. Трансторакальное обшивание вен пищевода, а — стенка пищевода продольно рассечена; б — в просвет пищевода выступают расширенные вены: 1 — диафрагма, 2 — вены пищевода, стрелками указано место обшивания вен; в — вены прошивают обвивным швом. Рис. 12-257. Чреспищеводная перевязка вен пищевода а — мышечную оболочку пищевода рассекают продольно, а слизистую — поперечно, б — края пересечённой слизистой оболочки сшивают.
Рис. 12-258. Операция Таннера. Рассечение передней стенки желудка и кровеносных сосудов, наложение швов на рас- сечённую стенку желудка.
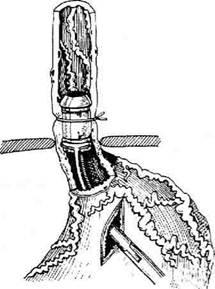
Рис. 12-259. Зонд Сенгстейкена-Блейкмора (а) и баллон-ная тампонада пищевода (б).
вода. Латеральные просветы служат для раздельного надувания баллонов, центральный просвет — для отсасывания желудочного содержимого или кормления больного. Оперативный метод Фосшульте заключается в наложении на пищевод лигатуры и тугом её затягивании над протезом, введённым в кардиальный отдел пищевода путём гастро-томии (рис. 12-260). Метод способствует временному нарушению связи между венами пищевода и желудка, что ведёт к прекращению кровотечения. Однако причина
кровотечения — портальная гипертензия — данным методом не устраняется, поэтому возможны рецидивы. Дата добавления: 2015-01-18 | Просмотры: 2795 | Нарушение авторских прав |