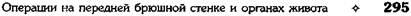|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
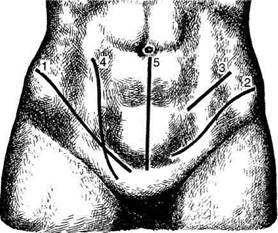
ОПЕРАЦИИ НА МОЧЕТОЧНИКАХХИРУРГИЧЕСКИЕ ДОСТУПЫ К МОЧЕТОЧНИКУ Все оперативные доступы к мочеточнику можно разделить на три группы: внебрюшин-ные, трансабдоминальные и комбинированные. Выбор оперативного доступа к мочеточнику зависит от места расположения патологического процесса и объёма предполагаемого хирургического вмешательства (рис. 12-333). Для оперативного вмешательства на поясничном и подвздошном отделах мочеточника обычно пользуются разрезами Фёдорова и Израэля, а для обнажения нижнего отдела мочеточника — разрезами Пирогова, Цулукидзе и Кейя. • Доступ Фёдорова начинается под XII ребром, идёт сначала ближе к краю подвздошно-рё-берной мышцы (т. iliocostalis), а затем на уровне передней аксиллярной линии переходит на переднюю стенку живота параллельно паховой (пупартовой) связке. Затем рассекают поперек наружную треть прямой мышцы живота и продольно по ней проводят разрез до лобковой кости. Этот разрез дает широкий доступ к поясничному, подвздошному и тазовому отделам мочеточника (рис. 12-333, 1). • Разрез Пирогова начинают от уровня передней верхней ости подвздошной кости и ведут на 4 см выше паховой складки параллельно ей через косые и поперечную мышцы до наруж-
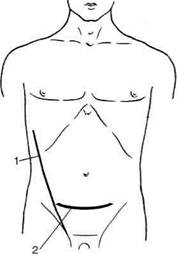
Рис. 12-333. Разрезы для обнажения мочеточников. 1 - разрез Фёдорова, 2 — разрез Израэля, 3 — разрез Пирогова, 4 —разрез Цулукидзе, 5 — разрез Кейя. (Из: ЧухриенкоД.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.) ного края прямой мышцы. После этого рассекают поперечную фасцию живота, брюшину отодвигают кверху и кнутри, обнажают мочеточник. При этом доступе мочеточник удается мобилизовать до самого места его впадения в мочевой пузырь (рис. 12-333, 3). • Разрез Цулукидзе начинают на два поперечных пальца ниже уровня пупка от точки, расположенной на один поперечный палец кнаружи от латерального края прямой мышцы живота. Книзу разрез постепенно приближается к прямой мышце и по латеральному краю последней достигает лонного бугра соответствующей стороны. Верхнюю часть разреза ведут выпуклостью внутрь, а нижнюю — наружу. Разрезав кожу с подкожной клетчаткой, рассекают апоневроз наружной косой, внутренней косой и поперечной мышц живота и проникают в забрюшинную клетчатку. Наружный край разреза вместе с широкими мышцами оттягивают кнаружи тупыми крючками. Тупым путём пристеночный листок брюшины отслаивают внутрь, после чего проникают в подвздошную ямку, а затем в подбрюшинную часть малого таза (рис. 12-333, 4). • Разрез Кейя длиной 10—12 см проводят по средней линии над симфизом. После рассечения кожи, подкожной клетчатки и апоневроза тупыми крючками разводят прямые мышцы живота и рассекают поперечную фасцию. Брюшину отслаивают кверху тупым путём до места раздвоения общей подвздошной артерии, где отыскивают и мобилизуют мочеточник (рис. 12-333, 5). • Если во время операции предполагается произвести ревизию почки, Деревянко рекомендует пользоваться разрезом по наружному краю прямой мышцы живота от рёберной дуги до лонного бугра (рис. 12-334). • Для обнажения тазового отдела мочеточни- ка широкое распространение получил доступ Овнатаняна, сходный с доступом по Пфанненштилю (доступ по Овнатаняну проводят на 1 см выше лона, а доступ по Пфанненштилю — по естественной поперечной кожной складке на 3—4 см выше лона). Дугообразным разрезом длиной 15—18 см выше лонного сочленения рассекают кожу и подкожную клетчатку. Соответственно кожному разрезу апоневроз рассекают и верхний его лоскут отслаивают от прямых мышц кверху. Далее тупо разделяют прямые и пирамидальные мышцы. Брюшину отслаива-
Рис. 12-334. Разрезы для обнажения тазового отдела мочеточников. 1 — с ревизией почки по Деревянко, 2 — доступ Овнатаняна. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.) ют кверху и к средней линии (рис. 12-335). Преимущества этого разреза — небольшая травматичность и возможность производить манипуляции на обоих мочеточниках. • В последнее время для подхода к верхнему и нижнему отделам мочеточника стали применять менее травматичные косые переменные разрезы без пересечения мышц. РЕЗЕКЦИЯ И ШОВ МОЧЕТОЧНИКА Техника. Предварительно в соответствующий мочеточник вводят мочеточниковыи катетер. Одним из описанных выше доступов обнажа-
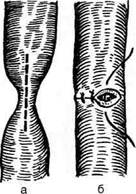
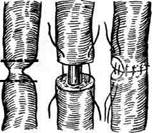
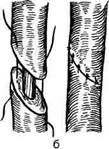
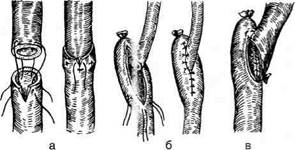
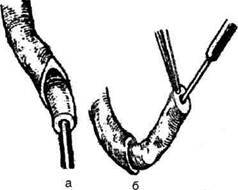
ют забрюшинное пространство. По катетеру легко отыскивают мочеточник и выделяют из окружающих тканей суженный его участок. Если суженный участок имеет небольшие размеры, его по передней стенке рассекают в продольном направлении и сшивают в поперечном (см. рис. 12-335). В тех случаях, когда на месте сужения мочеточника имеются рубцовые изменения, пораженный участок резецируют. Предварительно проверяют, можно ли без натяжения соединить дистальный и проксимальный концы мочеточника. На проксимальный конец мочеточника накладывают мягкий зажим и суженный участок иссекают в пределах здоровых тканей. После этого приступают к наложению шва мочеточника. Перед сшиванием в проксимальный конец мочеточника проводят предварительно введённый эндоскопическим путём мочеточниковыи катетер. Мочеточник укладывают на место, концы его приближают друг к другу и сшивают конец в конец через адвентицию и мышечную оболочку (рис. 12-336, а). В области такого шва при нормальном просвете мочеточника в дальнейшем может развиться сужение, поэтому для сшивания концов мочеточника конец в конец можно рассекать мочеточник не поперечно, а в косом направлении (рис. 12-336, б).
Можно накладывать шов с внедрением проксимального конца мочеточника в дистальный. В таких случаях конец дистального отрезка мочеточника по передней его стенке рассекают на 1 см в продольном направлении. Переднюю и заднюю стенки проксимального отрезка мочеточника, отступив от края на 1—1,2 см, прошивают П-образными швами. Свободные концы их проводят через боковые стенки дистального отрезка мочеточника (рис. 12-337, а).
Рис. 12-335. Расширение суженного участка мочеточника, а — рассечение сужения в продольном направлении, б — ушивание рассечённого участка в поперечном направлении. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.) Рис. 12-336. Расширение суженного участка мочеточника, а — сшивание отрезков мочеточника конец в конец, б — для увеличения просвета мочеточник иссечен в косом направлении. (Из: ЧухриенкоД.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.)
Швы затягивают, внедряя центральный конец мочеточника в периферический. Накладывают дополнительные узловые швы на анастомоз. Для сшивания мочеточника конец в бок конец нижнего отрезка мочеточника перевязывают, в продольном направлении рассекают переднюю его стенку. Конец верхнего отрезка прошивают П-образчными швами, свободными концами которых через разрез прошивают стенки дистального отрезка мочеточника (рис. 12-337, б). Нити затягивают и завязывают, погружая центральный отрезок мочеточника в дистальный. Края разреза подшивают к стенке инвагинирозанного отрезка. При анастомозе бок в бок концы обоих отрезков мочеточника перевязывают, боковые стенки их в продольном направлении рассекают на 1 см. Узловыми швами края разреза проксимального отрезка мочеточника сшивают с краями раны дистального (рис. 12-337, в). Выбор метода наложения шва на отрезки мочеточника связан с локализацией повреждения, его протяжённостью, состоянием почки, условиями выполнения операции. Операцию заканчивают подведением к месту шва дренажной трубки и зашиванием раны. Ряд авторов рекомендуют до заживления раны мочеточника отводить мочу путём пиелонефро-стомии. держалки выше и ниже камня. По бокам предполагаемого разреза накладывают два провизорных шва и между ними продольно рассекают стенку мочеточника. Так как камни мочеточника почти всегда сопровождаются пе-риуретеритом, разрез проводят не над камнем, а выше или ниже его (рис. 12-338). После извлечения камня проверяют проходимость мочеточника. Убедившись в его проходимости, на края разреза накладывают узловые швы. не захватывая слизистую оболочку. После зашивания мочеточник укладывают на место. К месту операции подводят дренажную трубку и рану зашивают. Во избежание пролежней и перфорации подвздошных сосудов дренажную трубку изолируют от них марлевым выпускником. При плохой проходимости терминального отдела мочеточника производят нижнюю ин-тубационную уретеротомию. Техника. До операции по возможности производят катетеризацию мочеточника. После уретеролитотомии конец катетера выводят в уретеротомический разрез и антеградно проводят полиэтиленовую трубку. Проксимальный конец трубки проводят вверх по мочеточник}" выше места его разреза. Дистальный конец выводят через наружное отверстие уретры и оставляют на 5—6 дней.
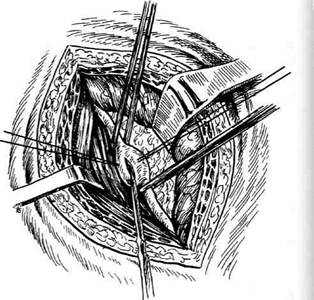
УРЕТЕРОТОМИЯ Техника. По одному из описанных выше доступов вскрывают забрюшинное пространство. Находят мочеточник, выделяют его из клетчатки, подводят марлевые или резиновые
Рис. 12-337. Шов мочеточника, а — шов мочеточника с внедрением проксимального отрезка в дистальный по типу водосточной трубы, б — анастомоз мочеточника конец в бок; в — анастомоз мочеточника бок в бок. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.) Рис. 12-338. Уретеротомия. Мочеточник взят на держалки и продольно вскрыт. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.)
УРЕТОРОСТОМИЯ Способ Матизена Техника. Разрезом Фёдорова вскрывают заб-рюшинное пространство и выделяют верхний отдел мочеточника. После этого стенку мочеточника рассекают и края его раны подшивают к поясничным мышцам и коже (рис. 12-339). Через рану мочеточника в лоханку вводят катетер и рану зашивают. При наложении временного свища мочеточника края его раны не подшивают к коже. ОПЕРАЦИЯ ПЕРЕСАДКИ МОЧЕТОЧНИКОВ
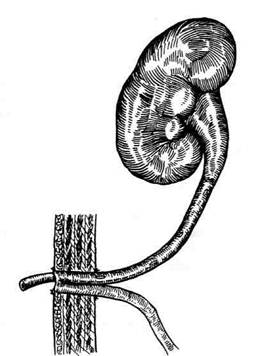
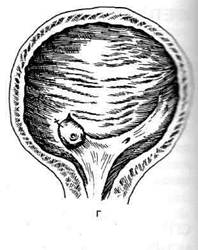
Пересадку мочеточников (уретероцистонео-стомию) можно произвести в кожу, мочевой пузырь и кишку. Касаясь различных методов уретероцистонеостомии, необходимо указать, что при сшивании мочеточника со слизистой оболочкой мочевого пузыря часто образуются стриктуры. Во избежание этого осложнения необходимо, чтобы дистальный конец мочеточника выстоял в полость мочевого пузыря на 1,5—2 см, или его косо срезают или расщепляют по типу рыбьего рта. Суть операции Матизена заключается в выкраивании прямоугольной формы лоскута из стенки мочевого пузыря, который откидывают в полость пузыря и в него укладывают мочеточник. Центральный конец мочеточника по передней его стенке надсекают и фиксируют редкими швами к образованному лоскуту. Дефект в мочевом пузыре ушивают, создавая устье мочеточника з виде соска (рис. 12-340). Мочу отводят через надлобковый свищ. Способ Хилла Хилл модифицировал технику Матизена. После пересечения мочеточника в центральный его конец вводят мочеточниковый катетер (рис. 12-341. а), на протяжении 1—2 см иссекают адвентицию и мышечную оболочку (рис. 12-341, б). Оставшуюся слизистую оболочку выворачивают, образуя сосок (рис. 12-341, в). Сосок через отверстие, сделанное в мочевом пузыре, проводят в пузырь и пришивают к внутренней поверхности его стенки (рис. 12-341, г). Для отведения мочи в пузырь вводят постоянный катетер или накладывают цистостому. Способ Боари Техника. После мобилизации соответствующей половины мочевого пузыря и тазового отдела мочеточника последний пересекают в пределах здоровых тканей. Дистальный его конец перевязывают. В центральный конец вводят тонкую дренажную трубку, которую
Рис. 12-340. Уретероцистонеостомия по Матизену. 1 — линия выкраивания лоскута из мочевого пузыря, 2 — конец центрального отрезка мочеточника уложен в лоскут мочевого пузыря и фиксирован, 3 — образованный сосок в полости мочевого пузыря. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.)
Рис. 12-341. Уретероцистонеостсмия по Хиллу (пояснение в тексте).
При пластике по Боари с помощью пузырного лоскута можно заместить до 6—7 см терминального отдела мочеточника. Недостатков этой операции является то, что при вшивании мочеточника в пузырный лоскут соприкасаются между собой разнородные ткани: слизистая оболочка мочевого пузыря и адвентиция мочеточника. Исходя из этого, ряд авторов (Фрум-кин, Кан и др.) рекомендуют удалять слизистую оболочку свободного конца лоскута на протяжении 1—1,5 см. Мочеточник укладывают на демукозированное ложе и край его сшивают со слизистой оболочкой пузыря так, чтобы слизистая оболочка мочеточника совпадала со слизистой оболочкой мочевого пузыря. Операция Демеля
Техника. Обнажают тазовый отдел соответствующего мочеточника и пересекают в пределах здоровых тканей. После этого по одной из описанных ниже методик производят эстрапе-ритонизацию мочевого пузыря и рассечение его в поперечном направлении (рис. 12-343, а). Конец центрального отрезка мочеточника расщепляют и имплантируют в верхнюю часть мочевого пузыря. Разрез мочевого пузыря зашивают в продольном направлении (рис. 12-343, б). Мочу из мочевого пузыря отводят через дополнительное отверстие на передней стенке пузыря. Дефект передней стенки закрывают обычным способом. Дата добавления: 2015-01-18 | Просмотры: 1996 | Нарушение авторских прав |