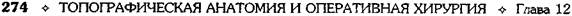|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ОПЕРАЦИИ НА БОЛЬШОМ ДУОДЕНАЛЬНОМ СОСОЧКЕТрансдуоденальную папиллотомию для удаления камня, ущемлённого в ампуле, впервые произвел Мак-Барни в 1891 г. Существует два варианта сфинктеротомии — трансдуоденальная и закрытая, которую производят при помощи сфин-ктеротома, введённого в общий жёлчный проток. Показания. Неподвижный и не доступный для удаления камень, расположенный выше сфинктера, ущемлённый в большом дуоденальном (фатеровом) сосочке жёлчный камень, сте-нотический (или склеротический) папиллит (или оддит), опухоль фатерова соска (обычно карцинома, реже фиброма, аденома или другая доброкачественная опухоль). Расширение сфинктера печёночно-поджелудочной ампулы (Одди) Для лечения стенозов большого дуоденального (фатерова) сосочка (papilla duodeni major)
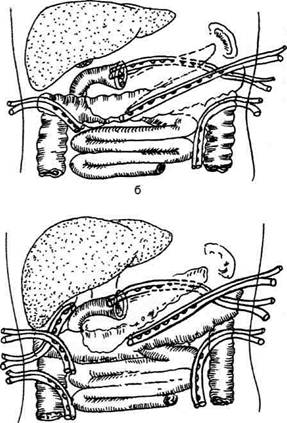
Рис. 12-308. Схема дренирования гнойно-некротических полостей при панкреонекрозе. а— центральный тип, б левый тип, в — правый тип, г— смешанный тип.
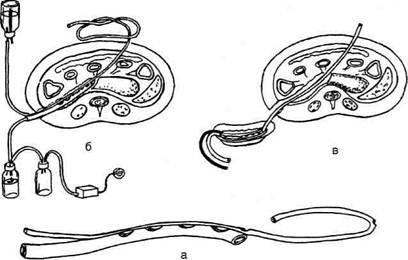
Рис. 12-309. Двухпросветная дренажная трубка (а) для дренирования гнойно-некротических полостей при остром панкреонекрозе и схемы дренирования (б, в).
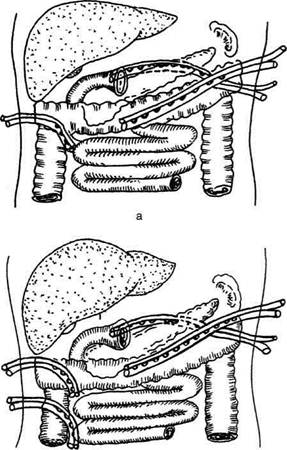
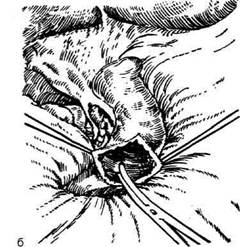
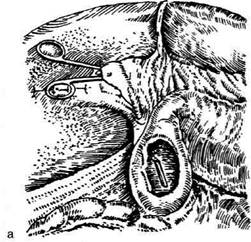
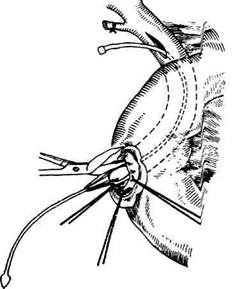
используют расширение сфинктера печёноч-но-поджелудочной ампулы (sphincter ampullae hepatopancreaticae) (сфинктер большого дуоденального сосочка, сфинктер Одди). Техника. Расширение общего жёлчного протока производят путём введения транспапиллярного дренажа на 3—6 нед (рис. 12-310, а). Стойкое сужение сосочка требует более радикального расширения путём трансдуоденального введения в сосочек зажима типа москит. Когда нельзя проникнуть в обпгий жёлчный проток трансдуо-денально, вводят зонд через общий жёлчный проток, а по нему уже проникают москитом и расширяют сфинктер (рис. 12-310, б). Как правило, расширение ампулы и выходной части большого дуоденального сосочка производят вслепую. При этом можно повре-дить протоки или пропустить наличие небольших опухолей сосочка. Во всех случаях, при которых клинические симптомы (желтуха), холангиография или манометрия свидетель-ствуют о препятствии в пределах сосочка, сначала выполняют холедохотомию. При этом пытаются как установить характер препятствия, так и устранить его. В случае неудачи обнажа-ют большой дуоденальный (фатеров) сосочек. Глерации с трансдуоденальным доступом В настоящее время почти все хирурги выполняют трансдуоденальную сфинктеротомию, холедоходуоденостомию, папиллотомию и па-пиллосфинктеротомию. Различают следующие виды вмешательств по Густрику (1958): • Папиллотомия — длина разреза 5—6 мм с рассечением сфинктера печёночно-поджелу-дочной ампулы (sphincter ampullae hepatopanc-reaticae). • Папиллосфинктеротомия — протяжённость разреза 7—12 мм с рассечением сфинктера печёночно-поджелудочной ампулы. • Папиллосфинктеротомия тотальная — разрез более 12 мм с рассечением сфинктера общего жёлчного протока (sphincter ductus choledochi). Техника. Операцию начинают с предварительной мобилизации нисходящего отдела двенадцатиперстной кишки методом Кохера (см. рис. 12-275). Затем на 6—8 см ниже привратника на уровне большого дуоденального сосочка продольно вскрывают переднебоковую стенку двенадцатиперстной кишки. После дуоденотомии и вскрытия общего жёлчного протока через него в двенадцатиперстную кишку вводят специальный зонд-буж. На его поверхности имеется продольная бороздка, по которой проводят браншу ножниц или скальпель и осторожно, небольшими порциями рассекают верхнюю стенку ампулы, что позволяет затем извлечь камень и провести через большой дуоденальный (фатеров) сосочек катетер большого диаметра (рис. 12-311). Папиллосфинктеротомия считается достаточной, если после рассечения диаметр отверстия будет равен 7 мм. Момент полного рассечения сфинк-
Рис. 12-310. Расширение сфинктера Одди. а— введение транспапиллярного дренажа, б— выведение зонда через об-щий жёлчный проток, расширение сфинктера.
канчивают операцию введением транспапиллярного дренажа на 3—6 нед. • Прежде всего следует избегать повреждения панкреатического протока, который обычно расположен «на 5 часах», но может сдвигаться в любую сторону. Поэтому после папил-лотомии желательно отыскать панкреатический проток, прозондировать его или ввести в него тонкую трубочку и произвести панк-реатографию. Все действия хирурга должны быть очень осторожными, поскольку травма ампулы может вызвать реакцию со стороны поджелудочной железы. • Наиболее частым и серьезным осложнением сфинктеротомии является острый панкреатит. Эндоскопическая папиллосфинктеротомия Рис. 12-311. В двенадцатиперстную кишку через общий жёлчный проток и большой дуоденальный сосочек проводят специальный зонд-буж. тера характеризуется свободой движения зонда и определением устья общего жёлчного протока. Рану стенки протока ушивают наглухо. Очень важным моментом является введение зонда не через сосочек в общий жёлчный проток, а, наоборот, через общий жёлчный проток в большой дуоденальный сосочек. При введении через сосочек зонд часто попадает в панкреатический проток, что может привести к травме последнего и развитию острого панкреатита. Большой дуоденальный сосочек сшивают очень тонкими нитями со стороны просвета с двенадцатиперстной кишкой. Двенадцатиперстную кишку зашивают поперечно: первый ряд закрывают кетгутом непрерывным вворачивающим швом, а второй ряд — узловыми шёлковыми швами. В местах наибольшего натяжения накладывают подкрепляющие П-образные швы. Внимание! • В случаях холедохолитиаза производят вскры- тие общего жёлчного протока в супрадуоде-нальной части и удаление камней с помощью специальных ложечек и щипцов или эластического зонда с раздувной манжеткой. Рану стенки протока ушивают наглухо. При множественных мелких камнях и «замазке», а также при неуверенности в удалении всех конкрементов вмешательство следует заканчивать наружным дренированием протока. • При гнойном холангите после вскрытия об- щего жёлчного протока его дренируют и за- Оптимальным способом коррекции холедохолитиаза считают дооперационную эндоскопическую папиллосфинктеротомию с извлечением конкрементов из протоков. Лучше выполнять процедуру не ранее чем за 24 ч до операции. Это снижает до минимума вероятность миграции новых конкрементов из жёлчного пузыря. Основными препятствиями к проведению эндоскопической папиллосфинктеротомии служат ту-булярный стеноз терминальной части общего жёлчного протока и крупные (диаметром более 1 см) конкременты. В этой ситуации при наличии соответствующего оборудования и опыта показаны лапароскопическая холедохолитотомия или освобождение протоков чрескожно-чреспе-чёночным доступом. Дата добавления: 2015-01-18 | Просмотры: 3196 | Нарушение авторских прав |