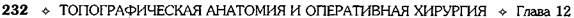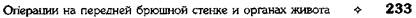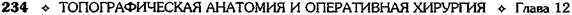|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
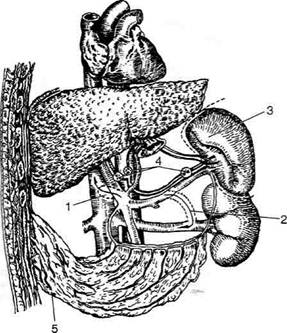
ОПЕРАЦИИ ПРИ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИПортальной гипертензией называют повышение давления в системе воротной вены свыше 25—30 см вод. ст. (норма 10—20 см вод. ст.). Важная роль при нарушении оттока венозной крови из системы воротной вены (v. portae) принадлежит многочисленным портокаваль-ным анастомозам, которые особенно хорошо развиты в области пищевода, передней брюшной стенки, прямой кишки и забрюшинного пространства (рис. 12-245). Основные портокавальные анастомозы • Анастомоз, расположенный в брюшном отделе пищевода. В норме из нижней трети пищевода кровь оттекает по левой желудоч-
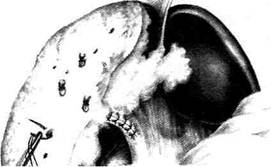
Рис. 12-243. Паллиативная резекция при альвеококкозе печени, а — кускование паразитарного узла, б — остановка кровотечения. (Из: Дедерер Ю.М., Крылова Н.П. Атлас операций на печени. — М., 1975.)
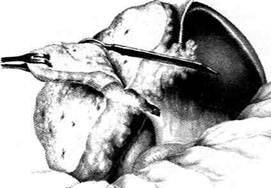
Рис. 12-244. Паллиативная резекция при альвеококкозе печени. Поверхность разреза альвеококкового узла пери-тонизирована сальником и инфильтрирована раствором про-тивопаразитарного средства. (Из: Дедерер Ю.М., Крылова Н.П. Атлас операций на печени. — М., 1975.) ной вене (v. gastrica sinistra) в воротную вену (v. portae), а из верхних отделов — в систе-му верхней полой вены (v. cava superior). При портальной гипертензии отток идёт от во-ротной вены преимущественно по левой желудочной вене (v. gastrica sinistra) через вены пищевода в систему верхней полой вены (v. cava superior) (см. рис. 12-245), что сопровождается варикозным расширением вен пищевода и их частыми разрывами с сильным кровотечением. • Анастомоз, расположенный на передней брюшной стенке, где в области пупка анас-томозируют вены передней брюшной стен-ки (система верхней и нижней полых вен) с околопупочными венами (система воротной вены). Один из ранних симптомов при цир-розах печени — расширение вен передней стенки живота («голова медузы»). • Анастомоз, расположенный в области пря- мой кишки, где отток крови идёт с одной стороны по верхней прямокишечной вене (v. rectalis superior) в воротную вену (v. portaе) с другой — по средней и нижней прямоки-шечным венам (v. rectalis media et inferior) в нижнюю полую вену (v. cava inferior). Псев-догеморрой, развивающийся при порталь-ной гипертензии, часто сопровождается про-фузными кровотечениями из прямой кишки. • Анастомоз, расположенный в забрюшинном | пространстве, где вены корня брыжеки тонкой кишки и вены толстой кишки (из системы воротной вены) анастомозируют с венами забрюшинной клетчатки (из систе-мы верхней и нижней полых вен). Расширение вен в забрюшинной клетчатке при портальной гипертензии приводит к обиль-ной транссудации жидкости через париеталь-ную брюшину и образованию асцита. Таким образом, основные симптомы пор-тальной гипертензии — варикозное расширение вен пищевода и прямой кишки, «голова медузы», асцит. В зависимости от локализации препятствия венозному оттоку различают четыре формы портальной гипертензии (рис. 12-246). • Внутрипечёночная блокада. В 90% случаев её причинами являются цирроз печени (ал-когольный, билиарный или постнекротический) и другие заболевания печени, сопро-вождаюшиеся фиброзом. • Предпечёночная блокада. Основная причина — тромбоз воротной вены.
14 14
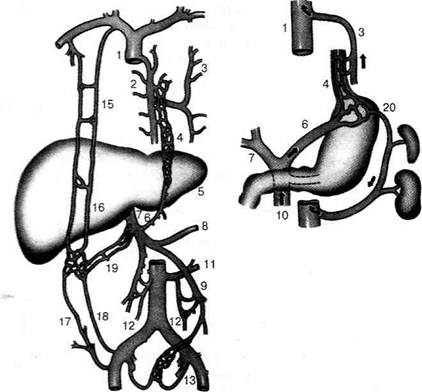
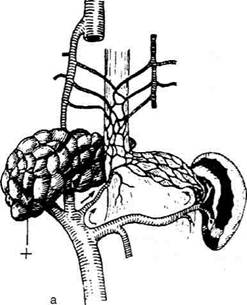
Рис. 12-246. Кровообращение по венечной вене желудка при различной локализации портального блока, а — цир- роз печени (внутрипечёночный блок), б — блок в воротной вене; + — место блокирования сосудов. Г-2052
• Постпечёночная блокада. Причиной данной формы являются различные виды портальной гипертензии, возникающие, например, при тромбозе печёночных вен, пороках правого сердца и др. • Портальная гипертензия возникает в результате усиления притока крови к печени при недостаточном её оттоке. В последние годы для предотвращения таких грозных осложнений портальной гипертензии, как рецидивирующие кровотечения из варикозно расширенных вен пищевода и асцит, всё чаще стали применять хирургические вмешательства. Согласно классификации Ф.Г. Углова, все оперативные вмешательства, применяемые по поводу портальной гипертензии, можно разделить на две группы: • радикальные, устраняющие портальный за- стой; • паллиативные, устраняющие лишь отдельные симптомы портальной гипертензии. Наиболее простыми операциями, направленными на уменьшение притока крови в портальную систему, являются спленэктомия и перевязка селезёночной артерии. • Спленэктомия — ещё очень распространён- ная операция при спленомегалии на почве цирроза печени и тромбофлебитической спленомегалии (внепеченочный блок портальной системы). Показания: хронический гепатит, начальная стадия цирроза печени без клинических симптомов портальной гипертензии и гиперспленизма. • Перевязку селезёночной артерии обычно ис ПУНКЦИЯ БРЮШНОЙ ПОЛОСТИ Пункция брюшной полости — до сих пор наиболее распространённое паллиативное хирургическое вмешательство, направленное на отведение асцитической жидкости. Однако следует учитывать тот факт, что пункция брюшной полости истощает силы больного и даёт только кратковременное облегчение. Техника. Больному, находящемуся в полусидячем положении, производят пункцию в точке, расположенной на середине расстояния между пупком и симфизом (реже — на середине расстояния между пупком и верхней пе-
редней остью подвздошной кости в точке Мон-ро). Кнутри от этой точки прокол производить не следует во избежание повреждения нижних надчревных сосудов (рис. 12-247). В точке прокола надсекают кожу скальпелем, после чего троакаром прокалывают переднюю брюшную стенку. Асцитическую жидкость выпускают постепенно с интервалом 2—3 мин (возможен коллапс в результате резкого падения внутри-брюшного давления), затем троакар извлекают и рану зашивают одним швом.
Рис. 12-247. Места прокола передней брюшной стенки при асците. ОПЕРАЦИИ ПО СОЗДАНИЮ ПОРТОКАВАЛЬНЫХ АНГИОАНАСТОМОЗОВ При циррозе печени все портокавальные анастомозы в зависимости от степени портальной декомпрессии могут быть разделены на две группы (рис. 12-248). • Тотальное портокавальное шунтирование (пря- мой портокавальный и проксимальный спле-норенальный анастомозы с удалением селезёнки) сразу после операции или в отдаленном > периоде приводит к полному прекращению кровообращения по воротной вене. • Парциальное портокавальное шунтирование (ди- стальный спленоренальный анастомоз без удаления селезёнки, спленоренальный и мезен-терико-кавальный анастомозы бок в бок и Н-образный) позволяет в некоторой степени сохранить портопечёночное кровообращение.
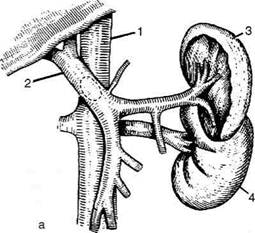
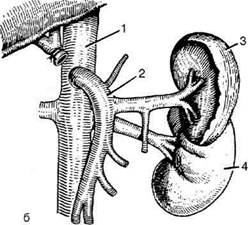
Р6ис. 12-248. Схема операций при портальной гипертен-зии. 1 — портокавальный анастомоз, 2 — спленоренальный анастомоз, 3 — спленэктомия, 4 — перевязка селезёночной, печёночной и левой желудочной артерий, 5 — подшивание сальника к брюшине (по Хельнеру). В настоящее время всё чаще отдают предпочтение парциальным анастомозам, наилучшими из которых являются спленоренальные анастомозы бок в бок или Н-образный. Наложение прямого портокавального анастомоза Показание. Кровотечение из варикозно расширенных вен пищевода на почве внутрипечё-ночного блока (например, при циррозе печени). Преимущество. Низкая частота (5—20%) рецидивов кровотечения из вен пищевода. Недостатки. Тотальная декомпрессия портальной системы кровообращения, сопровождающаяся частым возникновением гепатогенной энцефалопатии (25—50%) и высокой послеоперационной летальностью (18—33%). Техника. Положение больного на левом боку, доступ — торакофренолапаротомия по Куино. Рассекают переднюю стенку печёночно-дуоденальной связки (lig. hepatoduodenale). Воротную вену выделяют снизу вверх до ворот печени и под неё подводят резиновые полоски. Мобилизовав воротную и нижнюю полую вены, накладывают соустье на боковые стенки воротной и нижней полой вен (анастомоз бок в бок) (рис. 12-249, а) или перевязывают и пересекают воротную вену (v. portae) у ворот печени и создают анастомоз по типу конец в бок (рис. 12-249, б). Операцию заканчивают контролем на герметичность анастомоза. Рану послойно зашивают наглухо. Наложение спленоренальных анастомозов Это группа парциальных анастомозов, при которых накладывают анастомоз между селезёночной веной (система воротной вены) и левой почечной веной (система нижней полой вены), что позволяет произвести частичную декомпрессию портальной системы, достаточную для профилактики желудочно-пищевод-ных кровотечений, и одновременно сохранить портопечёночное кровообращение.
Рис. 12-249. Схема прямого портокавального анастомоза. а — по типу бок в бок, б — по типу конец в бок; 1 — нижняя полая вена, 2 — воротная вена, 3 — селезёнка, 4 — почка.
Показания. Расширение вен пищевода, стойкий асцит при не очень тяжёлом состоянии больного. Преимущества. Анастомоз можно накладывать как при внутрипечёночном, так и при внепечёночном блоке, по сравнению с порто-кавальным анастомозом реже развивается гепатогенная энцефалопатия. Недостатки. Меньше, чем портокавальный анастомоз, снижает портальное давление, чаще возникают рецидивы кровотечения из вен пищевода вследствие тромбоза анастомоза. Дата добавления: 2015-01-18 | Просмотры: 2618 | Нарушение авторских прав |