|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
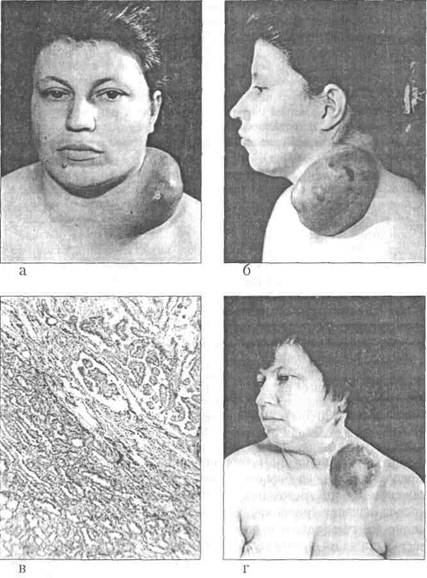
УЗЛОВОЙ ЗОБ И РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫРазвитие опухоли — динамический процесс, подчиненный определенным закономерностям, которые нашли отражение в теории опухолевой прогрессии L. Foulds [11]. По мнению L. Foulds, прогрессия — это развитие опухоли путем постоянного, качественного, необратимого изменения одного или нескольких ее свойств, которыми могут быть морфологическая структура, скорость роста, функциональная активность, чувствительность к лекарственным препаратам. Такая независимая прогрессия приводит к несоответствию, диссоциации отдельных свойств опухоли. Другая особенность прогрессии — неравномерный характер ее — проявляется в том, что отдельные участки опухоли могут находиться на разных стадиях развития. Это касается прежде всего морфологического строения опухоли. В основе прогрессии — не только качественные изменения опухолевых клеток, но и процесс отбора с образованием наиболее устойчивых и приспособленных клеточных клонов. Прогрессия может быть скачкообразной, подвергаться замедлению или ускорению [11]. При этом общая направленность прогрессии не меняется, может меняться только ее темп. Вопросы опухолевой прогрессии изучены главным образом в эксперименте. Клинические работы на эту тему единичны. Неслучайно изучение опухолевой прогрессии в клинике ограничивается лейкозом и злокачественными лимфомами, то есть процессами, позволяющими регулярно следить за динамикой морфологических изменений. Дифференцированные карциномы щитовидной железы представляют собой уникальную «модель» эпителиальных опухолей человека, развитие которых в клиническом и морфологических аспектах можно изучать на протяжении длительного времени. Узловой зоб и рак щитовидной железы 143 В течение многих лет в литературе прочно укоренилось мнение о том, что рак щитовидной железы развивается на фоне определенных предшествующих изменений — зоб, аденома, AT [1, 22, 26, 64, 65]. Основой для подобного рода суждений являются преимущественно экспериментальные данные. Показано, что экспериментальные опухоли щитовидной железы в своем развитии проходят ряд определенных последовательных стадий — от диффузной гиперплазии к очаговым пролифератам и, наконец, злокачественной опухоли [89]. Дальнейшее направление прогрессии идет по пути потери опухолью клеточной дифференцировки. Существует мнение, что такого рода закономерность развития присуща и опухолям щитовидной железы у человека. Исходя из известной концепции Л. М. Шабада о предраке, И. Б. Воронец-кий [22] полагает, что аденому щитовидной железы, как доброкачественную опухоль, следует саму рассматривать как выраженный диспластический процесс, последним заключительным этапом развития которого является рак. По мнению автора, в 88,7% случаев раку щитовидной железы предшествовал тот или иной фоновый процесс (аденома, тиреоидит, узловой зоб). И. С. Агеев [1, 2], изучавший особенности опухолей щитовидной железы в эндемичном по зобу районе, нашел, что в 86,6% наблюдений раку щитовидной железы предшествовал фоновый процесс (узловой зоб, аденома, тиреоидит). Особенно важная этиологическая роль в развитии злокачественных опухолей щитовидной железы придается одиночным узловым образованиям в железе (узловой зоб и аденома). Многие исследователи одиночным узлам в щитовидной железе отводят роль даже облигатного предрака [22]. Одним из убедительных доводов сторонников этапного развития злокачественных опухолей щитовидной железы является наличие структурных и цитологических переходных форм, которые обнаруживаются при клинико-морфологических исследованиях [22]. Если рассматривать диффузную и очаговую гиперплазию ти-реоидного эпителия как стадии канцерогенеза, естественно было бы увеличение частоты рака в эндемичных по зобу районах. Действительно, по данным некоторых авторов, в эндемичных районах рак щитовидной железы наблюдается чаще, чем в районах, свободных от эндемии [1]. Однако есть и другая обоснованная точ- 144 Глава 10 ка зрения, отрицающая факт учащения рака щитовидной железы в очаге зобной эндемии [26, 54]. Такая противоречивость взглядов относительно частоты рака щитовидной железы в очаге зобной эндемии объясняется несколькими обстоятельствами. Приводимые в литературе сведения не всегда сравнимы. Одни авторы определяют частоту рака по отношению к числу всех оперированных по поводу заболеваний щитовидной железы в эндемичном районе и находят злокачественные опухоли в 4% наблюдений, другие вычисляют частоту рака только среди оперированных по поводу узловых образований в щитовидной железе и получают соответственно 25-54,2% злокачественных опухолей. Нельзя не учитывать еще один непреложный факт— тяжесть зобной эндемии повсеместно уменьшается, а частота рака щитовидной железы неуклонно растет. Интересно отметить, что увеличение числа больных раком щитовидной железы при этом происходит не столько в эндемичных районах, сколько в развитых индустриальных странах (США, Канада, Япония). Как уже было отмечено, рост заболеваемости раком щитовидной железы в этих странах связывают с экзогенными факторами, в первую очередь с радиационным воздействием [152]. Следовательно, существуют определенные объективные данные, позволяющие объяснить рост заболеваемости раком щитовидной железы, по крайней мере в части случаев. Далее, нельзя говорить о роли фоновых процессов в развитии рака без учета возрастных изменений щитовидной железы. Существуют многочисленные и убедительные данные, согласно которым у женщин старше 50 лет узлы в щитовидной железе выявляются в 50-90% наблюдений [15, 106, 133]. Известно также, что в щитовидной железе с возрастом растет частота аутоиммунных процессов. Следовательно, для женщин старшей возрастной группы (старше 50 лет) указанные фоновые процессы являются в значительной степени закономерными возрастными изменениями. Поэтому тенденция рассматривать все эти процессы как предрак представляется по меньшей мере спорной. Между тем, одиночные узловые образования в щитовидной железе многими клиницистами рассматриваются как облигатный предрак. По литературным данным, частота рака среди одиночных узлов колеблется от 2,8% до 54,2%. Узловой зоб и рак щитовидной железы 145 Понятно, что эти противоречивые сведения не могут дать представления о том, какова же реальная опасность малигнизации одиночных узловых образований щитовидной железы. Кроме того, определение клиницистами самого факта малигнизации узлового зоба (или аденомы) представляется крайне субъективным. Существуют многочисленные клинические наблюдения, когда больные раком щитовидной железы рассказывают, что узел в щитовидной железе существовал у них длительное время (10 лет и более), и это расценивалось врачами как узловой зоб или аденома. На основании таких анамнестических данных, собственно, и делается вывод о малигнизации. Однако многолетнее существование узла в щитовидной железе не дает основания говорить о его малигнизации. Как справедливо писал М. Ф. Глазунов [24], длительность роста, исчисляющаяся даже многими годами, сама по себе еще ни в какой степени не говорит в пользу опухолевой природы процесса. Иными словами, если у больной узел в щитовидной железе, то нет оснований думать о раке только потому, что узел существует в течение 5 или даже 10 лет. Далее, необходимо подчеркнуть, что общая заболеваемость зобом, особенно в эндемичных районах, не идет ни в какое сравнение с частотой рака щитовидной железы. Если допустить, что 30% узловых зобов подвергается малигнизации, то число больных, страдающих злокачественными опухолями щитовидной железы, должно быть неизмеримо большим, чем мы наблюдаем в действительности. Это кажущееся противоречие, по нашему мнению, в значительной степени объясняется неправильной трактовкой некоторых клинических данных. Прежде всего, следует напомнить, что узловой нетоксический зоб (или аденома) и дифференцированный рак щитовидной железы (до определенной стадии) имеют совершенно однотипную клиническую картину. Дифференцированные карциномы щитовидной железы отличаются часто очень медленным темпом роста. Все это дает основания утверждать, что при дифференцированном раке щитовидной железы с длительным анамнезом, как правило, речь идет не о малигнизации зоба, а о медленно растущей карциноме. Поэтому правильнее говорить не о частоте малигнизации узловых зобов, а о частоте рака среди одиночных узлов в щитовидной железе. Иными словами, речь идет о том, как часто рак щито- 146 Глава 10 видной железы клинически протекает как одиночный узел в толще железы. Одним из аргументов в пользу малигнизации узловых зобов считается ускорение роста узла на каком-то этапе его развития. Однако в большинстве случаев это признак анамнестический, достоверность которого относительна. В тех же случаях, когда наблюдающий больного врач объективно отмечает заметное увеличение узла за определенный период времени, это можно объяснить одним из проявлений опухолевой прогрессии. Возможность развития рака щитовидной железы в неизмененной до того щитовидной железе подтверждается следующими обстоятельствами. Существует вариант дифференцированного рака щитовидной железы, первым клиническим проявлением которого являются регионарные метастазы, а первичная опухоль при этом настолько мала, что пальпаторно не определяется, иногда ее не удается прощупать даже при ревизии железы во время операции. Мы назвали этот вариант метастатическим (см. главу 13). По нашим данным, метастатический вариант наблюдался у 58% больных папиллярным раком щитовидной железы. В этих наблюдениях первичная опухоль имела небольшие, иногда микроскопические размеры, несмотря на длительный анамнез, который в среднем составил 4,7 года, а у 16% больных — даже более 10 лет. В группе детей, оперированных нами по поводу рака щитовидной железы, ни у кого не было зобного анамнеза или же изменений в щитовидной железе, которые можно было бы расценить как фон для развития опухоли. По мнению Т. Winship [164], у детей 50% одиночных узлов в щитовидной железе оказываются злокачественными опухолями. Можно ли на основании этих данных говорить о более высокой частоте малигнизации узловых зобов в детском возрасте? Разумеется, нет. Необходимо подчеркнуть еще и тот факт, что анамнез у детей, страдающих раком щитовидной железы, обычно заметно короче, чем у взрослых. Наконец, можно привести еще один очень веский аргумент. Рак щитовидной железы часто является случайной секционной находкой. Естественно, что в таких случаях не было никакого зобного анамнеза. Эти клинические данные представляются нам достаточно убедительными и позволяют утверждать, что развитие рака Узловой зоб и рак щитовидной железы 147 возможно в неизмененной железе и что зоб или аденома не являются обязательным этапом канцерогенеза щитовидной железы у человека. Как же все-таки объяснить столь высокий процент рака среди одиночных узлов щитовидной железы в отдельных исследованиях? Нам представляется, что это связано с несколькими обстоятельствами. Прежде всего, имеет несомненное значение определенный отбор больных в специализированные онкологические учреждения. В такие стационары обычно попадают больные, у которых на основании клинических симптомов нельзя отвергнуть злокачественную природу процесса и, более того, велика вероятность злокачественной опухоли. Поэтому неудивительно, что самая большая доля рака среди одиночных узлов щитовидной железы оказалась у больных, которые лечились в специализированных отделениях опухолей головы и шеи [22, 66]. Госпитальные статистики не дают никакого представления об истинной частоте рака щитовидной железы среди одиночных узлов, а только характеризуют состав больных в отдельных клиниках. Более объективные сведения можно было бы получить, рассчитав частоту рака у всех больных, оперированных по поводу зоба в большом регионе с более или менее постоянным составом населения. Однако таких работ мы не нашли. Другая объективная причина кроется в трудностях морфологической интерпретации новообразований щитовидной железы, которые, с одной стороны, могут быть причиной гипердиагностики, а с другой — объясняют неправильную трактовку патогенеза опухоли. Морфологическая характеристика опухолей щитовидной железы изложена в соответствующих главах. Здесь мы ограничимся только некоторыми замечаниями. Подавляющее большинство опухолей щитовидной железы составляют высокодифференциро-ванные карциномы (папиллярный и фолликулярный рак). Фолликулярные карциномы отличаются высокой степенью дифферен-цировки клеток, выраженной органотипичностью клеточных структур, отсутствием морфологических признаков атипии. Поэтому морфологическая дифференциальная диагностика между фолликулярным раком и фолликулярной аденомой очень трудна [12]. Именно в отношении опухолей фолликулярного строения до- 148 Глава 10 пускается морфологическая гипердиагностика. Об этом косвенно свидетельствует очень большой процент фолликулярных раков в отдельных исследованиях [1]. Следует отметить, что дифференцированные карциномы щитовидной железы, как правило, особенно у молодых пациентов, имеют смешанное папиллярно-фолликулярное строение с большим или меньшим фолликулярным компонентом. Такой структурный полиморфизм, по нашим данным, наблюдается у 75% дифференцированных карцином щитовидной железы. Фолликулярный компонент опухоли, без морфологических признаков атипии, может ошибочно расцениваться как аденома, из которой развилась злокачественная опухоль. Другая особенность роста сосочкового рака щитовидной железы заключается в том, что компактная часть опухоли может быть очень мала, а по периферии ее имеется большая кистозная полость с толстой гиалинизированной капсулой. Подобная макроскопическая картина может быть ошибочно расценена как малиг-низация зоба. Отмечая значение фона для развития злокачественной опухоли щитовидной железы, большинство исследователей не оценивают один очень важный момент — топографические взаимоотношения собственно опухолевого узла и аденомы (зоба). Между тем, убедительным признаком малигнизации можно считать только наличие очага опухоли именно в ткани аденомы или узлового зоба. В этом отношении заслуживает самого серьезного внимания работа Е. П. Худяковой [86], которая проанализировала 216 наблюдений сочетания узлового зоба и рака щитовидной железы в эндемичном по зобу районе. У 205 больных (91%!) рак располагался вне доброкачественного узла и только у 19 (9%) пациентов — в узле. По нашим данным, при метастатическом варианте рака щитовидной железы аденомы в ткани железы наблюдались в 3%, а при локальном — в 32% наблюдений. Такую разницу в частоте аденом можно объяснить только возрастным составом больных в выделенных группах: средний возраст больных с локальным вариантом 48 лет, а больных с метастатическим вариантом опухоли — 32 года. Следует подчеркнуть, что у всех без исключения этих больных аденома локализовалась вне опухолевого узла, часто даже в другой доле железы. Приведенные сведения убедительно пока- Узловой зоб и рак щитовидной железы 149 зывают, что если рак выявлен на фоне зоба или аденомы, то это вовсе не значит, что опухоль развилась из этих образований. Все эти наблюдения, разумеется, не отвергают возможность ма-лигнизации зоба или аденомы щитовидной железы. Вероятно, такой путь развития опухоли возможен. Несомненно, однако, что он не является правилом. Скорее наоборот — это более редкий путь развития злокачественных опухолей щитовидной железы. В последние годы появились многочисленные публикации об учащении выявления рака щитовидной железы в многоузловом зобе и на фоне тиреотоксикоза [64, 79]. По мнению В. О. Ольшанского и соавт. [64], рак с одинаковой частотой выявляется среди множественных (в 26,7%) и одиночных (в 24,9%) узлов. При этом речь идет в основном о микроскопических, выявленных только при морфологическом исследовании очагах опухоли (скрытый рак). В последние годы проблема скрытого рака щитовидной железы привлекает особое внимание клиницистов. Частота скрытого рака щитовидной железы составляет, по секционным данным, в США — 5,7-12%; в Японии — 28%; на Гавайях — 24%; в Польше - 9%; в Канаде — 6% [190]. По мнению Patwardhan [144], приблизительно 10 млн американцев имеют скрытые очаги рака щитовидной железы. В связи с этим возникает очень важный вопрос: какова реальная опасность существования микроскопических очагов рака щитовидной железы? Из серии публикаций, посвященных оккультному раку щитовидной железы, привлекают внимание работы Н. Harach и соавт. [115, 118]. Авторы произвели морфологическое исследование серийных срезов щитовидных желез, полученных при аутопсии 101 пациента, которые не страдали заболеваниями щитовидной железы. В 36 (35,6%) наблюдениях были обнаружены очаги скрытого рака. В том числе в 26 наблюдениях был обнаружен один очаг опухоли, в 10 - от 2 до 5 микроскопических очагов рака. Это самая высокая частота выявления скрытого рака щитовидной железы, опубликованная в литературе. Проведенное исследование примечательно с нескольких точек зрения. Прежде всего, авторы показали, что частота выявления скрытого рака щитовидной железы в значительной степени зависит от тщательности морфологического исследования. Выполнение серийных срезов 150 Глава 10 заметно повышает выявляемость рака. Далее, оказалось, что частота скрытого рака щитовидной железы у мужчин составила 43,3%, а у женщин — 27,1%. Известно, что рак щитовидной железы клинически диагностируется у женщин в 3-4 раза чаще, чем у мужчин. Такую разницу в частоте скрытого и проявившегося клинически рака щитовидной железы у мужчин и женщин можно объяснить, только допустив, что у мужчин чаще, чем у женщин, скрытые очаги рака не реализуются в клинически определяемую опухоль. Если такое допущение справедливо, то можно считать, что для развития рака щитовидной железы важным промотором канцерогенеза является гормональный фактор. Эти данные свидетельствуют также о том, что темп роста дифференцированных карцином может быть очень медленным и, вероятно, необходим очень длительный срок для их клинической манифестаци. Возможно, что этот срок очень большой, больше, чем срок жизни индивидуума, и, следовательно, часть этих опухолей так и не реализуется в клинически определяемую карциному. Примечательно, что с возрастом частота скрытого рака щитовидной железы не увеличивается [90, 164]. Вероятно, часть скрытых, микроскопических карцином, которые могут быть выявлены при морфологическом исследовании щитовидной железы, удаленной по поводу зоба или в связи с тиреотоксикозом, не представляют опасности для пациента. Вопрос о возможности малигнизации узловых зобов интересен с теоретических позиций, но имеет не меньшее практическое значение. Дело в том, что концепция Л. М. Шабада о предраке нашла многочисленных сторонников среди клиницистов, занимающихся проблемами опухолей щитовидной железы, и именно среди них оказалась наиболее живучей. Так, по мнению М. П. Павловского и соавт. [65], нет достаточных оснований считать, что рак щитовидной железы, по крайней мере в эндемичном районе, может развиться в здоровом, нормальном во всех отношениях органе. Определенные формы зоба (особенно узловой и рецидивный) закономерно играют роль фоновых процессов в развитии рака щитовидной железы. Отсюда делается вывод, что возможно раннее хирургическое лечение узловых образований щитовидной железы является профилактикой рака. Наметившаяся в последние годы тенденция к обязательному удалению всех узловых образований щитовидной железы, Узловой зоб и рак щитовидной железы 151 особенно одиночных узлов, — явление неоднозначное. Необходимо четко представлять, что речь идет о многочисленной группе больных, преимущественно молодого или, по крайней мере, трудоспособного возраста. Есть основания полагать, что число таких больных будет прогрессивно расти. Причиной этого является, прежде всего, повышение радиационного фона на значительной территории страны и улучшение диагностики. Поэтому продуманная, аргументированная тактика по отношению к этой группе больных сегодня особенно важна. Это объясняется следующими обстоятельствами. Оперативное вмешательство на таком важном эндокринном органе, как щитовидная железа, небезразлично для больного. Дело в том, что минимальный объем операции при одностороннем поражении железы должен заключаться в гемитиреоидэктомии (удаление доли). В результате ревизии другой доли может возникнуть необходимость расширить объем операции, что, несомненно, приведет к нарушению функции щитовидной железы. Нужно отчетливо представлять, что мы далеко не всегда можем обеспечить надлежащий регулярный контроль за состоянием функции щитовидной железы после операции. Большинство поликлиник даже в больших городах не имеет возможности регулярно контролировать уровень тиреоидных гормонов и тиреотропина в крови. Кроме того, возникающие после операции гормональные нарушения не всегда удается компенсировать (см. главу 19). Последствия подобных нарушений тиреоидного гомеостата для человека, особенно оперированного в молодом возрасте, трудно предсказать. Это обстоятельство приобретает особое значение, если учесть, что подавляющее большинство больных, страдающих узловым зобом, — женщины, а нарушения тиреоидной функции играют важную патогенетическую роль в развитии рака молочной железы [10]. Наконец, существует опасность послеоперационных осложнений, которые могут стать причиной инвалидности. Речь идет, прежде всего, о гипопаратиреозе и параличе возвратных нервов. Активная хирургическая тактика по отношению к одиночным узловым образованиям щитовидной железы была совершенно оправданна на определенном этапе, когда морфологическое исследование было единственным достоверным методом верификации природы процесса. Современные диагностичес- 152 Глава 10 кие возможности позволяют в подавляющем большинстве случаев уточнить характер процесса до операции. В связи с этим в настоящее время возможно и необходимо разумное ограничение показаний к хирургическому вмешательству по поводу зоба. Принципиально тактическая установка должна быть направлена на максимальное использование всех возможностей для доопе-рационной морфологической диагностики заболевания и необходимость веской аргументации показаний для оперативного вмешательства. Разумеется, всегда будут ситуации, когда до операции невозможно достоверно отвергнуть опухолевый характер поражения щитовидной железы и операция будет последним диагностическим мероприятием. Несомненно, однако, что удаление зоба нельзя рассматривать как профилактику рака щитовидной железы. В связи с этим очень демонстративно следующее наблюдение. Больная Т., 48 лет, обратилась к врачу по поводу узла в щитовидной железе. Поставлен диагноз: узловой нетоксический зоб. 18.11.68 г. — операция. При ревизии щитовидной железы обнаружен узел 3x2,5 см в левой доле и множественные мелкие (до 0,5 см) узлы в правой доле. Произведена субтотальная резекция левой доли с оставлением пластинки ткани железы у трахеи, резекция перешейка и нижней половины правой доли с узлами. Гистологическое исследование: узловой зоб. Через 21 год после операции (в сентябре 1989 г.) больная сама прощупала узел на шее справа. При обследовании обнаружена карцинома, исходящая из правой доли щитовидной железы. 12.10.89г. — операция. Произведено удаление оставшейся правой доли щитовидной железы, в верхнем полюсе которой определялась опухоль размерами 2x1,5 см, растущая с большой кистой по периферии опухолевого узла. Опухоль подрастала к мышцам гортани и стенке пищевода. Гистологическое исследование: папиллярный рак щитовидной железы. При анализе этого наблюдения возникает несколько вопросов. Прежде всего, можно ли найти патогенетическую связь между предшествующим заболеванием (узловой нетоксический зоб) и раком щитовидной железы? Если допустить, что такая связь существует, то возникает другой вопрос: что имело значение для развития злокачественной опухоли — оставшаяся после первой операции очаговая гиперплазия тиреоидного эпителия или гормональные рас- Узловой зоб и рак щитовидной железы 153 стройства после обширной резекции щитовидной железы? На протяжении всего времени после операции больная не наблюдалась эндокринологом и тиреоидные гормоны не получала. Обсуждая особенности развития дифференцированных карцином щитовидной железы, необходимо остановиться на вопросе о возможности их трансформации в анапластические опухоли. Ряд исследователей считают, что трансформация возможна [26, 99, 67]. Существует мнение, что формирование анапластической опухоли является закономерным заключительным этапом канцерогенеза щитовидной железы [13]. По мнению К. Cohn и со-авт. [109], опасность развития анапластического рака на фоне дифференцированной карциномы не велика (менее 1%). В качестве основного доказательства возможности трансформации дифференцированных карцином щитовидной железы в анаплазированные опухоли обычно приводят случаи смешанных форм, в которых наряду с дифференцированными имеются анаплазированные элементы. По мнению G. Crile (1959), подобная трансформация возможна под влиянием лучевого воздействия. Поэтому он активно возражал против применения лучевой терапии при дифференцированных карциномах щитовидной железы. Следует напомнить, что в наблюдении, которое приводит А. И. Гнатышак [26], длительно существующая дифференцированная карцинома щитовидной железы превратилась в недифференцированный рак у больной, которая подверглась повторным (10 раз) оперативным вмешательствам и многократным курсам лучевой терапии. Вопрос об эволюции дифференцированных карцином щитовидной железы не только интересен с теоретических позиций, но и имеет большое практическое значение. Если трансформация дифференцированной карциномы в анаплазированную опухоль неизбежна, то в любом случае длительно существующего дифференцированного рака щитовидной железы можно ожидать развития очагов анап-лазии. Опасность подобной трансформации является убедительным основанием для принципиального отказа от сберегательных операций во всех случаях рака щитовидной железы. Больные, страдающие дифференцированным раком щитовидной железы, нередко подвергаются повторным, иногда многократным оперативным вмешательствам по поводу рецидива или метастазов опухоли, что дает уникальную возможность проследить 154 ___________________________________________ Глава 10 за динамикой морфологических изменений. Мы провели клини-ко-морфоюгический анализ НО наблюдений подобных повторных оперативных вмешательств, произведенных с интервалом от 2 до 15 лег. У 74 из ПО больных были пересмотрены микропрепараты удаленной опухоли после каждой операции. Ни в одном из этих наблюдений не было обнаружено морфологических признаков анаплазии опухоли. У 36 больных, оперированных по поводу рецидива опухоли, гистологические препараты после ранее произведенных оперативных вмешательств получить не удалось, однако высокая степень дифференцировки опухолей, удаленных в связи с рецидивом заболевания, свидетельствовала об отсутствии морфологической трансформации. Наибольший интерес представляет группа больных (15 человек), у которых интервал между операциями составил от 8 до 15 лет. При анализе этих наблюдений обращают на себя внимание несколько моментов. Прежде всего, медленный темп роста опухоли. Так, у 6 больных при первом вмешательстве были удалены только регионарные метастазы, которые расценивались как аберрантная струма. Первичная опухоль была удалена соответственно через 8, 10, 12, 13, 14 и 15 лет после первой операции. Несмотря на такой срок от начала заболевания, первичная опухоль к моменту второй операции была относительно небольших размеров. У всех больных выполнена радикальная операция. Заслуживает внимания и то обстоятельство, что на протяжении такого длительного отрезка времени первичная опухоль и метастазы (регионарные и гематогенные — в легкое) сохранили высокую степень дифференцировки. Таким образом, мы имеем клинический пример независимой прогрессии, когда одним из диссоциирующих признаков является морфологическая структура опухоли. В приведенных примерах нет никаких оснований говорить об анаплазии опухоли в процессе прогрессии. Примером такого развития дифференцированной карциномы щитовидной железы является следующее наблюдение. Больная Л., 30 лет, обратилась в НИИ онкологии в октябре 1965 г., с жалобами на наличие опухоли на шее слева. Больна с 1954 г. (с 11-летнего возраста), когда впервые заметила узлы на шее. До 1959 г. лечилась с диагнозом туберкулезный лимфаденит. В конце 1964 г. на фоне беременности отмечен быстрый рост опухоли. 1.08.65 г. — нормальные роды. При поступлении на шее слева Узловой зоб и рак щитовидной железы 155 определялась плотная бугристая опухоль размерами 10x11 см. Кожа над узлом гиперемирована, сосуды инъецированы, определяются участки флюктуации. По ходу сосудистого пучка шеи слева увеличенные до 2 см плотные узлы. Щитовидная железа не увеличена. Отчетливо прощупать левую долю из-за имеющейся опухоли не представляется возможным. 11.11.65 г. — операция: удаление левой доли щитовидной железы и редуцированная операция Крайла слева (грудиноключич-но-сосцевидная мышца частично сохранена). Гистологическое заключение: папилярный рак щитовидной железы с метастазами в лимфоузлы (рис. 10 а, б, в, г). В январе 1966 г. иссечен узел диаметром 1 см кнаружи от послеоперационного рубца. Гистологическое исследование: разрастания папиллярного рака. В ноябре 1966 г. заметила узлы на шее слева, кнаружи от послеоперационного рубца, на уровне сосцевидного отростка. До сентября 1977 г. больная к врачу не обращалась. 1.09.77 г. произведено иссечение метастатических узлов на уровне сосцевидного отростка слева. Гистологическое заключение: метастазы папиллярного рака. В 1978 г. появился узел в надключичной области слева, который стал быстро увеличиваться с осени 1978 г. Госпитализирована в сентябре 1978 г. В надключичной области слева определялся опухолевый узел 12x14 см. Кожа над узлом гиперемировапа, синюшно-багрового цвета. 1.02.79 г. — операция: иссечение опухоли. Образовавшийся дефект 16x15 см закрыт кожным лоскутом, мобилизированпым на передней грудной стенке. Гистологическое заключение: папиллярный рак щитовидной железы, подрастающий к коже (рис. 10 д, е). Больная умерла в 1981 г. от генерализации процесса, аутопсии не было. Это наблюдение примечательно с нескольких точек зрения. Прослежена судьба больной раком щитовидной железы на протяжении 16 лет. В течение этого времени прогрессия опухоли носила неравномерный характер: периоды медленного роста сменялись быстрым темпом роста. Несмотря на отчетливые клинические явления прогрессирования процесса, морфологическая структура опухоли на протяжении 15 лет сохраняется без признаков анаплазии. Таким образом, имеется отчетливая диссоциация между клиническим течением и морфологическим строением опухоли. Примечательно, что процесс носит стойкий односторонний характер. Несмотря на рецидивы заболевания, оставшаяся правая доля щитовидной железы остается непораженной. Распро-
Рис. 10. Дифференцированная карцинома. а, б — больная Л. 30 лет (1965 г.), рак щитовидной железы с метастазами в лимфатические узлы шеи слева; в — папиллярный рак, окраска гематоксилином-эозином. х72; г — та же больная (1979 г.), регионарный рецидив.
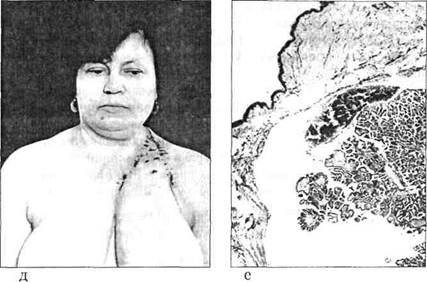
Рис. 10. Окончание. д — через 12 дней после операции; е — папиллярный рак, прорастающий кожу, окраска гематоксилином-эозином. х15. странение опухоли носило длительное время только лимфоген-ный характер. Гематогенные метастазы в легкие появились только в 1980 г. (спустя 26 лет от начала заболевания и 15 лет после первой операции). Среди дифференцированных карцином щитовидной железы мы наблюдали опухоли с отчетливыми признаками анаплазии (7 наблюдений). В этих опухолях были участки полиморфного характера с многочисленными митозами и ядерным полиморфизмом. В опухолях этого типа можно предположить трансформацию дифференцированной карциномы в анаплазированную. Однако очень короткий анамнез (менее года до операции) делает такое предположение маловероятным. Вероятно, правильнее рассматривать такие папиллярные полиморфные раки как результат неравномерной опухолевой прогрессии, когда отдельные участки находятся на разной стадии дифференцировки. Следует заметить, что несмотря на отчетливый рост заболеваемости раком щитовидной железы, нет сколько-нибудь заметного 158 __________________________________________________ Глава 10 увеличения частоты анапластических карцином. В США за последние годы число больных анапластическим раком щитовидной железы даже уменьшилось [156]. Эти данные также косвенно свидетельствуют против трансформации высокодифференцирован-ных опухолей в низкодифференцированные. Приведенные наблюдения не дают основания отвергнуть возможность трансформации дифференцированных карцином в ана-пластические опухоли, но достаточно убедительно показывают, что такой процесс не является обязательным, закономерным этапом развития дифференцированного рака щитовидной железы. Во всяком случае, несомненно, что на протяжении длительного времени эти карциномы щитовидной железы сохраняют высокую степень дифференцировки. Глава 11 Дата добавления: 2015-02-06 | Просмотры: 2282 | Нарушение авторских прав |
 156 Глава 10
156 Глава 10