|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ПектальгияM.Prinzmetal и A.R.Massumi (1955), а затем A.Harris (1958), обозначившие ее как синдром передней грудной стенки, представили следующим образом. Ортопедическая неврология. Синдромология
Больные в возрасте от 35 до 75 лет жалуются на тупые, ноющие, иногда жгучие боли в зоне между парастернальной и передней аксилярной линиями. Они, в отличие от коронарных, более продолжительные (часы, дни, а то и месяцы). Усиливаются при поворотах головы и туловища, но отнюдь не после эмоциональных или общефизических нагрузок. Болезненны зоны по среднеключичной линии на уровне III-IV костохондрального сочленения и по свободному краю большой грудной мышцы. Синдром встречается не только как одно из последствий инфаркта миокарда (в 13-20%), но и при коронарной недостаточности (в 51%), миокардите (в 4%) (Edwards W., 1955; Plotz M., 1957; Гордон И.Б., Заславский Е.С., 1971). При грудной и шейной вер-тебральной, а также цереброспинальной патологии он встречается и у людей без заболеваний сердца. Н.Л.Ченских (1994) изучила особенности пектальгии при менопаузаль-ном синдроме и при неврастении. При оценке пектальгии нельзя не учитывать некоторые механические факторы. Поверхностная фасция, покрывающая переднюю грудную стенку, переходит на грудную железу, живот, шею, руку. Глубокая же, покрывая большую грудную мышцу, пронизывает ее, проникает между пучками. В промежутке между этой мышцей и широчайшей мышцей спины она утолщена. В нижней части, в передних отделах она покрывает и малую грудную мышцу. Эта глубокая фасция при отведении руки подвергается натяжению. При пле-челопаточном периартрозе она укорочена (Tarsy J., 1953). Напомним также, что дерматомы Тз-Тб, относящиеся к передней грудной стенке, соответствуют сегментам, из которых иннервируются и межреберные мышцы данного уровня, и что в иннервации тканей этой зоны существенную роль играют шейные нервы. Имеет значение и место прикрепления лестничных мышц к I и II ребрам, т.к. при синдроме передней лестничной мышцы неизменно отмечается болезненность под ключицей соответственно области бугорка Лисфранка. На связь подобных болей с патологией лестничных мышц указывали A.Ochsner (1935), C.Naffziger (1937), W.Reid (1938). Большая и малая грудные мышцы иннервируются передними нервами грудной клетки (С5-С8). Интересно, что эти нервы пересекают переднюю и заднюю поверхности подключичной артерии. Напомним также, что васкуляризация тканей передней части грудной клетки обеспечивается внутренней грудной артерией, начинающейся от подключичной артерии близко от места от-хождения позвоночной артерии. Как было установлено экспериментами R.Leriche и R.Fontaine (1925), раздражение верхней части звездчатого узла может вызвать, наряду с астматическим припадком, боль в соответствующей половине грудной клетки. Однако эти данные сами по себе не могут объяснить, почему боли в области сердца исчезали при операции декомпрессии шейных корешков (Semmes R., Murphey F., 1943; Josey A., Murphey F., 1946 и др.). На шейном уровне до С8 корешки лишены симпатических волокон. Поэтому J.Nachlas (1934), а затем S.Hanflig (1936) полагали, что причиной болей в груди при нижнешейной корешковой компрессии является раздражение тех шейных корешковых волокон, которые дают начало передним грудным нервам. Эти нервы иннервируют малую и большую грудные мышцы. По их мнению, диффузно распространяющаяся по двигательным нервам ирритация может сделаться в большой и малой грудных мышцах источни- ком «протопатических ощущений». В этой связи интересны результаты экспериментов R.Frykholm (1951): при стимуляции переднекорешковых волокон С7 испытуемые сообщали о болях в груди и подмышкой. В свете учения о склеротом-ных болях эти эксперименты приобретают важное значение. T.Lewis и J.Kellgren (1939) раздражали межостистую связку C7-1"i у больных стенокардией, вызывая у них те же боли, которые они испытывали во время спонтанно возникающих приступов. Мы наблюдали такого больного Б. С лечебной целью ему вводили раствор новокаина в межостистую связку Cvi-vii и Cvii-TY На склеротомный характер боли указывало то, что введение дистиллированной воды вызывало ощущение покалывания в области сердца. Так или иначе, зона болей в глубоких тканях при кардиальгии близка к шейным и грудным склеротомам и миотомам. Поданным J.Granitetal. (1957), D.Davis (1957), раздражение тонких волокон в передних корешках, иннервирующих мышцы, вызывает электрическую активность в афферентных волокнах, идущих от мышц к центру. Таким образом, раскрываются возможные пути распространения патологических импульсов у интересующей нас группы больных, в частности, переднекорешковые волокна, чаще С7 -> грудные мышцы и другие глубокие ткани груди -> афферентные волокна из соединительнотканных элементов, а может быть, и веретен большой грудной мышцы к спинному мозгу через задние корешки —> механизмы воротного контроля -» центральные инстанции чувствительности. Естественно, что поражение любого из периферических звеньев данной цепи может привести к ощущению болей, относимых больным к области сердца. И, наоборот, разрыв патологической цепочки в любом звене может привести к исчезновению пек-тальгического варианта кардиальгии. Некоторые авторы добивались этого новокаинизацией мест отдачи боли (Weiss S., Davis D., 1928), в частности в области плечевого сустава (Аль-бов Н.А., 1951; Дядькин К. П., 1951). Мы неоднократно наблюдали больных с шейно-корешковой компрессией, у которых кожная новокаинизация способствовала уменьшению или прекращению болей в области сердца. В приведенной выше патогенетической цепочке подчеркнута афферентная импульсация из экстероцепторов мышц и глубоких тканей грудной клетки. В этой связи представляют интерес неоднократно наблюдавшиеся нами особенности кардиальгии у вертеброневрологических больных: некоторые движения, как, например, поднимание руки, форсированный выдох, рывковые движения рукой, приводили к усилению болей в надплечье и в области сердца. Не исключена возможность, что в этом играют роль какие-то механические моменты, возможно, изменение положения плечевого сплетения или подключичной артерии, натяжение грудных фасций и мышц. Необходимо, однако, учитывать и роль рефлекторных импульсов, идущих из проприоцепторов мышц, адресуемых не только к чувствительным центрам, но и к кардиаль-ной области. Поэтому представляют интерес боли, относимые иногда нашими больными к области сердца при пере-труживании. Речь идет о рефлекторных воздействиях, которые следует относить к разряду моторно-висцеральных рефлексов. М.Р.Могендович (1957) приводит многочисленные литературные материалы и результаты собственных исследований, показывающие, что и в норме, и в условиях патологии сердечная деятельность находится под воздействием рефлекторных влияний со стороны проприоцепторов попе- Глава VI. Грудные вертеброгенные синдромы
речно-полосатой мускулатуры. В осуществлении этих связей большую роль играет вегетативная нервная система, в частности шейная симпатическая часть ее. Роль кинестезии, возрастающая при мышечной деятельности, велика в процессе условнорефлекторных влияний на вегетативную нервную систему в предстартовом (предрабочем) состоянии. В процессе же выполнения мышечной работы коррекция вегетативных функций переходит в значительной мере к безуслов-норефлекторным влияниям со стороны проприоцепторов. McKenzie (1911) описал больного грудной жабой, который ел только правой рукой, т.к. движения левой вызывали приступ грудной жабы. О связи функции левой руки и сердца писали И.Я.Раздольский (1924, 1938), С.И.Карчикян (1928). Согласно McKenzie, контакт чувствительных путей от левой руки с вегетативными центрами, иннервирующи-ми сердце, происходит или в боковых рогах спинного мозга, или в вегетативных клетках межпозвонковых ганглиев. Болевые импульсы идут в мозг, проецируясь в области проводников чувствительной иннервации левой руки, плеча и груди. Импульсы из сердца начинают ощущаться, если они превышают обычную интенсивность, а также при нормальной интенсивности в условиях повышения возбудимости спинальных центров. Это может быть обусловлено бомбардировкой их патологическими импульсами не только эксте-роцептивного, но и проприоцептивного характера. Следует, естественно, учитывать взаимодействие не только периферического конца двигательного анализатора с иннерваци-онными механизмами сердца, но и центральные взаимодействия. Еще до установления роли лимбико-ретикулярных структур было известно, что большие полушария оказывают тормозящее влияние на центр блуждающего нерва и что эта тормозная зона находится в интимной связи с моторной зоной коры мозга (Смирнов А.И., 1926; Олеференко П.Д., 1930). Рефлекторное же влияние моторики, в особенности левой руки, на сердце подтверждается рядом экспериментальных и клинических фактов. Имеются и отдельные наблюдения о подобных проявлениях у больных с поражением нервных структур шейной области. О возникновении болей в области сердца при движениях в руке у больных с шейно-груд-ным корешковым синдромом писали А.Х.Штремель (1955), Г.М.Мазунина (1959), Ф.Я.Ноткина и М.М.Шендерович (1956). Последние указывали на роль проприоцеп-тивных импульсов из мышц и связок позвоночника. Наконец, представленные выше данные о патогенезе синдрома передней лестничной мышцы также подтверждают роль моторно-висцеральных рефлексов в формировании синдромов шейного остеохондроза. В самих мышечно-фиброзных тканях передней грудной стенки у больных пектальгией обнаруживались дегенерация волокон с одновременным разрастанием фибрилл, негрубые лимфоидные инфильтраты в соединительной ткани. Реакция на кортикостероиды, рентгенотерапию, дыхательные упражнения такая же, как и при синдроме «плечо-кисть». Прием нитратов облегчения не приносит. Напомним также о тех механических влияниях мышц, о которых писал P.Skillern (1947): допускались псевдостено-кардические боли вследствие сдавления межреберных нервов напряженными межреберными или трапециевидными мышцами. В нашей клинике изучалась лабильность нервно-мышечных синапсов большой грудной и двуглавой мышц у 15 больных шейным остеохондрозом с болями в области передней грудной стенки (Реут Р.Л., Петров Б.Г., 1969). Оказалось, что реакция пессимум, наступавшая справа при 1500-2000 Гц, на больной — левой стороне наступала уже при 100-600 Гц. Такое снижение лабильности выявлено у всех 12 больных, у которых шейная патология сочеталась с коронарной. У 3 же больных без коронарных нарушений лабильность оставалась нормальной. Электромиографические исследования как упомянутых авторов, так и М.С.Чобо-таса, Д.Ю.Каунайте (1973), Е.С.Заславского (1973) выявили признаки миодистонии и альтерации (или угнетения) периферических мотонейронов (II тип по Ю.С.Юсевич). Таким образом, имеются данные, подтверждающие, что при патологии тканей передней грудной стенки изменено функциональное состояние периферических тканей и что моторно-висцеральные рефлексы с мышц передней грудной стенки и руки на сердце осуществляются на фоне сниженной лабильности. Следовательно, нейроостеофиброз передней грудной стенки — это не изолированный синдром. Л.П.Мотовилова и соавт. (1971) обследовали больных с синдромом передней грудной стенки, вызванным сочетанием кардиальной патологии и шейного остеохондроза. Стимуляция альгических точек (триггерных пунктов) давлением и введением иглы сопровождалась отрицательными изменениями показателей состояния сердца. На электрокардиограмме отмечались снижение амплитуды зубца, переход сглаженного зубца Т в слабодвухфазный или отрицательный, депрессия сегмента S-T и пр. Баллистокардиогра-фия выявляла усиление или учащение и деформацию волн систолического комплекса, снижение общей амплитуды их, фазовую структуру систолы левого желудочка (удлинение периода изометрического напряжения, ускорение периода изгнания, коэффициента Блюмбергера). Перечисленные изменения были преходящими и регрессировали под влиянием последующей новокаиновой инфильтрации болевых зон. По данным А.А.Щутова и Т.В.Лежневой (1992), при синдроме позвоночной артерии происходят неблагоприятные изменения насосной и сократительной функций миокарда. Они сильнее выражены у лиц с парасимпатико-тонией и недостаточным вегетативным обеспечением моторной деятельности, особенно статической. Если учесть указанные моторно-кардиальные отношения, можно говорить уже не об изолированном синдроме, а о констелляции факторов, формирующих синдром передней грудной стенки. С самого начала изучения вертеброгенной пектальгии (1961), а затем совместно с нашими учениками (Гордон И.Б., 1966; Гордон И.Б., Заславский Е.С., 1971; Ченских Н.Л., 1993) мы убедились, что в формировании пектальгии участвуют рефлекторные реакции мышц, фиброзных и надкостничных тканей в ответ на поражение шейного и грудного отделов позвоночника, органов грудной клетки. Иногда эти реакции являются следствием непосредственного раздражения шейно-грудных корешков, нередко с участием церебральных факторов. О рефлекторном компоненте процесса говорит, во-первых, участие в тонической реакции мышц передней грудной стенки, рефлекторный характер напряжения которых при шейном остеохондрозе нами доказан экспериментально (Осна А.И., Попелян-ский Я.Ю., 1966). Во-вторых, мышцы передней грудной стенки напряжены и болезненны не изолированно, а в со- 11—886 330 Ортопедическая неврология. Синдромология ставе различных миотомов — не только того, который связан с пораженным ПДС. Вместе с большой и малой грудными мышцами в состоянии напряжения оказываются и мышцы, рефлекторно фиксирующие шейный и верхнегрудной отделы позвоночника. Пальпация и ЭМГ исследование выявляют повышение активности лестничных, поднимающих лопатку, трапециевидных, ромбовидных, передней зубчатой, над- и подостной мышц. E.Rychlikova (1975) справедливо подчеркивает, что при поражении одного ПДС у больных наступают позвоночно-суставные блокады, в других рефлекторный процесс реализуется с участием межсегментарных связей. Теми же межнейрональными связями объясняется некоторое участие и тканей правой половины грудной клетки в проявлении синдрома. Если на эле-ктромиограмме покоя у больных ишемической болезнью сердца можно обнаружить в левой грудной мышце спонтанную активность отдельных двигательных единиц, у больных с вертеброгенными болями в области сердца такую активность регистрируют во многих двигательных единицах, нередко залпообразную и с двух сторон (Поворознюк В.В., 1987). Согласно данным В.Ф.Богоявленского и соавт. (1982), при дистрофическом поражении грудного отдела позвоночника, чаще всего Тц-ш и Тш-iv, пектальгический синдром слева встречается в 80%, справа — в 14%. Авторы в клинической картине пектальгии выделяют варианты вер-теброгенно-шейные, с преимущественным участием верхней порции большой грудной мышцы, и вертеброгенно-грудные, с преимущественным участием нижнегрудной порции большой грудной мышцы. При последнем варианте чаще вовлекаются симпатические аппараты, боли бывают жгучими, ночными. У 94% наблюдается вертебро-висце-ральное сопровождение данного синдрома. Это, однако, отмечено у лиц с признаками неврастении, гюихопатии или психопатических черт характера. У 70% они возникали вслед за психотравмой (данные В.А.Миненкова, 1973). Это касается отнюдь не только лиц с болями в передних отделах грудной клетки. Т.к. в представлении многих больных это боли «в сердце», они окрашиваются эмоционально и потому словесно, мимически и пантомимически чаще, чем боли в боковых и задних отделах грудной клетки. При неврастении болям в передних отделах грудной клетки часто предшествуют боли в межлопаточной области. Н.Л.Ченских (1993) объясняет это конституциональной слабостью мышц лопаток, их крыловидностью. Вопрос о пектальгиях и торакальгиях нельзя рассматривать вне их психогенного компонента. Психогенные боли в грудной клетке, равно как и в брюшной стенке (торакаль-гии и абдоминальгии), можно разделить на две группы: а) психальгии и б) боли невротические и вегетативно-дисто-нические. Психальгии постоянны, разнообразны и представляют собою аффективные сенестоипохондрические проявления в широких зонах спины, груди, конечностей, головы. Болевой и сенсорный порог кожи груди и живота не снижен. Психологический тест МИЛ указывает на отсутствие невротических конверсионных черт, подъем по правым шкалам 6, 7, 8 — выявляются глубокие личностные нарушения. Невротические торако- и абдоминальгии пароксизмаль-ны. Это висцеральные и краниальные пульсирующие боли. Они обнаруживают мигреноподобные черты, схваткообразные полиморфные вегетативные проявления. Нередко со- провождаются гипервентиляцией с выраженными аффективными признаками: тревога, тоска, агрессия. Адепты психогенной концепции кардиальгии считают грудную клетку центром соматизации и фиксации тревоги, а иногда и фактором, участвующим в формировании импульсивности и даже гипервентиляционных и аэрофагических проявлений (Burch В., Nichols Mi, 1972; Pincus J., 1978; Молдова-ну И.В., 1988) с естественным учетом возрастных, личностных, социокультурных факторов (Николаева В.В., 1987; Бе-резин Ф.Б., Соколова Е.Д., 1988). A.Harris (1958) различал два типа психогенных болей в области сердца. Тип первый. Кратковременные, в несколько секунд, простреливающие, «простегивающие», пронизывающие, синхронные с сердцебиением, локализующиеся в небольшом участке, величиной с кончик пальца (Logue R., Hurst J., 1956). В этой зоне определяется и болезненность к давлению. В анамнезе у этих больных — аритмии во время перенесенного в прошлом гриппа или другого заболевания (Friedman M., 1947). Тип второй. Продолжительная, в течение часов и суток, в зоне над левой грудной железой или вокруг нее. Ощущения разнообразны, с оттенком сенестопатий: пульсирующая боль и усталость в груди, чувство нехватки воздуха, потребность глубокого вдоха и отсутствие удовлетворения от него. Одновременно возникают парестезии в пальцах рук, чувство неустойчивости тела, легкости или, наоборот, безысходности. Они возникают чаще у женщин в период климакса или у подростков после физического напряжения, в состоянии усталости. Могут быть спровоцированы гипервентиляцией, но в особенности, и это подчеркивают такие солидные авторы, как Г.Ф.Ланг (1957), Т.С.Истманова (1958), А.М.Свядощ (1971), А.И.Воробьев и соавт. (1980), при душевных волнениях. По мнению Н.В.Молдовану и соавт. (1990), не только псевдосоматические болевые формы, но и их невротические вегетативно-дистонические варианты укладываются в психогении, пусть с наличием и микроорганических, но церебральных поражений. Дальнейший анализ этого положения необходим, во-первых, потому, что причины «выбора органа» или области тела (грудная или брюшная полость и их стенки) в таких случаях до конца не установлена. Изучался сенсорный порог кожи, но не органов, содержащихся в этих полостях. Если в определенных органах порог будет сниженным, это укажет на врожденные или приобретенные поражения их рецепторов или нервных путей. Во-вторых, в изученных наблюдениях авторы исключали наличие (реальность диагноза) вегетативных ганглионитов или плекситов. При этом, однако, игнорировался опыт изучения травматических, дистрофических и других верифицированных поражений вегетативных стволов и ганглиев с подобными болевыми картинами и с обильной дозой психогении. Важнее же всего в контексте данного руководства указать на игнорирование опыта изучения рефлекторных веге-тативно-ирритативных синдромов при поражении рецепторов соседних органов, в частности позвоночника. В разряд психогений, видимо, следует включить и часть тех наблюдений, которые старые авторы относили к «мастодинии», «не-вральгии молочной железы», синдрому Купера (Сореег А., 1829): колющие боли или чувство полноты, давления в молочной железе. Иногда сюда необоснованно относят и боли при объективно выявляемой начальной форме фиброзной Глава VI. Грудные вертеброгенные синдромы
мастопатии — мастоплазии. Это уже не психальгия, т.к. при мастопатии определяются органические изменения тканей — равномерные уплотнения, обычно в верхне-на-ружном квадранте железы. Боли начинаются за несколько дней до менструации и проходят до ее окончания. В.Ф.Богоявленский (1982) отмечал подобные жалобы у мужчин и расценивал их как постинфарктные проявления климакса при наличии атеросклероза аорты и ее ветвей. Что касается кардионеврозов как органных неврозов вообще, то в современной психиатрии намечается тенденция полного их отрицания. Следует согласиться с H.Richert, D.Beckmann (1968): есть невротический пациент, а не невроз его сердца. Но, признавая мультифакториальность «кардионевроза», психиатры ограничиваются учетом скрытых церебральных факторов: то эндогенных, чаще депрессивных, то экзогенных, тоже психогенных, но без учета периферических (Остроглазое В.Г., 1991). Т.к. психопатологическое сопровождение относительно безопасной некоронарной «кардиальгии» служило иногда поводом для признания ее якобы психогенной вообще, терапевтами весьма положительно было встречено выделение синдрома передней грудной стенки (Prinzmetal M., Massumi В., 1955; Epstein S.E. et al., 1979; Братолюбива и со-авт., 1979; Воробьев А.И. и соавт., 1980; Аллилуев И.Г. и со-авт., 1985 и др.). Вместо красочных, разнообразных описаний психиатров, столь отличающихся от более четких дефиниций терапевта, авторы представили картину, которая поддается конкретному диагностическому восприятию и которую можно в прямом смысле нащупать. Как малоубедительны сравнительно с этим синдромом поддающиеся якобы классификации как психогенные «кардиальгические», «синдромы напряжения» или «возбудимое сердце солдата» (Da Costa, 1871), или «нейроциркуляторные астении» (Cohen M., 1984), «функциональная кардиоваскулярная болезнь» (Friedman M., 1955), не говоря уже о таких определениях, как «невроз сердца» или о таких, которые имеют основание быть лишь рабочими терминами в ординаторской, типа «пубертатное сердце» или кардиофобия. В последнем случае речь идет о симптоме невроза навязчивости или психастении, в предпоследнем — о возрастном симптоме. Боли «в области сердца», несмотря на их своеобразную окраску при неврозах, по мнению многих психиатров, не представляют чего-либо такого, что существенно отличало бы их от болей в других внутренних органах и тканях опорно-двигательного аппарата. Эти состояния не являются вегетативным проявлением истерии, демонстрацией психологического конфликта, это-де лишь симптом-иллюзия, психически качественно переработанные гетеронимные ощущения. Патофизиологическим же выражением эмоционального напряжения является симптом-экран (Родштат И.В., 1979) или, по J.Hatzel (1974), А.Б.Смулевичу, А.Л.Сыркину, В.Я.Гиндикиной (1989), ощущения гомонимные. Другими словами, область сердца — не качественно особая область, «экран» для болевых ощущений, где местный периферический фактор роли не играет. Это спорно. Психогенные боли относят и к пояснице (Миненков В.А., 1971; Bouvier С, 1974 и др.), не говоря о болях при синдромах верхнего квадранта тела. Тягостные и мучительные боли в паравертебральной торакальной области, особенно у женщин в период климакса, как и боли в передней торакальной области, также стано- вятся объектом опасений у лиц с тревожно-мнительными чертами характера. Они усиливаются при сложных житейских ситуациях, при спешке или утомлении у больных неврастенией. В некоторых случаях они включаются в паро-ксизмальные гипоталамические приступы как их существенный компонент. Однако оформление этих торакальгий, как и синдрома передней грудной стенки, требует наличия локальной патологии, т.е. нарушений со стороны рецепторов тканей позвоночника, ребер, их соединений или расположенных здесь нервных стволов. Недооценка всех этих периферических компонентов синдрома и дает повод сводить его к одной психогении. Это определяет и сферу лечебных воздействий. Критерии различения истинных коронарных кардиальгии и вертеброгенно-торакальных «кардиальгии», пекталь-гий следующие. Последние не столько локализуются в области сердца, сколько иррадиируют в эту область, они продолжительнее коронарных, усиливаются при кашле, движениях в шейном или грудном отделе позвоночника, а не при общей физической нагрузке, уменьшаются или исчезают от приема анальгина, не поддаваясь действию нитроглицерина и валидола, иногда при тракциях, не сопровождаются повышением температуры, лейкоцитозом. 6.1.5.2. Истинные коронарные и другие кардиальгии у вертеброневрологического больного В обобщенной форме результаты многолетних наших исследований (Попелянский Я.Ю., 1961; Попелянский Я.Ю., Гордон И.Б., 1969; Заславский Е.С, 1976; Четких И.Л., 1993) позволили сформулировать следующие положения. 1. Нормально васкуляризируемая здоровая сердечная мышца обычно не отвечает существенными нарушениями на патологическую импульсацию из больного позвоночника. 2. Патология шейного и грудного отделов позвоночника может спровоцировать нейроваскулярные или нейродист-рофические нарушения в области актуально или премор-бидно (субклинически) пораженного сердца или видоизменить их течение. 3. Основное влияние вертебральной патологии на протекание сердечного заболевания выражается во времени и форме изменения, стремительности и продолжительности клинических проявлений, а в телесном пространстве — в локализации этих проявлений. 4. В смешанных картинах патологии сердца, позвоночника, нервных стволов и общеорганизменной на практике удается различить генез каждого из четырех компонентов. Остановимся кратко на некоторых анатомо-физиологи-ческих нервных связях сердца. Не касаясь его известной парасимпатической иннервации блуждающим нервом, напомним о симпатических сердечных нервах. Они начинаются от одноименных шейных симпатических узлов: верхнего, среднего и нижнего (звездчатого). Через последние к вышерасположенным узлам импульсы следуют из боковых рогов спинного мозга. Импульсы для головы — от С» до Т3, для руки — Т4-Т7, для туловища — Tg-Tg, для ноги — Тю-Li- Те же узлы, от которых начинаются сердечные симпатические нервы, участвующие в образовании сердечного сплетения, дают начало и нервному сплетению сонной артерии — от верхнего шейного узла (возможен передний шейный симпатический синдром); нижний шейный дает Ортопедическая неврология. Синдромология
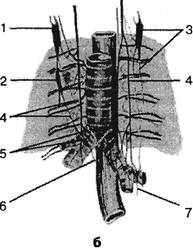
Рис. 6.6. Два варианта связей между блуждающим и симпатическим нервами по В.Н.Шевкуненко (1949): а — вариант 1; тонкая легочная ветвь симпатического узла (1) на уровне Тщ связана с задними легочными нервами (4), выходящими из ствола блуждающего нерва на задней поверхности бронха (2) через связующую ветвь (2); б — вариант 2; из первого (1) и второго (2) симпатических узлов справа и из первого грудного (3) слева — связующие ветви с блуждающими нервами (4 и 5). Часть ветвей (6) связующей сети участвует в иннервации сердца. Подключичная петля (7) в данном случае не из шейного, а из первого грудного узла. начало и позвоночному нерву — к сплетению позвоночной артерии (часто встречающийся задний шейный симпатический синдром, синдром позвоночной артерии). Верхний сердечный нерв отходит от верхнего шейного узла, связан с сонной артерией, а справа — и с безымянной, ложась медиальнее этих сосудов, затем переходит на легочную артерию и дугу аорты. Нижние же отходят от нижнего шейного и верхнего грудного узлов, т.е. от звездчатого, дающего начало и нерву позвоночной артерии. Они ложатся позади подключичных артерий, чье периартериальное сплетение тоже переходит в позвоночное (см. рис. 5.18). Симпатические нервы, сопровождающие межреберные артерии, участвуют в образовании нервного сплетения грудной аорты. Один стволик следует к аорте, другой — к позвонку (Кравчук КВ., 1965). При концентрации шейных узлов (один звездчатый или два узла) отмечается неравномерность отхождения сердечных ветвей, скудность связей с блуждающим нервом и малочисленность ветвей последнего (Шевкуненко В.Н., 1949). Общеизвестна вариабельность вегетативной иннервации вообще и иннервации сердца в частности. Уместно заметить, что это касается и иннервации легких. Здесь ветви симпатических ветвей (верхние ветви легких — производные сердечных нервов) с более обильными ветвями блуждающих нервов, по данным В.Н.Шевкуненко (1949), весьма разнообразны (рис. 6.6). Сзади к легким следуют висцеральные ветви верхних грудных узлов. Симпатические нервы проникают в паренхиму легкого по ходу бронхиальных артерий. Следует иметь в виду, что в составе позвоночного нерва идут чувствительные волокна, следующие через симпатический ствол от сердца (Danielopolu D., 1926; TinelJ., 1973). Перерезка позвоночного нерва у кошки вызывает дегенерацию тех же элементов сердца, что и экстирпация звездчатого узла (Schimert J., 1957). Что касается эфферентных влияний нижнешейного узла и позвоночного нерва, то известно, что сосудистые симптомы, сопровождающие синдром позво- ночной артерии, проявляются болями не только в области лица и головы, не только приступами жара и покраснения лица и пр. Боли и другие неприятные ощущения могут при этом иррадиировать в сердце, вернее, из сердца, и даже в эпигастральную область, вернее, из нее (Euziere J., 1952). Таким образом, патология позвоночной артерии может локализовать ощущения в области сердца, получающего симпатическую иннервацию, как упомянуто выше, из того же симпатического ганглия, что и сплетение этой артерии. Не касаясь всей проблемы висцеросенсорных нарушений, подчеркнем лишь следующие достоверные положения. Измененные ткани позвоночника или корешковая патология являются существенным источником патологической импульсации, способной изменить возбудимость центральных аппаратов и, следовательно, изменить картину болевого синдрома в области сердца. Можно согласиться с J.Mackenzie (1911), J.Hinsey и R.Phillips (1940), F.Doran и A.Ratclife (1954): при повышении возбудимости определенных спинальных сегментов импульсы из внутреннего органа «прорываются» (как ныне сказали бы авторы, преодолевают воротный контроль) через эти сегменты к церебральным центрам, достигая уровня сознания. Такое же влияние на центральные нервные аппараты могут оказывать, наряду с позвоночником, и другие очаги патологии, например в области руки (Разбойников Р., Стоянов П., 1959). Уже в первых сообщениях о сердечных вертеброгенных и корешковых болях имелись указания на их не только экс-тракардиальный, но и кардиальный генез. Клинические наблюдения говорили о том, что эти боли проводятся из сердца в сенсорные центры по упомянутым трем симпатическим путям, а также по анимальным нервам торакального уровня. Еще H.Heberden (1772) указал на возможную провоцирующую роль движений в грудной клетке при описанной им грудной жабе. При истинной стенокардии в 50% находили мышечно-тонические реакции — напряжение межреберных мышц Т2-Т4 слева, т.е. находили тот же источник боли, что и при поражении нервных сегментарных аппаратов. Глава VI. Грудные вертеброгенные синдромы
О сегментарно-нервных механизмах болей при поражении сердца говорит и территория их распространения (Ру-сецкий И.И., 1958). Известно, что у животных желудочки расположены впереди предсердия и иннервируются из более проксимальных сегментов. Соответственно и у человека при поражении желудочков боли отдают в верхнюю часть груди и внутреннюю часть плеча, при поражении предсердия — в более каудальные отделы грудной клетки: в первом случае — в сегментарные зоны Ti-Тз, в другом — Т4-Т6. Соответствующие отделы нервной системы и позвоночника, связанные с сердцем, могут, видимо, и «обмануть» сенсорные центры, передавая сигналы о своей ирритации как сигналы из сердца. Гипоальгезии чаще всего наблюдаются при трансмураль-ных инфарктах миокарда. Далее следуют передне-боковые инфаркты с двусторонностью этих сенсорных расстройств. При более легко протекающих инфарктах задне-диафраг-мальной локализации подобного рода нарушения выражены слабее и ограниченнее. К сожалению, эти наблюдения велись без учета возможных сопутствующих источников ирритации, в частности вертебральных. Не следует забывать еще об одном источнике болей, являющемся продолжением перикарда — о рецепторах перикардиально-стернальной связки. Первые сообщения о болях в области сердца при поражении шейного отдела позвоночника принадлежат J.Phillips (1927), L.Gunter (1929). В последующем неоднократно описывались нарушения со стороны сосудов и других тканей сердца при патологии грудного отдела позвоночника (Ruvs Т., Harrisson Т., 1958 и др.). Позже стали указывать и на опосредованное воздействие через миокард, сжимающий сосуды коронарной системы (Новикова Е.Б., 1964; Шхваца-бая И.К., 1978). М.Б.Кроль в 1929 г. писал, что в ряде случаев ему удавалось демаскировать грудную жабу и установить диагноз синдрома шейного ребра. В 1934 г. J.Nachlas, а в 1936 г. — S.Hanflig писали о болях в области сердца у больных, у которых на основании клинического анализа отвергался диагноз стенокардии и устанавливалась связь болевого синдрома с «шейным позвоночным артритом». Некоторые воздействия на шейный отдел позвоночника, например, нагрузка на наклоненную голову в этих случаях, провоцировали кардиальгию, другие приводили к исчезновению болей. На этом основании упомянутые авторы связывали подобного рода «ложную грудную жабу» с компрессией шейных корешков. Weil (1939) писал о шейной спинальной форме кар-диальгии. В 1938 г. W.D.Reid обратил внимание на боли в области грудной клетки при поражении плечевого сплетения. Кардиальгии в связи с шейно-корешковой компрессией стали описываться особенно широко в связи с распространением учения о грыжах диска, о шейном остеохондрозе. R.Semmes и F.Murphey (1934), F.Murphey (1946) на основании хирургически верифицированных наблюдений пришли к заключению, что грыжа шейных дисков, особенно Cvi-vii, является причиной процесса во многих случаях, в которых ошибочно предполагается стенокардия или инфаркт миокарда и в которых основной жалобой является боль в области сердца — в прекордиуме1. J.A.Oille (1987) среди 617 больных с болями в области сердца установил их коронарную этиологию в 37%, а некоронарную — у остальных, причем среди последних у половины боли были вертебро- генными. D.Davis (1957) писал, что корешковая компрессия — самая частая причина болей в области сердца и что эти боли проходят или уменьшаются при лечебных воздействиях на шейный отдел позвоночника. О связи сердечно-болевого синдрома с корешковой компрессией писали также Cardin (1959), Н.А.Черногоров (1964), Н.С.Берляндисо-авт. (1964), А.И.Воробьев и соавт. (1980), И.Г.Аллилуев и со-авт. (1985) и др. В отношении корешков грудного уровня о том же писали J.Smith et al. (1942). Для решения вопроса о роли корешковой патологии в развитии изменений со стороны сердца требовались, наряду с клиническими, и экспериментальные исследования. Мы не считаем возможным перенос полученных экспериментальных данных на сердечную патологию человека, тем более на его болевые ощущения. Прежде экспериментаторов занимали лишь влияния симпатических образований шеи. G.Parade (1955) раздражением шейных симпатических образований вызывал нарушения сердечного ритма, в частности пароксиз-мальную тахикардию. Интересно, что и на операционном столе у одного больного при скусывании дужки среднегруд-ного позвонка появилась экстрасистолия с последующей болью в области сердца (Бротман М.К., 1948). М.Н.Молоденков (1959) путем длительного раздражения вагосимпатических нервов у собак вызвал функциональные и морфологические изменения миокарда. Согласно экспериментальным данным R.Froment (1959), условием вертебрального влияния является предварительная «сенсибилизация» сердечных центров, «ненормально повышенная нервная чувствительность» субъекта. Мы сочли целесообразным сравнительное изучение соответствующих влияний как позвоночного нерва и сплетения позвоночной артерии, так и поражаемых при остеохондрозе нижнешейных корешков. Оказалось, что раздражение позвоночного нерва собаки, особенно в хронических опытах, вызывает значительно более выраженные изменения электрокардиограммы и гистологической структуры миокарда, чем раздражение корешков. Хроническое раздражение сплетения позвоночной артерии сопровождалось нарушением автоматизма, возбудимости, проводимости, в частности, с политоп-ной экстрасистолией и атрио-вентрикулярной блокадой II степени, а также изменением положения зубца Т, сегмента ST и комплекса QRS электрокардиограммы. Согласно результатам другой серии экспериментальных исследований нашей клиники, раздражение самого симпатического сплетения позвоночной артерии не отражается на ЭКГ. Если же стимулировать каудальный отрезок позвоночной артерии, перерезанный между двумя лигатурами, можно вызвать изменение интервала ST (Богданов Э.И., 1978). При хроническом же раздражении шейных спинномозговых нервов и корешков в основном наблюдались изменения зубца Т и редко — сегмента ST. Хроническое раздражение сплетения позвоночной артерии вызвало гистологически выявленные плазматическое пропитывание сосудистой стенки, очаги кровоизлияния, белковую дистрофию мышечных волокон (гомогенизацию и зернистое перерождение), а также очаги микромиомаляции миокарда с реактивными изменениями соединительной ткани. Хроническое раздражение спинномозговых нервов и корешков привело к значительно менее выраженным явлениям белковой дистрофии мышечных волокон и не сопровождалось образова- 1 Неудачный термин «прекордиум» широко применяется в зарубежной литературе. Одно из его значений, установленное словарем Could (1926): область грудной клетки впереди сердца. Ортопедическая неврология. Синдромология
нием некрозов в миокарде. Плазматическое пропитывание сосудистой стенки и кровоизлияния наблюдались реже, чем при раздражении сплетения позвоночной артерии. Таким образом, при рассмотрении клинических проявлений со стороны сердца у больных шейным остеохондрозом следует учитывать влияние отнюдь не одной лишь корешковой патологии, но и патологии со стороны поражаемых при остеохондрозе вегетативных аппаратов. Следует учитывать при этом влияние не только на сердце, но и на ткани передней грудной стенки, т.к. субъективная оценка больного и объективная картина складываются из сочетан-ных симптомов обеих структур (Epstein В., DavidoffL., 1944; Josey A., Murphey R, 1946; Gutzeit К., 1951; Josey A., 1951; Frykholm R., 1951; Brain W., 1952; Пинчук В. К., 1955; Дина-бург А.Д., Трещинский А.И., 1955; Ноткина Ф.Я., Шендерович М.М., 1956; Ежевская В.В., 1957; Chini V., 1958; Попелян-ский Я.Ю., 1959; Подольский Ф.Д., 1959; Froment R., 1959; StahlerO., 1959; Гордон И.Б., Попелянский Я.Ю., 1960; Арутюнов А.И., Бротман U.K., 1960; Шамбуров Д.А., 1961; Гордон И.Б., 1962,1966; Павлюченко И.А., 1967; Иванова Г.И., 1971; Башкирцева Н.И., 1973; Master A.M., 1974; Мерино-ва Н.А., Рухманов А.А., 1976; Мартынов Ю.С., Боголепов Н.К., Дубровская М.К., 1978; Аллилуев И.Г., 1980; Богоявленский В.Ф. исоавт., 1985; Ченских Н.Л., 1994 и др.). Клинические проявления кардиальгии весьма разнообразны. Как показали наши наблюдения совместно с И.Б.Гордоном (1960, 1966, 1969), сами по себе боли в области сердца в связи с вертеброгенной патологией часто обладают чертами симпатальгии. Отличаясь от стенокардичес-ких по локализации, по продолжительности приступов, по зависимости их от положения шеи и рук, по отсутствию положительной реакции больного на прием нитроглицерина, они все же в ряде случаев весьма напоминают боли «чисто коронарного» типа своей интенсивностью и загрудин-ной локализацией. С другой стороны, у больных остеохондрозом, страдавших ранее стенокардией напряжения, болевые приступы зачастую протекают не по стенокардическо-му типу с локализацией в одной точке области соска, в подреберье, между лопатками, а также атипично, по продолжительности — часами и даже днями. У некоторых болевой синдром напоминает «кардиальгический невроз» по Лангу. Это боли длительные, ноющие или мгновенные, прокалывающие в области верхушки сердца. При наличии доказуемых изменений коронарных сосудов и позвоночника, как мы убедились, имеются истинные стенокардические боли, т.е. усиливающиеся при физической нагрузке, быстрой ходьбе и волнениях, облегчающиеся от приема коронаролитических средств (нитроглицерин, валидол). Особенностью приступов является их локализация не только в области сердца, их необычная продолжительность: могут продолжаться с различной интенсивностью часами. Такая атипичная грудная жаба с выраженной рефлекторной компонентой наблюдалась нами у больных с умеренным коронарным атеросклерозом, но проявляющимся, кроме болей, и одышкой при физической нагрузке. Предрасполагающее влияние атеросклероза в отношении рефлекторных коронароспазмов давно известно в клинике. R.Froment (1956, 1959) писал о сцеплении коронарных и позвоночных факторов — о «болевом синдроме сложного генеза». При этом стенокардические боли, обусловленные коронарным заболеванием, сливаются с проекционны- ми болями в области сердца, обусловленными шейным остеохондрозом. Согласно собственным наблюдениям и литературным данным, «болевой сердечный синдром сложного генеза» характеризуется следующими признаками: а) несомненным наличием коронарного компонента боли; б) значительной продолжительностью и интенсивностью болевых приступов, похожих на ангинозное состояние, после которых, однако, не развивается инфаркт миокарда; в) сравнительно нерезкими изменениями в сердце по данным лабораторного и ЭКГ исследований, не адекватными грозному болевому синдрому; г) продолжением болей, возникающих по типу стенокардии напряжения, и после прекращения нагрузки, в состоянии покоя; д) неполным эффектом от применения нитроглицерина или его неэффективностью, а также неэффективностью обычных способов лечения коронарной недостаточности; е) четким эффектом от комплексной терапии, направленной не только на коронарную, но и, главным образом, на позвоночную патологию. «Болевой синдром сложного генеза» может формироваться при различной последовательности включения составляющих его компонентов. Чаще на первом этапе выявляется коронарный атеросклероз в виде стенокардии напряжения. На втором этапе клинически проявляется позвоночная патология. Третий этап характеризуется сцеплением двух патологических процессов и слиянием свойственных им болевых проявлений. Реже на первом этапе появляются боли, обусловленные позвоночной патологией, на втором этапе выявляется коронарное заболевание, после чего происходит слияние болевых синдромов. Еще реже оба патологических процесса, коронарный и позвоночный, клинически с самого начала проявляются сердечно-болевым синдромом сложного генеза. Затяжные боли сложного генеза чаще провоцируются теми, которые вызывают обострение позвоночной патологии, и реже — физической нагрузкой и нервным стрессом, порождающими обострение коронарного заболевания. И.Е.Ганелиной (1958) показано, что при умеренно выраженной степени атеросклероза легко возникает рефлекторная спастическая реакция венечных сосудов: автором в эксперименте раздражались хеморецепторы желудочно-кишечного тракта. У больных с коронарной патологией различные внесердечные очаги, наряду с шейным отделом позвоночника, могут стать причиной не только атипичного протекания болевого синдрома, но и атипичной, внесердеч-ной, «периферической» локализации боли. Из 809 больных шейным остеохондрозом, обследованных нами совместно с И.Б.Гордоном (1966), у 93 различные симптомы остеохондроза сочетались с проявлениями коронарного заболевания. У 85 из них указанные симптомы возникали на стороне висцерального поражения, т.е. слева. У 6 же больных этой группы стенокардия (4 человека) и инфаркт миокарда (2 человека) протекали по периферическому типу. Случаев такой атипичной локализации коронарных болей без поражений цервико-брахиальной области мы не встречали. Тщательно собранный анамнез не оставляет сомнений в том, что шейный остеохондроз оказывает несомненное влияние на болевой синдром, определяя его атипичную локализацию и характер, по крайней мере, на определенных этапах заболевания. У 5 больных боль локализовалась в левой руке и лопатке (у 4 — до локтевого сустава и у 1 она распространялась от кисти к плечу и лопатке), у 1 больного Глава VI. Грудные вертеброгенные синдромы
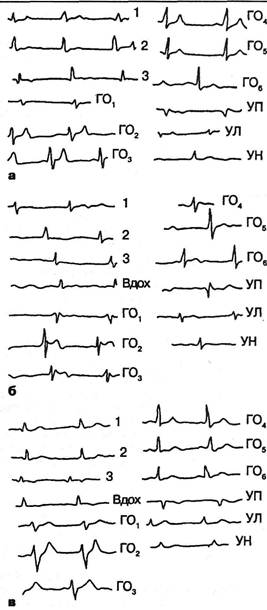
боль возникала в шее сзади. Как правило, боли, вначале тупые, ломящие, постепенно нарастали в своей интенсивности в более или менее бурном темпе. Последующее присоединение коронарных болей типичной локализации — за грудиной или в области сердца отмечалось не всегда и в различные сроки: у 1 больного — через 10 минут, у 3 — в срок от 12 часов до 7 дней. У 2 больных рука оставалась единственной областью локализации боли, вызванной острой коронарной недостаточностью. У 1 больного к болям в руке всегда присоединялось ощущение недостатка воздуха. У 5 больных боли провоцировались ходьбой, у 1 — нервно-психическим напряжением, волнениями. У всех больных со стенокардией, протекавшей по периферическому типу, боли снимались валидолом или нитроглицерином. Примером атипичной стенокардии, возникшей на фоне шейного остеохондроза у больной коронарным атеросклерозом, может служить следующее наблюдение. Больная О., 59 лет, в последние 10 лет испытывала боли в шее слева, позже беспокоили парестезии в левой кисти. При работе быстро уставали руки, особенно левая. За 2 месяца до нашего осмотра появились боли в левом плече и лопатке, которые стихали, когда замедляла шаг. Только через неделю присоединились сжимающие боли в области сердца. Они исчезали при остановке и после приема валидола. Была обнаружена характерная картина атеросклероза аорты и венечных сосудов сердца. На ЭКГ — смещение электрической оси сердца влево, признаки недостаточности питания миокарда (смещение вниз от изоэлектрической линии интервала STN/4,5,6, снижение зубца Ti,2, V4,5, б)- Выявлены признаки остеохондроза и подвывиха Сда\л Слева же болезненны места прикрепления шейных мышц к костным выступам, клювовидный отросток лопатки, верхний край трапециевидной мышцы, в которой прощупываются резко болезненные узелки, точка позвоночной артерии, супраорбитальная точка. В приведенном наблюдении длительно существовавший в позвоночнике очаг патологической импульсации (шейный остеохондроз) привел к рефлекторным нейродистро-фическим изменениям в мышцах и сухожилиях шеи и плечевого пояса слева. С этой же областью оказались связанными первые клинические проявления коронарного атеросклероза. Стенокардия напряжения, возникшая на этом фоне, протекала в течение недели атипично по периферическому типу, о чем свидетельствовала локализация болей в левой руке при отсутствии их в области сердца. Коронарная природа боли в левой руке подтверждается эффектом от приема валидола и результатами ЭКГ исследования. Обычно кардиальгия или истинная стенокардия сочетается с другими проявлениями шейного остеохондроза, локализованными слева. Так, среди наблюдавшихся нами 300 больных шейным остеохондрозом боли в области сердца были у 16%. Из них корешковые симптомы отмечены лишь у 4 человек справа. Но и у этих 4 усиление болей в области сердца часто наступало одновременно с появлением или обострением правосторонних корешковых явлений или правосторонних симптомов нейроостеофиброза. Сочетание же кардиальгии с левосторонними проявлениями остеохондроза и с вегетативно-сосудистыми нарушениями слева является правилом. Гипоальгезия слева по типу полукапюшона и полукуртки среди больных кардиальгией имелась у 9 человек. У 3 больных боль в области сердца появлялась, а у одного исчезала при растяжении по Бертши. Таким образом, остеохондроз может изменять состояние коронаров и миокарда, особенно в условиях их преморбид-ной неполноценности, он может изменить характер, локализацию и временные характеристики сердечно-болевого синдрома. Та же шейно-позвоночная патология может имитировать сердечную боль в силу вовлечения тканей передней грудной стенки. Сочетание многих патогенетических факторов сердечно-болевых проявлений шейного остеохондроза может быть проиллюстрировано следующим нашим наблюдением. У больного М., 48 лет, совершающего однообразные рабочие движения руками в согнутом положении тела, обнаружены признаки остеохондроза, легкой компрессии корешка С7 слева. Кроме того, выявлены синдромы левой передней лестничной мышцы и ряд признаков дистрофического поражения грудного отдела позвоночника. Возникновению приступов кардиальгии способствовали движения в левом плечевом суставе, глубокий вдох. Дважды поступал в терапевтическую клинику с диагнозом инфаркта миокарда и затяжной стенокардии. Между тем против диагноза стенокардии говорили не только большая продолжительность приступов, локализация болей в области соска, отсутствие эффекта от приема нитроглицерина, но и исчезновение болей в момент растяжения шейного отдела позвоночника, а также наличие левосторонних корешковых, вегетативно-сосудистых и дистрофических признаков поражения шейного и грудного отделов позвоночника. Влияние экстракардиальных вегетативных аппаратов на сердце у данного больного выступает четко в динамике электрокардиографических показателей до и после шейной вагосимпатической блокады (рис. 6.7). Как следует из приведенных электрокардиограмм, процедура вызвала существенные фазовые сдвиги интервала ST и зубца Т. Стойкие же изменения со стороны сердца являются, видимо, в такой же мере трофическими, как и остео-фиброз. Проведенные исследования наметили контуры классификации сердечно-болевых синдромов при шейном остеохондрозе: 1) шейный остеохондроз как причина коронарных болей; 2) шейный остеохондроз как провокатор боли коронарного генеза и как фактор, обусловливающий атипичную (периферическую) локализацию боли при стенокардии или инфаркте миокарда; 3) шейный остеохондроз как один из компонентов болевого синдрома сложного генеза коронарного или некоронарного характера, включая болевые импульсы, генерируемые грудной стенкой. В.Г.Вогралик (1973) различал следующие дизрегулятор-ные кардиопатии: невротические, дисгормональные, веге-тодистонические, дизионические и висцеро-висцеральные. Мы полагаем, что следует выделить наряду с висцеро-вис-церальной (висцеро-кардиальной) и вертебро-висцераль-ную кардиопатию, точнее миодистрофию сердца. ЭКГ картины при вертеброгенных кардиальгиях не обнаруживали отклонения от нормы при истинной кардиальгии и были практически нормальными в большинстве случаев пекталь-гии. При последних во время приступов иногда выявлялись негрубые отклонения, но они регистрировались и вне приступа. Если выявлялись изменения типа высокого зубца Т в грудных отведениях или подъем сегмента ST, изменения 336 Ортопедическая неврология. Синдромология
Рис. 6.7. Электрокардиограмма больного М.: а — до вагосимпати-ческой блокады; б — через час после вагосимпатической блокады; регистрируется смещение вверх от изоэлектрической линии интервала ST во II и III грудных отведениях (ГОг, ГОз) и появление двухфазного (+-) зубца Т в грудных отведениях; в — через сутки после вагосимпатической блокады; интервал S-T в грудных отведениях стал изоэлектричным, а зубец Т остался высоким. эти оставались после физической нагрузки и приема нитроглицерина. Согласно данным Г.А.Гольдберга и И.Б.Гордона (1961), в таких случаях высокий зубец Т не являлся симптомом ишемии. Он наблюдается и при других заболеваниях некоронарной природы. У больных же с болями, характерными для «кардиальгического невроза», иногда отмечались легкие обменные нарушения в миокарде: изменение величины зубца Т, единичные желудочковые экстрасистолы. Но они оставались такими же и вне приступа. Последовательность развития и относительная выраженность торакальных и кардиальных или других висцеральных клинических проявлений бывает различной. При подост-ром развитии процесса больные чаще отмечают сначала дисфункцию или боли в тех или иных внутренних органах, сочетающиеся с неприятным ощущением мышечного напряжения в области спины, а затем проявления выраженных опоясывающих болей. При остром же развитии заболевания боли во внутренних органах или их дисфункция чаще проявляются на втором этапе (Сухорукое В.И., 1978). Многие указывают на двухфазовый характер заболевания: вначале — торакальгия, затем — распространенная вегетальгия. У большинства больных заболевание на первых порах носит эпизодический характер, частота рецидивов и их продолжительность все увеличиваются, и лишь затем оно приобретает характер хронического. Менее чем у трети течение про-гредиентное, без ремиссий (Маджидов Н.М., Дусмура-тов М.Д., 1982). Приводим пример, иллюстрирующий видоизменения кардиальгической картины вследствие присоединения патологических импульсов из больного отдела позвоночника. Больной Б., 65 лет, гистолог. Поступил с жалобами на тянущую боль кнаружи от левого соска, появлявшуюся примерно через 15-30 минут после укладывания в постель. Перенесенные заболевания: брюшной тиф, воспаление легких в 45-летнем возрасте, с 55-летнего возраста облитерирующий эндартериит нижних конечностей. В детстве сутулился. Никогда не мог лежать на левом боку — ныло в груди. Всю жизнь плохо переносил духоту, но и при температуре в комнате ниже 19° «становился мокрым, знобило». В течение 10 лет страдает бессонницей, пользуется нембуталом, димедролом. В 62-летнем возрасте появились боли в области сердца, через год после перенесенного мелкоочагового инфаркта миокарда. Сначала они были не резко выражены, их кратковременные приступы смягчались приемом валидола, нитроглицерина. Вскоре появилась приступообразная боль в левом надплечье, после чего боли в области сердца стали тянущими и более продолжительными — до двух часов. Они стали сниматься только анальгином, а затем омнопоном, к которому развилось пристрастие. Позже сердечные боли, как упомянуто выше, стали появляться только в положении лежа. По ночам искал положение, которое облегчило бы состояние. После приема нембутала, димедрола спал в течение 4-5 часов. Просыпаясь, он через несколько минут бывал вынужден из-за боли в области сердца принимать полусидячее положение или вставать. При этом боль перемещалась из области сердца в шейный отдел и межлопаточную область. Лечился в терапевтической клинике по поводу обострения хронической коронарной недостаточности, но предполагали экстракар-диальный характер боли. После электрофореза новокаина и блокад боль в надплечье исчезла, но стали болезненными движения в шейном отделе. Оставались периодические боли в икроножных мышцах. Объективно. Склеротическая дуга вокруг радужек. Подвижность левого легкого ограничена. На уровне VI-VII межреберья слева выслушивается нежный шум трения плевры, изредка приобретающий щелчкообраз-ный характер. Верхушечный толчок слабый. Левая граница сердца увеличена на 2,5 см. Аорта расширена на 2 см. Тоны сердца приглушены, на верхушке — систолический шум, усиливающийся в горизонтальном положении больного и проводящийся к грудине. Самостоятельный нежный шум на аорте, проводящийся на сосуды. Симптом Глава VI. Грудные вертеброгенные синдромы
Сиротинина (+++), систолический шум при поднятии рук вверх. Пульс ритмичный, 75 ударов в минуту. АД — 125/70. Печень опущена на 2 см. Имеется умеренный га-строэнтероптоз. Кровь и моча без патологии. Протромби-новый индекс— 100. Рентгеноскопия легких: значительно увеличены, уплотнены и петрифицированы бифуркационные паратрахеальные лимфатические узлы справа. С учетом ЭКГ исследований терапевтом диагностированы выраженный атеросклероз, 2 период, 3 стадия, обли-терирующий атеросклероз нижних конечностей с явлениями перемежающейся хромоты; атеросклероз коронарных артерий, аорты, церебральных сосудов; очаговый, рубцовый кардиосклероз преимущественно верхушечной зоны миокарда левого желудочка ангиогенного и постинфарктного генеза. Коронарная недостаточность I степени. Возможен облитерирующий перикардит в зоне верхушки сердца. Умеренная эмфизема легких, левый поддиафрагмальный облитерирующий хронический адгезивный плеврит. На глазном дне — узкие склерозиро-ванные артерии. «Круглая спина», шейная гиперэкстензия, заметный среднегрудной сколиоз выпуклостью вправо. Ограничены движения во фронтальной и сагиттальной плоскостях. Левая надостная мышца напряжена, правая гипотрофична, в обеих прощупываются узелки Мюллера. Напряжение горизонтальной порции трапециевидной и дельтовидной мышц слева. Болезненны суставы бугорков IV-VI ребер и точки ниже и кнаружи от соска, больше слева. Окраска кожи стоп бледная. На ощупь они холодные, не прощупываются тыльные артерии стоп, снижена пульсация задней большеберцовой артерии, особенно слева. Положительный симптом белого пятна слева. Общий гипергидроз. На груди яркий дермографизм быстрее появляется и дольше держится слева. При растяжении по Бертши неприятных ощущений не испытывает, не появляются они и при поколачивании по точке позвоночной артерии. На рентгенограммах шейного и грудного отделов позвоночника остеохондроз (+++) Cvi-vn с артрозом Civ-v- Артроз бугорков IV-VI ребер. Диагностировано вертеброген-но обусловленное усиление и видоизменение болевого синдрома в области сердца. Начато лечение кокарбокси-лазой, АТФ, нейробионом, гепариновой мазью. Проводились и легкий массаж мышц спины, и инъекции 0,5% новокаина в мышечные узелки. Через три недели выписан с неустойчивым улучшением. Таким образом, боли явно коронарного генеза, кратковременные, появились через 2 года после перенесенного инфаркта миокарда у пожилого человека с выраженным общим атеросклерозом и спаечными изменениями в плевре и перикарде. Локализация болей, их характер и продолжительность (до двух часов) изменились, причем началом этих перемен послужили боли в левом надплечье. Исчезновению этих новых болей стали способствовать не нитроглицерин или валидол, а анальгин, омнопон и перемена положения тела. Это позволило считать значимыми обнаруженные изменения в позвоночнике: менее актуальные в шейном отделе и более актуальные в давно деформированном позвоночнике в области суставов бугорков IV-VI ребер, они так же болезненны, как и зона у левого соска. Примером торакогенного (а не вертеброгенного) заболевания, обусловившего атипичную локализацию болей при стенокардии, может служить следующее наблюдение. Больной Ш., 56 лет, инженер. Направлен терапевтом по поводу болей в правой половине грудной клетки с подозрением на «межреберную невральгию» или «грудной остеохондроз». Однако со стороны грудного отдела позвоночника при осмотре и пальпации нарушений не определяется, рентгенограмма тоже без особенностей. Под правым соском и латеральнее — горизонтальная складка кожи. Также и VI, и VII ребра здесь не выпуклы, а слегка вогнуты. Схваченные пальцами врача, они здесь при вдохе расходятся меньше, чем слева, на 2-3 см (рентгенографически — на 1-1,5 см). Это послужило поводом к подозрению на локальную причину болей. Однако соответствующий опрос установил: боли появляются вне связи с физической нагрузкой или с глубоким вдохом. Возникло подозрение на стенокардические приступы. Выяснилось, что они появляются внезапно, очень сильные, сжимающие. Через несколько минут они так же внезапно, как начались, исчезают. Больной уже пытался их снимать постоянно имеющимся в кармане валидолом (5 лет болеет стенокардией), дважды — таблетками глюкозы, но третий раз глюкоза оказалась неэффективной. Оказалось, что приступы стенокардии покоя не стали реже, как полагал больной, они приобрели атипичную локализацию в связи с изменениями в грудной стенке справа. Больной давно кашляет. Независимо от характера местной деформации, в данном случае — не вертебро-, а то-ракогенной, врожденной и, как следствие, давних изменений плевры, их причинная связь с пароксизмами болей и их стенокардический характер сомнения не вызывают. 6.2. Компрессионные синдромы Дата добавления: 2015-01-18 | Просмотры: 1084 | Нарушение авторских прав |