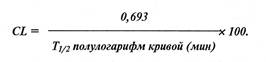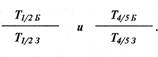|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Некоторых клинических синдромах шейного остеохондроза
Как следует из приведенных данных, болезненность точки позвоночной артерии чаще отмечается при вегетативных синдромах: болевом синдроме в области сердца и синдроме позвоночной артерии и, реже, при компрессии корешков. Подобные данные были получены и в последующем (Шмидт И.Р., 1956). То же подтвердилось в нашей клинике при изучении больных холециститом (Петров Б.Г., 1966): точка позвоночной артерии выявляется справа раньше других точек, а при лечении холецистита становится безболезненной в числе последних. Болезненность данной точки обнаруживала значительно большую зависимость от висцеральной патологии, чем от корешковой компрессии, выявляясь и в случаях незначительно выраженного остеохондроза. : триггерная точка ременной мышцы. Глава III. Методики вертеброневрологического обследования
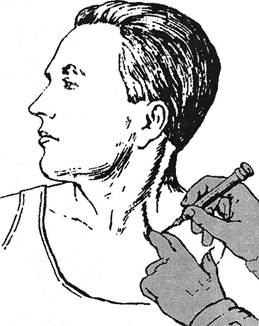
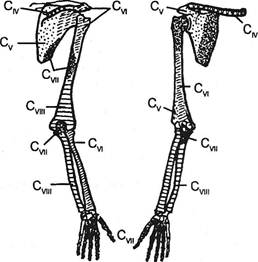
Отраженная боль чаще появляется не при давлении на точку позвоночной артерии, а при ее вибрационном раздражении (Попелянский А.Я., 1975). При этом кроме отражения в голову регистрируются отдача боли в область сердца и, нередко, в обе ноги. Отмечаются сдвиги кровенаполнения в области рук, чаще у здоровых, и в вертебробазилярной системе, чаще у больных с синдромом позвоночной артерии. Верхняя точка Эрба (Erb W., 1876-1886). Названа автором надключичной. Она прощупывается на 2-3 см выше ключицы у наружного края грудино-ключично-сосковой мышцы. Автор объяснял болезненность в этом месте воздействием nervi nervorum плечевого сплетения соответственно корешкам Cs-Сб. При электрическом раздражении этой точки сокращаются дельтовидная, двуглавая, плечевая и плечелуче-вая мышцы. Поражение сплетения в этом месте приводит к атрофии и слабости перечисленных мышц — параличу Дюшена-Эрба. В мирное время этот паралич встречается сравнительно редко. Если бы точка Эрба действительно была связана с процессом в верхнем первичном стволе плечевого сплетения, вслед за явлениями раздражения наступали бы симптомы выпадения, чего, как правило, не наблюдается. Следовательно, верхняя точка Эрба, хотя и проецируется на место расположения сплетения, в большинстве случаев болезненна не из-за его раздражения. Палец врача, надавливая на точку Эрба, деформирует кожу, переднюю лестничную мышцу, в зависимости от индивидуальных особенностей расположения ее, с проходящим впереди диафрагмальным нервом, глубокую фасцию и длинные мышцы шеи. Кпереди от этой мышцы и позади глубокой фасции расположена симпатическая цепочка. Сдавливаются также сосуды с их преваскулярными симпатическими волокнами. И, наконец, при глубоком давлении палец ощущает плотное образование — поперечный отросток Су или Cvi позвонков. Выходящий на этом уровне корешок защищен от давящего пальца передним бугорком отростка. Таким образом, перечисленные выше образования и ткани, а не сами корешки болезненны при прощупывании данной точки. Связанные с этими корешками стволы сплетения, расположенные в зоне пальпации, — лишь одна из многих ощупываемых здесь структур. В единичных случаях отмечается отдача болей в подмышечную область или в верхний внутренний угол лопатки. Мы считаем, что точка Эрба — это практически «точка» болезненных лестничных мышц. Надэрбовские точки. Название это нами дано потому, что зона прощупывания располагается выше той, которая была известна как точка Эрба. Исходя из изложенного выше анализа возникновения болей при давлении в точке Эрба, мы пришли к заключению, что подобные точки могут быть обнаружены при исследовании больных шейным остеохондрозом и в области поперечных отростков других шейных позвонков (1959). Болезненность надэрбовских точек отмечается не только при шейном остеохондрозе, но и при других видах патологии в шейном отделе спинного мозга и позвоночника. Так, В.А.Федоровой (1959) обнаружена болезненность надэрбовских точек в острой стадии клещевого энцефалита. Среди наших 300 больных шейным остеохондрозом болезненность точек Эрба отмечена у 72% больных, надэрбовских — у 69%. У 185 наблюдалась одновременно болезненность как эрбовских, так и надэрбовских точек на стороне болевого синдрома, как правило, на уровне не одного, а нескольких поперечных отростков. Ощупывание надэрбовских точек не представляет затруднений. Врач, стоя лицом к исследуемому, кладет палец руки на передне-боковую поверхность шеи больного лате-ральнее грудино-ключично-сосковой мышцы. Затем радиальный край пальца продвигается в медиальном направлении. Палец все глубже проникает между грудино-ключично-сосковой мышцей и передними бугорками поперечных отростков шейных позвонков, пока последние не начинают ощущаться подушечкой большого пальца. Тотчас ниже сосцевидного отростка палец исследующего при продвижении к надэрбовской точке встречает на своем пути ременную мышцу и анастомозы добавочного нерва с ветвями шейного сплетения. При оценке болевых ощущений в момент ощупывания краниовертебральных зон, возможно, следует учесть и роль вторично формирующихся оболочечных спаек в связи с патологией шейных дисков — кольцо дуральной удавки по W.Haynes (1942). Кроме аутоиммунного асептико-воспалительного генеза имеет значение и описанный выше компрессионный механизм в связи с натяжением зубовидных связок (Иргер ИМ., 1972). Приближаясь к поперечным отросткам, палец деформирует места прикрепления передней лестничной мышцы, а также длинные мышцы шеи и головы. На уровне Сц-Cni позвонков медиальнее прощупываемых точек на передне-боковой поверхности тел расположен верхний шейный симпатический узел. До него, как и до сосудистого пучка, палец не доходит. По мере того, как ощупывают указанные точки на более низких уровнях, палец оказывается все ближе к симпатической цепочке. Боли, появляющиеся при давлении на верхнюю точку Эрба и надэрбовские точки, по характеру своему не являются невральгическими и обычно не иррадиируют по ходу определенного нерва. Точка передней лестничной мышцы. Надэрбовские точки имеют отношение к местам начала верхних концов передней лестничной мышцы — к поперечным отросткам Сщ-Civ позвонков. Нижним своим концом короткое сухожилие мышцы прикрепляется к бугорку Лисфранка I ребра. При глубоком вдохе, когда I ребро поднимается, ощупывание нижнего края мышцы облегчается. Его нащупывают над ключицей латеральнее и позади грудино-ключично-сосковой мышцы (рис. 3.24). Для этого врач отодвигает краем среднего или указательного пальца левой руки ключичную порцию грудино-ключично-сосковой мышцы внутрь. В целях ее расслабления голову предварительно наклоняют в больную сторону. Затем предлагают больному сделать глубокий вдох и, не выдыхая, повернуть голову в здоровую сторону. В этот момент средний и указательный пальцы углубляют вниз и медиально, как бы охватывая мышцу. У некоторых субъектов ее выпуклость видна при этом и на глаз. В тех случаях, когда обе ножки грудино-ключично-сосковой мышцы расставлены очень широко, нижний конец передней лестничной мышцы может быть прощупан и между ними. При пальпации следует учитывать болезненность, а также толщину и консистенцию мышцы. Верхне-внутренняя лопаточная точка (Рудницкий Н.М., 1922; Michele A. etai, 1950, 1968; Заславский Е.С., 1976; Марков О.Н., 1999). Прощупывается в месте прикрепления мышцы, поднимающей лопатку, к ее верхне-внутреннему 4-886 Ортопедическая неврология. Синдромология
Рис. 3.24. Прощупывание и инфильтрация раствором новокаина передней лестничной мышцы. углу. Данная зона характеризуется значительной автономностью. Здесь верхняя порция мышцы от средней порции отделена мощным фиброзным листком. Эта порция крово-снабжается здесь, в месте кустиковидного ветвления поперечной артерии шеи самой крупной ветвью для верхней порции мышцы. Кровоснабжение почти автономное — часто нет ветвей для коллатерального кровообращения (Попе-лянский Я.Ю., Марков О.Н., 2000). Эта болевая зона защищена со стороны спины углом лопатки, сверху — мышцами, поднимающими лопатку. Спереди при напряжении трапециевидной мышцы ее волокна закрывают место кустиковидного ветвления. Для пальпации данной точки врач просит поместить кисть больной стороны на противоположное надплечье (лопатка поднимается). Врач давит на локоть согнутой руки больного снизу вверх, он большим пальцем другой руки давит на верхний угол лопатки. Другой рукой можно обхватить лопатку сзади. Так прощупывается и задняя лестничная мышца. Отраженные боли при пальпации точки отмечаются в лопаточно-плечевой зоне. В целях провоцирования этих болей пациенту предлагают заложить кисть больной стороны в позе напряженной пронации за поясницу. Точка клювовидного отростка. Болезненность в области углубления под латеральным краем ключицы в нижней точке Эрба связывали с раздражением плечевого сплетения. Однако мы обратили внимание на то, что опытные невропатологи поликлиник ощупывают эту точку не в названной ямке, а латеральнее, ближе к плечевому суставу и клюво-ключично-реберной фасции, представляющей собою редуцированную мышцу. При проверке расположения болезненной точки у больных и при определении соответствующих ориентиров на трупах пришли к заключению, что она соответствует области клювовидного отростка лопатки. Болезненность этой точки особенно часто отмечается у больных с плече-лопаточным периартрозом. Для прощупывания точки клювовидного отростка следует встать лицом к больному и положить свою ладонь на область его плечевого сустава, охватываемого снаружи четырьмя последними пальцами. Далее мякоть первого пальца врача скользит вверх и кнаружи по области головки плеча исследуемого, пока не натолкнется на костное сопротивление клювовидного отростка. К клювовидному отростку прикрепляются сухожилия короткой головки двуглавой, малой грудной и клювовидно-плечевой мышц. Для прощупывания последней в передне-медиальных отделах верхней трети плеча больной должен согнуть руку в локте, чтобы выключить напряжение двуглавой мышцы, слегка супинировать кисть, чтобы ротировать плечо кнаружи. В этих условиях мышца напрягается при попытке сопротивления подниманию плеча. Болезненность точки клювовидного отростка обнаружена нами у 46% больных шейным остеохондрозом. Область гребня лопатки. При интенсивном давлении на гребень лопатки или при поколачивании по ней мы у 12% больных шейным остеохондрозом обнаруживали болезненность. Этот симптом чаще отмечался у лиц с синдромами передней лестничной мышцы, лопаточно-реберного и пле-че-лопаточного периартроза. Реберно-лестничная точка (Wartenberg R., 1954, 1961). Прощупывается тотчас ниже ключицы в месте прикрепления передней лестничной мышцы к I ребру. Мы полагаем, что в реализации боли, иррадиирующей иногда отсюда вниз по передней грудной стенке, может участвовать и симпатическое сплетение a. thoracicae internae. Точка прикрепления грудино-ключично-сосковой мышцы к грудине и ключице («френикус-феномен» Мюсси). Болезненность определяется между ножками грудино-ключично-сосковой мышцы, особенно при пальпации этой области, когда врач совершает пальцем боковые движения. Известно, что болезненность данной точки связывали с раздражением чувствительных элементов диафрагмального нерва, принимающего участие в иннервации легких, плевры, желчного пузыря и некоторых других внутренних органов. Интересно, что к раздражению диафрагмального нерва относят и другие болевые точки: край грудины в первом-втором межреберьях; точки, соответствующие месту прикрепления диафрагмы к грудной клетке; остистые отростки шейных позвонков; точку между мечевидным отростком и реберной дугой; пара-вертебральные точки на уровне Тхь место пересечения XI ребра и парастернальной линии (Меерович Ф.И., 1927). Естественно, что в этих областях мы не можем пальпировать диа-фрагмальный нерв. Френикус-феномен обнаруживается при поражении желчного пузыря и других органов брюшной и грудной полости (Шершевский М.М., 1890; Neuman А., 1920; Георгиевский К.Н., 1926; Березкин O.K., 1927, 1929 и др.), особенно расположенных справа. Соответствующие связи с солнечным сплетением детально изучены Е.А.Дыскиным (1953). Но при этом их вьшвление, как показали наши наблюдения (1961) и исследования наших сотрудников Е.С.Заславского и Р.Л.Зайцевой (1969), происходит чаще и легче при сочетании висцерального заболевания с шейным остеохондрозом. При этом у больных обнаруживают и другие описанные выше болевые точки нейроостеофиброза. Не следует поэтому связывать верхнюю точку Мюсси исключительно с диа-фрагмальным нервом, как было принято в прошлом (Каминский Я., 1928; Брусиловский Е.С., 1958). Глава III. Методики вертеброневрологического обследования
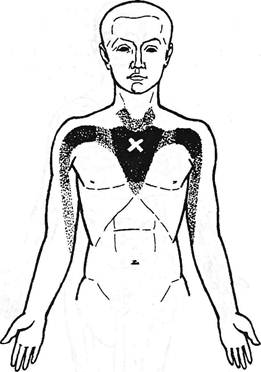
Стернальный триггерный пункт (рис. 3.25) описан J.Travell (1952) как образец «миофасциальной боли». Пальпаторную констатацию дистрофических изменений грудино-ключич-но-сосковой мышцы при заболеваниях легких и плевры приводят О.Глезер и В.Далихо (1965). Что болезненность относится, видимо, к мышце, а не к диафрагмальному нерву, было показано Е.С.Заславским (1969) путем послойного препарирования на 10 трупах. Оказалось, что в нижних отделах шеи нерв реконструируется позади ключичной части грудино-ключично-сосковой мышцы или, значительно реже, по ее внутреннему краю. Он покидает шею между подключичной артерией и веной, не прилегает к какому-либо плотному образованию и недоступен пальпации. Гистологические исследования мест прикрепления грудино-ключично-сосковой мышцы у 10 трупов показали, что после 30 лет здесь выявляются очаговые дистрофические изменения. Наблюдается менее компактное расположение волокон, в сухожильных пучках появляются участки неравномерного окрашивания волокон, гомогенизации. После 40 лет дистрофические изменения волокон нарастают. Рыхлое расположение последних придает некоторым пучкам вид «расчесанных». Отложения липидов, будучи вначале очаговыми, с возрастом увеличиваются. Становятся все более выраженными обызвествления сухожилий грудино-ключично-сосковой мышцы в местах прикрепления их к кости. Таким образом, верхняя точка Мюсси не является «точкой диафрагмального нерва». Она обнаруживается у больных с патологией органов грудной и брюшной полости, являясь одним из симптомов френикус-феномена или, чаще, неврологических нарушений в более широкой зоне — верхнеквадрантного отраженного синдрома. Особенно часто она обнаруживается при сочетании висцеральной и церви-кальной патологии. Точка прикрепления дельтовидной мышцы к плечу (Попе-лянский Я.Ю., I960). Прощупывается на границе верхней и средней третей плеча, по наружной его поверхности, где между двуглавой и трехглавой мышцами расположена область прикрепления дельтовидной мышцы. Эта область оказалась болезненной у 21% больных с синдромами шейного остеохондроза. Область наружного надмыщелка плеча. Проксимальнее наружного надмыщелка плеча начинается плечелучевая мышца, или длинный супинатор. Массивное брюшко этой мышцы хорошо выделяется на наружной стороне предплечья. Боль в этой области у некоторых больных возникает при прощупывании, а также в случае, если врач оказывает сопротивление супинации или сгибанию предплечья больного. Область прикрепления плечелучевой мышцы к наружному надмыщелку плеча у наблюдавшихся нами больных шейным остеохондрозом оказалась болезненной в 39%, нередко у тех же пациентов, у которых было болезненно место прикрепления дельтовидной мышцы. Сухожильно-апоневротическое растяжение двуглавой мышцы плеча (Котенка Б.В., Ланшаков В.А., 1987). Болезненность и припухлость находили чаще всего у больных с переломом луча в типичном месте и связывали с перенапряжением двуглавой мышцы. У некоторых больных отмечается болезненность мест прикрепления мышц к внутреннему надмыщелку плеча, шиловидному отростку луча. Значимость и частота выявления указанных болевых точек подтверждается тем обстоя-
Рис. 3.25. Стернальный триггерный пункт (обозначен крестиком) и болевые зоны (по J. Travel/, 1952). тельством, что болезненность области сосудисто-нервного пучка на плече была обнаружена только в 18% случаев. Болевые точки грудной клетки: остистые отростки, капсулы суставов бугорков ребер, реберного края и др. будут описаны ниже при изложении соответствующих синдромов. Особую ценность представляют сдвиги различных объективных показателей, возникающие в момент провоцирования болевых ощущений: при давлении на типичные болевые точки, при вызывании симптомов растяжения и пр. В последние годы пальпаторное исследование обогатилось приемами, позволяющими оценивать «игру» покровных и миофасциальных тканей: кожи, жировой клетчатки, фасций, мышц, сухожилий, связок, суставных сумок, суставных площадок, включая и позвонково-дисковый контакт локального биомеханического региона. Это приемы продольного растяжения упомянутых слоев тканей (traction), поперечного перемещения — скручивания кожи, «протяжения» («twist»). Определяется барьер, интенсивность преднапряжения, возникающего при разнонаправленных смещениях указанных слоев. При патологических состояниях ткань ощущается пальцами как более жесткая и барьер (препятствие) ощущается раньше, чем в норме. 3.2.4. Кожная гиперестезия и гипоальгезия Кожная гиперестезия встречается у больных остеохондрозом сравнительно редко. Определение ее границ и общая оценка затруднительны без специального инструментального исследования. Практическая значимость этого симптома невелика. Ортопедическая неврология. Синдромология
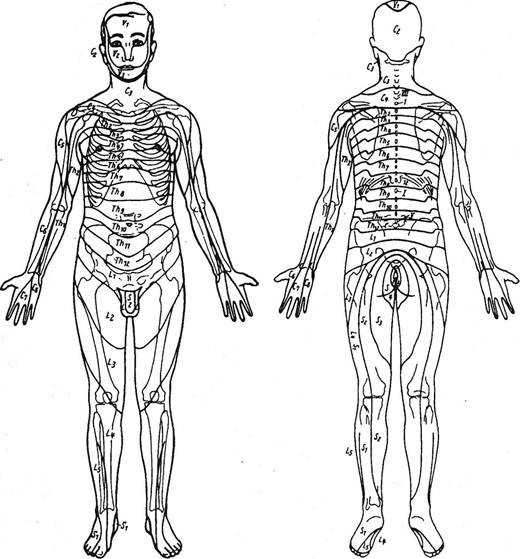
Рис. 3.26 а. Карты дерматомов.
Рис. 3.26 б. Карты склеротомов. Глава III. Методики вертеброневрологического обследования
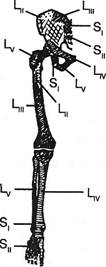
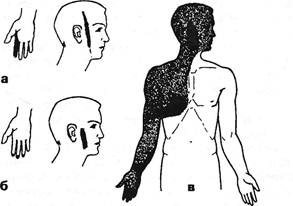
Основное внимание следует сосредоточить на снижении кожной болевой чувствительности. По мнению J.Keegan (1947), лучшей методикой определения уровня поражения у больных остеохондрозом является исследование болевой чувствительности легким царапанием по коже наклоненной иголкой, чтобы пациент не испытывал неприятной боли. Исследование тактильной чувствительности менее ценно из-за вариабельности результатов, получаемых у разных больных. Исследование холодовой чувствительности дает более точные результаты, но оно менее удобно. По мнению автора, чувствительность к уколам булавкой также ненадежный метод ввиду того, что уколы могут быть различной интенсивности. Пользуясь методикой царапания наклоненной иголкой при обследовании 51 больного с картиной грыжи шейных межпозвонковых дисков (у 13 — с хирургической верификацией), J.Keegan (1947) создал карту дермато-мов (см. рис. 3.26 а). Она, как и схемы дерматомов других авторов (Tilney F., Riley Н., 1921; Semmes R., Murphey F., 1943; Ulmer J., Meredith J., 1944; Browder J., Watson R., 1945; Murphey F., Mead W., 1946), внесла определенные поправки в старые картины S.Sherrington (1894) и O.Foerster'a (1933). F.Drooglever (1949) подчеркивает практическую значимость карт Кигена при установлении уровня пораженного диска. Это было подтверждено J.Tarsy (1953). Пересмотру подвергается и оценка гиперестезии в зонах Захарьина-Геда. Эти участки кожи устанавливают при исследовании иглой, лучше головкой булавки. Считалось, согласно результатам исследований А.К.Подшибякина (1960), В.Г.Адаменко (1969), Е.С.Вельховера и Г.В.Кушнира (1986), S.Becker-Hartmann (1990), что активные кожные зоны динамичны как по площади, так и по порогу их возбудимости. Впрочем, по мнению H.Jarricot (1975), обладавшего продолжительным опытом в данной сфере, зоны максимальной гиперестезии постоянны, они точно локализуют висцеральный очаг. Выявление указанных зон по методике Jarricot представлено в главе «Диагноз» (9.1.5). Однако обосновывается такая жесткая вис-церо-кутанная связь нахождением не только органического, но и «функционального» висцерального очага. Большинство авторов отмечает изменения указанных кожных зон под влиянием общего состояния организма, включая степень его бодрствования, от остроты поражения висцеральных источников импульсации и от выраженности вертебрального очага поражения. Импульсация из сегментарно построенного позвоночника вмешивается в нейродинамику метамерно построенного организма, что сказывается на коже, которая является частью этих метамеров. A.Abrams (1907-1913), постулировавший эту связь активных точек с позвоночником, их пара-вертебральную территорию, локализовал следующие висце-ро-кутанные проекции: Тш-vi слева — сердце; T|v-vn — малая кривизна желудка; Ту — пилорус; Тх — дно желудка; Тх-хн — большая кривизна желудка; Tx-xi справа — желчный пузырь; Тх хп — почки; Туш-гх или Ln справа — аппендикс; Lm — яичник; Lpv — матка. К.Б.Петров, как уже упоминалось, связывает эти зоны с местами прикрепления фиброзных элементов внутренних органов и мышц. Следует признать, что зоны Захарьина-Геда широко представлены в учебниках, но почти не используются врачами в диагностической работе. Впрочем, по мнению S.Becker-Hertmann (1990), если проводить это исследование количественно путем определения интенсивности пороговых электрических стимулов от 0 до 200 В при частоте 100 Гц, оно, возможно, и обладает перспективой внедре- ния в практику. По данным автора, в вертеброгенно пораженных дерматомах сближение сниженного порога болевой чувствительности с тактильными порогами более выражено, чем на интактных участках. Фаза генерализации гальванического рефлекса, измеряемого на ладонях, тоже начинается в зонах Захарьина-Геда. Наиболее четко гипоальгезия выступает в дистальных частях дерматома, т.к. длинные чувствительные волокна легче подвергаются компрессии, чем короткие (Lewis F. et al., 1931; Kugelberg E., Peterson, 1950). Если же выявленная в области отдельных пальцев руки гипоальгезия не простирается проксимальнее запястья, следует заподозрить туннельную компрессию нервов. Нередко у больных остеохондрозом встречаются расстройства чувствительности, не имеющие ничего общего с зонами корешкового или нервно-стволового типа. R.Frykholm (1951) у больных с явно монорадикулярной компрессией обнаруживал гипоальгезию кожи всей конечности. Среди больных U.Metza (1955) в 28% случаев расстройства чувствительности были некорешкового характера. F.Reischauer (1949), R.Janzen (1958), W.Brain et al. (1952), H.Lehman-Facius (1954), W.Laux (1958) подчеркивают, что нередко при поражении одного корешка встречаются расстройства чувствительности в широких квадрантных зонах. Во многих случаях отмечаются расстройства поверхностной чувствительности явно вегетативного характера. Они не сопровождаются явлениями выпадения в зоне иннервации анимальных нервов, изменчивы по интенсивности и по зоне распространения (рис. 3.26). Зоны гипоестезии при поражении симпатических образований описывали А.М.Гринштейн (1944, 1945, 1947), Н.И.Стрелкова (1959) и др. Иногда, наряду с гипоальгезией, выявляются черты гиперпатии. Целесообразно установление времени адаптации к уколу. Г.Х.Быховская и М.Б.Эйдинова (1935) обнаружили значительную асимметрию этого показателя в зоне полукуртки и полукапюшона. Эти нарушения чувствительности, сгущаясь пятнами в области лица, иногда имитировали расстройства чувствительности по ветвям тройничного нерва или по сегментарному типу (рис. 3.27).
Рис. 3.27. Зоны гипоальгезии больной П. Диагноз: компрессия корешка С7, скаленус-синдром справа. Остеохондроз CVi-vii- Динамика распространения гипоальгезии: с участка кожи лица (а, б) на зону полукапюшона-полукуртки (в). На этом фоне более интенсивная гипоальгезия кожи указательного пальца (С7) и в зоне иннервации нижнего ствола плечевого сплетения. Ортопедическая неврология. Синдромология
При наличии церебральной патологии или значительной дисфункции периферических вегетативных аппаратов ги-поальгезия распространяется иногда на всю половину тела. На территории кожной гипоальгезии обнаруживается одновременно болезненность типичных вегетативных точек — диссоциация, отмеченная Г.И.Маркеловым (1939) при реактивном вегетативном синдроме. Оценивая боль и болезненность, следует проявлять осторожность в их не только количественной, но и качественной (патогенетической) оценке. Статистические определения, алгоритмирование этих субъективных данных могут привести к возведению ряда икс'ов в N-ю степень — см. конец главы 11. 3.2.5. Исследование сосудистых и нейрососудистых расстройств Цветовые оттенки зависят от ширины просвета капиллярного ложа, от степени насыщения крови кислородом, от состояния венозного и лимфообращения, а также количества пигмента. Если при кратковременном пребывании в поднятом состоянии стопы или кисти бледнеют, а при их опускании восстановление нормальной окраски задерживается, то это указывает на недостаточность периферического артериального кровообращения. У больных облитерирую-щим эндартериитом к артериальной недостаточности нередко присоединяется недостаточность венозного кровообращения, в результате чего кожа стоп принимает в положении больного стоя багрово-синюшную окраску. Наличие одновременного спадения кожных вен на тыле стопы или кисти (артерио-венозный рефлекс) указывает на недостаточный приток артериальной крови и затруднение венозного оттока. Появление синюшной окраски кожи стоп при длительном пребывании в вертикальном положении возможно и у здоровых людей в пожилом возрасте вследствие ослабления венозного тонуса и связанной с этим функциональной недостаточности клапанного аппарата. Мраморная окраска кожи характерна для холодового эритроцианоза, который локализуется симметрично, чаще всего на голенях. Мраморность усиливается от холода, а также при длительном стоянии; уменьшается или исчезает в тепле и в горизонтальном положении. Остро развивающееся симметричное или несимметричное покраснение стоп или кистей, сопровождающееся ощущением сильного жжения и отечностью, наблюдается при эритромелальгии (болезнь Вейр-Митчела). Отмечается рез-чайший гипергидроз. Больные испытывают потребность прислонить стопу к холодному предмету, держать ногу в возвышенном положении. Ощупывание артерий следует проводить без значительного давления во избежание спазма сосуда или перемежающейся пульсации. Артериальный спазм могут вызвать также низкая температура помещения (ниже 20°С), холодные руки исследующего, в особенности же холодные стопы или кисти больного. В 14,5% у практически здоровых людей пульсация тыльной артерии стопы может быть или ослаблена, или на обычном месте не определена. Передняя большебер-цовая артерия пальпируется над голеностопным суставом, где она прикрыта только фасцией и кожей. Задняя больше-берцовая артерия пальпируется между задне-нижним краем медиальной лодыжки и ахилловым сухожилием. Ослабление и даже отсутствие пульсации тыльных артерий стопы и задней болыиеберцовой артерии не всегда может служить достоверным признаком нарушения кровоснабжения конечностей. При ненахождении пульса исследование его должно повторяться не меньше трех раз с интервалом в 2-3 минуты с тем, чтобы исключить спазм сосудов психогенного характера. Выпадение пульсации не всегда означает прекращение кровотока. Осциллографически в такой ситуации нередко удается не только записать пульсацию, но и уточнить по форме пульсовой кривой, отражает ли она состояние магистрального или коллатерального кровообращения. В клинике наиболее часто применяют следующие функциональные сосудистые и кожные пробы. 1. Позная проба ишемии в стопе Оппеля-Вербова. Больной лежит на животе, согнув ноги в коленных суставах, и удерживает их в таком положении в течение одной минуты. При недостаточности периферического артериального кровообращения в области подошвы на стороне поражения наступает побледнение, которое в норме отсутствует. 2. Позная проба нейрососудистых нарушений в кистях Н.К.Боголепова (1957). Определяется различие в окраске вытянутых вперед рук, из которых одна была до того опущенной, а другая — поднятой кверху. В норме окраска кистей обеих рук выравнивается через 30 с. Е.З.Неймарк (1956) предложил пробу с вытянутыми и поднятыми на 60° руками. При этом на стороне поражения симпатических образований при условии отсутствия атрофии и пареза быстрее наступает утомление. 3. Проба на гипоксию стоп при физической нагрузке Гольдфламма-Самуэльса. При той же позе больного ему предлагают проделать в среднем темпе 20-30 сгибательных и разгибательных движений в голеностопных суставах. В норме окраска кожи подошв не меняется или же она становится слегка розовой. Появление побледнения указывает на недостаточность артериального кровообращения. Время начала появления побледнения в области подошв, а также утомляемости мышц определяется по секундомеру. 4. Проба на коллатеральное кровообращение стоп по реактивной гиперемии (видоизмененная проба Мошковича). Разогнутую ногу больного, лежащего на спине, поднимают и держат некоторое время. Затем бедро перетягивают резиновым жгутом или пневматической манжеткой аппарата Рива-Роччи до давления, превышающего систолическое. Ногу укладывают на подставку под углом 45°. Через 3 минуты воздух из манжетки выпускается и отмечают время появления гиперемии в области стоп. Проба характеризует состояние коллатерального кровообращения. 5. Проба на капиллярную циркуляцию в пальцах конечности Ланьел-Левастина, или проба белого пятна. Исследующий надавливает на подушечку ногтевой фаланги. На месте давления возникает белое пятно, которое в норме удерживается 2-4 с. Скорость исчезновения белого пятна зависит от высоты артериального давления, быстроты притока крови, ее вязкости, состояния сосудодвигателей. Удлинение времени побледнения больше 4 с оценивается как замедление капиллярной циркуляции. 6. Проба на тонус и реактивность артериол и капилляров — проба конечного кровообращения Отто. Электротермометром определяется исходная температура кожи третьих паль- Глава III. Методики вертеброневрологического обследования
цев конечности. Затем пальцы на 5 минут погружаются в воду температуры +15°С. Эта температура представляет собой нижнюю границу, при которой достигает максимума рефлекторное сужение сосудов. После ванны пальцы обсушивают с помощью ватного тампона без растирания. Вслед за этим производится повторное измерение кожной температуры через каждые 5 минут до момента восстановления исходной (примерно 20-25 минут). Это время, преимущественно определяющееся эндогенными влияниями, зависит главным образом от состояния сокращения артериол (Крог А., 1927). Результат оценивается с учетом трех типов кровенаполнения. Тип 1 — дилататорный, с расширением артериол. Среднее время восстановления — от ноля до девяти минут, при этом ноль означает, что, несмотря на охлаждение, температура не опускалась ниже исходной. Тип 2 — нормальный. Среднее время восстановления составляет 10-20 минут. Этот тип свидетельствует о хорошей адаптационной способности сосудов, об их нормальной вегетативной иннервации. Тип 3 — с сужением артериол. Среднее время восстановления — больше 21 минуты. Представление о состоянии артериоло-капиллярного кровообращения можно получить путем сопоставления температуры кожи с интенсивностью ее окраски. При сужении артерий и капилляров кожа холодная и бледная; при сужении артериол и расширении капилляров, а также венул субкапиллярного сплетения кожа холодная и цианотичная; при расширении артериол и капилляров кожа теплая и покрасневшая; при расширении артериол и сужении капилляров кожа теплая и бледная (Ipsen J., 1936). Состояние местной трофики тканей оценивают по четырем степеням ее недостаточности (Вишняков Е.А., Бобков В.Л., 1973). Первая — легкая степень недостаточности трофики. Выявляется лишь при нагрузках, превышающих повседневные. Зябкость, периодическая утомляемость, ощущение онемения или стягивания при ходьбе после 60 активных движений стопами, через 1,5-2 минуты после статической нагрузки. Вторая — умеренная степень. Выявляется при повседневных нагрузках. Третья — выраженная степень. Выявляется при любой нагрузке. Четвертая — резко выраженная или декомпенсация. Выявляется и в покое. 7. Тканевую микроциркуляцию, тканевой обмен можно изучать, определяя тканевой клиренс по S.Kety (1960) с помощью индикатора. Внутримышечно вводится 2 мкКи радиоактивного йода, растворенного в 0,2 мл физиологического раствора, и задерживают иглу в мышце в течение! 5-30 с, чтобы воспрепятствовать обратному току индикатора. Уровень радиоактивности можно регистрировать на че-тырехканальном венгерском радиоциркулографе «Гамма» (датчик ND-191 с кристаллом йодистого натрия, активизированного таллием). Сцинтилляционный датчик устанавливается в каллима-торе под местом инъекции изотопа на высоте 1-2 см от поверхности кожи. Запись экспоненциальной кривой, соответствующей снижению концентрации радиоактивного йода во внутримышечном депо, производится на ленте само- пишущего прибора Н-320-3 со скоростью движения бумаги 6 мм/мин. Одновременно определяется время резорбции изотопа из одноименных мышц правой и левой сторон. Полученные кривые переносятся в полулогарифмический масштаб (экстраполяция радиограмм). По наклонению полулогарифмической кривой определяется время полувыведения изотопа (Ti/г). Кроме того, определяется время выведения 80% изотопа (Т4/5), а также высчитывается тканевой клиренс (CL), выраженный в процентах усредненного снижения радиоактивности в минуту (или скорость выведения изотопа — V), по формуле:
У больных с односторонним синдромом определяется отношение клиренса пораженной области (CLe) к аналогичному показателю симметричной, так называемой «здоровой» области (СЬз). В норме этот индекс равен 1,0. Вы-считываются также индексы
В норме они равны 1,0+0,04; норма Tj/2=6,5±1,6 мин, Т4/5=13,3±1,2 мин, CL(V)=10,7+0,8% в мин. Исследование тканевого клиренса позволяет не только установить факт нарушений микроциркуляции, но и достаточно точно оценить их выраженность и локализацию, а при повторных исследованиях оценить динамику процесса, определив срок наступления и полноту ремиссии. Об интенсивности кровотока можно судить и по кожной температуре. 8. Исследование кожной температуры может производиться пальпаторно. Тыльной стороной пальцев врач прикасается к исследуемой зоне кожи сначала на здоровой стороне, а после паузы в 2-3 с — на больной. Ладонной поверхностью пальцев врача, движущихся на расстоянии 1 см от кожи пациента, лучше определяется собственная температура, отраженная от исследуемой кожи. В плотных участках кожи больного это отражение больше. Ничего «экстрасенсорного» в этом феномене нет. Исследуется температура кожи и с помощью кожных термометров, устроенных по принципу термопары и тепловидения, регистрации теплового ИК-излучения — электромагнитных волн инфракрасной области спектра 2-20 мкм. Это излучение отражает величину радиационной температуры кожи. Весьма информативной, с показателями, колеблющимися между 0,1 кОм и 1000 МОм, оказалась методика электро-эпидермометрии. Электрокожное сопротивление наиболее выражено в поверхностном слое кожи — эпидермисе. Когда его соскабливают, сопротивление резко снижается. Авторы методики Б.М.Ворошилов, В.С.Лобзин (1982), полагающие, что она объективизирует выраженность боли, назвали ее электроэпидермометрической изоальгографией. Коаксиальным электродом электронного омметра исследователь определяет электрокожное сопротивление различных точек кожи больного. В зонах «воспаления» оно снижено в 10-100 раз. Ортопедическая неврология. Синдромология
Тепловидение. Теплограмма на электрохимической бумаге или магнитной ленте представлена гаммой переходных уровней света — колебаний температуры. Метод целесообразен в вертеброневрологии (Heinz E. et al., 1967; Бо-гин Ю.И., Стулин И.Д., Глариозова Т.Д., 1975; Chavetz M., 1988), но не для локализации пораженного корешка (So Y. Т. etal, 1989)1. С помощью регистрации собственного теплового электромагнитного излучения тканей в разночастотном диапазоне можно получить разнотермометрические данные в слое 3-5 см (Густое А.В. и соавт., 1987). А.Н.Бекова и А.В.Новиков (1989) критикуют мнение Н.И.Стрельниковой и А.Е.Ашералиевой (1986) о параллелизме температурных и болевых показателей. Это касается и данных о якобы прямой связи замедленности рассасывания внутрикожно введенного физиологического раствора или местного лейкоцитоза с выраженностью боли (Бадевич И.А., 1969). 9. Исследование потоотделения. О потоотделении можно Потоотделение определяется пробой Минора, описываемой в учебниках нервных болезней, или пробой скорости испарения пота. Эта методика F.Adams (1983) внедрена в вертеброневрологию его соавтором P.Greenman (1989). В норме кожа посегментно по бокам от позвоночника содержит равные объемы запасов воды, в среднем 19,3 мкг/см2 (+0,60 SE). С обеих сторон в норме скорость испарения в течение 2 минут в зоне 6x6 см равна 19,1 мкг/мин х см2 (+66 SE). У больных «хронической мио-фасциальной болью» запас воды был на 80% больше, а константа высыхания кожи — на 13% больше, чем в норме. При висцеральных заболеваниях подобные сдвиги регистрировались асимметрично в различных зонах. О потоотделении можно судить и по электрокожному сопротивлению. 10. Электрокожное сопротивление. К кровообращению S.Becker-Hartmann (1990). Дается электрическое раздражение, пока больной не ощутит ток («порог перцепционной волны»). Далее раздражение усиливается до болевого ощущения — до «ноцицептивной волны», когда возбуждаются А5 и С-волокна. 0 поражении постганглионарных симпатических холи- 3.2.6. Некоторые специальные электрофизиологические методики 3.2.6.1. Электромиография (ЭМГ) Оценку результатов исследования с помощью поверхностных электродов наиболее целесообразно проводить по классификации Ю.С.Юсевич (1958). 1 тип электромиограмм: частые, выше 50 Гц, колебания Па тип: редкие, 6-20 Гц, колебания потенциала. Пб тип: менее уреженные, до 30-35 Гц, и не столь постоянные по частоте и амплитуде колебания потенциала. Регистрируются в покое и при синергической активности. Колебания II типа указывают на патологическое состояние мотонейрона, особенно если их амплитуда достигает 80-100 мкВ. III тип: залпы осцилляции, повторяющиеся с частотой 4-10 Гц, — тремор. ЭМГ исследование, судя по результатам хирургической верификации, позволяет уточнить уровень поражения в среднем у 2/3 обследуемых — в 1,5 раза чаще, чем при обычном неврологическом обследовании (Weddell G. et al, 1943; Hoeffer P., Guttman S, 1944; Brazier M. et al., 1946; Shea P.A. et al., 1950; Hoffer P., Cohen S., 1950; Marguth E., 1954; Marguth E. etal., 1955; Mendelson R., 1958; MarinacciA., 1959, 1965; Попелянскш Я.Ю., 1961, 1966; Персон PC, 1962, 1969; Бротман М.К., 1965; Бобровникова Т.Н., 1967; Розмарин B.C. и соавт., 1969; Лису нов В.А., 1970; Асе Я.К., 1971). Согласно нашим данным, в группе из 19 больных с клиническими симптомами поражения определенного уровня несовпадение с локализацией, установленной электромио-графически, имелось у 4 человек. Несовпадение с рентгенологическим уровнем было у 7, что лишний раз подчеркивает: спондилограммы часто не дают прямого ответа на вопрос об уровне компрессии. В большинстве же случаев устанавливается вовлечение в процесс двух, а иногда и большего числа корешков. Эти результаты отличаются от приведенных литературных данных о точной электромиографической локализации пораженного корешка. Такое отличие определяется в первую очередь тем, что до сих пор многие авторы, разрабатывая методику локальной диагностики корешковой компрессии с помощью поверхностных электродов, подбирали больных, у которых клинически четко определялись явления сдавления конкретного корешка или сегмента спинного мозга. Электромиографическое исследование должно было только уточнить уже намеченный другими методами уровень. По мнению Л.Б.Лихтермана (1983), как уже упоминалось, в пределах пораженного дерматома определяется холодная «полоса». Глава III. Методики вертеброневрологического обследования
При использовании поверхностных электродов клиницист стремится обнаружить ЭМГ-корреляты феноменов мышечных подергиваний. В электрофизиологии разработаны критерии дифференциации фасцикуляций и фибрилляций, являющихся признаком денервации и обнаруживающихся на 15-20 день после перерыва нерва. Это быстрые, 0,5-3 мс, потенциалы, возникающие с частотой 2-10 Гц. Вольтаж их низок — 20-50 мкВ. Согласно F.Buchtal (1957), он может быть и несколько выше. Низкий вольтаж потенциалов фибрилляций определяется приуроченностью их к активности отдельных мионевральных окончаний мышечных волокон, видимо, в связи с действием на них накапливающегося ацетилхолина. Потенциалы же фасцикуляций более высокого вольтажа — 80-100 мкВ и выше с частотой 5-20 колебаний в секунду. Они связаны с раздражением тела двигательной клетки и последующим возбуждением всех иннервируемых ею мышечных волокон. Для установления пораженного корешка или сегмента поверхностными или игольчатыми электродами исследуются определенные мышцы. При этом учитывается, что каждая из них получает иннервацию из нескольких корешков, а каждый корешок иннервирует несколько мышц. Так, в отношении поясничных сегментов известно (Thage Q., 1965), что при воздействии электрическим током в 300 мВ и выше почти в 100% отвечают: • четырехглавая мышца — на раздражение корешков Ьг, L3, L4; • длинная малоберцовая — на L5, Si; • передняя большеберцовая — на L4 и в половине наблюдений — на L5. Такой обязательности в ответах не обнаруживают двуглавая мышца бедра, отвечающая в половине наблюдений на Si, L4 и в 1/3 — на L5, короткий разгибатель пальцев — в 2/3 наблюдений — на L5 и Si. Таким образом, наиболее постоянную откликаемость на раздражение «своих» корешков обнаруживают передние мышцы бедра и голени, а в тех случаях, когда раздражают корешок S2, — икроножная и двуглавая мышцы. При записи спонтанных электрических разрядов патологическая активность регистрируется лишь с мышц, иннервируемых пораженным корешком. Таким образом устанавливается, какой из корешков подвергается компрессии. Переднероговый характер этих потенциалов не препятствует использованию данного показателя как признака радикулярного: существует ответ переднего рога на патологическую афферентацию от пораженного нерва, не говоря уже о ретроградной структурной дегенерации (Юсевич Ю.С., 1958). Для оценки пораженного уровня по данным электромиографии в зависимости от вовлечения различных мышц пользуются схемой, в основу которой можно положить таблицу Родриджса и Остера (1956) (табл. 3.3). Для локализации пораженного корешка можно ограничиться записью биоэлектрической активности четырех-пя-ти мышц. Оценивая патологические разряды, обнаруживаемые в отдельных мышцах как признак компрессии соответствующего корешка, устанавливают пораженный уровень следующим образом. Учитываются все мышцы, в которых обнаружена патологическая активность. Их может оказаться несколько, т.к. корешок иннервирует не одну, а много мышц. В иннервации каждой из них принимают участие и другие корешки, но их, не подвергавшихся сдавлению, обычно удается отдифференцировать от сдавленного корешка: в отношении последнего происходит поражение всех иннервируемых им мышц, что нехарактерно для соседних интактных корешков. На ЭМГ оценке динамики денер-вационных процессов при корешковой патологии мы остановимся в главе о течении. О диагностических возможностях метода можно судить по табл. 3.4. ЭМГ запись отдельных двигательных единиц (ДЕ) лучше проводить с помощью игольчатых электродов. Для игольчатой миографии обычно используют концентрические электроды. Электрические потенциалы регистрируют во время слабого или умеренного напряжения мышцы. При альтерации переднего рога или периферических нервов денервиру-ются соответствующие мозаично расположенные мышечные волокна. В процессе компенсаторной реиннервации соседние неповрежденные аксоны дают ветвления, образующие нервно-мышечный контакт на денервированных волокнах. При этом ДЕ укрупняются одновременно, если имеются резервы восстановления, например, декомпрессия при туннельных синдромах. Возможна реиннервация мышечных волокон собственным регенерирующим аксоном, что заменяет аналогичный компенсаторный процесс. Этапы реиннервации имеют эквиваленты на ЭМГ и отражаются в признаках деиннервационно-реиннервационного процесса (Гехт Б.М. и соавт., 1980). Электромиографически сначала исследуется спонтанная двигательная активность. Денервированное мышечное волокно характеризуется спонтанной ЭМГ-активностью: при введении электрода короткий в норме потенциал введения удлиняется и иногда переходит в залп, в покоящейся денервированной мышце регистрируют преходящие изменения мембранного потенциала с амплитудой 50-200 мкВ и весьма малой длительности. Это потенциалы фибрилляции. Когда они монофазны и имеют большую длительность, их называют положительными острыми волнами. Спонтанные потенциалы целой двигательной единицы называются фасцикуляциями, они не всегда считаются патологическими. Следующий этап — исследование в условиях слабого произвольного напряжения мышцы и регистрация потенциалов действия (ПДЕ). Нормальная двигательная единица продуцирует двух- или трехфазный потенциал амплитудой 0,5-1,0 мВ в проксимальных мышцах и до 3,0 мВ — в дис-тальных. Основным показателем состояния двигательной единицы является длительность ПДЕ. Необходимо исследовать не менее 20 ПДЕ в мышце (Buchtal F., 1957), перемещая электрод в мышце по схеме «квадрантов» (Коуэн X., БрумликДж., 1975) для определения средней длительности и построения гистограммы распределения. При укрупнении ДЕ в процессе компенсаторной реиннервации регистрируются «гигантские ПДЕ», имеющие большую амплитуду и значительно превышающие среднюю длительность, которые определены для различных мышц в соответствующих возрастных группах (таблицы приводятся в монографиях Buchtal F., 1957; Персон Р.С., 1969 и др.). На следующем этапе регистрируется ЭМГ при максимальном произвольном напряжении мышцы — интерференционная ЭМГ. При значительной денервации интерференция уменьшается. 4-886 Ортопедическая неврология. Синдромология
*По данным хирургических верификаций — только L5. Характеристики ПДЕ, регистрируемых концентрическим игольчатым электродом, позволяют дифференцировать мио- и невропатии (Buchtal F., 1957) и определять стадию денервационно-реиннервационного процесса при различных нервно-мышечных синдромах. Поскольку регистрация отдельных ПДЕ возможна при слабом произвольном напряжении, известная часть спектра ДЕ, вовлекаемых в активность при умеренных и сильных произвольных напряжени- ях мышцы, не может быть изучена данным методом. В связи с этим все большее внимание исследователей привлекает количественный анализ интерференционной ЭМГ по методу R.Willison (Fuglsang-Frederiksen A., 1981) при помощи специального анализатора (Fitch P., 1967). Метод основан на подсчете «шагов» приращения (обычно по 100 мкВ) амплитуды колебаний интерференционной ЭМГ, отводимой концентрическим игольчатым электродом. Высчитываются по- Дата добавления: 2015-01-18 | Просмотры: 1148 | Нарушение авторских прав |