|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Лечение цервикальгий, цервикобрахи-и краниальгийПри шейном остеохондрозе в первые дни назначается покой. Больному рекомендуют лежать, положив голову на Глава XII. Лечение
мягкую небольшую подушку. Под шею подкладывают плоскую небольшую грелку. Ложась на бок, следует оставить плечо на матраце, а голову положить на подушку так, чтобы не создавалась сколиотическая поза. Недопустимо длительное пребывание в позе с согнутой или разогнутой шеей. Больным с явлениями остеофиброза в области руки необходим покой соответствующего сустава от нескольких дней до одного месяца. Следует надолго исключить рывковые движения. При плечелопаточном периартрозе рекомендуется иммобилизация плеча в позе легкого отведения, при эпи-кондилезе плеча — в позе сгибания в локтевом суставе под прямым углом при легкой пронации кисти. Эти лечебные позы не универсальны. Отвлекаясь от лечения цервикальгий, заметим, что при кубитальной туннельной невропатии Осборна, наоборот, следует избегать длительного (например, во время сна) положения сгибания в локтевом суставе, а также упора локтями в письменный стол или матрац. Все эти положения способствуют усилению компрессии в надмыщелко-локтевом желобе. При разгибании расслабляется надмыщелко-локте-вая связка, при сгибании же она уплотняется, натягивая спайки, а в случае «вывиха» нервного ствола усиливает его смещение. Необходимо остерегаться охлаждения и других факторов, оказывающих неблагоприятное влияние на нервные структуры по рефлекторным (возможно, аутоаллерги-ческим) механизмам и усиливающих болевые и рефлектор-но-контрактурные явления. Непродолжительное применение анальгетиков поэтому допустимо в плане патогенетической терапии. Хирургическая декомпрессия нервных образований применяется на шейном уровне, как уже упоминалось, лишь в сравнительно редких случаях. С другой стороны, локальное и кратковременное охлаждение- хлорэтилом является одним из самых мощных средств лечения брахиальгий (Толстоногова В.И., 1956; TravellJ., Simons D., 1983). Более щадящими являются методы ортопедические: иммобилизация воротником и растяжение, гипсовый ошейник или мягкий воротник Шанца, или стеганый воротник-ошейник (Ryden А., 1934; Гольдберг Д. Г., 1938; Horvitz Т., 1940; Kelly M., 1942; NachlasJ., 1944; Elliot E.CremerM., 1944; Lund M., 1945; Lyon E., 1945; James E., 1946; Amyot K., 1957; Юмашев Г.С., Фурман М.Е., 1973; Lewit К., 1973 и др.). Предпочтение отдают съемным воротникам, которые надевают на ночь или днем, при ситуациях, чреватых травматизацией дисковых и суставных структур шеи: при некоторых видах работы, в тряском транспорте, при проведении курса ЛФК (Касванде З.В., 1971, 1972; Мажейко Л.И., 1996) и пр. Ортопеды склонны назначать такое иммобилизационное лечение на продолжительные — до нескольких месяцев — сроки. P.Duus (1948) считал даже целесообразной фиксацию воротником в течение года. Мы пользуемся им редко и лишь на короткие сроки в острейшем периоде, учитывая нецелесообразность гипокинезии шейных мышц и предпочитая развитие мышечного воротника путем соответствующих упражнений. Растяжение при шейных «радикулитах» применялось рядом авторов начиная с 1921 г. (Williams). Позже об этом методе, но уже лечения корешковых и других синдромов шейного остеохондроза, сообщали J.W.Nachias (1934), S.Hanfling (1936), J.Spillane, G.Lloyd (1952), B.Judovich, W.Bates (1954), E.Weber (1951), Wolder Vanek (1958), И.З.Марченко (1966) и др., причем улучшение отмечалось у 40-70%. R.Frykholm (1951) считал, что этот метод эффективен лишь у больных с недавно возникшей и небольшой грыжей диска. S.Hanflig и O.Steinbrocker (1948) сочетали растяжение с последующим накладыванием иммобилизи-рующего воротника. Наши предварительные данные о результатах лечения были представлены на Новокузнецком симпозиуме в 1961 г., а затем обобщены в 1967 г. Из физиотерапевтических средств при шейном остеохондрозе наиболее часто применяют диадинамические и синусоидальные модулированные токи (Свидлер СМ. с со-авт., 1973; Ясногородский B.C., 1966, 1973, 1974). С целью усиления анальгезирующего действия диадинамических токов предложен одновременный новокаинэлектрофорез (Борисова Н.А., 1970). Раствор новокаина вводится с анода, располагаемого на шейном отделе позвоночника, катод помещается на верхнюю часть плеча. Сила тока подбирается индивидуально в пределах 10-16 мА. Процедура проводится 14 минут, причем 10 минут — двухфазным модулированным током, а последние 4 минуты — током, модулированным короткими периодами. Обычно же, вне комбинации с диа-динамическими токами, мы пользуемся электрофорезом 4% раствора новокаина (шея — больное плечо или шея — оба плеча). Заметным обезболивающим действием обладает электрофорез смесью: 5% раствор новокаина — 500 мл, димедрол — 0,5, пахикарпин — 0,8 и платифиллин — 0,06, пи-рабутола (одна ампула — 5 мл, салфетки под обоими полюсами) (Филиппова Г.Н., Булдакова Г.Е., 1973). Пользуются раствором новокаина и никотиновой кислоты (Биля-лов М.Ш., Подольская Д.В., 1977). Применяют также гиста-мин-электрофорез (Гзелишвили М.С, Маневич Э.И., 1972), электрофорез экстракта грязи (Голосова Л.О., Смокоти-на М.Ф., 1972). В случаях с грубыми вегетативными нарушениями назначают электрофорез эуфиллина или, лучше, те-офиллина с катода (Бойцов Л.Н., 1975). В целях непосредственного воздействия на дистрофически пораженный шейный отдел позвоночника Э.Д.Тыкочинская (1935) предлагала электрофорез хлористого натрия или лития. При синдроме позвоночной артерии успешно применяют фонофорез 0,25% мази ганглерона интенсивностью 0,05 Вт/см2 в импульсном режиме, 10 мс, стабильно. Используют излучатель диаметром 1 см по 1 минуте на субокципитальные и подключичные точки. Ганглерон-СМТ электрофорез применяют в выпрямленном режиме при III-IV роде работы, 80 Гц, глубина модуляции 50%, по 3 минуты на точку. Иногда после первых 3-4 процедур усиливаются головокружения, чего можно избежать урежением процедур — через день (Щепи-на Т.П. с соавт., 1983). Электрофорез 5-10% ганглерона (1-3 мА, 15-20 минут) применяют и в целях блокады симпатических ганглиев. При плечелопаточном периартрозе предпочтителен другой ганглиоблокатор — нанофин. При выраженных болевых проявлениях, особенно при симпатальгическом характере болей, целесообразны синусоидальные модулированные токи от аппарата «Ампли-пульс», которые лучше переносятся больными (Ясногородский В.Г., 1966, 1973, 1974). Синусоидальные модулированные токи могут быть использованы для одновременного введения путем электрофореза различных лекарственных растворов. В тех же целях назначают ультразвук небольшой интенсивности (0,3-0,7 Вт/см2), фонофорез гидрокортизона, анестезина, анальгина (Buchtala V., 1948; Gross D., 1952; Ортопедическая неврология. Этиология, патогенез, диагностика, лечение
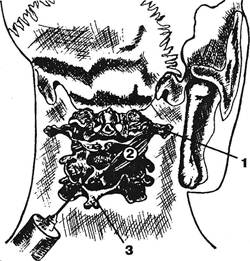
Гуревич М.М. с соавт., 1957; Werner О., 1958; Сперанский А.П., 1960; Гольдельман М.Г., Лаврецкий И.Г., 1965; Фом-берштейн КБ., 1965; Гордон И.Б., Савельев А.А., 1966; Браги-на В.А., Мазурина Т.Н., 1967; Сафиуллина С.Н., Пушкаре-ва А.А., 1967; Аверкин Н.Г., 1971). Подчеркивается лучший эффект данной процедуры у больных без выраженных вегетативных нарушений. Эффективность фонофореза может быть повышена предварительной обработкой кожи димек-сидом, гиалуронидазой и др. веществами (Глущенко Л.Д. с соавт., 1975). Лицам, страдающим коронаросклерозом с наклонностью к коронароспазмам, ультразвуковая терапия не показана. Боли в области моторно инактивных приводящих мышц плеча при плечелопаточном периартрозе у больных постинсультной гемиплегией поддаются лечебному воздействию при длительной электростимуляции (Попелянский Я.Ю., ЛернерЛ.С, 1982). Из курортных факторов при неврологических проявлениях дистрофической патологии шейного отдела позвоночника широко применяют сегментарные грязевые аппликации температуры 35-37°С на шейно-воротниковую зону и руку (Рифман Я.А., 1936; Четвериков Н.С., 1956; Смольчен-ко И.П., Сиголаев И.З., 1961; Гольдельман М.Г., Креймер А.Я., 1974), радоновые ванны (Третьяков А.Ф., 1955; Брот-манМ.К., 1956; Амирагова Р.Е., 1959;Сацкова В.Я., 1973; Ма-лынова А.А., 1976), сероводородные ванны с концентрацией 75-100 мг/л температуры 36°С (Бротман М.К., 1956; Соколовская М.З., 1963; Меркульев В.Н., 1973). При выраженном нейрососудистом и нейродистрофиче-ском компоненте одним из наиболее эффективных воздействий является введение лекарственных веществ в звездчатый узел или в весь шейный отдел симпатического ствола. Блокаду звездчатого узла давно считают эффективным средством воздействия на висцеро-рефлекторные вегеталь-гии головы (Лапинский М.Н., 1911; Маркелов Г.И., 1939; Маньковский Б.Н., Слонимская В.М., 1956; Вальшонок О.С., Шиндельман К.Н., 1962; Ulrich Y., 1975 и др.). При синдроме плечо-кисть рассматривали такое лечение чуть ли не как операцию выбора (Steinbrocker О., 1948 и др.). При местном воздействии на нейроостеофиброз в некоторых зонах инъекционный метод оказывается более эффективным, чем аппликационный. Так, например, было установлено, что аппликационный метод уступает по своей эффективности инъекциям новокаина при скаленус-синдроме, бурсите или тендинозе в области плечевого сустава. При тендинозе, тендовагините сухожилия двуглавой мышцы раствор вводят в межбугорковую борозду, при тендинозе сухожилия трехглавой мышцы — через подмышечную зону (см. выше методику прощупывания этой головки), при тендинозе надостной — в область большого бугорка плечевой кости, при субакромиальном бурсите — в полость сумки, при «замороженном плече» ортопеды рекомендуют вводить раствор в полость сустава и точки наивысшей болезненности. Блокаду надлопаточного нерва производят по методике O.Steinbrocker (1942), J.Goldner (1953), Rossing (1959). От угла лопатки до середины ее ости проводится линия, откуда ее продолжают в сторону клювовидного отростка. Чуть кнаружи от этой линии в проекции надлопаточного нерва ткани инфильтрируются 20-30 мл 1% раствора новокаина с 25-50 мг гидрокортизона. При синдроме запястного канала в поперечную связку запястья вводят 1 мл гидрокортизона (25 мг) вместе с 5 мл 0,5% раствора новокаина и 10 000 ЕД пенициллина. Инъекцию делают между тенаром и гипотенаром ближе к ульнар-ному краю ладони на уровне дистальной складки кожи предплечья. Игла образует с предплечьем угол в 45° (Пе-хан И., Кршиж К, 1960). Больным с вторичными туннельными синдромами на первых этапах при преходящих ангионевропатиях и на стадии стойких явлений в соответствующие фиброзные образования вводят 0,5-2,0 мл гидрокортизона. В упорных случаях применяют микрохирургические декомпрессивные операции (Элькин М.А., ЛиА.Д., 1968; ТиккА.А., Вирро Т.З., 1985). Наиболее четкий эффект, зачастую яркий, дает инфильтрация новокаином мышц: малой и большой грудной, поднимающей лопатку и, в особенности, передней лестничной (Gage M., 1939; Judovich В., Bates Щ 1954; Попелянский Я.Ю., 1959; Кипервас И.П., 1975; Заславский Е.С., 1976). Новокаинизация передней лестничной мышцы (техника описана выше) не только снимает на определенный период раздражение ее рецепторов, но и благодаря расслаблению мышцы способствует декомпрессии плечевого сплетения и подключичной артерии. Сразу же после процедуры наблюдается уменьшение болей и вегетативных нарушений в руке, уменьшаются и симптомы плечелопаточного периартроза. В нашей практике работы врача-невропатолога мы не знаем средства, которое так быстро и отчетливо сказывалось бы на болевых контрактурных нарушениях в области руки, как процедура инфильтрации передней лестничной мышцы 2 мл 2% раствора новокаина. После инъекции исчезают проявления синдрома передней лестничной мышцы, но остаются корешковые симптомы. Однако расслабление лестничной мышцы сказывается и на них, т.к. оно ведет к улучшению позы шеи и к уменьшению компрессии корешка. Мы наблюдали также уменьшение черепно-мозговых и кардиаль-гических явлений непосредственно после новокаинизации мышцы. Процедура оказывает некоторое действие и при синдроме плечо-кисть, но более высокий эффект получался при сочетании с блокадой шейного симпатикуса. Специального описания требует техника инфильтрации новокаином нижней косой мышцы головы (Попелянский Я.Ю. с соавт., 1973; Чудновский Н.А., Зайцева Р.Л., 1975; Токтомушев Ч.Т., 1980). Прокол производится на линии, соединяющей вершину сосцевидного отростка и остистый отросток Си, отступя на 2,5 см латеральнее от него. Игла направляется под углом 45° к сагиттальной плоскости и 20° — к горизонтальной (рис. 12.12). На глубине 5 см игла упирается в дужку Си у основания остистого отростка либо в соответствующую половину остистого отростка. Кончик иглы оттягивается на 1-2 см и затем вводится 2 мл 1-2% новокаина. Т.к. проведение иглы сопровождается болью (эта область богато иннервирована), игла предпосылается 1-1,5мл 0,5% раствора новокаина. Рекомендуют повторять эти блокады до 5-6 раз (Токтомушев Ч. Т. с соавт., 1980). Блокада позвоночной артерии в подзатылочной области производится следующим образом. На той же линии, соединяющей остистый отросток второго шейного позвонка с сосцевидным, определяется точка позвоночной артерии у наружной трети этой линии, тотчас за сосцевидным отростком. Инъекция делается 2% новокаином в этой точке, игла Глава XII. Лечение
направляется под углом 45° к сагиттальной плоскости и проводится на глубину 5 см до упора в капсулу сустава Ci_n, игле предпосылается новокаин так, чтобы общий объем его не был более 4 см3. В целях стимуляционной рефлексотерапии иглу вводят не глубже 4 см с обеих сторон; длительность стимуляции смешанными частотами — 15 минут, 12-15 процедур (Есина Н.Ю., 1989). АА.Луцик (1975) предложил блокады симпатического сплетения позвоночной артерии на уровне Суь Больной лежит в положении на спине. Под лопатки подложена небольшая подушка. Шея слегка разогнута, а голова повернута в противоположную блокаде сторону. Пальпируется передний («сонный») бугорок поперечного отростка позвонка Cyi. На этом уровне указательный палец врача проникает между сосудисто-нервным пучком шеи и гортанью с пищеводом. Игла продвигается у кончика пальца до упора в поперечный отросток, чья надежная пальпация гарантирует от повреждения иглой прилежащих сосудисто-нервных образований и пищевода. Мелкими поступательными движениями кончик иглы перемещается до верхнего края поперечного отростка, прокалывает межлоперечную мышцу, проникая в замкнутый канал позвоночной артерии. Протягиванием шприца проверяют, не попала ли игла в просвет сосуда, и при отрицательном результате вводят 3 мл 2% раствора новокаина. Указывают на высокий эффект и периартери-альной алкоголизации артерии (Старшинова Е.О., 1981). После нашей совместной с А.И.Осна (1966) работы по лечению плечелопаточного периартроза введением новокаина в пораженный шейный диск широкое применение нашли диспункционные методики: введение в пораженный диск веществ, обезболивающих и разрушающих рецепторы (Осна А.И., 1975; Чудновский Н.А., 1975; Горбатовский Я.А. с соавт., 1975). Эффективность лечебных воздействий на шейную область, в частности лечения аппликациями грязи или димек-сида с новокаином, повышается при учете уровня поражения (верхне-, средне- или нижнешейного — Попелян-ский А.Я., 1979). Безынъекционное введение обезболивающих, трофотропных и других средств, как и на поясничном уровне, успешно проводится с помощью аппликации ди-мексида. Практика хирургов накопила известный опыт вмешательств при вертеброгенных синдромах верхних квадрантов тела. Некоторые из этих вмешательств разрабатывались до «эры остеохондроза» и продолжают совершенствоваться в настоящее время. Это касается, например, операции на шейном ребре и лестничных мышцах — скаленотомии (Adson A.W., Coffey Y., 1927; Алексеева B.C., 1957; Покровский А.В. с соавт., 1976; Мепоп С, Dincek J., 1981 и др.). Иногда прибегают к оперативному лечению некоторых вариантов плечелопаточного периартроза, разрыва надостной мышцы при ее вертеброгенной дистрофии (Зулкарнеев Р.А., 1979; Орловский Н.Б., 1984 и др.). Хирургическая декомпрессия нервных элементов в краниоцервикальной области обычно не очень успешна. При компрессии 1-2 шейных корешков («невральгия затылочных нервов») освобождение их от спаек обеспечивает лишь временный эффект. По данным E.Bues (1959), через год возникали новые рубцы, и боли возобновлялись. Впрочем, при тех же подзатылочных болях O.Jones и H.Brown (1944) наблюдали хороший эффект и после хирургического вмешательства, и после новокаинизации.
Рис. 12.12. Ориентиры для инфильтрации нижней косой мышцы головы новокаином: 1 — поперечный отросток атланта; 2 — нижняя косая мышца головы; 3 — остистый отросток аксиса. D.Campbell и C.Parsons (1944), K.Lewit (1973) и др. отмечали исчезновение отраженных болей в голове и сопутствующих вегетативных и других стволовых расстройств (тошноты, бледности, изменений пульса, пота, головокружения, нарушения равновесия) после введения новокаина в «триг-герные» подзатылочные зоны. Таким образом, эффективность воздействия на подзатылочные зоны определяется не только фактом, но и качеством воздействия на них и состоянием организма. Общие подходы к лечению цервикобрахиальгий должны быть такими же, как и при люмбоишиальгии: требуются воздействия как на вертебральные, так и на экстравертеб-ральные патологические процессы. Это ярко иллюстрируется на примере плечелопаточного периартроза. Его лечение, как хирургическое, так и консервативное, пока им занимались хирурги-ортопеды, было направлено только на область больного сустава. Когда же была установлена частая связь синдрома с шейным остеохондрозом, лечебный арсенал обогатился воздействием на шейный отдел позвоночника, на его мышцы, особенно переднюю лестничную, на мышцы, приводящие плечо. Расслабление последних стали особенно эффективно осуществлять средствами мануальной терапии. Стали более перспективными и пути совершенствования лечения. Так, с установлением сущности ишемиче-ской стеноскапулии стала ясной необходимость поиска местных вазодилатирующих средств для улучшения кровообращения передней зубчатой мышцы и ее расслабления. В последующем, когда требуется увеличение объема отведения и флексии плеча, целесообразны физические и медикаментозные средства стимуляции: активное приведение нижнего угла лопатки указанной мышцей обеспечивает движение суставной впадины лопатки вверх. Улучшению этой функции будут способствовать и все физиотерапевтические средства, обеспечивающие стимуляцию С-афферентных волокон — выделение субстанции Р. Это способствует вазо-дилатации в сосудах мышцы. Избыток кислорода в мышце повышает и порог ее боли и болезненности (см. 11.2.3.). Ортопедическая неврология. Этиология, патогенез, диагностика, лечение
12.13.4.Лечение торакальгий В картине торакальных вертеброгенных синдромов большое место занимает вегетативная патология в связи с богатством связей симпатической нервной системы, расположением симпатического центра Якобсона на данном уровне. Этим, видимо, в большей степени определяется часто возникающий особый депрессивный фон настроения больных, их ипохондричность, плохая удовлетворенность лечебным процессом и пр. Отсюда необходимость особой деонтологи-ческой настороженности, психотерапевтической активности, назначений транквилизаторов, а при необходимости — антидепрессантов. И.В.Суриков (1978) с успехом применял гипносуггестию с направленным воздействием с помощью массажа на пораженные сегменты (массаж в гипнозе). При выраженных вегетативных проявлениях весьма эффективны новокаиновые блокады грудных симпатических ганглиев. Иглу длиной 7-10 см вводят на расстоянии 4 см от остистого отростка во второй межреберный промежуток. После соприкосновения с верхним краем II ребра конец иглы поворачивают на 25° и чуть вниз, продвигая ее на переднюю поверхность головки ребра к месту сочленения с поперечным отростком, т.е. до нового соприкосновения с костью. Затем игла чуть извлекается и через нее вводится 10 мл 0,5% раствора новокаина. Иглу не следует вводить глубже 5 см. Чтобы инфильтрировать несколько узлов, достаточно ввести новокаин в два промежутка. Тем же путем можно вводить и ганглиоблокирующие смеси, например: растворы платифиллина 0,2% — 2,0, пахикарпина 3% — 0,2, 0,5% — 40,0, всего до 20 мл; или же по 10 мл смеси Кузнецова (1973): платифиляин — 0,02; пахикарпин — 0,35; димедрол — 0,15; раствор новокаина 0,5% — 200,0. На блокаду 2-3 узлов Ю.Д.Смирнов (1973) рекомендует вводить до 50-60 мл. В тех случаях, когда проявления грудных трунцитов и трункопатий пароксизмальны, следует учесть их ритмику: клинические и биохимические сдвиги максимальны по утрам и вечерам (Перцев Г.Д., 1981). Лечебные мероприятия следует проводить за 1-1,5 часа до пароксизма и сочетать их с воздействием на церебральные механизмы приступов (ВейнА.М., 1991). На тех стадиях, когда патология позвоночника отходит на второй план, в лечебной тактике отдают предпочтение местным средствам, воздействующим на саму грудную стенку (Гордон И.Б. с соавт., 1973). На начальных стадиях поражения грудной стенки эффективна рефлексотерапия: точечный массаж, иглоукалывание. При этом одной из важных зон для лечения уколом иглы K.Lewit (1979) считает реберный периост, особенно у реберного угла, на подмышечной линии и в области грудино-реберного сочленения. Рекомендуют введение «сухой иглы» в «триггерный» пункт (Lehman J., 1969; Niclson A.S., 1981) или ишемическую компрессию (Leeverlin, 1915; Lange M., 1931; Марсова СВ., 1935; KraffG., 1968; Macdonald A., 1980; Prudon В., 1980). В том же направлении действует новокаинизация болезненных пунктов, которая наиболее эффективна при отраженных синдромах у больных с заболеваниями внутренних органов (см. рис. 9.3). Так, местная и отраженная боль в области желудка снимается блокадой на уровне Тх-хн слева, двенадцатиперстной кишки — там же справа, при заболеваниях поджелудочной железы — на уровне Туп с обеих сторон, иногда только справа, при колитах — на уровне ТХц-Ьу- Уточнение необходимой зоны инъекции проводится с помощью толчкообразной пальпации на указанных уровнях (Петров Б. Г., 1969,1970). При печеночной колике на почве цирроза и ге-патохолангита возможная область воздействия на отраженную боль находится в правом подреберье (Алимов 3.3., 1973). Все эти зоны требуют дальнейшего уточнения и индивидуализации. Так, A.Abrams (1913) указывал на зоны гиперальге-зии на уровне Тцму слева при поражениях сердца, Tiv-vn — при поражении малой кривизны желудка, Ту — пилоруса, Тх — его дна, ТХ-хп — его большой кривизны. Автор находил гиперальгезию в зоне Tvn-ix при аппендиците, Тх-хп — при поражениях почек. С холециститом он связывал зону Tx-xi (Rychlikova E., 1975 — зону Txi-Ьц). Согласно нашим наблюдениям, периартрозы суставов ребра и его бугорка, а также локальные гиперальгезии особенно характерны для поражения органов грудной клетки. Показана мануальная терапия при функциональной блокаде диафрагмы: восстановление функции этого насоса способствует устранению застойных явлений в грудной и брюшной полости. Так или иначе, перечисленные зоны гиперальгезии нуждаются в лечебных воздействиях, в первую очередь мануальных и инъекционных. K.Lewit (1973) рекомендует новокаинизацию межостистых связок и суставов на соответствующих уровнях как завершающую процедуру после деблокирования этих суставов. Деблокирующие манипуляции на суставах грудной клетки, равно как и миорелаксирующие воздействия на эту область — излюбленная сфера приложения усилий начинающих «мануальных терапевтов». Это определяется, кроме всего прочего, психологическим воздействием процедуры (экспрессия манипулирующего, звуковые эффекты), особенно у ипохондричных пациентов. Благо на грудном уровне блокированные суставы — весьма распространенный вид легкой патологии. Среди жалующихся на псевдоангинозные боли, по наблюдениям H.Steinrucken (1984), лишь в 1,7% не было блокады в сегментах Суц-Туц и особенно Тцму и Ty-vi- Соответствующие новокаинизации и деблокирующие мануальные воздействия приносили значительное улучшение в 55%. При пектальгиях и брахиальгиях после мамэктомии блокады чаще выявляются в верхнегрудных ПДС, и мануальная терапия на этих суставах значительно облегчает состояние пациенток. Все это определяет широкие показания к мануальным воздействиям на грудной клетке. Важно лишь не забывать опасности этих воздействий, если имеют место не функциональные лишь блоки, а деструктивные процессы, требующие иной лечебной тактики. Торакальгий часто хорошо поддаются Холодовым орошениям (Бородулин Ю.Д., 1958). При юношеском кифозе наиболее эффективны лечебная гимнастика, плавание, массаж и разгрузка позвоночника (положение на спине). При постклимактерической спонди-лопатии противопоказаны рентгенотерапия, кортикостеро-иды и иммобилизация в корсете, способствующие остеопо-розу. Требуется возмещение половых и других гормонов, необходимых в целях нормализации обмена в костных тканях. Назначают андро- и эстрогены: метилтестостерон — 0,005 и синестрол — 0,001 два раза в день по 15 дней с перерывами в 15 дней, всего в течение 3-4 месяцев. Рекомендуется и синтетический кальцитонин лосося — миокальцик по 2 мл внутримышечно 10 дней, затем по 1 мл интраназально 2 недели по 2 раза в день. Хороший эффект оказывают дру- Глава XII. Лечение
гие анаболические гормоны (неробол, ретаболил). Кроме того, требуется введение в организм гормонов щитовидной железы, витаминов С, Е, В, кокарбоксилазы (Рейнберг С.А., 1963; Герман Д.Г., 1972; Алпухова А.И., Смирнов Ю.Д., 1978; Гилязутдинов И.А., 1996). На более поздних стадиях назначаются блокады с использованием лидазы. Мы проводим их обычно 5-граммовым шприцем с иглой для подкожных инъекций. Интенсивным ощупыванием определяем ребро на расстоянии 2,5-3 см от остистого отростка и, доводя иглу до плотной ткани капсулы сустава, вводим 1 мл лидазы + 1 мл 0,5% раствора новокаина. Больным рекомендуют каль-цийсодержащую диету: грецкие орехи, творог. При синдроме Титце местное введение гидрокортизона — самое пока действенное лечебное средство, впрочем, по E.Deane (1951), для получения удовлетворительного эффекта достаточно лечения теплом и покоем. Если боли локализуются в шейно-грудной области, сочетаясь со слабостью и парестезиями в руке, следует исключить синдром верхнего выхода грудной клетки. В том случае, когда болезненна пальпация I ребра, требуется его мобилизация давлением над ключицей одновременно с интенсивным растиранием области малой грудной мышцы: возможно внезапное разблокирование I позвоночно-реберного сустава и выздоровление. При инфекционных, в том числе туберкулезных поражениях грудного отдела позвоночника хирургическая и консервативная терапии проводятся по правилам, изложенным в соответствующих руководствах. При наиболее тяжелых торакальгиях, если нет противопоказаний (кровотечения, геморрагические диатезы), применяют местное введение папаина. 1-2 мг кристаллического очищенного фермента или 1 -4 мг ликозина разводят в нескольких миллилитрах 0,5% раствора новокаина для введения в пораженные зоны. При наличии аллергического фона целесообразно начать курс (3-6 инъекций 0,5-1 мг папаина) на фоне перорального приема анальгина и димедрола (Заславский Е.С., Гутман Е.Г., 1973). Хорошим обезболивающим действием обладает раствор, предложенный Ю.Д.Смирновым (1973): пантопон — 0,004; антипирин — 0,4; новокаин — 0,08; 0,25% раствор карболовой кислоты — 8,0 (на одну блокаду). При невозможности проводить инъекционную терапию (плохой настрой больного на уколы, распространенность процесса и пр.) можно назначить те же лекарственные средства для их введения в аппликациях в смеси пополам с ди-мексидом и с добавлением ампулы АТФ. Невротичным больным назначают и транквилизаторы, при необходимости — антидепрессанты (Миненков В.А., 1971,1973). Их эффективность не приходится считать высокой при «хронических болях» (Zitman F. etal, 1990). Отмечают эффект от применения ганглиоблокирующих, нейролептических и десенсибилизирующих средств: тегретол или финлепсин — от полтаблетки до 2-3 в сутки, аминазин и пи-польфен — в виде инъекций или в таблетках. Мы пользуемся ими в редких случаях, лишь при гиперальгических формах. Назначают, во-вторых, спазмолитики (гидергин, пахи-карпин, платифилин, спазмофилии, но-шпа и др.) при наличии вазоспастических и других проявлений ирритации со стороны симпатической нервной системы (Reischauer F., 1949;SakerG., 1952; Bente D., SchmidE., 1952; Арутюнов A.M., Бротман М.К., 1960). Показано, в-третьих, применение ви- таминов группы В и С. Витамин Bi — 5% раствор по 1 мл и витамин Вп по 200-500 мкг вводят внутримышечно 1 -2 раза в день. Внутрь назначают витамин С (0,5-0,3 три раза в день), Вб (пиридоксин) — по 0,02 три раза в день, В2 (рибофлавин) — по 0,01 три-четыре раза в день, никотиновую кислоту — по 0,025 три раза в день. H.Schmit (1968) двойным слепым методом установил относительно слабую эффективность витамина Вп при несомненной действенности нейробиона — комплекса 100 мг витамина В|, 100 мг витамина Вб и 1000 мкг витамина Bi2- Всего делается 3 инъекции через день. Назначают, в-четвертых, антихолинэстеразные препараты в целях воздействия на двигательную систему у больных с парезами и при отсутствии резких болей. С первых же дней заболевания можно применять препараты, облегчающие проведение возбуждения в нервномышечных синапсах (прозерин, галантамин, нивалин), а также дибазол, стимулирующий в малых дозах мотонейроны спинного мозга. Прозерин назначается в виде подкожных инъекций (0,05% раствор по 1 мл) в сочетании с приемом дибазола (по 0,005 два раза в день за 2 часа до еды или через 2 часа после еды). Более продолжительное действие оказывает антихо-линэнтеразный препарат нибуфин (Третьяков В.П., 1971). Внутримышечно вводят по 3 мл 0,033% раствора, ежедневно, всего 9-10 инъекций. Для улучшения трофики тканей назначают, в-пятых, АТФ (Платонова Е.П., 1970; Весе-ловский В.П., 1978): 30 внутримышечных инъекций 1% раствора натриевой соли через день, по 1 мл. Курсы эти можно повторять. Рекомендуют инъекции по 2 мл, в которых содержится: 100 мкг витамина В^, 100 мг витамина Bi, 100 мг витамина Вб и 10 мг аденозин-5-монофосфорной кислоты. Всего 10-15 инъекций внутримышечно (Meissner H., 1963). Назначают также инъекции плазмола ежедневно или через день по 1 мл, всего 10-12 раз или биогенные стимуляторы: пелоидодистиллят или ФИБС также в виде подкожных инъекций по 1 мл ежедневно в течение месяца, или гумизоль — препарат из морской лечебной грязи. На курс лечения назначается 20-30 инъекций, ежедневно по 1-2 мл внутримышечно (первые два дня — по 0,5 мл для определения индивидуальной переносимости). Указанные препараты не разрешается применять при выраженном атеросклерозе, туберкулезе, заболеваниях почек и печени, заболеваниях сердца с явлениями недостаточности. При грудных синдромах с помощью инъекций, аппликаций димексида, фоно- и электрофореза различных веществ стремятся воздействовать в первую очередь на зоны позвоночных и поперечно-реберных суставов. Н.М.Маджидов и М.Д.Дусмуратов (1982) при торакальных вертеброгенных синдромах с успехом применяют электрофорез лидазы и мумие. Учитывая наличие в последнем микроэлементов, имеющих положительные и отрицательные заряды, его рекомендуют вводить из двух полюсов — на область наибольшего поражения с анода, на область наименьшего поражения с катода. Всего 15-20 сеансов. Авторы основывают свои рекомендации на противорубцовом эффекте лидазы и на стимуляции регенеративных процессов под влиянием мумие. Сообщают об эффективности и Холодовых орошений (Travell J., Simons D., 1983; Котельников В.П., 1989). Следует избегать полипрагмазии (перечисленные средства приведены лишь в порядке информации и возможности выбора), отдавая предпочтение локальным и физическим воздействиям.
Терапия корешковых поражений должна быть направлена на вертебральный очаг, паравертебральные ткани, на дис-циркуляторные явления в сдавленном корешке. Чем раньше будет устранен отек корешка, тем вернее будут устранены необратимые явления дегенерации аксонов, тем меньше остается спаечных изменений. Ранний, с первых минут покой, положение на щите — conditio sine qua поп при острой или подострой корешковой компрессии грыжей диска. Корешковая компрессия — прямое показание к тракци-онной терапии как поясничного, так и шейного отделов позвоночника. Напомним, что широко распространенное мнение о противопоказанности тракции при «сильных болях», «напряжении мышц» не основано ни на осмысленном опыте, ни на прочных патогенетических позициях. Подобно тому, как боль при вывихе не является противопоказанием к растяжению, т.е. к устранению мышечно-тонической реакции в целях вправления, так и при грыже диска с компрессией корешка требуется устранение рефлекторно-то-нической реакции позвоночных мышц. Для этого в условиях полного покоя хороши и блокады. При резких болях предпочтительнее тракция подводная или с предварительными инъекционными и другими физическими процедурами, способствующими расслаблению мышц. Применение тепловых процедур на поясничную или шейную область вне тракционного лечения нежелательно в остром периоде. Вызывая гиперемию глубоких тканей, в том числе эпидураль-ных, они нередко провоцируют усиление боли (Arseni С, Stanciu M., 1972; Богородинский Д.К. с соавт., 1975). Усиление болей в первые минуты медленно усиливаемой тракции не должно служить поводом для ее прекращения. Лишь наличие грыжевых секвестров, потерявших непосредственную связь с дефектом фиброзного кольца или сохранивших такую связь, но не меняющих своего положения при растяжении сегмента, может вести к травматизации нервных структур. В этих случаях подсобные мероприятия — эпидуральные блокады, блокады других тканей позвоночника, физиотерапевтические процедуры, прием анальгетиков и ганглиоблокирующих средств — становятся на время ведущими в лечебном процессе. По мнению H.Tilscher и М.Наппа (1990), наличие секвестра — «идеальное показание к операции». На шейном уровне травмирующей структурой при тракции может оказаться направленное кзади (к корешку) унковертебральное разрастание. Если мышцы шеи напряжены, их в течение 2-3 дней предварительно расслабляют теплыми грелками или ново-каинизацией мышц (поднимающей лопатку и передней лестничной). Попытки предпослать шейной тракции расслабление мышц с помощью лекарственных релаксантов успехом не увенчались: лечебный эффект оставался таким же, как и без релаксантов (Valtonen E. etai, 1968). Целесообразнее осторожная постизометрическая релаксация. Мы сочетаем традиционный метод с другими терапевтическими средствами, в частности с физиотерапевтическими. Результаты тракции представляются особенно четкими в случаях, в которых другие методы долго не приносили облегчения, а также у которых болевой синдром уменьшается сразу же после процедуры растяжения. У одних пациентов улучшение сохраняется в течение нескольких лет, у других — лишь в течение нескольких месяцев. Благоприятные изменения под влиянием растяжения шейного отдела позвоночника наблюдаются в первую очередь при брахиальгии корешковой и некорешковой, включая плечелопаточный периартроз, синдром плечо-кисть, а также при острых, подострых и хронических шейных болях. Больные с корешковыми поражениями при лечении без растяжения выписываются без улучшения в 14,5%, тогда как среди лечившихся растяжением отсутствие лечебного эффекта установлено лишь в 2%. Полная ремиссия среди лечившихся растяжением наступила у 29%, тогда как в контрольной группе — лишь у 7,2%. При растяжении, как уже упоминалось, мы добиваемся декомпрессии корешка за счет расслабления тонически напряженных мышц. Такого расслабления плечевого пояса можно достичь за счет систематических плавных поворотов головы и движений типа «японского поклона» или «молитвы Магомету» или приемов постизометрической релаксации. Расслабление сопровождается изменением состояния рецепторов этих мышц, их патологической импульсацией (в том числе и болевой), а также соответствующих рефлекторных сдвигов в зоне шеи, надплечья и руки. В клинике ЛОР Казанского медицинского университета мы наблюдали благоприятное воздействие ПИР на мышцы шеи, ротового дна при цервикогенных кохлеарных и гортанно-глоточных нарушениях (Соболь И.Л., 1988; Алиметов Х.А., 1994). Независимо от тракционного лечения, с первого же дня при наличии признаков отека корешка и перидуральной клетчатки, компрессии конского хвоста и каудогенной перемежающейся хромоты назначают салуретики, производные бензотиазидина, гипотиазид, фуросемид, лазикс, дегидратирующие средства (Бротман М.К., 1971; Штуль-ман Д.Р., 1972; Благодатский Д.М., Мейерович СИ., 1978; Верник А.Я., Рывкин Я.Р., 1982) и одновременно соли калия. Целесообразно применение маннитола, если учесть длительность его действия (Будашевский Б. Г., 1960), отсутствие симптома отдачи (Чеботарева Н.М., Выборов М.П., 1967) и благоприятное влияние на мозговой кровоток (Лебедев В.В. с соавт., 1979). Уменьшение болей наступает через несколько часов — разумная альтернатива наркотическим средствам. Внутривенно медленно струйно или быстро ка-пельно вводят препарат в дозе 1,0 на 1 кг веса больного. В тяжелых случаях, особенно при сопутствующей гипертонии, показано введение эуфиллина внутривенно (или в суппозиториях) или актовегина, сермиона. Широко применяют трентал, троксевазин (Авраменко А.И. с соавт., 1986). Лекарственную блокаду вегетативных ганглиев во всех их звеньях пытаются создать комплексом ганглерона — периферического холинолитика-ганглиоблокатора, влияющего на преганглионарный уровень; допегита, препятствующего выработке медиатора на уровне ганглия и участвующего в формировании боли; дигидроэрготоксина — периферического адренолитика, влияющего на постганглионар-ные механизмы, подавляя медиатор (Орехова М.Г. с соавт., 1986). Из холинолитических средств применяется спазмолитик в облатках по 0,02-0,1 с добавлением белой глины, 2 раза в день после еды или в 1% растворе по 1,0 один раз вдень. Лечение проводится 2-3 недели. При наличии венозного застойного компонента корешковой компрессии назначаются легкие слабительные, свечи с анальгетиками, эс-кузан (с учетом свертываемости крови). Из десенсибилизи-
Рис. 12.13. Принципы лечения вертеброневрологических заболеваний нервной системы. рующих противогистаминных средств назначают димедрол или супрастин, пипольфен. Дозировки для внутреннего приема — в пределах 25-75% разовых доз, применяемых в готовых формах — 1-2 раза в сутки, для инъекций — 1 мл 1% раствора димедрола или 1 мл 2% раствора супрастина. При вертеброгенных корешковых синдромах, осложненных компрессией радикуломедуллярных артерий и ишемическими спинальными расстройствами, требуются дополнительные мероприятия (Михеев В.В. с соавт., 1972; Герман Д.Г., 1972). При выраженном склерозе сосудов компенсация за счет измененных коллатералей недостаточна, что отражается на результатах лечения (Коломейцева И.П. с соавт., 1969). В этих случаях требуется применение антикоагулянтов непрямого действия как внутрь, так и с помощью электрофореза гепарина на пораженный отдел спинного мозга. Как и при «чистой» вертеброгенной форме ми-елопатии, в препаралитической стадии и особенно в пери- од развития стойких спинальных расстройств большое значение следует придавать сосудорасширяющей терапии. Спинальную и периферическую гемодинамику заметно улучшают нимотоп, эуфиллин, трентал, троксевазин, хуже — депопадутин, дибазол, папаверин. Хорошо себя зарекомендовали препараты вертизин и вертизин форте (синонимы: стугерон, цинарезин) 0,025 по две-три таблетки три раза в день, винканор (синонимы: винкалин, винкапан, винкатон) 0,02 один-два раза в день (Скоромец А.А., 1965, 1975; Порхун Н.Ф., 1976). С успехом применяют пирроксан, обладающий регулирующим влиянием на симпатоадрена-ловую систему и поэтому оказывающий не кратковременное, а стойкое нормализующее действие на сосудистую систему, включая сосуды корешков и спинного мозга (Евдокимов СИ., 1977). Еще более эффективно недавно синтезированное в Казани вазоактивное средство из группы фос-форорганических веществ — димефосфон, по 0,5 столовой Ортопедическая неврология. Этиология, патогенез, диагностика, лечение
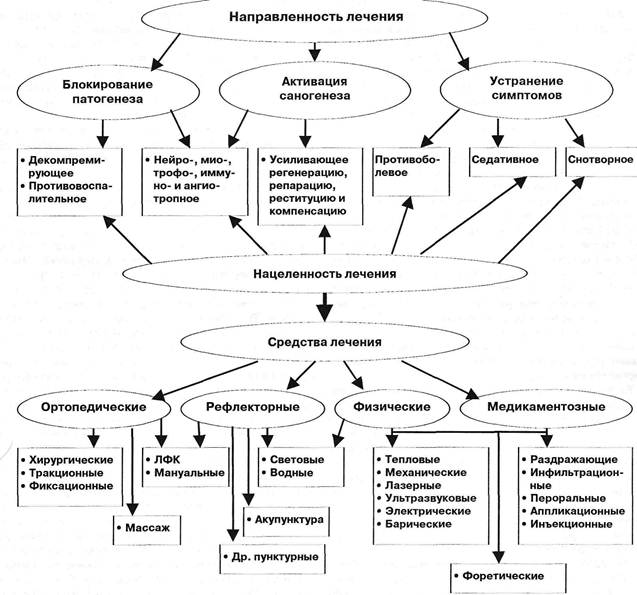
ложки три раза в день в течение двух-трех недель (Данилов В.И., Горожанин А.В., 1995). В постинсультный период назначают средства, способствующие рассасыванию некротического очага, биостимуляторы (алоэ, стекловидное тело), лидазу, витамины группы В, препараты, тонизирующие и улучшающие проводимость в нервах, антихолинэс-теразные препараты типа прозерина, секуринина, галанта-мина, дибазола. Препарат дезоксипеганин гидрохлорид рекомендуют вводить непосредственно в пораженную мышцу — по 2 мл в моторную точку (Тарасюк В.К. с соавт., 1989), в последующем — массаж, ЛФК. У больных миело-патией (включая парализующий ишиас) эффект отмечается при сочетании указанной терапии с электростимуляцией мышц паретичных конечностей. Назрела необходимость внедрения стимуляции с программным биоэлектрическим управлением. Особенно благоприятный эффект отмечали при слабости перонеальных мышц Л.С.Алексеев (1970), И.З.Самосюк и В.И.Зборовский (1973). Р.М.Шагурина (1966) предложила ритмическую электростимуляцию прямоугольными экспоненциальными импульсными токами низкой частоты. Один электрод устанавливается на двигательную точку, а второй, размером 100-200 см2, — на пояс-нично-крестцовую область. 20-25 таких процедур стимуляции нервов и мышц с обязательным воздействием импульсным током и на спинально-корешковую зону обеспечивают улучшение двигательных и трофических функций, эффект обезболивания. Когда при компрессиях корешка или корешково-спи-нальной артерии наступают спаечные процессы, лечение должно быть направлено как на эти процессы, так и на сформировавшиеся фиксированные деформации позвоночника. «Созревают» и связанные с этим постуральные и викарные миоадаптивные изменения в мышцах. Соответствующие компоненты патогенеза и должны быть объектом дополнительных лечебных коррекций. Из рассасывающих средств назначают лидазу, причем курсы инъекций сочетаются в дальнейшем, 2-3 раза в год с определенными интервалами, с курсами различных биогенных стимуляторов и тканевых препаратов: стекловидное тело или фибс, пело-идодистиллят, аутогемотерапия (Никитин К.Ф., Романов В.И., 1967; Бротман М.К., 1967, 1975; Гольдельман М.Г., 1969; Овечкин Р. В., 1969; Тыкочинская Э.Д., 1969; Крей-мер А.Я., 1973; Проходский A.M., Якимов В.П., 1973). В этой стадии тепловые процедуры оказывают многостороннее влияние не только на сегментарные, но и на более высокие этажи нервной системы. Обобщая наблюдения по действию температурных факторов, М.Р.Могендович (1969) указывал, что прохладная вода и мышечная активность — синергисты. Тепло же угнетает рефлекторную деятельность и ослабляет межсистемные связи. Вне условий курортов, в стационарах, профилакториях и поликлиниках назначаются электрофорез и фонофорез нестероидных и стероидных противовоспалительных и рассасывающих лекарственных средств, УВЧ, ультразвук и микроволновое лечение. Неоднозначно решается вопрос о применении глюко-кортикоидов, которые рекомендуются иногда при спаечных корешковых процессах (Hausmanowa-Petrusewicz J-, Herman Е., 1959; Бротман М.К., 1975). Остеохондроз — заболевание, протекающее обычно без грубых висцеральных и эндокринных расстройств. Деонто-логическая ситуация во многом сходна с той, которая существует в роддоме: поступает практически здоровая мать. Какой она выпишется? К нам поступают больные, у которых в конце концов наступает ремиссия. Какой ценой? Мы полагаем, что оправданным является применение кортикосте-роидов лишь в расчете на их местное действие, т.е. только 0,25-0,5-1,0 мл гидрокортизона или эквивалентные дозы аналогов. Та же тактика, как уже упоминалось, должна соблюдаться в отношении оперативных вмешательств (только по крайним показаниям!), рентгенотерапии (она нежелательна вообще), антипиретиков. При постламинэктомичес-ком синдроме из-за наличия эпидурита и лептоменингита, когда подозревается инфекционный компонент, иногда приходится назначать антибиотики (Массалитин Н.П., Мар-тыненкоА.А., 1969; Овечкин Р.В., 1969; Бротман М.К., 1975). При корешковых и других компрессионных синдромах врач решает вопрос о показаниях ко всем воздействиям, которые описаны выше. При некорешковых синдромах вопрос стоит о назначении медикаментозных, физиотерапевтических и др. воздействий, включая психотерапевтические. На этапе регрессирования обострения и в стадии ремиссии основные реабилитационные мероприятия, как и при некорешковых синдромах, — это режим, массаж, ЛФК. Если при корешковых и невральных поражениях возникают парезы и контрактуры мышц, следует своевременно начать и ортопедическое пособие (Коваленок Л.П., Зражев-ский СВ., 1993), иначе деформации неизбежны. На любой стадии и на любом этапе подбор методов лечения должен проводиться с учетом его направленности и нацеленности по схеме А.Я.Попелянского (рис. 12.13). Дата добавления: 2015-01-18 | Просмотры: 971 | Нарушение авторских прав |
 12.13.5.Лечение корешковых синдромов
12.13.5.Лечение корешковых синдромов Глава XII. Лечение 537
Глава XII. Лечение 537