|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ОБСЛЕДОВАНИЯ 1 страница
Вертеброгенные, компрессионные, рефлекторные и ми-оадаптивные синдромы встречаются при любых заболеваниях позвоночника, отнюдь не при одних лишь дистрофических. Изложение же ведется на основании материалов, главным образом по остеохондрозу. Это обусловлено, во-первых, практической значимостью данного заболевания. Во-вторых, «модель» остеохондроза удобна для анализа клинической картины в силу относительной четкости границ очага и его относительной устойчивости. Методики исследования определяются клинической апперцепцией. Врач пытается установить наличие и развитие а) признаков раздражения рецепторов ПДС; б) компрессионного или другого поражения нервных и сосудистых структур; в) рефлекторных и миоадаптивных миотоничес-ких реакций; г) компенсаторных саногенетических процессов. 3.1. Особенности сбора анамнеза Факторы, которые могут способствовать развитию заболевания, это, во-первых, неблагоприятные статико-дина-мические нагрузки профессионального, бытового и спортивного характера. Пагубными для дисков являются не только подъемы больших тяжестей на вытянутых руках, сложное балансирование тела, внезапные развороты при вставании с постели, резкие повороты головы и пр. Неблагоприятным фактором является и продолжительное пребывание в положении сидя в условиях наклона туловища и головы вперед или в другую сторону (например, у бухгалтеров, шоферов). Продолжительное пребывание в согнутом положении тела, равно как и частые наклоны вперед (столь же излюбленно, сколь и необоснованно рекомендуемые многими специалистами ЛФК), влекут за собой непомерные нагрузки на диски. При этом тяжесть туловища и головы удерживается главным образом стягиваемыми связками. При опросе особое внимание уделяется неблагоприятным нагрузкам, предшествовавшим обострению. По возможности следует выразить в цифровых величинах анамнестические сведения об интервале между возможной причиной (или провоцирующим моментом) и началом болезни. Если после определенного периода пребывания больного в положении сидя или стоя, или после ходьбы появляется чувство дискомфорта в пояснице, шее, в грудном отделе или острая боль, необходимо указать время, после которого наступает данное состояние. Точно так же фиксируется время (или величина пути), после которого появляются боли в пояснице, шее, груди или в конечности. Такие сведения иногда больные предоставляют сами («боли появляются после того, как пройду два квартала»). Особенно ценными становятся эти показатели из дневников истории болезни при их сопоставлении в динамике. О последней можно судить и при сопоставлении схематических рисунков — «человечков», на которых сами пациенты на разных этапах заболевания отмечают болевые зоны (болевые аутопроекцшл по J.Pfeifer, 1982). В отношении шейной и торакальной областей многие ощущения, предшествующие развернутой стадии болезни, в такой мере банальны и так отличаются от симптомов манифестной стадии заболевания, что пациенты, как правило, о них не сообщают врачу. Речь идет о постоянных болях или о прострелах — о приступах скованности и болях. Другой симптом, который может предшествовать появлению ишиальгии или брахиальгии, — это парестезии в пальцах: ощущения, которые многими больными принимаются как безобидное «отлеживание». О перенесенных в прошлом болях в пояснице или ноге больные с шейной патологией, как правило, не сообщают и, наоборот, больные с поясничной патологией забывают о перенесенной церви-ко-брахиальгии. Следствием недооценки роли патологии позвоночника является невнимание к церебральным или висцеральным симптомам остеохондроза. Здесь мы подходим к особенностям анамнеза, которые для больных с шейной и грудной локализацией особенно значимы, — к жалобам висцерального и кранио-церебрального характера. С точки зрения психологии больного легко объяснить тот факт, что, жалуясь на боли в руке, он не сообщает о шуме в ухе или кардиальгии. Основная жалоба наиболее часто связана с болью в области позвоночника и конечности1. Реже имеет место ее цервико-краниальная или висцеральная локализация — симптом, на котором фиксируют внимание как больной, так и опрашивающий врач. Этот симптом может быть правильно оценен только при достаточно продуманном опросе. Важно установить связь ишио- или брахиальги-ческого синдрома с заболеванием поясничной или шейно-позвоночной области. Поэтому следует установить начальную локализацию болей (например, поясничные или шейные прострелы в прошлом) и исходный «пункт» их: например, отдача из области шеи или лопатки в плечо и в указательный палец, в область сердца, в висок. Необходимо также выяснить условия появления и усиления болей, зависимость от нагрузок на поясничный, шейный или грудной отдел позвоночника, от чихания, кашля, натуживания. Нередко усиление болей имеет место не при движениях, а в покое, что, возможно, связано с условиями венозного кровообращения в области диска или с условиями изменившейся проприоцепции. Далее необходимо выяснить продолжительность и частоту периодов и время, когда боли стали отдавать в ягодицу, руку, ногу. Важно по возможности детально уточнить характер болевых ощущений. Глубокие мозжащие или жгучие боли говорят о некорешковом характере, об отдаче не по дерматому, а по склеротому. В этих слу- 1 МгтЬгит —- конечность. Поэтому мы далее будем пользоваться терминами: цервико-, люмбо- м пельвиомембральные боли. Ортопедическая неврология. Синдромология
чаях боли нередко усиливаются при перемене погоды, при волнении, в тряском транспорте, при сотрясении кровати, при прыжке на одной ноге и других механических воздействиях, передающихся через плотные ткани тела. Не всегда больной сообщает о судорожном или «бьющем» характере болей (по данным Шухова B.C., Шарова Н.А., 1993, лишь в единичных случаях). Это происходит тогда, когда больной обращается после первоначальных проявлений дебюта или обострения. В первые же дни от судорожных, крампиподобных, схваткообразных сжимающих болей пациенты страдают нередко. Следует уточнять их характер и локализацию, особенно если они испытываются в области икры или средней ягодичной мышцы без уплотнения ее или при стеносолии, другое дело — при истинной судороге типа крампи. Выясняя характер боли, следует учесть, что зона боли или болезненности — не только первичный источник (на который мозг проецирует болевое чувство). Это и зона вторично возникшей боли из-за возникающих вторично мышечно-тонических, нейрососудистых и нейродистрофических нарушений. Это мышечные и другие тканевые боли с нейрососудистыми или нейродистро-фическими компонентами. У больных остеохондрозом как первичные (главным образом из-за повреждения задней продольной связки), так и вторично возникающие боли и болезненность испытывают на себе контролирующее влияние со стороны различных систем. В отношении грудной клетки важно выяснить, как меняются неприятные ощущения при статико-динамических и дыхательных нагрузках (а также при задержке дыхания, кашле и пр.): в какое время суток, при каких положениях тела, в какой момент перемены этого положения и при каких движениях рук; как переносится длительное пребывание в положении сидя или стоя. Вопросы следует конкретизировать. Так, у водителя автомобиля вместо вопроса о реакции на поворот туловища лучше справляться: «У вас в машине два зеркала?» — и, повернувшись, показать пациенту нерекомендуемый поворот туловища и шеи на 180° и т.д. Важно выяснить, что облегчает неприятные ощущения, какие позы, какие воздействия (например, продолжительное давление на болезненные участки, растирания, тепло или холод). Итак, опрос касается в первую очередь статико-динамических нагрузок. С другой стороны, требуется учет воспалительных процессов, в частности, в органах грудной клетки, брюшной полости и малого таза. Переохлаждение должно быть принято во внимание как возможный дополнительный источник рефлекторных вертеброгенных синдромов остеохондроза и возможных аллергических компонентов заболевания. Следует учитывать и противоположную возможность — висцеральные синдромы, возникающие в результате поражения позвоночника или корешков (Писма-рев М.М., 1933; Fernstrom U., 1960; Попелянский Я.Ю., 1960, 1961; Петров Б.Г., 1962, 1969; Бротман М.К., 1963; Александров П.Д., 1966; Заславский Е.С., Петров Б.Г., 1969; Lewit К., 1972; Ильин В.П., 1987). При сканировании Рубцовых участков кожи у оперированных на внутренних органах в этих зонах отсутствуют или снижены ответы звуковых резонаторов высокой частоты (Ли А.Г., 1993). В момент исследования этих полей у испытуемых появились ощущения пустоты или холода в устанавливаемых границах тела. Что касается информации о перенесенных заболеваниях органов грудной клетки, то, хотя больной обычно сам сообщает о диагнозе обследовавшего его терапевта, следует детально выяснить, не было ли в прошлом недиагностирован-ного сердечно-легочного заболевания (продолжительный кашель и пр.). В связи с возможным участием диафрагмы и брюшной стенки в патологическом процессе представляют интерес и заболевания желчного пузыря, и другие заболевания и травмы не только грудной клетки, но и брюшной стенки и полости. По возможности фиксируются предшествующие и предположительные провоцирующие факторы. В развитии заболеваний могут играть роль патологические импульсы не только интероцептивные, но и из рубцов и других очагов кожи (Попелянский Я.Ю., 1962; Рапопорт Г. М., 1971; Митрофанов A.M., 1971; АвербухЭ.М., 1971). В целях оценки последовательно развертывающихся этапов вертеброгенного заболевания следует активно выявлять факторы, провоцирующие появления парестезии и стреляющих болей в зоне одного дерматома: определенные наклоны туловища или головы, чихание, кашель — факты, которые больные сами обычно не сообщают. То же зачастую относится и к жалобам вегетативно-сосудистого характера: о наличии зябкости больной ноги или руки, об измененном потоотделении. Не всегда больные связывают с основным заболеванием и сфинктерные нарушения. Часто лишь активный опрос выявляет этот важный признак поражения конского хвоста, спинного мозга у больных поясничным остеохондрозом. О нередких небольших задержках мочеиспускания при пудендонейропа-тиях больные сами не сообщают почти никогда. Так же редко больные сообщают о судорожных стягиваниях икроножных мышц или болях в области этой мышцы, возникающих без судорог. В таких случаях детальный опрос позволяет установить их сосудистый и дискогенный характер. Сосудистые боли в икре появляются, как известно, при ходьбе и прекращаются в покое. По мере сбора анамнеза врач получает представление о психической сфере опрашиваемого, о его отношении к болезни. Но тот же опрос должен установить возможные психогенные факторы провокации заболевания, его обострений или ухудшений в период обострения. При изложении анамнестических данных больной (особенно в условиях поликлинического приема) зачастую опускает сведения о перенесенных в прошлом травмах, в частности о падении на поясницу, затылок, т.к. он не склонен связывать эти сведения с ишио- или брахиальгией, карди-альгией или кефальгией. Еще в большей степени это относится к заболеваниям внутренних органов: холециститу, плевриту и пр. В тех случаях, когда больные сообщают о сочетании симптомов брахиальгии, кардиальгии, а также о нарушениях церебральных, у врача может возникнуть ошибочная мысль об ипохондрической настроенности. В повседневной практике встречаются больные с выраженными проявлениями грыжи диска (зачастую и оперированные по этому поводу), у которых в прошлом возникали конфликты с невропатологами, терапевтами или другими специалистами, диагностировавшими истерию, ипохондрию, а то и подозревавших аггравацию. Это особенно важно для грудной клетки. Следует уточнить особенности болей, о которых пациент сообщает общо, Глава III. Методики вертеброневрологического обследования
без учета характера (в таких случаях можно назвать ряд определений, из которых больной выберет адекватные: острые, режущие, колющие, тупые, жгучие, распирающие, сжимающие), их интенсивность. Больной часто за болями упускает не менее важные ощущения, например, чувство усталости, дискомфорта и пр. Т.к. торакальные вертеброневрологичес-кие заболевания еще больше, чем заболевания шейные или поясничные, подвержены психогенным воздействиям, этот раздел анамнеза требует особого внимания и деликатности: вопросы не должны создавать ощущения, что очередной врач остановится на банальной позиции «нервной почвы». Это, как правило, вызывает уныние и неверие пациента. Опрос включает получение материалов о течении заболевания. Выясняется, во-первых, темп развития дебюта — стремительный, если он развертывается до первого пика в течение двух дней, или плавный, если пик его наступает позже. Устанавливается, во-вторых, характер дальнейшего течения: хронически-стационарное, прогредиентное, рег-редиентное, ремиттирующее. Обязательно фиксируется частота обострений, их длительность, равно как и полнота, длительность ремиссии, степень компенсации, трудоспособность, включая продолжительность периода пользования больничным листом. Собранный таким образом анамнез зачастую позволяет построить апперцепцию в отношении синдрома и этиологии самого процесса в ПДС. Так, по данным А.Я.Попелян-ского (1989), для компрессионного поражения (грыжа диска, гипертрофия желтой связки, ущемление капсулы сустава) характерно появление болей при первой же попытке движения и прекращение их в покое. При дисфиксацион-ном механизме (гипермобильная «немощная спина») испы-тываются тупые боли в неудобной позе или после длительной двигательной активности — трудно начать действие. При дисгемическом механизме (венозный стаз, отек) тупые боли и сенестопатии появляются в покое и уменьшаются после разминки, как и при воспалительном поражении ПДС. Однако и в последнем случае сенестопатии редки, температурные раздражители (холод) хуже переносятся осенью и зимой, и их влияние сказывается не столько непосредственно, сколько на второй-третий день, преобладают жалобы на скованность, обычно утреннюю. Для дисгемиче-ского процесса в ПДС не характерны летние ремиссии. 3.2. Объективное обследование Обследование вертеброневрологического больного включает в себя известные приемы, применяемые ортопедами и неврологами. И все же, как уже упоминалось, они частично дополняются и существенно изменены в связи с задачами новой дисциплины (см. гл. 1). M.A.Nelson (1990) и H.Biederman подчеркивают: стандартные ортопедические приемы визуального и ортопедического обследования были бы явно не в состоянии вскрыть клиническую сущность описанного ими цервико-люмбальгического синдрома. Также и приемы классического неврологического обследования, выявляющие преимущественно объективные признаки выпадения, в течение почти полутора столетий оказывались недостаточными для вскрытия сущности дефек-торных вертеброгенных синдромов. Обследование начинается с общего осмотра, оценки состояния кожи и внутренних органов. Выявление дизрафи- ческих черт и других особенностей конституции особенно важно в тех случаях, когда подозревается костная аномалия в переходных зонах позвоночника. Затем приступают к «поэтапному» обследованию, которое мы будем излагать в порядке частоты синдромов: поясничная область, шейная область, грудная область. 3.2.1. Поза в покое и при движениях Оценку позы больного в положении сидя производят еще до специального осмотра, во время сбора анамнеза: прижимается ли пациент всей спиной к стулу («проглотив аршин»; некоторые сохраняют гиперэкстензионную позу и в положении сидя) или, наоборот, испытывая потребность в кифози-ровании, садится на переднюю часть сидения, прижимаясь к спинке стула лишь грудным отделом торса. Если сидит на боковом краю стула, опираясь на руку и отводя в сторону противоположную ногу (т.е. опираясь на две ноги и одну руку), такая поза определяется как «симптом треноги». Затем производят обследование в положении больного стоя. При этом визуально оценивают и состояние ягодичной области (атрофии мышц, уровень ягодичной складки). Важнейшим моментом обследования в положении больного стоя является оценка конфигурации позвоночника. Нередко, особенно у субъекта с выраженным подкожно-жировым слоем, визуально не выявляется гиперэкстензия, может скрадываться и значительный сколиоз. При его наличии образуется кожная складка талии соответственно вогнутой стороне верхней части поясничного сколиоза. Следует учитывать, что этот, верхнепоясничный, сколиоз бывает часто компенсаторным. Он возникает над нижнепоясничным сколиозом (на уровне пораженного диска) с вершиной, направленной в противоположную сторону (рис. 3.1).
Рис. 3.1. Иллюстрация возможной ошибочной оценки основного направления сколиоза. Наклон вправо на «актуальном» уровне поражения — в области пресакрального диска. Бросается же в глаза наклон всего туловища влево. Только тщательная пальпация и спонди-лография в подобных случаях установят отклонение остистого отростка V поясничного позвонка не влево, а вправо, после чего наклон влево уже адекватно будет оценен как компенсаторный. Ортопедическая неврология. Синдромология
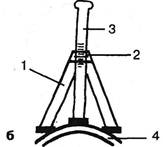
Рис. 3.2. Определение осанки с помощью пружинных весов и отвеса. K.Lewit (1973) рекомендует при первоначальной оценке осанки поставить больного на двух пружинных весах. Точно между обеими пятками обследуемого должен располагаться отвес на длинной нити. Таким образом удается определить асимметричное положение ног, ягодичной щели, лопаток, различных отделов позвоночника (рис. 3.2). Автор у 80% лиц с блокированными межпозвонковыми суставами выявлял асимметрию нагрузок в 5 кг и более1 (у 70% из них после мануальной терапии эта разница исчезла). Правильное (горизонтальное) положение линии, соединяющей обе верхние задние ости подвздошных костей, можно определить с помощью ватерпаса, расположенного на гнущемся стержне, концы которого прикладываются к указанным остям. Задние ости подвздошных костей прощупываются подушечками согнутых I и II пальцев обеих рук. Асимметричное положение задних верхних остей по горизонтали может говорить о «тазовом выжимании», т.е. об асимметричном смещении крестца по отношению к подвздошным костям (Cramer А., 1965). Когда при этом в положении обследуемого стоя опущенная книзу задняя верхняя ость подвздошной кости в момент наклона туловища вперед окажется, наоборот, краниальнее симметричной точки, говорят о феномене опережения или «выкатывания». Положительный тест свидетельствует о наличии «тазового выжимания» и в случае исходно симметричных задних остей. Т.к. это смещение обусловлено натяжением эластичных связок сустава, оно сохраняется не дольше 20 с, в течение которых и следует его зафиксировать визуально или пальпаторно. Изменение конфигурации при наклонах туловища вперед и в стороны также определяется вначале визуально. Следует учесть, что наклон вперед осуществляется не только за счет сгибания в тазобедренном суставе, но и за счет ки-фозирования в поясничном отделе: необходимо выяснить, происходит ли при этом смена лордоза кифозом или же лордоз не преодолевается. О наличии негрубого сколиоза можно судить по несимметричным расстояниям между фланком (талией) и руками, опущенными вдоль туловища. Чтобы оценить боковой наклон туловища, мысленно опускают перпендикуляр из вершины остистого отростка Т]. Если он отклоняется в сторону от ягодичной щели, то по углу этого отклонения судят о степени наклона туловища. Отклонение может быть замаскировано компенсирующими кривыми. Компенсация сколиоза или боковых искривлений будет полной, если центр Т| лежит на отвесной линии, проходящей через середину крестца, независимо от искривлений позвоночника в этом промежутке. Сколиоз определяется по направлению выпуклости кривизны. Так, при левостороннем сколиозе выпуклая часть кривизны направлена влево. При ротационном вывихе в одном ПДС пальпацией определяется поворот одного остистого отростка (Horn Я., 1985). В зоне поражения можно нередко определить локальное уплощение кифоза, а при наклонах корпуса — блокированные сегменты. Наиболее простой числовой методикой определения выраженности лордоза и кифоза, а также подвижности позвоночника в сагиттальной плоскости является курвиметрия по Ф.Ф.Огиенко (1966). Для этой цели автор предложил простой прибор — курвиметр, который в нашей клинике широко применяется и для определения степени выраженности поясничного лордоза (рис. 3.3). Этот прибор представляет собой соединенные под острым углом две опорные ножки. Свободные концы отстоят друг от друга на 20 см (среднее расстояние от XII грудного позвонка до I крестцового). Между опорными ножками (1) в направляющей обойме (2) как биссектриса проходит с трением линейка (3) с миллиметровыми делениями. К концу прикреплена гибкая планка (4). Курвиметр ставится вдоль позвоночника так, чтобы конец одной ножки оказался на уровне I крестцового позвонка, а конец другой — ориентировочно на уровне остистого отростка XII грудного. При этом конец масштабной линейки сдвигается в сторону прогиба позвоночника. Так определяется в миллиметрах степень выраженности лордоза. Сдвиг линейки по отношению к нулевой линии в миллиметрах в противоположном направлении зафиксирует имеющийся кифоз. Если предложить больному максимально наклониться вперед в положении на ногах или, как предлагает Ф.Ф.Огиенко, в положении сидя, можно определить степень подвижности поясничного отдела вперед. Степень подвижности в положении назад определяется тем же прибором. В норме лордоз, по данным нашей клиники, достигает в среднем 18 мм, кифоз при максимальном наклоне вперед в положении стоя — 13 мм, лордоз при максимальном прогибе назад — 30 мм. Определение подвижности позвоночника можно производить и по методике И.С.Седина (1954). Для измерения объема движений сгибания и разгибания верхний конец сантиметровой ленты фиксируется на уровне остистого отростка СУц. Измеряется «исходная осанка» — расстояние от позвонка Суп до крестца. При наклоне вперед это расстояние между двумя указанными точками увеличивается, при наклоне назад — уменьшается. Прием Шобера: рассто- У детей учитывается разница уже в 3 кг. Глава III. Методики вертеброневрологического обследования
Рис. 3.3. Измерение кривизны поясничного отдела позвоночника. Курвиметрия: а — нулевое положение прибора; б — сдвиг стержня (линейки), который потребуется при измерении выраженности кифоза; в — измерение лордоза в положении покоя; г — измерение пределов максимального поясничного кифозирования; д — измерение пределов максимального лордозирования. яние между остистыми отростками Ly и точкой на 10 см выше при наклоне туловища увеличивается в норме не менее чем на 4-6 см. Широко применяемые приемы определения подвижности позвоночника по Л.С.Минору (1898) — оценка расстояния от пальцев опущенных рук до пола при наклоне вперед или пальцев, скользящих вдоль туловища (Петелин СМ., 1961), не дают представления о подвижности нижнепоясничного отдела. При данной пробе наклон возможен за счет тазобедренных суставов и позвоночных сегментов выше пораженного уровня. То же касается и объема наклона туловища в стороны: прежде он оценивался нами (1966) уровнем, которого достигают пальцы рук, прижатых к бедрам при боковых наклонах туловища. Однако объем наклонов может оказаться максимальным в силу компенсаторной гипермобильности здоровых верхнепоясничного и грудного отделов при полном функциональном блоке (неподвижности) больного нижнепоясничного позвоночного сегмента. Чтобы получить представление о сколиозе в клинически значимом нижнепоясничном отделе, мы кладем подушечку большого пальца на гребень крестца, а подушечку указательного пальца с силой прижимаем к остистому отростку V или IV поясничного позвонка. При этом можно получить представление не только о наклоне нижнепоясничного позвонка в какую-либо сторону. Предложив больному активно наклониться влево и вправо и плотно прижав указательный палец к остистому отростку, можно определить объем наклона в одну и другую стороны. Особое внимание, естественно, следует уделить нижнепоясничному отделу. Здесь компенсаторный наклон в одну сторону, как упоминалось выше (см. рис. 3.1), может ошибочно оцениваться как основной наклон. Обнаружив незначительное отклонение остистого отростка V или IV позвонка в сторону от вертикали (являющейся продолжением вверх линии ягодичной щели или гребня крестца), не следует торопиться с оценкой этого отклонения. Такой сдвиг остистого отростка возможен и без наклона тела позвонка, а лишь из-за легкой его ротации. Поэтому окончательное представление о конфигурации нижнепоясничного отдела может быть получено лишь после сопоставления результатов осмотра и пальпации с картиной спондилографической. Если сколиотический наклон (обычно компенсаторный) выражен слабо, о его наличии можно судить по конфигурации фланка (талии) — боковой поверхности живота. Поверхность эта менее вогнута на стороне выпуклой части сколиоза. Степень укорочения «паравертебральных» мышц определяется так. Больной сидит на краю кушетки и активно сгибает туловище. При этом в норме расстояние между головой и коленями составляет больше 10 см (Janda V., 1979). (Следует учесть, что при наклонах туловища часть мышц выключена и движения осуществляются за счет упругих сил связок и мышц — Clemesen, 1951). Для оценки состояния напряжения (ригидности, контрактуры) многораздельной мышцы какой-либо стороны A.Schmitt и G.Kienie (1966) предложили пробу: наклон вперед и в противоположную сторону. Измеряется расстояние от пола до пальцев опущенной руки при данном наклоне. Для измерения боковых движений позвоночника используется большой транспортир со стрелой в 55 см. Основание его помещают на ягодице, конец стрелы фиксируют на остистом отростке VI шейного позвонка. Центр транспортира должен лежать на остистом отростке I крестцового позвонка. Боковые движения отсчитываются по транспортиру в градусах. И.С.Седин (1954) приводит нормальные исходные данные объема движений в поясничном отделе. При наклоне вперед расстояние между измеряемыми точками увеличивается на 5-7 см, при наклоне назад оно уменьшается на 5-6 см. При боковых движениях угол наклона Ортопедическая неврология. Синдромология
Рис. 3.4. а — определение объема движения верхнешейного отдела во фронтальной плоскости; б — пальпация поперечных отростков атланта. равняется 25-30°. Движение сагиттального направления (вперед-назад) в объеме свыше 4 см и во фронтальном — свыше 20° считается нормальным. И.З.Марченко (1972) предложил прибор, сочетающий в себе курвиметр и угломер, — «курвиметругломер». Е.З.Неймарк и А.С.Стегний (1987) рекомендуют все измерения кривизны в поясничном отделе позвоночника проводить с помощью бытового угломера УБ-Хи4. Для определения подвижности крестцово-подвздошного сочленения K.Lewit (1973) предлагает следующий прием. Пальцами одной руки врач давит на переднюю верхнюю ость подвздошной кости больного, лежащего на животе. Пальцами другой руки он пальпирует верхнюю часть крестца (у верхней задней ости), оказывая давление в вентрокра-ниальном направлении. В норме при этом ощущается лишь очень легкая подвижность, а при блокировании подвижность не определяется вовсе. Подобный сдвиг в крестцово-подвздошном сочленении можно вызвать и гиперабдукци-онным приемом (Downing С, 1935). В положении лежа на спине пациент сгибает одну ногу, прикасаясь тылом ее стопы к колену другой против сопротивления внутренних ротаторов и аддукторов бедра. Эта первая фаза ведет к относительному «удлинению» ноги, выявленному тут же в положении лежа. На стороне «удлиненной» ноги задняя ость подвздошной кости стоит выше, чем на противоположной стороне. Чтобы «укоротить» ноги, выполняется вторая фаза данного приема: сгибают ногу в тазобедренном и коленном суставах на 90°, затем отводят голень кнаружи, чтобы совершить абдукцию и внутреннюю ротацию бедра. Обычно, как мы убедились, обследуемые при пробе Даунинга субъективно определяют как «укорочение», так и «удлинение» конечности за счет смещения в крестцово-подвздошном сочленении. Дата добавления: 2015-01-18 | Просмотры: 1063 | Нарушение авторских прав |