|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Кохлеовестибулярные нарушенияЭти проявления — одни из важнейших при синдроме Барре-Лье. Среди больных шейным остеохондрозом кохле-арные расстройства встречаются в 14%, вестибулярные — в 18% (Попелянский Я.Ю., 1966). Субъективные компоненты кохлеовестибулярных функций — это паракаузии, отальгии, проприо- и экстеро-цептивные головокружения. Их ведущим механизмом является дистония в зоне кровоснабжения внутренней слуховой (лабиринтной) артерии — первой ветви основной артерии, образуемой от слияния обеих позвоночных артерий. Отсюда провокация не только кохлеарных, но и вестибулярных нарушений при изменении положения шеи. Длительное положение на неудобной подушке, повороты и наклоны головы — все это способствует травматизации симпатического сплетения позвоночных артерий, вызывает или усугубляет симптоматику у больного шейным остеохондрозом. Это не перемена положения тела, т.е. не первичное раздражение рецепторов вестибулярного нерва вследствие удара эндолимфы, а изменение положения шеи и «удар» патологических шейных структур по сплетению позвоночных артерий. Сосуды внутреннего уха находятся не в полости черепа, а в самом черепе, но они, как и мозговые, являются конечными. Разница, однако, в том, что импульсная активность вазомоторов по отношению к нервным клеткам мозга опосредуется лишь химически, через медиаторы, а по отношению к нервным элементам внутреннего уха — и механически, через эндолимфу. Ее гидродинамика при этом меняется как за счет вазомоторики, вследствие изменения порозности капилляров, так и непосредственно из-за того же изменения положения головы и, как показали А.В.Иванов и А.Б.Шахирова (1991), вследствие ортостатических воздействий. Кроме того, и это важнейшее различие: изменение кровообращения в мозге адресуется клеткам мозга, а во внутреннем ухе — очень чувствительным волосковым эпителиальным клеткам, реагирующим в микроинтервалах времени (хотя не исключается и гуморальное воздействие — МьИегА., 1956). Раздражение позвоночного нерва вызывает снижение амплитуды микрофонных потенциалов улитки (Миньковский А.Х., 1949; Seymonur J., Tappin J., 1953; Зеленко Я., 1961; Соболь И.Я., 1988). Все это объясняет как грубость, брутальность кохлеовестибулярных цервикогенных расстройств, так и темп их возникновения, если они пароксизмальны. Для клинициста четкое разграничение сосудистого и эндолимфатическо-го (гидродинамического) генеза приступа — насущная задача. Первый — сосудистый вариант предполагается при внезапном развитии головокружения без кохлеарных расстройств. Он продолжается несколько дней и регрессирует под влиянием сосудорегулирующей терапии. Второй вариант — гидропс лабиринта предполагается при периодических кохлеовестибулярных приступах с тошнотой, рвотой, регрессирующих под влиянием дегидратирующих веществ (LermoyezM., 1929; Склют М.И., 1990). Эти критерии, естественно, не абсолютные. Паракаузии, больше на стороне других проявлений остеохондроза в ухе или голове, складываются из ощущений шума разнообразного характера, то изнуряюще постоянного, то приступообразно усиливающегося при изменениях положения головы. Больные жалуются на жужжание, шуршание, писк, свист, пульсацию и пр. Слух снижается Ортопедическая неврология. Синдромология
негрубо. Некоторые авторы, как, например, В.К.Пинчук (1957), вовсе отрицали это нарушение, другие, наоборот, подчеркивали его постоянство при данном синдроме (Wildhagen К, 1951; Moritz W., 1953; Егорова О.В., 1953; Kaeser H., 1955; Siroky А., 1968). Мы отмечали стойкие, хотя и негрубые нарушения слуха при синдроме позвоночной артерии весьма часто (Попелянский Я.Ю., 1961, 1966; Григорьев Т.Н., 1969). В последующем было установлено, что шейный остеохондроз в пожилом возрасте усугубляет, делает более глубокими изменения центральных отделов слухового анализатора (Соболь И.Л., 1988). Шум широкополосный, с преходящими высокими призвуками, с его локализацией то в ухе, то в ухе и голове. Доминируют легкие асимметричные нарушения слуха по смешанному типу с четким преобладанием лабильных внутриулитковых дефектов звукопроведения. Графики тональных аудиограмм имеют неровный характер, тяготеющий к горизонтали. Костно-воздушные интервалы часто не сквозные и преобладают в зоне низких и средних частот, колеблясь в пределах 10-25 дБ на разные частоты. В зоне 1000, 2000, 4000 Гц графики костной и воздушной проводимости часто сближаются или пересекаются. У большинства лиц этой группы выявляются признаки ангиопатии сосудов сетчатки. Сопоставление этих данных с результатами аудиологи-ческих исследований дает основание предполагать зависимость звукопроводящих дефектов от гидропса внутреннего уха, вызванного нарушениями магистрального кровотока и вегетативной иннервации позвоночной артерии. Это подтверждается изменениями пороговых аудиограмм при нагрузках на область шейного отдела позвоночника и позвоночные артерии. Реже наблюдаются нарушения слуха по кохлеарному типу. Аудиограммы указывают на наличие повреждений рецепторных образований улитки, легкое понижение восприятия низких и средних частот, вплоть до 2000 Гц, и далее пологое или крутое снижение кривой восприятия более высоких звуков. Нарушения слуха в большинстве симметричные. Кривые воздушной и костной проводимости совпадают или разобщены на отдельные частоты на 5-10 дБ. Это указывает на полную сохранность звукопроводящих механизмов среднего и внутреннего уха и избирательное повреждение нервно-рецепторных образований улитки. У ряда больных прослеживается динамика, позволяющая говорить о переходе транзиторных нарушений васкуляризации внутреннего уха в кохлеарную ней-ропатию. Субъективные вестибулярные нарушения в среднем в 50% сочетаются со слуховыми, а в 10% — со зрительными нарушениями. Перманентные субъективные вестибулярные расстройства — это непереносимость соответствующих раздражений: восприятие движущихся предметов, сохранение неустойчивости при ходьбе по одной линии и пр. Пароксизмальные же субъективные проявления — это головокружения, преимущественно системные, с расстройствами статики, тошнотой, редко — рвотой, иногда с болью в глубине уха, побледнением лица на одноименной стороне, уплыванием предметов в определенную сторону. В среднем у 1/3 больных приступы протекают с триадой Меньера: вращательное головокружение, шум в ухе и снижение слуха. Оценивая вестибулярные нарушения цервикорефлек-торного генеза, следует учитывать их источники. Это афферентные импульсы, проводимые не только по симпатическим волокнам позвоночной артерии, но и импульсы из про-приоцепторов, в особенности из суставных и мышечных тканей шеи. Отоневрологическое обследование более чем в половине наблюдений выявляет угнетение вестибулярной возбудимости, вплоть до выпадения калорического нистагма, часто с преобладанием одностороннего поражения. У части больных выявляется диссоциация экспериментального нистагма и тонической реакции отклонения рук, у части — диссоциация калорического и вращательного нистагма. Тонические нарушения проявляются и расстройствами равновесия (Барбас ИМ., 1971). Нистагм положения наблюдается более чем в половине наблюдений, чаще при наклонах и поворотах в более пораженную сторону. При одновременном предъявлении вестибулярного и оптокинетического раздражения возникает вестибуло-оп-токинетический нистагм. При синдроме позвоночной артерии этот нистагм становится асимметричным за счет усиления реакции в непораженную сторону и уменьшения ее в пораженную (Лихачев С.А., Лесничий Г.С., 1991). С вестибуло-окулярным рефлексом взаимодействует рефлекс, замыкающийся вне вестибулярных аппаратов, — тоническое движение глазных яблок в ответ на раздражение суставно-мышечных рецепторов шеи. Зонами импульсации являются все суставно-мышечные ткани шеи. D.Canybell и С.Parsons (1944) подчеркивали особое значение рецепторов косых мышц головы. Рефлекс можно вызвать и в поликлинических условиях путем вибрационного воздействия на мягкие ткани шеи (Склют М.И., 1990). Имеется два типа этого варианта позиционного нистагма: ранний, возникающий в момент изменения положения головы по отношению к туловищу, и поздний, возникающий вследствие продолжительного изменения этого положения, возможно, с участием и гипоксического компонента. Этот проприоцептив-ный нистагм выявляют при синдроме позвоночной артерии то весьма часто (LewitK., 1969; Simon H. etai, 1975; Hulse M., 1983; Baloh P., Honrabin V., 1990; Лихачев С.А., Склют М.И., 1991), то более редко (Bohmer A., 1992). Медленный компонент калорического нистагма во время вертеброгенных кох-леовестибулярных приступов обнаруживает фазность и автоматизацию патологического процесса в самой вестибулярной системе. Наиболее глубокие нарушения выявляются на 3-10-й день от начала приступа; больные начинают плохо реагировать на внешние лечебные раздражители (Ба-бияк В.И., Филимонов В.М., 1983). Напомним, что медленный, т.е. тонический компонент нистагма — основная, рефлекторная часть экспериментального нистагма (как и реакция рук). У некоторых больных с синдромом позвоночной артерии отмечается дисгармоническая реакция рук в сторону быстрой компоненты нистагма или отсутствие реакции рук при сохранном нистагме и наоборот. Это говорит о заинтересованности стволовых аппаратов или в зоне вестибуло-окуло-моторного пути в заднем продольном пучке или в зоне вес-тибулоспинального пути. Однако это, по нашим наблюдениям, происходит лишь в случаях преморбидной стволовой недостаточности. Декомпенсация этой стволовой дефектности возможна при любом неспецифическом воздействии, / Глава V. Синдромы шейного остеохондроза
особенно на шейную зону (Щербак А.И., 1916; BarreJ., 1926; Циммерман ГС, 1952; Powers S. et al, 1961; Sanstrom J., 1962; Зеленко Я., 1963; Калиновская И.Я., Юсевич Ю.С., 1967; Spector Мц 1967; Солдатов И.Б., Соболь И.Л., 1988 и др.). К тому же следует учесть, что вестибулярные аппараты ствола — зона, особо чувствительная к гипоксии (Клосов-ский Б.Н., Космарская Е.Н., 1961). Установлено также, что вестибулярные сдвиги при синдроме позвоночной артерии усугубляются в условиях ортостатической гипотонии (Иванов А.И., Шахирев О.П., 1991). У постели вертеброневроло-гического больного врачу приходится решать вопрос о связи кохлеовестибулярных нарушений а) с вазомоторными нарушениями в области ствола мозга и пирамиды височной кости, б) с асимметрией цервикогенной импульсации в направлении вестибулярных аппаратов. Дискуссия о «шеезависимых головокружениях» и других нарушениях равновесия не завершена (Scherer H., 1985; Wolff H.D., 1983-1988; Hulse M., 1983-1988; Seifert К., 1988 и др.). По опыту же неврологии и отиатрии, вопрос о роли вазомоторики ствола или кохлеовестибулярных аппаратов в формировании соответствующих расстройств в конкретных случаях решается с помощью клинического анализа. Так, если «шеезависимые» расстройства захватывают и кохлеарные, и вестибулярные функции, следует думать о гемодинамических нарушениях в кохлеовестибу-лярном нерве или, как уже упоминалось, об эндолимфо-динамических нарушениях. Если же эти расстройства ограничиваются одними вестибулярными функциями, они вероятнее связаны с нарушениями кровообращения в углу ромбовидной ямки ствола мозга. В этом случае следует искать нарушения и со стороны близлежащих ядер IX-X, VII и других черепных нервов. Если же они связаны с асимметричной импульсацией из шейных тканей, следует проводить клинический анализ в направлении экспериментальных цервико-вестибулярных рефлексов и с учетом пре-морбидного состояния вестибулярных и церебральных аппаратов, данных рентгенографии шейного отдела позвоночника и пр. Зрительные нарушения Они были включены J.Barre (1926) как облигатный признак заднешейного симпатического синдрома. Это естественно, т.к. хорошо известны изменения функции зрительных нервов в связи с ирритацией симпатических сплетений сонной артерии и ее связей в виллизиевом круге. В области этого круга система внутренней сонной артерии соединяется с системой позвоночной артерии через заднюю соединительную ветвь. При синдроме позвоночной артерии неоднократно описывались нарушения зрения, мерцающие скотомы, туман перед глазами, боли в глазу, светобоязнь, слезотечение, ощущение песка в глазах, изменения давления в артериях сетчатки. А.М.Гринштейн (1957), Г.Н.Григорьев (1969), а также Д.И.Антонов (1970) указывали на встречающиеся иногда приступы выпадения всего поля зрения или части его в одном глазу, сочетающиеся со спазмом артерии сетчатки при поражении шейных симпатических структур. Иногда отмечают покраснение конъюнктивы. О зависимости зрительных нарушений от патологии позвоночника говорит изменение состояния глазного дна в момент растяжения шейного отдела позвоночника. По нашей просьбе сотрудники кафедры глазных болезней Новокузнецкого института усовершенствования врачей провели офтальмологическое исследование больных во время растяжения по Бертши или при разгибании шеи. При этом у некоторых исследуемых отмечались также изменения на глазном дне, выражавшиеся расширением крупных вен, сужением артериальных стволиков; были и случаи расширения ретинальных артерий при неизменном калибре вен. Описывались изменения ретинобрахиального индекса. По данным И.Б.Каплан и А.Т.Гудневой (1980), ретинальное давление у 77% больных достигало цифр 35/55 — 105/70. У одной наблюдавшейся нами больной потемнение в глазах наступило после растяжения по Бертши. Наблюдения справедливо трактовались И.Н.Абрамовой (1961, 1963) какдис-тония сосудов сетчатки. Мы не касаемся просочившихся в научную литературу сообщений о якобы выраженных поражениях глаза, включая даже миопию и глаукому. Вне юмора находятся все же исследования о влиянии шейных симпатических аппаратов на гладкую мускулатуру глаза, на внутриглазное давление. Так, G.Catcheva et al. (1986), анализируя результаты солидного исследования, замечают, что те же колебания внутриглазного давления, которые бывают у больных шейным остеохондрозом, наблюдаются и при его отсутствии. И.Б.Каплан и А.ТГуднева (1980) сообщают, что у 32% больных внутриглазное давление составляло 27-33 мм, но под влиянием лечения обычно снижалось до нормы. Генез всех этих нарушений различен и согласуется с данными о других, уже упоминавшихся вазомоторных нарушениях в зоне головы: вазомоторные риниты, синуситы, фаринголарингиты. В публикациях, в которых гипертрофируется цервикальный фактор зрительных нарушений, почти неизменно подчеркивается их субъективная малозна-чимость: больные о них сообщают не всегда и их приходится часто выявлять путем активного опроса. Согласно данным Н.И.Абрамовой (1963), ни в одном из ее наблюдений стойкого падения зрения не обнаружено. Сужение поля зрения, которое иногда выявляется, двустороннее и почти всегда с обратным развитием. Ангиопатия сосудов сетчатки, цистоидная дистрофия, встречающаяся у трети больных со зрительными расстройствами, указывают на приобретенную патологию сосудов глазного дна или дефектность внутренних оболочек глаза и декомпенсацию в условиях сосудистой дистонии. Гортанно-глоточные симптомы J.Terracol (1927, 1929), описав эти нарушения у больных с дистрофическими поражениями шейного отдела позвоночника, неудачно назвал их глоточной мигренью. Больные испытывают в горле ощущение покалывания, ползания мурашек, першения, ощущение инородного тела в комбинации с глоссодинией — болью в горле. Отмечаются кашель, нарушения глотания — дисфагия, а также извращения вкуса. Может снизиться глоточный рефлекс. Больные также жалуются на поперхивание или на сухой кашель, особенно в периоды усиления болей в шее (Тыкочшская Э.Д., 1935). В 1938 г. W.Reid отметил дисфагию у больной с шейным ребром, глотание стало нормальным после операции удаления ребра. По данным H.Julse (1991), дисфагия цервикального генеза возможна при блокаде сустава С|.ц. Возможна мы-шечно-тоническая реакция верхнешейной мускулатуры — гиомандибулярной, а также мышц, иннервируемых из сег- Ортопедическая неврология. Синдромология
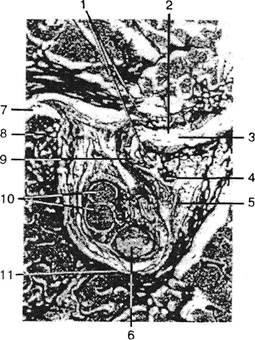
Рис. 5.18. Схема некоторых связей шейных симпатических узлов: 1 — верхний шейный узел; 2 — верхний сердечный нерв; 3 — средний шейный узел и спускающиеся вниз ветви, образующие подключичную петлю Вьесена; 4 — средний сердечный нерв; 5 — нижний сердечный нерв; 6 — нижний шейный (звездчатый) узел и поднимающийся вверх позвоночный нерв; 7 — позвоночная артерия; 8 — серая соединительная ветвь; X — блуждающий нерв; XII — подъязычный нерв. ментов С2-С3: sternohyoideus, omohyoideus, sternothyreoideus, cricothyreoideus, thyreopharyngeus, constrictor pharyngis posterior. J.Euziere (1952) объективно устанавливал гипоестезию глотки, снижение глоточного рефлекса, атрофию и сухость слизистой, бледность миндалин. Среди больных с «цервико-брахиальными болями» R.Weissenbach и P.Pizon (1952, 1956) отмечали глоточные симптомы в 1,6%, тогда как D.Bente et al. (1953) — в 37%. Morrison (1955) подчеркнул, что этотсин-дром часто дает повод для необоснованного подозрения на рак. Патогенез синдрома остается неясным. Допускают, что играют роль анастомозы между шейными и IX-X нервами. 'Ветви СГС2 спинальных нервов анастомозируют с подъязычным нервом на уровне его дуги. Нисходящая ветвь подъязычного нерва, спускаясь по передне-наружной поверхности сонной артерии, иннервирует мелкие мышцы ниже подъязычной кости. На различном уровне общей сонной артерии эта ветвь и соединяется с ветвями шейного сплетения (от Q-Сг нервов) — подъязычная петля. Нисходящую ветвь подъязычного нерва называют иногда п. cervi-calis descendens superior (а подъязычную петлю — п. cervica/is descendens inferior) — рис. 5.18. Мы наблюдали больного с гипермобильностью верхнешейного отдела позвоночника, у которого время от времени появлялись парестезии в зоне С2 на волосистой части головы. Они появлялись закономерно одновременно с ощущением першения в горле, которые больной (врач) связывал с обострением хронического тонзиллита. В границах парестезии четко определялась гиперпатия на фоне легкой гипо-альгезии. Существуют также связи шейных нервов с гортанью и глоткой через симпатическую нервную систему (Morrison L., 1955; Чайковский М.Н., 1967). А.Д.Динабург и А.Е.Рубашева (1960) отмечали в отдельных случаях афонию, которую они относят за счет связей звездчатого узла с возвратным нервом. Н.Sprung (1956) связывал дисфонию с поражением диафрагмального нерва, Z.Kunc (1958) подчеркивает близость путей третьей ветви тройничного нерва к волокнам болевой чувствительности IX и X нервов, спускающихся в спинной мозг, и не исключает связь болей в горле со спинальными нарушениями верхнешейного уровня. Здесь уместно напомнить о возможном сдавлении языкогло-точного нерва как при тромбозе позвоночной артерии (Pope F., 1899), так и при ее аневризме (Brichaye J. eta!., 1956). Т.к. у некоторых больных с дисфагией обнаруживались передние разрастания тел позвонков, допускается возможность давления этих экзостозов на пищевод (Гриневич Д.А., 1941; Borax J., 1947; Рудерман A.M., 1957; Попелянский Я.Ю., 1963). Согласно результатам рентгенокимографических исследований, Л.Е.Кевеш (1966) считает, что дело скорее не в механическом препятствии, а в замедленном или неполном расслаблении перстневидноглоточного сфинктера, являющегося единственным антагонистом (постоянно напряженным) в аппарате глотания. Нераскрытие пищевого входа (ахалазия) хирургически устраняется перерезкой этой мышцы (Kaplan С, 1951; Абакумов И.М. и Лаврова СВ., 1991). Мышца иннервируется IX, X черепными нервами и верхнешейным сплетением. Л.Е.Кевеш (1966) полагал, что эти изменения, равно как и волнистость заднего контура глотки, связаны с рефлекторными сегментарными сокращениями пищевода. Дисфония, боли и болезненность перенапряженных мышц, расслабленность голосовой складки на стороне преимущественных проявлений шейного остеохондроза наблюдались у больных с гипертонусом верхней группы мышц щитовидного хряща. При преимущественном гипертонусе нижней группы мышц отмечается, наоборот, натянутость голосовой складки (Алиметов Х.А., 1994)1. С цервикогенной гортанно-глоточной дисфункцией пытаются связать некоторые случаи истерического комка в горле (Morrison L., 1955). Следует признать, что во многих из описываемых наблюдений убедительных доказательств патогенетической связи глоточных и гортанных нарушений с шейным остеохондрозом нет. Мы не отмечали усиления или ослабления их при 1 Натяжение голосовой связки меняется в зависимости от степени наклона щитовидного хряща, который поднимается щитоподъязычной и щитоглоточной и опускается грудино-щитовидной и щитоперстневидной мышцами. Дискоординация этих мышц, иннервируемых из верхнешейных сегментов (анастомозы к нисходящей ветви подъязычного нерва), проявляется изменениями и дисестезиями в этой области. Глава V. Синдромы шейного остеохондроза
растяжении по Бертши, не было убедительных примеров параллелизма в течении этих расстройств по отношению к другим симптомам шейного остеохондроза. Поэтому мы полагаем, что высокий процент (37%) «функциональных нарушений глотания», приведенный D.Bente et al. (1953) и другими авторами, относится к разряду увлечений и требует дальнейшего контроля. Интересно, что W.Bartschi-Rochaix (1949), скрупулезнее других авторов изучавший черепно-мозговые нарушения при шейном остеохондрозе, ни у одного из 33 больных не обнаружил нарушений со стороны глотки или гортани. Он полагал, что интактность этой области связана со спецификой синдрома позвоночной артерии травматического генеза. Мы (1963), как и К.М.Берновский и Я.М.Сипу-хин (1966), отметили эти нарушения в среднем в 3% и убедились, что и среди больных шейным остеохондрозом нетравматического генеза гортанно-глоточные синдромы — нехарактерное проявление, если у больного нет наклонности к сенестопатическим переживаниям. Так, у одной больной, наряду с другими проявлениями вегетативной дисфункции, наблюдались неприятные ощущения «утягивания» корня языка в глубину, ей стало неудобно глотать («что-то мешает»). Подобные явления порой сочетались с тревожностью, ипо-хондричностью, истерической настроенностью. Изменения в психической сфере Грубые изменения психики сами по себе не могут быть обусловлены шейным остеохондрозом. Синдрому Барре-Лье в иных публикациях приписывают и эпилептические, и гипоталамические, и диссомнические расстройства. «Обосновываются» подобные суждения фактом наличия заболевания у лиц, у которых «рентгенографически подтвержден остеохондроз» или реография выявила колебания кровенаполнения мозга и пр. Эти малопрофессиональные утверждения не столь невинны и требуют коррекции, т.к. они проникают и в солидные руководства, дезинформируют широкие круги врачей, уводят в ложное направление лечебный процесс. Так, Т.Пилософ (1965) в руководстве по ревматологии включила в круг данного синдрома такие симптомы, как миоз и гетерохромию (синдром Фукса). При минимальном реализме избежать подобных ошибок нетрудно. Туманной представляется проблема психопатологического сопровождения синдрома позвоночной артерии. Также и у наших больных встречались различные нарушения со стороны психики. Они наблюдаются в выраженной форме лишь у части больных шейным остеохондрозом. Импульсы из тканей шеи, возможно, и могут вызвать нарушения нейродинамики мозга при наличии каких-то дополнительных факторов, изменяющих его состояние, например, в условиях сна, в связи с климаксом, интоксикацией, инфекциями, травмой и пр. Таким образом, при оценке психических нарушений в связи с синдромом позвоночной артерии не следует ожидать чего-либо специфического для данного вертеброневро-логического синдрома. Своеобразие, сравнительно с психическими нарушениями при остеохондрозе других уровней, заключается, во-первых, в топической связи сенестопати-ческих переживаний с верхними квадрантами тела. Во-вторых же, на переработке этих ощущений сказываются изменения кровообращения в лимбикоретикулярных структурах в связи с патологическими воздействиями на позвоночные артерии. Впрочем, преморбидный органический «церебральный фон», равно как и характерологические черты, от- ражаются на психопатологической картине больного остеохондрозом любой локализации. Как справедливо отмечает Н.А.Чибрикова (1973), началом является астеническое состояние, формирующееся у предрасположенных к нему больных под влиянием головных болей и других проявлений шейного остеохондроза. При этом мнестико-интеллектуальные нарушения не грубы. В последующем преобладают эмоциональные нарушения и недостаточность внимания (Labhardt F., 1980). Проведенное по нашему предложению экспериментально-психологическое исследование показало, что нарушения памяти, связанные с синдромом позвоночной артерии, имеют место у 75% больных с диагнозом шейного остеохондроза. Иногда эти нарушения возникали еще за 1-1,5 года до начала других его проявлений, у большинства же — через 2-3 года. Выявлялась лабильность запоминания (у 37 из 52 больных — при исследовании вербальной памяти и у 28 — при исследовании цифровой памяти), персеверации в начале и в конце исследования, выпадение одного-трех слов или цифр (Миненков В.А., 1971). Если формируются сенестопатические переживания в области головы, руки или туловища, они характеризуются чувственной яркостью. Вначале они приурочены больше к периодам засыпания или пробуждения. Далее, по мере идеаторной переработки ощущений, они становятся более постоянными и уже «сте-ничными». Больной активно жалуется, читает специальную литературу, ищет все новых специалистов, чему способствует и современная назойливость иных дельцов от мануальной терапии и иглотерапии, не говоря уже о знахарях и о рвущихся в медицинскую практику экстрасенсах. Сене-стопатии приобретают черты ипохондрической фиксации, которая в условиях упомянутого преморбида может развиваться в сторону ипохондрических сверхценных идей (ипохондрического бреда). Нет однотипной психопатологической картины шейного остеохондроза. Это в первую очередь картины астенические, тревожно-ипохондрические, реже — истерические, а иногда и психотические. В 1961 г. мы среди 300 больных шейным остеохондрозом отметили тревожно-ипохондрический синдром у семерых. Возникновению «ошибки» с развитием неврастенического симптомокомплекса, возможно, способствует сложная и противоречивая проприоцептивная импульсация из тканей в области шеи (см. главу о патогенезе), боли в руке и шее, нарушающие сон. В таких случаях психопатологическая симптоматика нередко ошибочно связывается с артериосклерозом или климаксом. Так, например, больная 3., перенесшая в прошлом травму правого глаза и мягких тканей, поступила в клинику с диагнозом «полирадикулит, церебральный артериосклероз». Обследование позволило установить диагноз: «остеохондроз Сциу и Qv-v, плечелопа-точный периартроз, астенический синдром». С появлением болей в руке и шее больная стала крайне раздражительной, плаксивой. Она не переносила громких звуков, не могла смотреть кинофильмы. Плакала по любому поводу. Внимание было неустойчивым. Грубых мнестико-интеллектуаль-ных нарушений не было. Проводилось «местное» лечение без применения седативных средств: новокаинизация передней лестничной мышцы, массаж и ЛФК. Исподволь улучшалась функция руки, почти исчезли боли. При осмотре через десять месяцев больная как бы «переродилась». Она была спокойной, уравновешенной, хорошо сосредоточива- 10— 886 Ортопедическая неврология. Синдромология
лась. Наладился сон. Спокойно смотрела фильмы, слушала радиопередачи, хорошо справлялась с работой медсестры. В данном случае сосуды мозга и эндокринно-гуморальные факторы оказались ни при чем, а астенический синдром определялся болевыми и другими импульсами, ограничением работоспособности из-за тугоподвижности руки, нарушения ритма работы и сна. Наряду с астеническим симптомокомплексом мы наблюдали у больных шейным остеохондрозом и истерические нарушения. Причем психогенное состояние формировалось на фоне органических нарушений, связанных с шейным остеохондрозом. Приводим наблюдение, иллюстрирующее подобного рода отношения истерического и органического при шейном остеохондрозе. Больная Б., 51 год. Остеохондроз Cvi-vii (++++). хроническое смещение зуба аксиса вверх. Шейные прострелы. Синдром позвоночной артерии. С появлением его симптомов, а также брахиалыии слева на той же стороне возникает истерический гемипарез и гемигипоестезия. 16-ти лет вышла замуж. С 25-летнего возраста работает машинисткой на пишущей машинке. По характеру эмоционально ранимая. Не очень общительная, добрая. Менструации прекратились в 46 лет. В четырехлетнем возрасте перенесла какое-то острое заболевание с повышением температуры, после чего оставалось косоглазие. Оперирована на левом глазу в возрасте 24 лет. Этим глазом плохо видит. 16-ти лет в течение семи недель лечилась по поводу болей в суставах ног. 20-ти лет перенесла сыпной тиф, после чего в течение двух недель не могла встать на ноги. С двадцатишестилетнего возраста страдала приступами ноющих болей в правой лобной области, сопровождавшимися тошнотой и рвотой, непереносимостью запахов, звуков, света. Они продолжались по три-четыре дня, часто завершаясь, особенно в ненастную погоду, кровотечением из правой половины носа, вслед за чем прекращались головные боли, «становилось ясно в голове». В последние годы приступы сопровождаются появлением красных пятен на коже. На правой щеке одно пятно типа гематомы держалось три месяца. В возрасте 45 лет было обнаружено повышение АД, стали путаться менструации, начались приливы к голове, которые не прекращаются до сих пор и сопровождаются потом, гиперемией лица. С 28 лет страдала приступами левосторонней люмбои-шиальгии. В последние 6 лет к концу рабочего дня испытывала боли и ощущение онемения под лопатками, а в последние три года — постоянные боли в нижнешейной области и одновременно ощущение онемения («шея как не моя»). Из левой руки стали падать предметы, стала испытывать боли в последних двух пальцах левой руки. На этом фоне получила травму (трещина) лучевой кости слева. Боли в шее усиливались при наклоне головы вперед и в стороны, а при наклоне назад наступало облегчение. Стала слышать прерывистый тонкий звон в ушах, больше в правом. С появлением болей в шее стала отмечать, что временами трудно открывать глаза после сна. В таких случаях раскрывала их с помощью рук. В последний год боли в голове стали чаще — до трех раз в месяц, распространяясь уже с затылка на всю правую половину головы. Вслед за этим возникала резкая пульсация в виске с отдачей в супраорбитальную точку («дергает, как нарыв»), и начиналось подергивание века. При этом прежняя тошнота, непереносимость звуков, света, запахов. Во время приступов появлялось покачи- вание предметов перед глазами, особенно при повороте головы, а также при закрывании и открывании глаз. С этого же времени — в течение последнего года заметила, что хуже ощущает бумагу пальцами левой руки. За полгода до поступления в больницу усилились боли в шее с отдачей в заушные области, в виски, больше в правый, покалывание в первых трех пальцах обеих рук, появилась непостоянная охриплость голоса. В последние годы часто возникали приступы болей в области сердца, иногда с затуманиванием сознания. Стала слабодушной. Несколько снизилась память. Настроение стало особенно угнетенным после того, как узнала, что у нее подозревают опухоль левой теменной области. Объективно. Климактерический горбик. Рентгеноскопически умеренная гипертрофия левого желудочка, вяловатая пульсация; аорта развернута, расширена. Сердечные тоны слегка приглушены. АД колеблется в пределах 120/70 — 160/100. Умеренная гипертоническая ангиопа-тия сетчатки. Острота зрения справа — 0,1, слева — све-тоощущение. Левое глазное яблоко не конвергирует. Справа резко болезненна супраорбитальная точка и точка выхода третьей ветви тройничного нерва, а также темпоральная точка Бирбраира. При постукивании по лбу слева боль отдает в правую супраорбитальную область. Болевая и температурная гипоестезия на лице слева без захвата губ. Там же снижена тактильная и двумерно-пространственная чувствительность. При этом, однако, сохранена полностью чувствительность слева на языке и слизистой рта. Корнеальный рефлекс слева слегка снижен. Несколько ограничено отведение нижней челюсти вправо, при этом испытывает боль в щеке справа под скуловой дугой. Очень незначительная, но четкая слабость мышц, иннервируемых верхней и нижней ветвями левого лицевого нерва. Хорошо слышит стук часов с двух сторон. При взгляде вправо несколько нистагмоидных толчков. Послевращательный нистагм и реакция отклонения рук нормальные. Негрубый ладонно-подбородочный и хоботковый рефлексы. Щека слева чуть холоднее, чем справа. При растяжении по Бертши и при наклоне головы на правое плечо шум в правом ухе усиливается. Поворот головы вправо — не более 45°, влево — почти невозможен. Сгибает и разгибает голову медленно, но в полном объеме, наклоны же — не больше 15-18°. При наклоне головы на правое плечо — боль в точке правого малого затылочного нерва и правого надплечья, при наклоне влево — боль в точках обоих малых затылочных нервов. Предпочитает движения разгибания, хотя при ходьбе голова вместе с шеей слегка наклонена вперед, держит ее скованно. При вызывании феномена межпозвонкового отверстия с двух сторон ощущает боль только в нижнешейных позвонках. Резкая болезненность остистого отростка пятого шейного позвонка, болезненны остистые отростки и остальных шейных и верхнегрудных позвонков. Симметричная болезненность затылочных, эрбовских и надэр-бовских точек. Болезненны точки позвоночных артерий, причем прекращение давления на левую вызывает боль в правой супраорбитальной области. Болезненны клювовидные отростки, больше справа. Сосудисто-нервный пучок на плече болезнен только справа. Мышцы у места прикрепления их к наружному надмыщелку плеча болезненны с двух сторон. При пробе Барре левая рука чуть опускается. В ногах при пробе Мингаццини парез не выявляется. Слабость в левых конечностях без грубого изменения тонуса и без атрофии, за исключением легкой гипо-трофичности мышц левой ягодицы: в прошлом левосто- Глава V. Синдромы шейного остеохондроза
ронний «ишиас». Сила по динамометру справа — 11 кг, слева — 6 кг. Рефлексы на левой руке, возможно, чуть снижены. Коленные — повышены, левый ахиллов — несколько снижен. Брюшные — не вызываются. Слева — симптом Оппенгейма и «намек» на симптом Бабинского. На левой половине тела грубая болевая, температурная, тактильная и двумерно-пространственная гипоестезия. При сдвигании складки кожи вправо близко к средней линии дает правильные ответы. Непостоянной интенсивности грубое расстройство глубокой чувствительности во всех отделах левых конечностей. На этом фоне сохранная чувствительность в зоне точки Лапинского и вверх по бедру. Болезненны все прощупываемые ткани тела. Пальце-носовую и пяточно-коленные пробы выполняет без промахивания, временами слева хуже, чем справа. При пробе на диадохокинез левая рука отстает. В позе Ромберга устойчива. Ходит несколько скованно, но не покачивается. Дермографизм ярко-розовый, разлитой, симметричный. Давление спинномозговой жидкости — 160 мм НгО, белок — 0,33%, клеток — 2. Настроение подавленное. Часто вспоминает о страхах в связи с предположением местного врача об опухоли головного мозга. Со слезами говорит о тяжелой жизни: первый муж ушел от нее, второй был алкоголиком, погиб. Домашняя обстановка (ссоры со снохой) очень тяжелая. Много плачет. Год назад были слуховые обманы: слышала голос матери, шла открывать ей. Однажды ее имя называла якобы соседка по палате. С трудом опираясь на руки, поднимается с постели, не может наклониться. Но по строгому приказанию после пассивного сгибания туловища наклоняется хорошо. Сообщает о нескольких приступах, оценивавшихся как стенокардия. Представляет детали сноподоб-ного состояния сознания: помнит отдельные замечания окружающих. Часто вызывает машину скорой помощи. Со слезами на глазах спрашивает, поправится ли. Во время внушений наяву (о предстоящем улучшении чувствительности) продолжает жаловаться на различного характера боли. Однако все эти жалобы высказывает без назойливости. Сама без вызова врача к нему не обращается. В поведении и речи больной больше депрессии, страха, сознания несчастья, чем драматизма. При проверке чувствительности на левой половине тела, особенно эпи-критической, выражает на лице страдание, как бы отчаяние по поводу невозможности ответить на вопрос, а изредка появляется улыбка удивления и недоумения. На спондилограммах картина остеохондроза Cvi-vn с задними разрастаниями тел позвонков и унковертеб-ральным артрозом. Высокий зуб аксиса, поднимающийся над линией Мак-Грегора на 0,6 см. Проводившееся лекарственное лечение эффекта не давало. Самочувствие стало улучшаться после психотерапевтической беседы, когда больной было заявлено, что у нее опухоли нет, когда было обещано, что зона нормальной чувствительности будет распространяться все шире. Было начато и лечение кальциевым воротником по Щербаку и растяжением по Бертши. Стала лучше спать, уменьшились боли в шее, исчезли головные боли. Появилась зона нормальной чувствительности в области грудных желез. При осмотре через 2 месяца эта зона расширилась до паха. Работает, дома ситуация прежняя. В этом примере у женщины, перенесшей в детстве и молодости какие-то относительно негрубые церебральные заболевания (второй раз в связи с сыпным тифом), в 26-летнем возрасте начинаются приступы правосторонней геми- крании. Приступы эти стали реже с наступлением климакса. Но к этому времени больная — машинистка с двадцатилетним стажем начинает испытывать к концу рабочего дня боли и ощущение онемения между лопатками. Через два-три года те же неприятные ощущения возникают в области шеи. Одновременно возобновляются боли в правой половине головы, но теперь они уже начинаются с затылка и распространяются вперед по типу «снимания шлема». Кроме того, они стали сопровождаться шумом в правом ухе. Другими словами, правосторонний сосудистый синдром типа мигрени трансформируется в другой сосудистый синдром, связанный уже с патологией правой позвоночной артерии. Появились у нее и левосторонние симптомы: шум в левом ухе, красные пятна, боли и ощущение онемения в руке. Эти нарушения развиваются на фоне периодически повышающегося кровяного давления. В крайне неблагоприятной семейной обстановке развивается левосторонний истерический гемипарез с гемигипоестезией и грубыми нарушениями глубокой чувствительности. В личности больной нет грубых истерических черт. Наоборот, она сдержанна, даже несколько замкнута, и неврологические истерические симптомы явились как бы единственной формой болезненного реагирования на ситуацию. Неправильная оценка левосторонних симптомов (гемипарез, гемигипоестезия и пр.) как проявления опухоли правой теменной доли вызвала ятрогенно ухудшение психического состояния, усиление фиксации истерических симптомов. Привязанность их к стороне вновь появившихся корешковых и сосудистых симптомов лишний раз подчеркивает лишь готовность больной реагировать как бы через соматику. Связь этих явно истерических симптомов с левосторонними проявлениями выступает явственно, а об их отношении к патологии шейного отдела позвоночника свидетельствуют их изменения под влиянием растяжения шейного отдела, наклонов головы. О патологии шейного отдела позвоночника говорят также характерные болевые точки и недостаточная подвижность шеи. Однако, в отличие от того, что наблюдается обычно при шейном остеохондрозе, у нашей больной ограничен объем не только наклонов головы, но и поворотов ее. Этому соответствуют и рентгенологические данные: наряду с явлениями остеохондроза имеется патология и в области зуба аксиса. Заинтересованность симпатического сплетения, окутывающего позвоночную артерию, выражается характерным распространением боли по правой, а затем и по левой половине головы, шумом в ухе. О том же говорит ряд вегетативных симптомов, включая и пятна на лице и руке. Сюда, возможно, относится и преходящая охриплость голоса. Патология в области руки по своей интенсивности значительно уступает расстройствам в зоне позвоночного нерва, она ограничивается нерезкой брахиальгией. Между тем на рентгенограммах выявлены значительные явления унковертебрального артроза с заметным сужением межпозвонковых отверстий. Компрессия и травматизация корешков в этих отверстиях имеет, казалось бы, достаточно оснований, если учесть труд больной — монотонные, отрывистые движения руками при печатании на пишущей машинке в течение 25 лет. Значительного поражения корешков не произошло, по-видимому, по двум причинам. Во-первых, при печатании основные движения в системе рычагов конечности происходят не в надплечье, где могли бы травмироваться корешки, а в дис-тальных отделах руки. Во-вторых, выраженный болевой Ортопедическая неврология. Синдромология
синдром в области головы подготовил компенсаторную позу шеи, привел как бы к иммобилизации ее. Вынужденное положение шеи является яркой чертой в клинической картине у данной больной. Эта защитная поза и явилась наиболее благоприятной, щадящей для корешков. На примере описанной больной возможно проследить характерное явление — различную выраженность брахиальгического и краниального сосудистого синдрома у больных с поражением шейного отдела позвоночника: при грубом синдроме позвоночной артерии брахиальгия нерезкая. При первоначальном знакомстве с больной представляла некоторые затруднения оценка явлений левостороннего гемипареза и ге-мигипоестезии с нарушением глубокой чувствительности. До установления их истерической природы могла возникнуть мысль о заднеканатиковом сосудистом синдроме. Но такой синдром характеризуется более четкими локальными неврологическими знаками со стороны руки на пораженной стороне. Поражается только глубокая чувствительность. Привязанность истерических симптомов к области, пораженной вследствие остеохондроза, мы отмечали и у других больных. Так, например, больная 3. жаловалась на постоянные боли в правой половине шеи с отдачей в правую половину головы, в правое плечо и правую половину грудной клетки. Находясь в отделении, она после душевных переживаний вдруг стала испытывать ощущение онемения в правой половине лица, в зубах справа, во всей правой половине тела. Стала с тревогой высказывать опасения, что вот-вот перекосит лицо. Усилились боли в правой руке, движения в ней стали почти невозможны. После внушения движения руки восстановились в полных объеме и силе, ощущения онемения прошли. Все описанные нейрососудисТые синдромы — рефлекторные, реализующиеся в различных тканях и органах тела. Рефлекторный компонент присутствует и при компрессионных сосудистых синдромах, не только при спинальном. Стеноскапулия Вертеброгенные мембральные локальные сосудистые синдромы изучены еще недостаточно. Наиболее четко выделяется синдром ишемии лопаточной области. Вертебро-генный синдром средней лестничной мышцы сопровождается компрессией сосудов, кровоснабжающих лопаточную область. Ее ишемия (в зоне васкуляризации передней зубчатой мышцы) проявляется болями, подобными таковым, как при ишемии мышц сердечной, трехглавой голени, в частности m.soleus. Поэтому целесообразно назвать синдром этот по аналогии со стенокардией, стеносолией — стеноскапу-лией. Патогенез синдрома с его компрессионным и рефлекторным компонентами представлен в главе 5.1.1.5. Остановимся на его клинических проявлениях (Попелянский Я.Ю., 2000). Стеноскапулия встречается в среднем возрасте, чаще (в 77%) у женщин. В типичных случаях (синдром Персо-нейдж-Тернера) — остро возникающая, сжимающая, нередко с жгучим оттенком боль, усиливающаяся приступообразно, беспокоит больного от 5 часов до 5 суток. Она усиливается под влиянием метеофакторов и душевных волнений, глубоким вдохом, резким отведением руки в сторону-впе-ред. Больной предпочитает вертикальное положение. Трудно лежать на больном боку, запрокинуть руку за голову, под- нять ее вверх. Локализация боли — в лопатке и в грудной клетке, в 90% — слева. В статусе отмечается наклон головы в больную сторону, ограничение ее наклона и поворота в противоположную. Позже формируется «крыловидная лопатка». При пробах с напряжением передней зубчатой мышцы отставание лопатки все усугубляется. Болезненна передняя верхняя точка лопатки, а также передней зубчатой мышцы в ее дистальных отделах и в подмышечной области. 5.2. Компрессионные синдромы 5.2.1. Нервные стволы шейной области в зонах вертеброгенной компрессии На шейном уровне сдавление корешка грыжей диска встречается реже, чем на поясничном. Продвижению грыжевой массы в сторону межпозвонкового отверстия препятствуют мощные связки унковертебральных суставов (Krogdahl Т., Torgersen О., 1940). По данным З.Л.Бродской (1973), как уже упоминалось, прорыв грыжи через унковер-тебральную зону выявляется лишь у 1% больных с различными синдромами шейного остеохондроза. Те же унковер-тебральные сочленения, которые препятствуют выпадению и выпячиванию диска, сами при возникновении артроза нередко становятся источниками переднебоковой корешковой компрессии. Костные разрастания, возникающие в связи с унковертебральным артрозом, приводят к сужению межпозвонкового отверстия в его передних отделах. Сужение же отверстия в задних отделах возможно за счет разрастаний в области межпозвонковых суставов (спондилоарт-роз) или подвывиха. Уплощение диска приводит к сближению смежных позвонков, что способствует уменьшению и вертикального диаметра межпозвонкового отверстия. Утолщение желтой связки, переходящей в капсулу сустава, также приводит к сужению межпозвонкового отверстия. Так складываются условия для сдавления корешка, его обо-лочечных и сосудистых структур в суженном межпозвонковом отверстии. Возникающие явления венозного застоя, отека и рубцевания представляют собой компоненты и последовательные стадии процесса. Доказанные корешковые поражения на шейном уровне встречаются по данным J.Keditzsch et al. (1985) — в 7%, по нашим данным (1965) — в 34%. Отношение шейных корешков к позвоночнику может быть прослежено на рис. 5.19. Что касается интрадурально-го отрезка, то он чаще страдает при воспалительном поражении корешков, которое обычно проявляется не как радикулит, а как менингорадикулит. Корешковые манжетки твердой мозговой оболочки, прикрепленные к стенкам межпозвонковых отверстий, не обладают достаточной степенью подвижности. Спинномозговой узел, как и корешковый нерв Нажота, находится в верхне-задней части межпозвонкового отверстия, ближе к корню вышележащего позвонка. Межпозвонковое отверстие спереди граничит с унковертебральным сочленением. В отверстии Cvii-T[ находится спинальный ганглий С8, в отверстии Cvi-vm — ганглий Q и т.д. Ограниченная подвижность шейных корешков усугубляется их направлением: они, как уже упоминалось, идут без резкого наклона, не отвесно, как на других уровнях, а почти под прямым углом к спинному мозгу. При крайней степени накло- Глава V. Синдромы шейного остеохондроза
на головы вперед короткие корешки и их манжетки подвергаются растяжению и трению. Отсюда понятно возникновение в патологических условиях периневральных и периду-ральных реактивных разрастаний, а также фиброзных спаек. Дистальная часть межпозвонкового узла расположена по существу уже вне отверстия, т.к. здесь оно лишь сзади ограничено костью (суставным отростком). Передней стенки канала — крючковидного отростка в этой части уже нет, а кпереди от ганглия проходит позвоночная артерия. У дис-тального края межпозвонкового узла начинается канатик, который заканчивается приблизительно на линии наружных поверхностей суставных отростков. Кпереди от канатика костной стенки отверстия уже нет. Таковы особенности шейных межпозвонковых отверстий в связи с их косым расположением и своеобразием поперечного отростка. Начинающиеся от канатика задние ветви направляются кзади, передние же идут вперед и лате-рально, располагаясь над желобками поперечных отростков. На поясничном уровне канатик значительно длиннее.
Ортопедическая неврология. Синдромология
При оценке клинических проявлений компрессии корешковых структур следует иметь в виду не только диск и костные разрастания. Выше приводились иллюстрации туннельных механизмов для задних ветвей Сг корешка. Его передние ветви также могут быть сдавлены соединительнотканными и другими структурами, в частности прилежащими измененными сосудами (рис. 5.20). Количество шейных корешков (восемь) больше, чем количество шейных позвонков (семь). Первая пара шейных корешков выходит между основанием черепа и I шейным позвонком, вторая — между I и II позвонками, третья — между II и III позвонками и т.д. Таким образом, каждый шейный нерв выходит над соответствующим позвонком. Так, например, корешок Сб расположен над позвонком CV[ и топографически соответствует диску Cv-vi, корешок С7 — диску Cvi-vii, корешок Cg — диску Суц-Ti. Согласно R.Bradford и F.Spurling (1945), первый шейный нерв отдает лишь передние ветви (задних нет). Поэтому задних шейных ветвей имеется не восемь, а семь. Согласно же Е.П.Кононовой (1957) и В.П.Воробьеву (1948), первый шейный нерв, располагаясь над атлантом в борозде позвоночной артерии, отдает и заднюю ветвь, притом весьма толстую (подзаты-лочный нерв), которая является исключительно двигательной. Она заканчивается в задних прямых мышцах головы и косых мышцах (в большой и малой). Второй межпозвонковый ганглий располагается во втором межпозвонковом отверстии. Как показали проведенные в нашей клинике ги-стотопографические исследования (Зайцева Р.Л., 1966), верхняя часть ганглия граничит спереди с нижней частью боковой массы атланта и суставной капсулой межпозвонкового сустава Q-n, сзади и латерально — с корнем задней дуги атланта, а медиально — с эпидуральной клетчаткой. Нижняя часть ганглия граничит спереди с задней атланто-ак-сиальной мембраной и нижней косой мышцей головы. Ветви второго шейного нерва выходят не через уготованное отверстие, как на других уровнях, а прободают заднюю атлан-то-аксиальную мембрану. Эта мембрана является аналогом желтой связки на данном уровне. Ее патологическое утолщение может привести к компрессии второго шейного нерва. Передняя ветвь последнего на уровне атланто-аксиаль-ного сустава пересекает позвоночную артерию и проходит в непосредственной близости от суставной капсулы. Это положение нерва может быть причиной его травматизации при различных патологических движениях в суставе. Участок пересечения нерва с артерией на гистотопографических срезах выглядит шире, чем соседние участки нерва. В месте пересечения нерва с артерией нервные пучки расширяются, а волокна расходятся, располагаясь в один ряд. Передняя ветвь второго шейного нерва располагается в непосредственной близости как к самому атланто-аксиальному суставу, так и к мышцам. Латеральнее второго шейного нерва располагается нижняя косая мышца головы, отделенная от него лишь тонкой стенкой венозных сосудов. Мышца, в свою очередь, связана, с одной стороны, соединительнотканными перемычками с эпиневрием, а с другой стороны, с фасциальными влагалищами прилежащих мышц. Сокращения этих мышц могут влиять на состояние нерва. Большой затылочный нерв образуется из задней ветви второго шейного нерва. В половине случаев он выходит в подкожную клетчатку вместе с затылочной артерией (Ка- верина В.В., 1955). Малый затылочный нерв отходит от шейного сплетения из его второй петли и появляется под кожей у внутреннего края грудино-ключично-сосковой мышцы на уровне ее верхней, а иногда и средней трети. Малый затылочный нерв формируется из двух-трех, а иногда и из четырех шейных корешков (Аронов М.С., 1961). Шейное сплетение образуется из петлеобразных соединений передних ветвей С1-С4, иногда, частично, и С5. Кроме малого затылочного нерва, шейное сплетение отдает еще следующие кожные ветви: большой ушной нерв (С3), надключичные нервы (С(). Из двигательных нервов самый большой — диафраг-мальный (С4 и, частично, С3-С4). Г.В.Барбарук (1957) иногда отмечал начало диафрагмального нерва и от корешка Сг. Остальные двигательные ветви шейного сплетения иннер-вируют глубокие затылочные мышцы и задние мышцы шеи. Плечевое сплетение образуется из передних ветвей Cs-Сб-С7-С8-Т1. Кроме петлеобразного соединения передних ветвей канатиков в сплетении, большой практический интерес представляют анастомозы нервных корешков между собой (Шевкуненко В.Н., 1949; Schwartz. С, 1956; РаШе W., 1959), а также соединения с другими нервными образованиями в области шеи и головы. Описывают 14 возможных типов анастомозов или групп анастомозов между соседними корешками одной стороны. Встречаются простые соединения по типу ножниц и пр. Шейные нервы связаны с виллизие-вым — добавочным нервом (Сз), с петлей подъязычного нерва (Ci-Сз), с шейными симпатическими узлами и симпатической цепочкой (стволом). Существуют данные и о связях между спинальными ганглиями. Нервные окончания самого спинального ганглия образованы чувствительными нейронами этого же ганглия (Догель А.С., 1897; МилохинА.А., 1967; Милохин А.А., Решетников С.С., 1971; Колосов Н.Г., 1972 и др.). Каждый спинальный ганглий имеет, таким образом, собственную афферентную иннервацию, обеспечиваемую дендритами собственных нейронов и рецепторами, а также аксонами (Берсенев В.А., 1977). При этом дендриты рецептируют в собственном ганглии, в составе волокон промежуточной области Бехтерева, задних канатиков спинного мозга, достигают отдаленных спи-нальных ганглиев и образуют в них рецепторы. Аксоны через задний корешок вступают в задние канатики спинного мозга, где в составе промежуточной области могут проникать в каудальном или краниальном направлениях до ганглиев отдаленных сегментов спинного мозга и вступают в си-наптический контакт с чувствительными нейронами. Следовательно, образуется афферентный путь, представленный двумя рецепторно-рефлекторными нейронами, посредством которых осуществляется взаимодействие отдаленных спинальных ганглиев. Описанными связями В.А.Берсенев объясняет возникновение рефлекторно-дистантных болевых синдромов. Этими связями, как указывает B.Wyke (1970), особенно богаты шейный и пояснично-крестцовый уровни. Остановимся кратко на некоторых топографо-анатоми-ческих отношениях симпатических образований, связанных с шейными корешками. Шейная часть пограничного симпатического ствола залегает впереди длинной мышцы шеи и головы и позади сосудисто-нервного пучка шеи. Она спускается позади глубокой фасции шеи и связана с ней соединительнотканными пучками. Верхний шейный симпатический узел располо- Глава V. Синдромы шейного остеохондроза
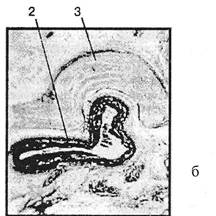
жен на передней боковой поверхности тел Сц-Сць средний — на передней поверхности поперечного отростка Cvi. Нижний шейный узел часто сливается с первым грудным, образуя звездчатый узел. Он расположен в форме вогнутой пластинки в углублении между поперечным отростком Суп и шейкой I ребра, имея впереди себя подключичную артерию. Известно, что спинальный симпатический центр бокового рога простирается не выше сегмента С8-С7. К среднему и верхнему шейному узлам преганглионарные волокна идут через нижний узел: шейные межпозвонковые отверстия выше Cvn-Li свободны от белых соединительных ветвей, здесь не может произойти их компрессия. Что касается самой симпатической цепочки с ее тремя шейными узлами, то и они не находятся в непосредственной близости к дискам. Со всеми шейными нервами с помощью соединительных ветвей связан и позвоночный нерв, сопровождающий позвоночную артерию. Позвоночная артерия в 75% начинается от верхней поверхности подключичной артерии и в 25% — от ее верхнезадней поверхности. Далее она идет вверх и назад около 5-8 см вдоль наружного края длинной мышцы шеи, входит на уровне позвонка Cvi в канал позвоночной артерии, образуемый отверстиями поперечных отростков от С\ до Суь Общее фасциальное влагалище позвоночной артерии и вен вплотную прилежит к наружному слою суставной капсулы. При этом связь между указанными образованиями может быть рыхлая или плотная. Известно, что паравазальные фасциальные влагалища могут оказывать влияние на кровообращение и лимфоотток (Пржевальский Б. Г., 1919; Коваленко Н.В., 1934). Поэтому можно думать, что характер связи общего фасциального влагалища с суставной капсулой может неблагоприятно сказаться на кровообращении в системе позвоночных сосудов при движениях головы у лиц с патологическими изменениями в суставе и периартику-лярных тканях, а также при травмах верхнешейного отдела позвоночника. Это тем более вероятно, если учесть клинические данные о частоте возникновения синдрома позвоночной артерии при этих травмах (Прохорский A.M., 1973). Проникая через отверстие боковой массы атланта, позвоночная артерия ложится на заднюю дужку его и затем направляется вверх через большое затылочное отверстие. Далее она располагается на скате Блюменбаха, соединяется с одноименной артерией противоположной стороны и образует основную артерию. Проходя через отверстия поперечных отростков, позвоночная артерия, как и позвоночные вены, расположена непосредственно впереди шейных корешков (см. рис. 5.8, 5.19, 5.20). 5.2.2. Корешковые синдромы Существуют патологоанатомические свидетельства компрессии корешков костными разрастаниями в суженном межпозвонковом отверстии и, реже, грыжами дисков (Frykholm F, 1947; Rexed В., 1947; Duus P., 1948; Mair W., DrucmanR., 1953; Ekvall S., 1954; PallisC.etal., 1954; ExnerG., 1954). Сужение межпозвонкового отверстия и сдавление корешка может произойти унковертебральными разрастаниями (рис. 5.21), фораминальной грыжей, склерозированной позвоночной артерией, асептически воспаленными паутинными муфтами, дуральными мешочками и манжетками
Рис. 5.21. Гистологическая картина суженного межпозвонкового отверстия в шейном отделе (из P.Duus, 1948): 1 — костные унковер-тебральные разрастания; 2 — остатки хрящевой пластинки; 3 — межпозвонковая щель; 4 — остатки костных балок; 5 — жировая ткань, замещающая костную; 6 — передний корешок с серповидным участком дегенерации в верхней части; 7 — межпозвонковый сустав; 8 — суставной отросток; 9 — твердая мозговая оболочка, сдавленная костными разрастаниями (крючковидным отростком); 10 — задний корешок; 11 — компактная кость. с ангуляцией корешка. Как ни сложны все эти отношения, результаты рентгенографических, в особенности несомненных хирургических верификаций позволили установить связь определенных двигательных, чувствительных и рефлекторных нарушений с компрессией определенного шейного корешка (Spurting R., Scoville W., 1944; Young J., 1945;BrowderJ., Watson R., 1945; Bradford F., Spurting R., 1945; Keegan J., 1947; Frykholm F, 1951; Tarsy J., 1953; Spurting R., 1956; Odom G. etal., 1958; TengR, I960; ОснаА.И., 1966; Цы-вьян Я.Л., 1966; Иргер И.М., Румянцев Ю.В., 1972; Фар-бер М.А., 1975; Благодатскш М.Д., 1982; Шустин В.А., Па-нюшкин А. И., 1985 и др.). Корешок С2 Его вертеброгенная компрессия происходит не диском, которого на этом уровне нет. Выходя между задней дугой атланта и позвонком С2, он и его задняя ветвь (большой затылочный нерв) могут поражаться при костных аномалиях и мышечно-фасциальных поражениях (см. выше о синдроме нижней косой мышцы головы). Явления выпадения со стороны иннервируемых шейных мышц или со стороны кожи головы встречаются редко. При длительно вынужденном положении головы или ее рывковых движениях могут испытываться парестезии в зоне иннервации большого затылочного нерва, глубинные боли в шейно-затылочной области. Описывалась и гемигипотро- Ортопедическая неврология. Синдромология
фия языка как следствие связей тех и других волокон с симпатическим стволом. Это верхний анастомоз с нисходящей ветвью подъязычного нерва, нижний имеет место в ansa hypoglossa (Portugal J., 1943; Joung J., 1945; Sturm A., 1958). J.WLance (1984) говорит о шейно-язычном синдроме: кроме гемиатрофии языка и парестезии в нем присутствуют острые шейно-затылочные боли, затруднен поворот головы. Корешок С3 (диск и межпозвонковое отверстие Сц.щ) Дата добавления: 2015-01-18 | Просмотры: 1838 | Нарушение авторских прав |


 Периферические нервы одеты соединительнотканными влагалищами, выложенными внутри эндотелием. Под эндотелием между трубчатым влагалищем и нервным стволом существует щель — периневральное пространство, в котором циркулирует прозрачная жидкость. Периневральные пространства простираются до спинального ганглия. Таким образом, в области спинального ганглия как бы смыкаются две жидкостные системы: снаружи здесь подходит жидкость пе-риневрального пространства, а со стороны спинного мозга сюда подходит спинномозговая жидкость в арахноидальных влагалищах, одевающих корешок. Приближаясь к ганглию, арахноидальное влагалище подразделяется на отдельные рукава, которые одевают разветвления заднего корешка. Эти рукава образуют над ганглием несколько карманов. По мнению некоторых авторов, между периневральными и субарах-ноидальными пространствами имеется капиллярное сообщение (Маргулис М.С., 1940). Так возникает связь между суб-арахноидальным и периневральным пространствами. В условиях суженного межпозвонкового отверстия редуцируется эпидуральная жировая клетчатка, исчезает ее мягкая «подушка», что усугубляет возможность сдавления корешка при отеке, кровоизлиянии, воспалении (Hadley L., 1951).
Периферические нервы одеты соединительнотканными влагалищами, выложенными внутри эндотелием. Под эндотелием между трубчатым влагалищем и нервным стволом существует щель — периневральное пространство, в котором циркулирует прозрачная жидкость. Периневральные пространства простираются до спинального ганглия. Таким образом, в области спинального ганглия как бы смыкаются две жидкостные системы: снаружи здесь подходит жидкость пе-риневрального пространства, а со стороны спинного мозга сюда подходит спинномозговая жидкость в арахноидальных влагалищах, одевающих корешок. Приближаясь к ганглию, арахноидальное влагалище подразделяется на отдельные рукава, которые одевают разветвления заднего корешка. Эти рукава образуют над ганглием несколько карманов. По мнению некоторых авторов, между периневральными и субарах-ноидальными пространствами имеется капиллярное сообщение (Маргулис М.С., 1940). Так возникает связь между суб-арахноидальным и периневральным пространствами. В условиях суженного межпозвонкового отверстия редуцируется эпидуральная жировая клетчатка, исчезает ее мягкая «подушка», что усугубляет возможность сдавления корешка при отеке, кровоизлиянии, воспалении (Hadley L., 1951).