|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Характер дистрофических изменений в инфрагиббарных сегментах при различной локализации туберкулезного процесса (в абсолютных цифрах)Таблица 4.2
Глава TV. Синдромы поясничного остеохондроза
Этот синдром начинает проявляться у молодых людей в возрасте второго — начала третьего десятилетия, протекает без болей. Корешковые явления выпадения для него не характерны. Тем не менее хирурги, описывающие его, настаивают на его связи с корешками. Указывают на сморщивание дурального мешка и соответствующее растяжение корешков, ограничение их подвижности в эпидуральном пространстве и межпозвонковом отверстии (Lanz Т., 1929; FurmaierA., 1947; Falconer M. etai, 1948). W.Kressin (1967) иллюстрировал это на двух препаратах. Возникающая поясничная гиперэкстензия сопровождается опусканием симфиза и отведением седалищного бугра кзади-вверх. При этом седалищный нерв натягивается якобы над седалищным бугром как струна над гипомохлионом (подставкой), т.е. над «точкой фиксации». Растягиваются бедренные мышцы, развиваются истинные мышечно-сухожильные ишиокруральные и ягодичные контрактуры (Hohman G., 1934; Lauritzen С, 1949; Kressin W., 1967). Отсюда и тазобедренная разгибательная ригидность. Этот вариант гиперлордоза, как и парагиббарный, должен быть учтен при оценке механизмов фиксированной поясничной гиперэкстензии у больных поясничным остеохондрозом. Для обоих, как мы видели, корешковые проявления не обязательны, хотя, естественно, пораженный или здоровый корешок, как и другие нервные структуры, неизбежно участвует в реализации рефлекторных гиперэкстен-зионных мышечно-тонических реакций. Фиксированное переразгабание поясничного отдела при поясничном остеохондрозе обладает рядом специфических особенностей. Это в первую очередь неблагоприятно протекающий вариант остеохондроза: с выраженным болевым синдромом, продолжительным течением обострения, плохой реакцией больного на традиционную терапию, приемы растяжения и пр. Приводим типичный пример. Больная С, 39 лет. С 16 лет занималась физическим трудом в селе и с 23 лет работала на заводе лудильщи-цей. За четыре года до поступления, подняв ведро с водой, ощутила резкую боль в пояснице и в тот же момент застыла в позе поясничной гиперэкстензии. Через час боли стали слабее, но гиперлордоз остался прежним. Он не изменился и через 2 недели, когда якобы после инъекции витамина в левую ягодицу появились боли в левой ноге. Ремиссия наступила через полтора месяца. Через три года началось следующее обострение в форме выраженной люмбальгии, к которой уже через неделю присоединились боли в левой ноге и сколиоз, но без гиперлордоза. Лечилась растяжением, и через 2 месяца наступила ремиссия, продержавшаяся полгода. Последнее третье обострение началось за полгода до поступления в клинику, на этот раз тоже без гиперлордоза, который затем появился через 3-4 месяца. Стали беспокоить резкие, не прекращавшиеся и ночью ноющие боли в области поясницы, которые при попытке больной встать с постели становились невыносимо ломящими и обжигающими. Они иррадиировали по задней поверхности левого бедра и наружной поверхности голени, особенно выше лодыжки, иногда — до большого пальца. Несколько дней беспокоили императивные позывы к мочеиспусканию. Раза два в неделю повторялись приступы стягивания пальцев ног длительностью в 1 минуту. Испытывала боли в области короткой малоберцовой мышцы. Больная — плотная женщина. Предпочитает положение на животе, временами со свешенной с постели левой ногой и вытянутой на постели правой. При попытке лечь на спину сразу появляется боль в пояснице. Походка «горделивая», туловище откинуто назад и влево. Вершина поясничного сколиоза — V позвонок справа. Выше этого уровня поясничный отдел наклонен влево. В верхнем отделе компенсаторный наклон вправо. Самая глубокая точка довольно выраженного лордоза (курвимет-рически 22 мм) — в верхнепоясничном отделе. Изменение лордоза в среднепоясничном отделе: в положении стоя — 15 мм, при наклоне вперед он не исчезает, составляя 10 мм, при наклоне назад — 24 мм. Лордоз остается и в положении больной на животе. Когда под живот подкладывается подушка, он уменьшается, но не исчезает. В положении стоя при наклоне вперед сколиоз не преодолевается, а усиливается. Наклон вперед совершается за счет тазобедренного сустава. Не достает пола пальцами на 30 см. Наклон влево свободен, при этом включается ипсилатеральная многораздельная мышца. Наклон вправо не удается, а попытка совершить его сопровождается резкой болью паравертебрально слева в нижнепоясничном отделе. Многораздельные мышцы напряжены с двух сторон, длинный разгибатель спины — только справа. Напряжение это делается выраженным при наклоне вперед и не исчезает до угла его в 20°. Положительный симптом ипсилатерального напряжения слева и слабо выраженный справа. Сколиоз уменьшается при стоянии на любой ноге. Слева слегка гипотрофич-на икроножная мышца. Клонусоид стоп, слева симптом Ласега — до 30° с отдачей до верхней части ягодицы. Болезненными оказались лишь короткая малоберцовая мышца и наружная головка икроножной мышцы с отдачей в ягодицу и сухожилие двуглавой мышцы бедра. Незначительная болезненность крестца слева. В дни менструации появляется спонтанная боль в области крестца слева. Иногда нечеткая зона гипоальгезии в верхних отделах бедра и ягодицы слева. Левая стопа чуть холоднее правой. На спондилограммах — гиперлордоз за счет по-яснично-крестцового угла и псевдоспондилолистеза IV поясничного позвонка. Тело его сдвинуто и наклонено вперед, IV диск слегка уплощен. Негрубый симптом «распорки» IV диска, у более сближенных левых краев тел соответствующих смежных позвонков — небольшие краевые костные разрастания. С этой стороны поперечный отросток V позвонка «задран» кверху, высота межпоперечного промежутка — 17 мм, справа — 27 мм. За 110 дней пребывания в стационаре состояние улучшилось лишь относительно. Через 2 недели после поступления проведена первая тракция поясницы на столе. В этом положении боли уменьшились, но сразу после снятия груза появилась резкая боль в ноге, особенно в области короткой малоберцовой мышцы, возникла общая вегетативная реакция: больная не смогла дойти до палаты. Нечто подобное повторялось в течение 12 дней. Получала микстуру с антипирином, пентальгин на ночь, а иногда и промедол. В общем растяжение на столе не улучшило состояние, а, пожалуй, ухудшило. Стало трудно ходить в туалет. Не помогали и инъекции новокаина в капсулу пресакрального межпозвонкового сустава слева. Эпиду-ральные инъекции новокаина с витамином Bi приносили временное улучшение, которое лишь первый раз оставалось до ночи, облегчив сон. Улучшение стало более заметным, когда после 4-й эпидуральной блокады одновременно стали вводить новокаин в левую грушевидную Ортопедическая неврология. Синдромология
и короткую малоберцовую мышцы. В положении на левой ноге стал уменьшаться сколиоз. После таких инъекций пробное вытяжение не вызвало в последующем значительных болей. Через 4 месяца после поступления в клинику проведено подводное растяжение позвоночника. В ванне боль исчезала уже после наложения груза в 10 кг. После снятия груза боль возвращалась, но в значительно меньшей степени, чем после «сухих» тракций. После трех сеансов заметно уменьшился лордосколиоз. По-прежнему не могла ложиться на спину — «ударяло» в поясницу. К моменту выписки, после 14 сеансов подводного растяжения пыталась ходить по палате. Больная пользовалась больничным листом 4 месяца, после чего была признана инвалидом 2 группы. Выписавшись, в течение двух месяцев находилась дома, большую часть времени вынуждена была лежать. Затем начала ходить с помощью палки. Гиперлордоз оставался. Осмотр через год и десять месяцев после выписки из отделения. Остаются ноющие боли в пояснице и левой ноге, особенно в положении больной сидя. Боли отдают в подколенную ямку. Периодически болезненные стягивания икроножных мышц и задней большеберцовой — стопу «гнет» в положении супинации. Боли усиливаются при перемене погоды, перед менструациями. В течение последнего года работает, пренебрегая болевыми ощущениями. Гипотрофия икроножной мышцы исчезла. Лордоз нормальный — 13 мм. При наклонах вперед хорошо преодолевается до +7 мм. Симптом Ласега справа — 90°, слева — 80°. Очень легкий сколиоз выпуклостью вправо. Вправо наклон в нижнем поясничном отделе не удается. На уровне пояснично-крестцового сегмента резко болезненна межостистая связка и менее резко — межпозвонковый сустав слева. При наклоне вперед хорошо контуриру-ющиеся многораздельные мышцы выключаются при 30-35°. Чувствительность и рефлексы нормальные. На рентгенограммах по-прежнему псевдоспондилолистез IV позвонка, несколько слабее «распорка», но стали значительно больше костные разрастания противолежащих левых углов тел IV-V позвонков. В данном наблюдении имели место уплощение IV поясничного диска, псевдоспондилолистез этого уровня, эпизодические сфинктерные нарушения. Можно диагностировать грыжу IV поясничного диска слева с левосторонней легкой ирритацией 5 поясничного корешка и с эпизодом негрубого сдавления конского хвоста. Однако наиболее клинически актуальными были проявления люмбоишиаль-гии с фиксированным в течение нескольких месяцев лордо-сколиозом. Гиперлордоз впервые возник остро в момент подъема тяжести и, судя по резким симметричным поясничным болям, был связан с грыжей диска, оказавшей давление на рецепторы задней продольной связки. Преимущественная локализация грыжи слева определяла и сторону люмбоишиальгии. На левой же стороне длительное напряжение межпоперечных мышц между IV и V позвонками привело к деформации соответствующих поперечных отростков. Любая попытка изменить лордосколиоз приводила к усилению болей, но болезненности типичных точек в области поясницы не было: данная поза, видимо, длительно предотвращала развитие явлений поясничного нейроостео-фиброза, не формировались в той же позе и явления корешкового выпадания (возможное их расслабление из-за лордоза) со стороны корешка, натянутого над грыжей диска. На отдалении же от поясницы обнаруживалась болезненность в области задних мышц бедра и в короткой малоберцовой мышце. Можно думать, что это следствие постоянного тонического напряжения. Также и боли в ягодице, появлявшиеся при давлении на подколенную ямку, имели отношение к тем же явлениям нейроостеофиброза в местах начала перенапряженных мышц бедра на седалищном бугре. Эти проявления обнаружены на отдалении от грыжи диска. В области же поясницы попытки преодоления возникшей позы, включая растяжение позвоночника, приводили к усилению болей, которые отсутствовали лишь во время самой тракций. Видимо, патологическая реакция в форме гипер-лордотической позы была ответом на грыжу, которая переставала быть причиной такой реакции лишь в момент пассивного растяжения. Кроме этого, у больной был заметен и сколиоз, который при наклоне вперед не исчезал, как это часто бывает при отсутствии гиперлордоза, а, наоборот, усиливался. Наклон назад, судя по всему, так же, как и сколиоз, уменьшал ту же патологическую ситуацию. Нет сомнения, что грыжа располагалась медиальнее 5 поясничного корешка: отсюда симптомы сдавливания конского хвоста, наклон туловища влево, при котором корешок «уходил» от грыжи и при переразгибании в пояснице. Не удивительно, что месяцы и годы выраженного болевого синдрома не привели к разрушению корешков. Если гиперлордоз каким-то образом обеспечивал защиту корешков, то в других отношениях он оказывался не защитой, а поломом. В период последнего обострения гиперэкстензия при наличии выраженных болей оставалась около восьми месяцев, да и в последующие полтора года сохранялись боли в ноге и пояснице. Сформировались явления нейроостеофиброза с болезненностью межостистой связки между V поясничным и I крестцовым позвонками, в капсуле сустава того же уровня слева, т.е. не только на отдалении от грыжи диска, но и в самой поясничной области. Зафиксировалась поза «распорки» и псевдоспондилолистеза IV позвонка. Больная находилась в постели в течение 11 месяцев, в том числе ПО дней в клинике. Боли в пояснице и ноге полностью не исчезли. Оставшаяся фиксация IV-V поясничных позвонков сама по себе могла бы считаться не патологической, если бы она не сопровождалась болями. При этом поза гиперэкстензии уже давно, возможно, ничего не «защищала», т.к. никаких ирритативных корешковых симптомов уже не было. Тоническое напряжение мышц сегмента и соответствующие дистрофические нарушения — на данном этапе уже не защитный рефлекс, а фиксация патологической позы, нежелательная контрактура. Эта патологическая активность в двигательной сфере — нечто отдаленно аналогичное гиперпа-тии или каузальгии в сфере чувствительной. Если в данном наблюдении поясничная гиперэкстензия представлялась защитной на первых этапах обострения, то в других наблюдениях данная поза и в начальных стадиях является патологической. Не всегда фиксированный гиперлордоз возникает внезапно. Ниже описывается больная, у которой этот синдром развивался исподволь. У нее не было и явлений корешковой ирритации, как у описанной выше больной С. В клинической картине преобладали явления нейроостеофиброза, в первую очередь в зонах мышц, осуществляющих тонические реакции в связи с гиперэкстензией. Глава IV. Синдромы поясничного остеохондроза 135 Больная М. Диагноз: левосторонняя люмбоишиальгия с явлениями нейроостеофиброза в области гребня левой подвздошной кости и подколенных ямок. Выраженные болевые ощущения. Переходный позвонок (люмбализация I крестцового позвонка), пресакральный остеохондроз с задним псевдоспондилолистезом IV поясничного позвонка с фиксированной гиперэкстензией и легким сколиозом выпуклостью влево. Хронически-ремиттирующее течение. Поступила в возрасте 36 лет. Замужем, 3 детей умерли, имеет здоровых разнояйцевых близнецов-девочек. С 20 до 32 лет работала лесорубом. Последние 8 лет болеет холециститом. Четыре года назад в момент, когда подняла коромысло с ведрами, появилась резкая боль в левой ягодице и крестце. С тех пор боли полностью никогда не прекращались. Полтора года назад они стали беспокоить преимущественно в пояснице. Трижды за четыре года лечилась в разных неврологических отделениях. За этот период значительно вырос вес, что больная связывает с вынужденным положением в постели. Заметила, что в последние 2-3 года при ходьбе начала откидывать туловище назад: походка стала «гордой». За месяц до поступления в отделение вновь усилились постоянные ноющие боли в пояснице с отдачей в ягодицы, а слева — и до наружной лодыжки. В туалет ходит с палочкой, опираясь другой рукой на сопровождающего. Объективно: пикнического телосложения, повышенного питания, внутренние органы без особенностей. В положении стоя сколиоз определяется лишь по кожным складкам талии справа. Судя по уровню опускания кистей при наклонах туловища с опущенными руками, наклон этот совершается больше вправо, при этом кончики пальцев — на уровне нижнего края надколенника. Паравертебральные мышцы лишь в положении больной лежа слева прощупываются как более плотные, видимо, за счет их натяжения. Особенно это касается зоны квадратной мышцы поясницы. Заметен значительно усиленный лордоз. В положении лежа на животе он составляет по курвиметру 26 мм, в положении стоя — 22 мм, при дополнительном разгибании — 27 мм. При сгибании лордоз преодолевается недостаточно, составляя 5 мм. В тазобедренных суставах сгибание составляет 90°. Не достает пола руками на 50 см, при наклоне резко усиливается стягивающая боль в области подколенных ямок. В положении лежа на животе лордоз не уменьшается. Пальпаторно переход от гребня крестца к остистому отростку последнего поясничного позвонка определяется как слегка ступенчатый. Незначительно ги-потрофична левая передняя большеберцовая мышца. Движения во всех суставах ног в полном объеме. Симптом Ласега слева — 30°, справа — 40° (боли в подколенных ямках). Симптом Мацкевича слева. Болезненна межостистая связка между V-VI поясничными позвонками, гребень подвздошной кости и илиолюмбальная связка слева, головки трехглавых мышц. Больная угнетена («я совсем не обезножу?»), во время обхода врача плачет. Первое время трудно было выделить болезненные области («все болит»). По мере проведения рациональной психотерапии настроение улучшилось. На рентгенограммах — люмбализация I крестцового позвонка с полным отделением тела левого поперечного отростка и частичным — правого. Значительное усиление лордоза за счет V-VI поясничных позвонков, псевдоспондилолистез: тело V позвонка соскользнуло кзади по отношению к телу VI на 3-4 мм. Псевдоартроз остистых отростков того же уровня. Параллелизм противолежащих замыкающих пластинок V поясничного и I крестцового позвонков, легкое соскаль- зывание VI позвонка кпереди. Уменьшение угла до 115° между крестцом и V (но не VI) поясничным позвонком. Симптом распорки между V-VI поясничными позвонками со сближением справа, вытянутость боковых углов тела V поясничного позвонка. Также некоторое уменьшение высоты тела Ц/ справа. Заболевание развивалось у женщины с переходным позвонком и остеохондрозом пресакрального сегмента. Развитию остеохондроза, видимо, способствовал продолжительный тяжелый труд лесоруба. Непривычная к двигательной пассивности, к обстановке больницы, больная стала обнаруживать черты ипохондрической реакции. Левосторонняя парамедианная грыжа пресакрального диска, где задняя продольная связка весьма узка, с самого начала оказала воздействие на боковые структуры. Поэтому острый шуб протекал не как люмбаго, а как боль в ягодице и в крестце. Боли в пояснице присоединялись исподволь, как и ее гиперэкстензия, и боли, и болезненность ишиокруральных мышц, участвующих в формировании гиперлордоза. Несмотря на многолетний «стаж» заболевания, корешковые симптомы не представлены не только явлениями выпадания, но и признаками корешковой ирритации. Миело- и дискографические исследования показывают, что в начальной стадии протрузии, когда в фиброзном кольце еще нет дефекта, оно раздувается подобно плохо надутой шине (RoafR., 1960; Мовшович И.А., 1965). Когда в последующем выпячивание без разрыва фиброзного кольца становится постоянным, хотя и не грубым, разгибание несколько усиливает его, но не настолько, чтобы ущемить корешок. Сгибание же поясницы при таком «эластичном выпячивании диска» способствует дополнительному растяжению корешка над выпяченным диском (Дубнов Б.Л., 1967). По мнению А.И.Осна (1969), подобная ситуация возникает и тогда, когда фиброзное кольцо разорвано: сгибание поясницы было ограниченным у тех больных, у которых дискография выявляла разрывы и трещины фиброзного кольца, направленные кзади. Автор полагает, что дело в происходящем при сгибании усилении зияния трещин фиброзного кольца. При этом движении, как известно, пульпозное ядро смещается кзади, и ткани его легко вколачиваются в зияющие трещины. В некоторых случаях выпячивание диска вообще появляется только в положении сгибания (Fernstrom U., 1960). Итак, возможность разгибательных движений в пояснице, но не фиксированная гиперэкстензия, с ограничением сгибания в ней наблюдается в начальных стадиях заболевания: а) при выпячивании целого фиброзного кольца; б) при задних разрывах его с наличием вправимого выпадения пульпозного ядра; в) когда его секвестр выпадает в эпиду-ральное пространство, и сгибание больше не усугубляет дискорадикулярный конфликт, т.к. в момент сгибания больше нечему выпячиваться. Разгибание же становится невозможным, поскольку оно уменьшает внутрипозвоночное пространство. Фиксированные разгибательные позы поясницы формируются чаще не на начальном, а на более поздних этапах грыжи диска, в стадиях выпадания пульпозного ядра, в стадии спаек. Ограничение сгибания, сохранность поясничного лордоза или гиперлордоза описывают при фиксации корешков в эпидуральном пространстве за счет спаечных, а не только воспалительных процессов. Их находили и при эпи- Ортопедическая неврология. Синдромология
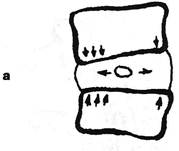
Рис. 4.6. Диаграмма частоты и направления радиальных трещин фиброзного кольца грудных (а) и поясничных (б) дисков по данным K.Lindblom (1957). дермальных кистах, варикозе, тератомах, опухолях, холесте-атомах (Hauberg Н., 1956; Aulbach R., 1950; Hoff H., 1952; StorigK., 1957; Horeysec L., 1953; Wilde R., 1953; Мерзон А.И., 1969). В положении больного люмбоишиальгией на спине с разогнутыми в тазобедренных суставах ногами возникает гиперлордоз, и боли усиливаются. Однако усиление болей происходит и в том случае, когда голени свисают с кушетки (Duncan А., Ноеп Т., 1942). Отсюда авторы заключают, что дело в сдавливании корешка, а не в растяжении его, т.к. при согнутых в коленных суставах ногах поясничные и крестцовые корешки расслабляются, а не растягиваются. Таким образом, гиперэкстензия несомненно способна играть защитную роль, особенно у молодых с развивающейся пояснично-тазобедренной разгибательной ригидностью. У них нет грубой дисковой патологии. Когда же возникает разгибательная поза при наличии грыжи диска, она, наряду с «защитой» корешков, приносит и разрушения. Они в конце концов становятся опасными не только для функции позвоночника, но и для корешка1. Что же касается выпячивания фиброзного кольца диска при гиперэкстензии, оно может оставаться безопасным лишь на первых порах. В последующем в выпяченных отделах наступают разрушения. В опытах K.Lindblom (1952, 1957) длительная фиксация хвостов у крыс приводила к дистрофии и к радиальным разрывам, преимущественно на вогнутой (задней) стороне (рис. 4.6). Задние и боковые трещины на поясничном уровне возникают в 87%. Так что разгибательная поза при длительной ее фиксации неизбежно ведет к усугублению самой дисковой патологии. «Защитного» в этом мало. Больше того, у больных с грыжей диска гиперлордоз не обеспечивает уменьшения болей и других клинических проявлений уже с самого начала. W.Dunkan, T.Hoen (1942) считают, что при наличии задней грыжи диска в условиях поясничной гиперэкстензии в положении больного на спине боли появляются после латентного периода, не превышающего одну минуту. После этого они усиливаются, пока не наступит некоторая адаптация. Возможно, напряжение разгибателей поясницы несет защитную нагрузку в случаях «мягкого выпячивания», когда у больных с благоприятным компенсаторным кифозом, а не лордозом наклоны вперед все же ограничены. Вместе с тем существует вариант вертебрального синдрома, при котором невозможно ни пассивное, ни активное поясничное кифозирование. В этом случае разгибатели постоянно напряжены, но такая «защита» не приносит больному удовлетворения. Он не в состоянии преодолеть гиперлордоз ни в положении лежа, ни в положении сидя или стоя. Походка зачастую «горделивая», с откинутым назад туловищем, но такая же поза сохраняется и в положении на спине. Подобную позу, когда ноги, согнутые в коленных суставах, свешены с кушетки, W.Duncan, T.Hoen (1942), как было упомянуто выше, в диагностических целях предложили для искусственного усиления гиперлордоза и соответствующего выпячивания пораженного поясничного диска кзади. Если же больному, лежащему таким образом, сгибают ноги в тазобедренном и коленном суставах, лордоз обычно уменьшается. В норме при этом происходит и кифозирование. В некоторых случаях (см. приведенный выше пример С.) больные предпочитают положение на животе, но с опущенной с постели и согнутой ногой. Итак, фиксированная гиперэкстензия, если она возникает у больного с пораженным диском, является выражением неблагоприятного варианта течения заболевания. Тонические реакции мышц-разгибателей поясницы фиксируют при этом позу преимущественно патологическую, а не защитную. Патологическую не только потому, что она статически неблагоприятна, но и потому, что она не обеспечивает уменьшения болевых ощущений. Естественно, что в таких случаях наиболее существенная патогенетическая основа данной ситуации — не в уменьшении зияния задних отделов диска, как это наблюдается иногда на диско-граммах. Напрашивается вывод, что при подобном варианте и в лечебных целях следует не поддерживать, а преодолевать гиперлордоз. Учитывая неблагоприятный характер, не-преодолеваемость и относительное постоянство данной тонической реакции, можно заподозрить, что она является ответом на импульсацию из ущемленных тканей. Проще всего представить себе реакцию на ущемленную грыжу диска. Не исключено, что ущемляются другие ткани, расположенные в задних отделах позвоночника. Такое предположение основывается на клинической аналогии: подобная патологически фиксированная разгибательная поза известна при подвывихах шейных межпозвонковых суставов. Приводим клинический пример, дающий повод для обсуждения возможной роли межпозвонковых суставов в развитии экстен-зорной поясничной ригидности. Больной С, 37 лет, с картиной негрубой компрессии корешка Si слева. Обострение началось в момент выпрямления тела из положения на коленях, когда сразу «ударило» по ноге в IV-V пальцы. Но в последние дни, когда пациента перевели из нервного отделения в нейрохирургическое, он стал ходить как «миопат» — в позе резкого поясничного гиперлордоза. Наклон вперед был почти невозможен. Поясничные мышцы были совершенно 1 Концепция, согласно которой экстензия ликвидирует зияние задних трещин, препятствуя выпаданию мякотного ядра, видимо, оправдана для редких ситуаций. Глава ГУ. Синдромы поясничного остеохондроза
симметричны, расслаблены. Эту позу сохранял и в постели, лежал на животе, подложив под голову подушку. Кроме симптомов негрубого раздражения корешка Si слева выявлялась резкая болезненность межостистой связки между V поясничным позвонком и крестцом и левого межпозвонкового сустава того же уровня. При поколачивании по последнему испытывал ощущение «удара» по ноге до IV-V пальцев. Менее болезненной была вышележащая межостистая связка. Симптом Ласега был резко выражен, особенно слева, с отдачей в поясницу. При проколе в момент дискографии на пресакральном уровне задняя продольная связка была резко болезненной. На этом уровне дискографически выявлены задние трещины фиброзного кольца, а в области IV поясничного диска — выпадение пульпозного ядра. Задняя продольная связка здесь при ее проколе была сравнительно малоболезненна. На 4-5 день после введения папаина в два нижних диска исчезли как гиперлордоз, так и симптомы раздражения корешка. Однако спонтанные, со жгучим оттенком боли распространялись на обе ноги, но не по зоне 1 крестцового корешка. Был выписан в относительно хорошем состоянии. На рентгенограммах, выполненных через два месяца после папаинизации, определялось резкое уплощение (в два раза) IV поясничного и менее резкое — пресакрального дисков. По полученным катамнестическим сведениям, через пять лет наступило обострение: боли в левой ноге, а затем и некоторая слабость в ней и незначительные сфинктерные расстройства. Повысились сухожильные рефлексы на ногах, слева появился симптом Россолимо. Легкая гипоальгезия вниз от 2 поясничного дерматома слева и от 4 — справа. Гиперлордоза нет, но наклоны вперед в поясничном отделе ограничены (не достает пола на 40 см) при весьма свободных движениях. Обострение у описанного больного началось в момент подъема из положения на коленях. При такой нагрузке на структуры позвоночника появились симптомы компрессии 1 крестцового корешка слева. Т.к. такая локализация корешковой компрессии не характерна для обнаруженного на дискограмме выпадения пульпозного ядра IV поясничного диска, следует предположить, что эта грыжа не была клинически актуальной при данном обострении. К тому же на этом уровне не была болезненной и задняя продольная связка в момент прокола. На пресакральном же уровне выявлена трещина фиброзного кольца. Здесь же оказалась болезненной при проколе и задняя продольная связка. Все подтверждало предположение о том, что обострение было связано со свежими патологическими явлениями, с разрывом фиброзного кольца, хотя и без выпячивания диска — «простой задний разрыв» по U.Fernstrom (1960). Соответствующие аутоиммунные и асептико-воспалительные процессы в области эпидуральной клетчатки, корешка и задней продольной связки известны по данным экспериментальных исследований (Bobechko W., Hirsch С, 1965 и др.). Выше было указано на характерное для фиксированного гиперлордоза раздражение эпидуральных оболочечных и корешковых структур. Однако давление на остистый отросток или межостистые связки, через которые оно передается на заднюю продольную связку, диск и эпидуральную ткань, корешковых болей не провоцировало. Боль в зоне 1 крестцового корешка появлялась при давлении лишь на область капсулы пресакрального сустава. Впереди и медиальнее этого сустава располагается 5 поясничный корешок. 5-886 1 крестцовый корешок проходит медиальнее, и передача раздражения с сустава на него вполне возможна при эпиду-ральном процессе. В области пресакрального сустава 1 крестцовый корешок может быть ущемлен и в случаях, когда он проходит латеральнее обычного — в боковом ре-цессусе. Не с патологией ли в этом суставе связаны раздражения 1 крестцового корешка и поясничная гиперэкстензия, которые появились во время обострения? Ведь оно началось с ощущения «удара» по корешковой зоне. То же ощущение воспроизводилось и давлением на левый пресакральный сустав. Нельзя, впрочем, утверждать, что корешковое раздражение и поясничная гиперэкстензия сцеплены непосредственно в данном наблюдении: в течение нескольких дней возникшие корешковые боли сопровождались, наоборот, сглаженностью лордоза. Поясничная гиперэкстензия присоединилась позже. Интересно также отметить, что гиперэкстензия поясницы исчезла уже через несколько дней после папаинизации, когда другие симптомы, в частности диффузные боли, были в разгаре. Если предположение о роли межпозвонкового сустава в развитии поясничной гиперэкстензии верно, следует найти такие его поражения, которые могут быть выключены после папаинизации дисков уже в течение нескольких дней, когда другие последствия этого воздействия еще не исчезли (речь идет о последствиях применявшихся больших доз папаина; в настоящее время в один диск вводят не более 9 мг препарата). Для решения вопроса о возможной роли патологии капсул суставов (их ущемление? периартроз?) в будущем многое смогут выяснить хирурги, а возможно, и картины ЯМР. В тех случаях, когда, допуская ущемление корешка в боковом рецессусе, хирурги будут производить фасетэкто-мию, крайне желательно оценивать результаты вмешательства с учетом наличия или отсутствия гиперэкстензии. Желательно также в этой связи разработать метод удаления суставных отростков с капсулярной тканью в такой форме, чтобы получить представление о их состоянии вначале визуально во время операций, а затем и гистологически. Таким образом, нельзя согласиться с авторами, например, W.Kressin (1967), считающими, что фиксированный гиперлордоз не свойственен остеохондрозу. Следует лишь уточнить место остеохондроза среди других факторов, формирующих подобные синдромы. В связи с этим приобретает индивидуальную патопластику и каждый из этих вариантов гиперэкстензии, а именно: 1. Нефиксированный и фиксированный поясничный гиперлордоз, возникающий в ответ на процессы, которые сопровождаются смещением центра тяжести вперед. Наблюдается при сгибательных контрактурах бедра, при задних вывихах его, при спондилолистезе, туберкулезных и других гиб-бусах. Начало медленное или острое. Выраженность синдрома и характер течения определяются степенью выраженности гиперлордоза, «ортопедической» и «неврологической» компенсации, присоединяющимися изменениями позвоночника на уровне максимальной гиперэкстензии. 2. Разгибательная пояснично-тазобедренная ригидность, возникающая как защитная поза при хронических слипчи-вых и других объемных процессах в интра- и экстрадураль-ных участках поясничных корешков при нормальном состоянии позвоночника у молодых людей. Гиперлордоз обеспечивается безболевой контрактурой мышц-разгибателей поясницы, ягодичных и ишиокруральных. Отсюда разгиба- Ортопедическая неврология. Синдромология
тельная ригидность не только в пояснице, но и в тазобедренных суставах, что лежит в основе «симптома доски». Начало медленное. К характерным симптомам, кроме контрактуры, относятся скользящая походка и отрицательные симптомы растяжения. Течение относительно благоприятное, безболевое. 3. Фиксированный поясничный гиперлордоз, возникающий в ответ на объемные процессы в поясничном позвоночном сегменте, в первую очередь при грыже диска. Наблюдается чаще в среднем возрасте. Начало острое, совпадающее с прорывом студенистого ядра, или плавное, совпадающее с периодом относительной ремиссии. Явления ней-роостеофиброза выражены преимущественно в зонах мышечных контрактур, обеспечивающих гиперлордоз: в задних поясничных и ишиокруральных мышцах. Разгибатель-ная контрактура в области поясницы преодолевается частично, а в тазобедренной области — в достаточном объеме, но сопровождается значительными болями; симптомы «растяжения» положительны, явления корешковой ирритации встречаются редко, явления корешкового выпадения почти отсутствуют. Гиперлордоз возможен и при внутри-брюшных паравертебральных процессах, при синдроме Альвареса: расслабление брюшной стенки при сокращении поясничной мускулатуры и диафрагмы («фантомная опухоль»). Избытка газов нет, но есть рвоты. Гиперлордоз нередко сочетается со сколиозом. Течение заболевания при наличии фиксированного гиперлордоза неблагоприятное в связи с усугубляющейся «ортопедической» декомпенсацией и с развивающимися явлениями нейроостеофиброза. Как неблагоприятный вариант течения поясничного остеохондроза, характеризуется выраженностью и длительностью болевых проявлений. В заключение следует подчеркнуть, что при фиксированном гиперлордозе не могут остаться безучастными для тонуса разгибателей туловища облегчающие влияния супрасег-ментарных импульсов, идущих, в частности, по ретикуло-вестибулоспинальным путям. Фиксированный поясничный ишиальгический сколиоз V.Eulenburg (1876), а затем Н.Ф.Гофман (1880) отвергли высказывание предшественников, постулируя непременно прямое положение позвоночника, и рассматривали любое боковое искривление как патологическое. Н.Ф.Гофман, будучи явным адептом мышечной теории сколиозов, все же описывал искривления: а) мышечные; б) костные (при Пот-товой болезни, спондилите и остеомаляции); в) врожденные. Среди мышечных искривлений он различал привычное (scol. habitualis) с его статическим подвидом, спастическое, или ревматическое, наиболее частое при ревматизме мышц, и паралитическое. Боковое искривление поясничного отдела позвоночника при «ишиасе», сколиотический ишиас (Albert H., 1884; NicoladcniC, 1886) или, как его точнее называли, ишиальгический сколиоз, встречается весьма часто. Правда, если включать сюда лишь случаи заметных сколиозов, бросающихся в глаза при осмотре, то они составят не более 10% (Шамбуров Д.А., 1928). При специальном же исследовании (пальпаторном, спондилографическом в положении больного стоя) сколиоз выявляется чаще, а именно в 17% — по данным Ф.Ф.Огиенко (1970), в 40% — по М.И.Калюте (1936), в 84% - по А.С.Кузнецову (1967), в 87% - по И.И.Худолей (1967), в 90% - по В.А.Шустину (1966) и в 92% — по H.Pitkin и Н.Pheasant (1936). Согласно Р.И.Паймре (1973), локальный сколиоз на уровне IV-V поясничных позвонков отмечается в 34%, захватывающий одновременно и пресакральный уровень — еще в 13%, локальный сколиоз пресакрального уровня — в 25%. Округлый сколиоз отмечался в 41%. По наблюдениям в нашей клинике поясничный сколиоз встречается в 49%, а в поликлинике—у 65% больных в стадии обострения, у 14% — при относительной ремиссии, у 4% — в стадии полной ремиссии. Направление сколиоза обозначается с учетом выпуклой стороны бокового искривления. Если эта выпуклость обращена в сторону больной ноги и пациент наклонен в «здоровую» сторону, сколиоз называется гомолатеральным или гомологичным; если направление обратное, сколиоз называют гетеролатеральным или гетерологичным. Сколиоз, при котором вместе с пораженным поясничным отделом наклоняются и вышележащие отделы туловища, называют угловым. Когда же вышележащие отделы компенсаторно отклоняются в противоположную сторону, сколиоз называют S-образным. При суммарной оценке всех больных поясничным остеохондрозом со сколиозом последний, по данным М.И.Калюты (1978), бывает гомологичным в 72%, гетерологичным — в 4%. В нашей клинике при компрессии одного корешка одинаково часто отмечались гомо- и гетерологи-чные сколиозы, при компрессии же бирадикулярной гете-рологичные искривления возникли у 23% больных, гомологичные — у 77%. Ишиальгический сколиоз — это весьма сложный синдром как по клиническим проявлениям, так и по механизмам возникновения и дальнейшего течения. Ряд клинических признаков его целесообразно рассмотреть по ходу изложения патогенеза. Механизмы его развития в значительной степени отличаются от механизмов прогрессирующих структурных сколиозов. Многолетний опыт изучения структурных сколиозов весьма полезен при описании патогенеза и неврогенных сколиозов. По мнению большинства ортопедов, в основе патогенеза прогредиентных видов сколиоза лежит врожденная или приобретенная асимметрия высоты тела одного или нескольких позвонков с их торсией (Чаплин В.Д., 1964; Цивь-ян Я.Л., 1966; Мовшович И.А., Риц A.M., 1969; Шулутко Л.И., 1970 и др.). Согласно концепции M.Roth (1978), на уровне структурального искривления имеет место избыточный рост скелетогенной ткани позвоночника вследствие недостаточности нейтральной ткани. Искривление происходит в основном в период роста скелета. Поэтому обычно не придают значения данному механизму в формировании функционального и, в частности, ишиальгического сколиоза, возникающего после завершения роста скелета. Впрочем, и тогда некоторое увеличение дуги искривленного позвоночника возможно вследствие возрастной перестройки костной ткани позвонков и поражения диска. Эксперименты на препаратах нормальных позвоночников людей показали, что при сгибании позвоночника диск всегда выпячивается на вогнутой стороне. Выпячивание значительно выражено при разрушении студенистого ядра (Мовшович И.А., Риц А.И., 1969). В работе этих авторов, как и в сообщении Глава TV. Синдромы поясничного остеохондроза
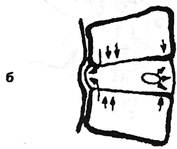
В.Ф.Толпежникова (1964), приводятся почти аналогичные рисунки, иллюстрирующие изложенные отношения (рис. 4.7). Выше упоминались данные R.Roaf(1960, 1969), согласно которым на вогнутой стороне сколиоза фиброзное кольцо выпячивается как плохо надутая шина. По мере нарастания вертикальных нагрузок на вогнутую часть сколиоза на этой стороне в зонах роста нарушается обычное соотношение слоев хрящевой пластинки. Здесь, согласно закону Гютера-Фолькмана, замедляется рост кости, что усугубляет клино-видность тела позвонка. Участие некоторых из этих механизмов не может быть исключено и при формировании ишиальгического сколиоза. В.Ф.Толпежников (1964), исследуя спондилографически больных вертеброгенными поясничными синдромами, находил асимметрию тел позвонков в 53% наблюдений, чаще, чем ее находят на необработанном материале. Особенно часто асимметричным было тело переходного позвонка (учитывалась тенденция к этому состоянию), затем в нисходящей последовательности — I крестцового, V поясничного, редко — TV поясничного. Сама переходность («люмбализация», «сакрализация» или тенденция к ним) характеризовалась асимметричностью у 63% обследованных. Такая асимметричность нарушает статику данного сегмента позвоночника, а студенистое ядро соответствующего диска смещается в одну сторону, тогда как с противоположной вогнутой стороны сколиоза нагрузка приходится в основном на фиброзное кольцо. Диск в этом месте более или менее быстро подвергается дистрофии, о чем свидетельствуют обнаруживаемые в смежных участках тел позвонков горизонтально направленные краевые костные разрастания. Последние, как установила Р.И.Паймре (1973), коррелируют с продолжительностью заболевания, но отнюдь не с частотой обострений. На той же вогнутой стороне интенсивнее развивается и спондилоарт-роз. По нашим данным, при ишиальгическом сколиозе одностороннее легкое уплощение одного нижнепоясничного позвонка встречается в 21%, двух позвонков — в 3%. Т.к. в данном случае речь идет о лицах зрелого возраста, трудно предполагать, что во всех этих наблюдениях уплощение было вторичным под влиянием асимметричных нагрузок при имеющемся сколиозе. Роль такого аномального строения тела позвонка при ишиальгическом сколиозе подтверждается частотой и других врожденных аномалий у этих больных: незаращение дужек V поясничного и I крестцового позвонков — у 27%, переходный позвонок — у 10%, необызве-ствленные крестцовые диски — у 12%. Нарушение тропизма пресакральных суставов отмечено не чаще, чем среди больных без сколиоза — в 3%. Наименьшая подвижность во фронтальной плоскости и пресакральном сегменте обусловлена фиксацией поперечных отростков V поясничного позвонка к подвздошным костям с помощью подвздошно-поясничных связок. При длительно существующем сколиозе рентгенологические признаки обызвествления и утолщения этой связки обнаруживаются на его выпуклой стороне. Сама грыжа часто развивается при асимметричной высоте тела позвонка, и, следовательно, образованию сколиоза способствуют как асимметрия тела позвонка, так и вторично асимметричное положение диска. Важную предрасполагающую роль в развитии сколиоза играет асимметрия краниовертебрального перехода, а также
Рис. 4.7. Формирование сколиоза и костных разрастаний на вогнутой стороне: а — в начале развития сколиоза; б — в последующей стадии его развития. По мере нарастания вертикальных нагрузок на вогнутой стороне в зонах роста нарушается соотношение слоев хрящевой пластинки, здесь, согласно закону Gutter-Vblkmann, замедляется рост кости, что усугубляет клиновидность тела позвонка. подвздошных костей и крестца, на котором покоится весь позвоночник. Особенно часто наблюдается ишиальгичес-кий сколиоз у лиц с ампутированной ногой, страдающих ишиальгией. Ампутация ноги вызывает расстройство осанки вследствие перемещения центра тяжести в сторону сохранившейся ноги. При этом происходит наклон таза в сторону без опоры, а т.к. позвоночник почти неподвижно соединен с тазом, даже незначительное опускание одной стороны таза влечет за собой наклон позвоночника в ту же сторону. Эта сколиотическая установка, как принято считать, сглаживается при горизонтальном положении ампутированного и никогда не сопровождается торсией. Однако, как было установлено нами, у 24% таких больных был выявлен подтвержденный рентгенологически сколиоз, не исчезавший при провисании на стульях и в положении лежа на животе (Авербух Э.М., 1971). Более того, у 13% сколиоз был в сторону сохранившейся конечности. При укорочении ноги искривление таза, сколиоз и ротация позвонков — явления закономерные (Jeli F., 1954; Edinger A., Biedermann E., 1957). Отсутствие правила «сколиоз — таз» является патологией. Когда эти отношения складываются извращенно, говорят о «парадоксальном» сколиозе. Таковы поясничный сколиоз при нормальном положении таза, вогнутость сколиоза на стороне высоко стоящего таза, сколиоз без ротации или ротация в сторону высоко стоящей подвздошной кости. Ягодичные мышцы, согласно V.Janda и K.Lewit (1973), входят в число склонных к парезу при различных патологических состояниях. Между тем их нормальная функция необходима для создания мышечного «тазового корсета» при ходьбе. Слабость этих мышц на одной стороне меняет по- 140 Ортопедическая неврология. Синдромология
Рис. 4.8. Формирование ишиальгического сколиоза в зависимости от взаиморасположения грыжи диска (по В.А.Шустину, 1966). Корешок «уходит» от грыжи. ходку в связи с асимметричной реакцией мышц бедра. Часто эти изменения наблюдаются при «выжимании таза» (Beckenverwringung), т.е. при асимметричном, как бы винтовом смещении подвздошных костей по отношению к крестцу. Оно может быть преходящим при временном усилении нагрузки на одну ногу и более стойким при постоянном удлинении одной ноги. Если диск, прилежащий к асимметричному позвонку, гипопластичен, не имеет достаточно развитого студенистого ядра, способного компенсировать асимметричность позвонка или таза и крестца, с самого начала обнаруживается угловой сколиоз. Итак, некоторые механизмы структурного и нейрогенного (в частности, иши-альгического) сколиоза являются сходными. Однако для первого решающим является прогрессирующая асимметрия высоты позвонка, а статико-динамические нагрузки — лишь дополнительным фактором. Для ишиальгичес-кого же сколиоза структуральный фактор небезразличен, но решающими оказываются статико-динамические нагрузки при пораженном диске. На этом фоне формируются противоболевые механизмы сколиоза. Дополнительную роль могут играть асимметрично поступающие к мышцам позвоночника патологические импульсы из внутренних органов или из других источников (Hansen К., Schliack Я., 1962). При этом в связи с появлением болевого синдрома формируются особые противоболевые и другие механизмы искривления позвоночника. Мы полагаем, что имеют значение и асимметричные показатели проприоцепции мышц позвоночника (см. главу 11). Ущемление корешка в самом межпозвонковом отверстии нейрохирурги констатировали на операции очень редко, а при компрессии корешка, когда следовало бы ожидать «корешковый», т.е. гомологичный сколиоз, последний весьма часто оказывался гетерологичным. Старые авторы при оценке механизмов ишиальгическо-го сколиоза рассматривали его в первую очередь с точки зрения целесообразного назначения этой позиции позвоночника, в какой мере она облегчает боль. Этим определя- лось название «ишиальгический». J.Charcot (1888), J.Babinski (1888) объясняли его интенсивной защитой отболи в ноге, которую больные сгибают в тазобедренном суставе и слегка отводят кнаружи переносом центра тяжести в сторону здоровой ноги. Это, однако, не объясняло, почему у других пациентов таз на больной стороне, наоборот, опускается. Изложенная теория обходила механизм гетеро-логичного сколиоза. 1 крестцовый корешок как наименее подвижный, растянутый над грыжей диска может быть расправлен при наклоне в больную сторону. Сдавленный же грыжей 5 поясничный корешок достаточно длинный и не нуждается в таком гетерологичном сколиозе. Наоборот, для уменьшения компрессии в области межпозвонкового отверстия (?!) требуется расширение и увеличение его вертикального диаметра на стороне гомологичного сколиоза. D.Petit Dutaillis (1941), L.Hadley (1949, 1951) попытались обновить устаревшие гипотезы C.Nicoladoni (1886) и J.Sicard (1918) о зависимости сколиоза от «ишиаса» или «фуникулита». Приведенная гипотеза, кроме того, совершенно не могла объяснить случаи альтернирующего сколиоза. Когда опыт нейрохирургов по удалению дисков позволил сопоставить операционные находки с клиническими проявлениями сколиозов, сложилась концепция, объяснявшая каким-то образом не только альтернирующие сколиозы, но и многие другие особенности этого вертебрального синдрома у корешковых больных (Steindler A., Armstrong /., 1952, 1959; De Seze S., 1955; Шуе-тинВ.А., 1966 и др.). Наиболее часто корешок растягивается над грыжевым выпячиванием, расположенным медиально от него. В ответ на это пациент наклоняется в больную сторону, корешок «уходит» от грыжи, и сколиоз оказывается угловым гетерологичным. В других случаях, когда корешок натянут над грыжевым выпячиванием, расположенным ла-терально, больной отклоняется в противоположную сторону, и сколиоз оказывается угловым гомологичным (рис. 4.8). Гомологичный S-образный сколиоз встречается в три раза чаще, чем гетерологичный. Имеют значение не только осо- Глава LV. Синдромы поясничного остеохондроза
бенности взаимного расположения корешка и грыжи, но и размеры грыжи и резервные пространства позвоночного канала.1 Для объяснения альтернирующего сколиоза наиболее привлекательной представляется концепция «грыжа — корешок». При этом типе искривления, описанном еще Е. Remark (1892), направление сколиоза меняется при различных обострениях или в течение одного и того же обострения, при неудачном движении, во время сна. Больные могут и произвольно менять сторону сколиоза: не будучи в состоянии придать позвоночнику строго вертикальное положение, они в момент изменения стороны сколиоза наклоняются вперед, совершают своеобразное балансирующее движение в поясничной области, после чего меняется как направление сколиоза, так и сторона напряжения паравер-тебральных мышц. Если для структурального стойкого сколиоза решающим является прогрессирующая асимметрия высоты позвонка, то для ишиальгического сколиоза решающими оказываются статико-динамические нагрузки в условиях пораженного диска. Дополнительную роль могут играть асимметрично поступающие к мышцам позвоночника патологические импульсы из внутренних органов или из других источников (Hansen К, Schliack H., 1962). На этом фоне в связи с появлением болевого синдрома формируются особые противоболевые и другие механизмы искривления позвоночника. Все сказанное объясняется возможностью смещения корешка как вправо, так и влево. Грыжевые выпячивания у этих больных часто срединные, небольшие, сферической формы с широким основанием (Love J., 1947). Иногда находят два грыжевых выпячивания, а порой обнаруживают подвижные секвестры внутри диска или вне его в эпидураль-ном пространстве (Дубнов Б.Л., 1967). Выпячивания нередко исчезают при растяжении позвоночника, тогда на время проходит и сколиоз. При перемене направления сколиоза на мгновение усиливаются корешковые боли, а по словам некоторых больных, в этот момент даже «что-то соскальзывает», слышится щелканье (ReinhardtK., 1966). Если различные направления сколиоза соответствуют разным обострениям, то вместе с изменением направления сколиоза боль переходит из одной ноги в другую. И, наконец, в пользу данной концепции нейрохирурги приводят факт исчезновения сколиоза после удаления грыжевого выпячивания. Мы совместно с М.В.Моисеевым (1990) наблюдали больного с подобной альтернирующей деформацией поясничного отдела позвоночника, но не во фронтальной, а в сагиттальной плоскости — альтернирующий кифолордоз. Больной Н., 35 лет. В течение 13 лет повторялись приступы болей, вначале в пояснице, а затем и в левой ягодице. За два месяца до поступления в клинику после подъема тяжести на вытянутых вперед руках появились боли в левой ягодице, ощущение онемения, начиная от пальцев и вверх до бедер. Боли беспокоили при вставании, разгибании туловища, но особенно при ходьбе. Когда укладывался в постель, боли и ощущение онемения ослабевали. Иногда боли, отдающие в правую ногу, исчезали после нескольких движений отведения таза вправо (туловище наклонялось влево). Ноги, больше правая, стали потеть и зябнуть. Больной поступал в отделение дважды. После первого пребывания в течение трех недель в октябре 1989 г. выписан с некоторым улучшением, но в поликлинике вслед за этим было применено лечение мануальной манипуляцией, после чего боль стала отдавать уже в правую ногу, а интенсивность и ощущение онемения теперь уже стали сильнее справа. Одновременно мы зафиксировали два следующих феномена: 1. При наклоне туловища вперед градусов на 30 испытывает боль в крестце, затем при продолжении этого движения боль проходит, и больной свободно достает пол пальцами рук. Пока испытываются боли, поясничный отдел остается лордозированным, не участвующим в наклоне туловища, паравертебральные мышцы справа кон-турируются и прощупываются плотными. Левые такими прощупываются и в положении стоя. В этот же период испытывает ощущение напряжения и в брюшной мускулатуре, что подтверждается и пальпацией. Напряжены и кру-ральные мышцы. С момента же исчезновения болей при наклоне туловища на 30-40° от вертикали паравертебральные и брюшные мышцы расслабляются, поясничный отдел принимает положение кифоза, и больной свободно совершает движение доставания пола пальцами рук. Тут же боль в крестце можно вызвать и в положении больного на спине, если каждую ногу, согнутую в колене, начинать сгибать в тазобедренном суставе. В положении 130° (угол между линиями позвоночника и бедра) появляется боль в крестце, но тут же исчезает по мере дальнейшего сгибания и приближения колена к груди. После выпрямления туловище некоторое время может наклоняться безболезненно. Временами в положении сидя или стоя находит безболезненную позу и пытается превратить гомологический сколиоз в гетерологический, что иногда удается, но не более чем на одну-две минуты. В такие моменты наклон туловища вперед безболезнен, многораздельные мышцы не напряжены в поясничной части, но напрягаются в грудо-поясничном отделе. 2. При активном разгибании правой стопы в положении лежа обычным образом напрягается передняя боль-шеберцовая мышца. Консистенция ее тоже обычная — эластичная. Одновременно же сокращается антагонист — икроножная мышца, притом внутренняя головка твердеет и увеличивается больше наружной. Она конту-рируется и прощупывается как граненый тяж каменистой плотности, безболезненный, расслабляющийся сразу, как только больной свободно опустит стопу. При инфильтрации этой мышцы новокаином уплотнение уменьшается частично. В остальном особенности клинической картины при первом поступлении сводились к следующему. Легкое оволосение в области ромба Михаэлиса. Поясничный лордоз по курвиметру 5 мм, при наклоне вперед — кифоз 1 мм, максимальное лордозирование — 10 мм, наклоны в сторону — 5°. Икроножные мышцы в покое гипотонич-ны, больше слева, окружность правой голени на 2,5 см больше, чем слева. Ахиллов рефлекс не вызывается. Симптом Ласега положителен слева; при подъеме ноги на 40° появляется боль в подколенной ямке, но не в крестце, как при наклоне туловища в положении стоя. Болезненны остистые отростки Liv и Ц/, левая средняя ягодичная и левая двуглавая мышцы бедра, болезненный узел Мюллера прощупывается в средней трети расслабленной внутренней головки икроножной мышцы. Грушевидная мышца безболезненна как при ее растяжении, так и при пальпации. Т.к. жалобы все же напоминали картину подгруше- При S-образном сколиозе его оценивают по изгибу, расположенному выше грыжи. Ортопедическая неврология. Синдромология
видной перемежающейся хромоты, была произведена реовазография до и после двигательной нагрузки на мускулатуру левой ноги. Ишемии тканей не было выявлено. Больше того, после нагрузки амплитуда колебаний стала даже выше с более крутым подъемом анакроты. И диа-столическая фаза стала менее пологой. На спондилограммах: узкий позвоночный канал, увеличен пояснично-крестцовый угол, несколько уплощен диск Lv-S|. При повторном поступлении через два месяца боли и ощущения онемения преобладали уже в правой ноге в пальцах, в наружных отделах голени и ягодице. В левой ноге они стали еще интенсивнее. Между тем ахиллов рефлекс стал вызываться, поясничное кифози-рование наросло до 6 мм, сколиоз оставался в положении на животе, но при провисании на спинках стульев исчезал. При вызывании симптома Ласега боль в крестце с обеих сторон появлялась лишь после подъема ноги на 60-70°. Лечение новокаин-гидрокортизоновыми периду-ральными блоками (6 процедур), сосудорасширяющими лекарственными и физическими средствами оказалось неэффективным. Больной был выписан с диагнозом: синдром компрес-сионно-ишемической каудогенной перемежающейся хромоты с выраженными болевыми проявлениями, альтернирующие деформации поясничного отдела позвоночника, срединно-парамедианная грыжа диска Lv-S|, стеноз позвоночного канала. Следовало бы дополнить: альтернирующий поясничный кифоз. Возвращаясь к теории ишиальгического сколиоза, заметим, что она является несомненным шагом вперед. Но и она объясняет лишь часть наблюдений. При парамедианных грыжах, когда следует ожидать гете-рологичный сколиоз, последний бывает и гомологичным. К тому же сращения корешка с грыжей препятствуют его смещению; при преимущественном поражении 1 крестцового корешка возникает гетерологический сколиоз, при последнем отмечают расположение корешка на наружном, а не внутреннем скате грыжи (Petit Dutaillis D,, 1941; Кабин Л.С., 1952; Бротман М.К., 1964; Эсперов Б.Н., 1964; Дубнов Б.Л., 1967). Исчезновение сколиоза через определенный промежуток времени после оперативного удаления грыжи также не является доказательством прямых причинно-следственных отношений «грыжа — корешок — сколиоз». Операция, как и консервативное лечение, после которого тоже в конце концов исчезает сколиоз, меняет состояние всего позвоночного сегмента, его рецепторов. Она проводится на фоне до- и послеоперационного покоя и других лечебных мероприятий, которые должны учитываться вместе с действием хирургического ножа. Нам представляется, что все описанные нейрохирургами причинно-следственные отношения при взаимодействии между корешком и грыжей, несомненно, имеют место, но лишь как часть сложного механизма сколиоза, различного на отдельных его фазах. Сколиоз формируется под влиянием определенного состояния мышц позвоночника, а они реагируют рефлектор-но на импульсы не только из корешка, но и из других тканей позвоночника, иннервируемых синувертебральным нервом. Если для резко выраженного, особенно альтернирующего сколиоза односторонние корешковые импульсы, возможно, являются решающими, то в остальных случаях необходимо учитывать импульсацию из задней продольной связки и других тканей как справа, так и слева. Своеобраз- ные соотношения афферентных импульсов, включая про-приоцептивные, неодинаковая возбудимость центрального звена рефлекторного пути и, наконец, различное состояние исполнительного аппарата — позвоночных мышц — все это должно быть учтено при дальнейших попытках проникнуть в интимные механизмы ишиальгического сколиоза. Доказательством роли межпозвонковых мышц в формировании локального сколиоза явились следующие наблюдения. Введение игольчатого электрода в глубокие короткие мышцы позвоночного сегмента у обоих вызвало внезапное исчезновение давно существовавшего сколиоза. В последующем мы стали добиваться в некоторых случаях того же эффекта при введении в глубокие мышцы пораженного позвоночного сегмента новокаина. Такая динамика соответствует представлениям физиологов о переходе активного состояния центров при так называемом истериозисе в торможение (Жуков Е.К. и соавт., 1952; Зефиров Л.Н., Полетаев Т.Н., 1958). Уже старые авторы указывали на нейрогенно обусловленное напряжение или другое состояние паравертебраль-ных мышц как на причину сколиоза. S.Erben (1897), L.Manu (1893), E.Brissaud (1889), H.Oppenheim (1908) писали, что при сколиозе имеют место парезы или контрактуры разгибателя спины, квадратной мышцы поясницы и подвздош-но-поясничной мышцы. Даже при оценке механизмов ско-лиотической болезни, при которой нет столь динамичных состояний кривизны позвоночника и на первый план выступают изменения самого скелета, известное значение придается мышечному аппарату (Мовшович И.А., 1964; Ла-тыпов А.Л. и соавт., 1981 и др.). Не принималась во внимание и возможность изолированных выключений или кон-трактурных напряжений в пределах определенных мышц на одной стороне отдельного позвоночного сегмента. Для решения этих вопросов потребовались определенные методические приемы. Клинические особенности ишиальгического сколиоза О времени появления ишиальгического сколиоза имеются противоречивые мнения. Одни указывают на возникновение его в острой стадии заболевания (Эсперов Б.Н., 1964; Лисунов В.А., 1970). Другие находят, что он устанавливается через какой-то промежуток времени после появления болей и остается после их исчезновения (Матовец-кий И.И., 1938; Пономарев П.Е., 1947). Сами пациенты, удрученные другими переживаниями — болевыми ощущениями, не всегда в состоянии констатировать начало возникновения сколиоза, а о незначительной деформации позвоночника они обычно не знают вовсе. Ишиальгический сколиоз обычно обнаруживается при повторных обострениях и лишь в 4% в начале заболевания. В это число вошли больные с резко выраженным «корешковым» сколиозом. У 63% обследованных он появляется в первые 10 дней от момента обострения, в том числе у 23% — в первые 24 часа и лишь у 15% — в сроки от 1 до 6 месяцев (Марченко И.З., 1972). Это согласуется с данными ДАШамбурова (1954), С.М.Петелина (1961) и др. Уже с самого начала сколиоз может оказаться весьма выраженным (в 14% не преодолевался никакими приемами) и продолжительным, независимо от того, появился ли он при первом или при одном из очередных обострений. У 79% сколиоз возникал в возрасте 30-50 лет, нередко улиц, занимавшихся Глава TV. Синдромы поясничного остеохондроза 143 тяжелым физическим трудом. Сколиоз обычно развивается на фоне умеренных и выраженных болевых ощущений. Обострению, сопровождающемуся сколиозом, в 84% предшествовали физические перенапряжения в неудобной позе, иногда со сложным балансированием туловища. Сколиоз появлялся наиболее часто (44%) на фоне би-, реже мо-норадикулярного поражения 5 поясничного и 1 крестцового корешков и у 22% — на фоне некорешковых синдромов. Среди лиц, госпитализированных рано, мы выявляли сколиоз только лишь как исключение. Обострения, сопровождавшиеся сколиозом, бывали нередко у лиц, перенесших в прошлом различные травмы: черепа (6%), нижнего квадранта тела (30%). Кроме того, у 28% в анамнезе имелись травмы в сочетании с различными заболеваниями. Интересно, что среди больных с ишиальгическими сколиозами очаги односторонней патологической экстеро-, проприо-и интероцептивной импульсации выявлены в 30%. Это были остаточные явления рубленых ран, переломов и других травм, нередко осложненных остеомиелитом или флегмоной бедра, голени, стопы, рубцы после оперативных вмешательств в области нижнего квадранта тела: аппендэктомии, нефрэктомии, грыжесечения, ампутации конечности. Другие сотрудники клиники (Митрофанов А.М, 1971; Рапопорт Г.М., 1971, 1973), проводившие выборку поясничных дискогенных больных с экстравертебральными очагами патологической импульсации, устанавливали такие клинически значимые очаги нечасто. В группе же больных со сколиозом односторонние зоны постоянной, обычно субсенсорной, ирритации весьма значимы. Выше было упомянуто, что среди наших пациентов с ишиальгическим сколиозом роль внепозвоночных факторов выявлялась у 30%. Интересно, что у 24% синдром остеохондроза возникал на стороне очага патологической импульсации. Дата добавления: 2015-01-18 | Просмотры: 1307 | Нарушение авторских прав |