|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Би- и полирадикулярные пораженияВстречаются не менее чем в 44% (БогородшскийД.К. и со-авт., 1974). Эти поражения объясняются возможностью множественных грыж. Они встречаются чаще у лиц средне- Глава IV. Синдромы поясничного остеохондроза
го возраста, нередко у пожилых, и при отсутствии грыжи, что было установлено клинически и ЭМГ (Wilbourn A.J., 1982). Возможны и отсутствие Н-волны, и двусторонняя стимуляционная невозбудимость. R.Spurling (1958) приводит данные различных нейрохирургов, согласно которым множественные грыжи встречаются от 3 до 11 и даже до 21%. Особенно часто выявляются множественные грыжи дисков при дискографии (ОснаА.И., 1965, 1969; Дуров М.Ф., 1966). Эти сведения, равно как и результаты миелографии, сами по себе без необходимости клинической интерпретации не всегда могут ответить на вопрос о связи полирадику-лярного поражения с множественными грыжами. Как мы отмечали уже ранее в разделе о дистрофических поражениях позвоночника, множественные поражения дисков встречаются часто и на патологоанатомическом материале, причем у лиц, у которых в анамнезе не было соответствующих клинических проявлений. L.O'Connel (1951) приводит результаты 500 операций. Среди 10 оперированных из-за рецидивов он обнаружил грыжу на втором уровне лишь у двоих, Б.Л.Дубнов (1957) выявил одновременно две грыжи у двоих, Я.К.Асе (1971) на 154 операциях — у четверых. Более частым источником би-и полирадикулярного поражения являются крупные по размерам, широко распластанные грыжи одного диска (Keegan J., 1944; Ectors L., 1952; Асе Я.К., 1971; Дривоти-нов Б.В., 1972 и др.). В парамедианной области такая грыжа деформирует спускающийся вниз один корешок, а лате-ральнее в боковом кармане или в межпозвонковом отверстии — спустившийся в это отверстие вышележащий корешок (см. рис. 4.4, черный эллипс). Так, в промежутке Liv-v крупная грыжа в парамедианной области сдавливает корешок Ls, а фораминально или в рецессусе — корешок Ц; в промежутке Ly-Si грыжа в парамедианной области сдавливает направляющийся к крестцу корешок Si, а в рецессусе или фораминально — корешок L5. Фораминальная компрессия возможна и за счет тех изменений в межпозвонковых суставах, которые сопутствуют грыже диска. При распространении грыжи в медиальном направлении сдавливается спускающийся более медиально нижележащий корешок. Так, при грыже Liv-v, помимо корешка L5, иногда сдавливается и первый крестцовый корешок. Интрадуральное сдавление одного-двух соседних корешков при медиально ориентированных грыжах без обязательного сдавления всего конского хвоста описали L.O'Connel (1951), В.А.Шустин (1965), П.Петров (1963), Е.В.Макарова (1965), C.Arseni (1970), Я.КАсс (1971), М.К.Бротман (1975) и др. Грыжа диска может мигрировать не только в горизонтальном, но и в вертикальном направлении (hernia dissecans no L.Armstrong'y, 1952). Смещаясь под задней продольной связкой, мигрирующие грыжевые секвестры воздействуют на соседние и даже на отдаленные корешки (Greenwood J., ШустинАЛ, 1962; Epstein J., 1962; Дубнов Б.Л., 1967). Иногда они при этом прободают твердую мозговую оболочку, перемещаясь в полость мешка (Micula E. et ai, 1960). Я.К.Асс (1971) в 2,7% наблюдений выявил двустороннее корешковое поражение двумя боковыми грыжами одного и того же диска. В последние годы особое значение среди механических факторов, обусловливающих полирадикуляр-ность поражения при грыже одного диска, придают растяжению соседних корешков, перекручиванию твердой мозговой оболочки и соответствующему прижатию соседних ко- решков. М.К.Бротман, описывавший в 1964 г. указанный механизм по наблюдениям в операционной, в 1972 г. сообщил о подтверждении его и на модели. На анатомическом препарате конского хвоста он показал, что при растяжении экстрадурального отрезка корешка Lj происходит смещение его интрадурального отрезка. При этом дислокация твердой мозговой оболочки приводит к прижатию и смещению корешка в дуральном мешке. При данном механическом вовлечении соседнего корешка автор придает значение вторично возникающим рефлекторным изменениям в нем. Значение же других рефлекторных, равно как и спаечных, механизмов он считал преувеличенным. Он отрицал существенную роль межкорешковых анастозмов, т.к. поражение соседних корешков наступает чаще не одновременно, а в различные периоды. Также и в отношении роли арахнои-дальных и эпидуральных спаек автор присоединяется к мнению Z.Kunc (1951), S.De Seze et al. (1957): эти асептико-вос-палительные изменения существенного клинического значения не имеют. После операции по поводу грыжи возникают грубые рубцы, что обычно не приводит к корешковым нарушениям. Не ясно, целесообразно ли пересечение арах-ноидальных спаек — ведь они несут коллатеральные сосуды (Nugent G., 1959). Я.К.Асс (1966, 1971) и А.М.Дмитриева (1963) пришли к прямо противоположному заключению. «Можно определенно утверждать, — писал Я.К.Асс, — что у больных с типичным ишиасом сдавление нервного корешка бывает значительно реже, чем некомпрессионные поражения, среди которых первое место принадлежит, вероятно, реактивному эпидуриту» (с. 109,1971). Только среди 154 оперированных, т.е. наиболее тяжелых больных, он обнаружил ограниченный эпидурит у 21. Автор полагает, что среди нео-перируемых эпидурит встречается еще чаще. О роли арахно-идальных и перидуральных асептико-воспалительных изменений, наблюдаемых во время операции, писали L.Barr и W.Mixter (1941), W.Dandy (1941, 1942), B.Woodhall (1947), L.Armstrong (1952), L.Walk (1953), G.Gill и H.White (1955), Ю.Э.Берзиньш, Б.Н.Эсперов (1961), Э.Раудам (1962) и др. Обнаруживаются нежные или плотные спайки между корешком и подлежащим диском. Корешок при этом иногда окутан плотной фиброзной тканью. Иногда он отечен, гипе-ремирован. Эпидуральная клетчатка выглядит инфильтрированной, кровоточивой или склерозированной. Гистологическое исследование оболочечно-корешковых и эпидуральных тканей на трупах людей показало, что вблизи пораженного диска обнаруживается отек межуточной ткани, вакуолизация, лимфоидная инфильтрация. Развивается грануляционная ткань с очагами фиброза (Brown H., 1937). Клиническое значение всех этих изменений весьма, конечно же, важно при учете симптомов раздражения рецепторов задней продольной связки и других тканей позвоночника. Однако нет сомнения в том, что преувеличивать их значение при по-лирадикулярных синдромах не следует. Вовлечение в патологию соседнего корешка возможно и гипертрофированной желтой связкой, что неоднократно фиксировалось как во время операции, так и гистологически (Brown H., 1938,1963; Dockerty M., LoweJ., 1940; БерзиныиЮ.Э., 1961; Хевсуриани Ш.О., 1963; Пуриньш И.Ж., 1966 и др.). Реактивные изменения приводят к ее утолщению до 1 см и более. Обнаруживается дегенерация с фиброзом, гиалиновым перерождением стенок сосудов и сужением их просвета. 8-886 Ортопедическая неврология. Синдромология
Утолщенная связка, вдаваясь вглубь канала между дужками, особенно ущемляясь во время разгибания в позвоночном сегменте, может оказать на спускающийся вниз корешковый нерв такое же воздействие, как и парамедианная грыжа. Этот механизм давно был отмечен и при травмах (Elsberg С, 1913; Schneider К, 1951; Угрюмое В.М., 1961; Штульман Д.Р., Румянцев Ю.В., 1966). Сдавление же соседнего нижерасположенного корешка происходит в латеральной части канала или интрафораминально при гипертрофии латеральной части связки. В происхождении би- и полирадикулярных синдромов значение придают также нарушениям кровообращения в корешках. Возможность этого механизма представляется особенно реальной в тех случаях, когда грыжа незначительна по объему и нет условий для дислокации соседнего корешка. В пользу роли корешкового сосудистого фактора говорит течение заболевания: часто облегчается его начало после охлаждения, когда улучшение возникает вследствие уменьшения отека корешка при прежнем объеме грыжи. О том же свидетельствует улучшение, наблюдающееся под влиянием лечения сосудорасширяющими средствами, и, наконец, сама симптоматика дискогенных корешковых поражений: боли не прекращаются, а нередко и усиливаются в ночное время, преобладает выраженность парестезии, что весьма характерно для ишемического поражения нервных стволов (Коц Я.М., 1968; Конин Г.С., 1972; Старобинец М.Х., Вер-ник А.Я., 1972 и др.). Что касается патологоанатомического подтверждения расстройств кровообращения корешков, то этот вопрос нельзя считать достаточно изученным (Duus P., KahlauG., 1950; BoszikG, 1956 и др.). Авторы детально описывают дегенеративные изменения нервных волокон, шванновских клеток, оболочек, а со стороны сосудов корешка — явления «ангиита», увеличение диаметра сосудов. Однако причинно-следственные отношения этих нарушений остаются неясными. В патогенезе корешковых, как и спинальных синдромов следует учитывать роль как артериальных, так и венозных дисциркуляторных расстройств. Рядом клинико-морфологических и веноспондилогра-фических исследований установлено, что рубцовые, как и объемные интравертебральные процессы приводят к компрессии внутрипозвоночных сосудов, в первую очередь венозных. Это один из механизмов возникновения варикозного расширения вен эпидуральной клетчатки и корешков (ПинесЛ.Я., 1925;РаздольскийИ.Я., 1936; BoszikG., 1955; Назаров Г.Д., 1958; Шамбуров Д.А., 1959; Sofletea A. etal, 1961; Gumbel U. et ah, 1969; Герман Д. Г., 1971; Zaski S., 1978). Согласно результатам анатомических исследований Л.Г.Плеханова (личное сообщение), по бокам от того места, где задняя продольная связка крепится к задним отделам фиброзного кольца диска, располагаются вены. Их там не меньше, чем позади этой связки. Грыжевые секвестры диска оказываются в этих самых участках вблизи лимбусов, нарушая венозный отток от корешка. Во время операции иногда обнаруживают извилистые, толщиной со спичку венозные стволы, идущие вдоль сдавленного корешка (АссЯ. К, 1966, 1971; Кузьмичев А.Я., 1967). Также выше и ниже сдавленного корешка на операции и ве-носпондилографически на уровне пораженного диска находят расширение и извилистость переднего венозного сплетения, гиперплазию анастомозов между левым и правым сплетениями. Следует помнить, что варикоз эпидуральных вен возможен и независимо от патологии дисков как проявление порока сосудов. И в этих случаях в начальной стадии клинических проявлений появляются корешковые боли (Коломейцева И.П., Нечаева И.Г., 1967; Ильинский И.А., Васин И.Я., 1967; Никонова О.С., 1972). О врожденном эпиду-ральном варикозе можно думать при наличии кожных теле-ангиэктазий, геморроя, расширения вен ног. Существуют и некоторые особенности самой структуры дискогенного корешкового синдрома, осложненного варикозом эпидуральных и корешковых вен. Такое осложнение можно заподозрить, если боли усиливаются в горизонтальном положении, уменьшаются или исчезают после продолжительной ходьбы. Указанный «феномен разминки» сохраняется, видимо, тогда, когда циркуляторные нарушения еще субком-пенсированы. Компенсация возможна за счет развития вен тел позвонков, коллатералей, уменьшения притока артериальной крови и пр. Среди различных факторов, способствующих или препятствующих компенсации, важную роль играют оболочечные спайки, зажимающие сосуды. Дисциркуляторные корешковые нарушения возможны не только из-за механического воздействия на сосуды сдавленного корешка. Наши клинические исследования (1960) позволили поставить вопрос о рефлекторных вазомоторных нарушениях в области сдавливаемого корешка. Эти вазомоторные реакции могут быть следствием импульсации из различных источников. Наряду с импульсацией из охлаждаемой кожи, из пораженных внутренних органов следует учитывать и обширнейший источник — проприоцепцию мышц и фиброзных образований. Для поясничных корешков важны импульсы из перетруживаемых поясничных мышц и мышц ног, особенно при несбалансированных движениях и других нефизиологических нагрузках. Переключение этих импульсов через сегментарные и другие центральные аппараты на вазомоторы корешков, т.е. моторно-васкулярные рефлексы (моторно-висцеральные рефлексы по М.Р.Могендовичу, 1957), — таков один из механизмов отека и других сосудистых нарушений в области корешков. О значении рефлекторных дисциркуляторных расстройств в межпозвонковом промежутке писал L.Leriche (1955). Это воззрение согласуется со взглядами А.И.Арутюнова и М.К.Бротмана (1960), O.Stary и S.Figar (1965), А.Т.Марго-лина(1970), М.К.Бротмана (1971) и др. невропатологов, которые рассматривают взаимодействие между корешком, грыжей и другими позвоночными структурами не с одних лишь механистических позиций, а с учетом вазомоторных и реактивно-воспалительных изменений в корешке. Отсюда изменчивость корешковых проявлений под влиянием температурных, эмоциональных, лекарственных и других воздействий. Как следует из изложенного выше, различные виды дисциркуляторных корешковых расстройств могут сочетаться с асептико-воспалительными и другими механизмами поражения корешков. Отсюда и разнообразие клинических проявлений би- и полирадикулярных синдромов поясничного остеохондроза. С учетом всех указанных механизмов би- или полирадикулярного поражения невропатолог в состоянии в большинстве случаев поставить топический диагноз без применения или до применения рентгеноконтраст-ного и ЯМР исследования. При этом важно выяснить, какой из корешков пострадал первично при первоначальной компрессии грыжей диска, а какой — вторично, вследствие Глава IV. Синдромы поясничного остеохондроза
реактивно-слипчивых процессов, сосудистых нарушений или из-за тракции соседнего корешка, или распространения грыжи до^олрикосновения со смежным корешком. Решающими при этом являются последовательность появления симптомов, особенно болевых, преимущественная выраженность их, стойкость симптомов поражения данного корешка. Под этим углом зрения удается осмыслить весь анамнез болезни: болевой рисунок, зону отдачи боли в момент определенной физической нагрузки, возникающие затем парестезии, сколиоз определенного направления и пр. Наиболее часто имеет место одностороннее поражение корешков Ls и Si, обычно грыжей диска Ly-S]. Как упоминалось выше, на этом уровне грыжа часто располагается лате-рально, что создает предпосылки для компрессии корешка L5, а не только корешка Sf. Поражение последнего в данных условиях является обязательным и обычно первоначальным. После появления симптомов компрессии корешка Si возникают признаки латерального распространения грыжи с вовлечением корешка Ls (эксцентрический тип по М.К.Бротману, 1964). Обратная последовательность, когда к картине сдавления корешка Ls пресакральным диском присоединяется корешковая компрессия Si, говорит о боковой грыже, распространяющейся в медиальном направлении. Но подобная же последовательность может иметь место и при другой локализации грыжи, и по совсем другому механизму. Синдром одностороннего экстра- или интра-дурального поражения смежных корешков Ls и S\ встречается и при грыже диска Lrv-v, хотя и в два раза реже, чем при грыже люмбосакрального диска. В этом случае корешок Ls подвергается непосредственной компрессии в парамедиан-ной зоне. Корешок же Si, расположенный ниже, более короткий и относительно более фиксированный в твердой мозговой оболочке, вовлекается при его тракции (Woodhall В., 1947). Итак, одна и та же последовательность вовлечения корешков — сначала Ls, затем Si — возможна при боковой медиально распространяющейся грыже преса-крального диска и при парамедианной грыже диска Liv-v-Как при этом установить уровень пораженного диска? В первом случае, при боковой грыже диска Ly-Si, первоначальные симптомы поражения корешка будут такими же, как при боковой грыже: начало корешковых симптомов при отсутствии или слабой выраженности люмбоишиальгичес-ких. Во втором случае, при парамедианной грыже диска Liv-v, симптомы поражения корешка Ls появляются после стадии люмбальгии или одновременно с поясничными болями. При наклоне туловища в больную сторону в первом случае выражен феномен межпозвонкового отверстия, симптом звонка или грыжевой точки. По нашим наблюдениям, в этих случаях резко болезненна капсула сустава Ly-Si. Если здесь развивается артропериартроз, то, как выше упоминалось, пальпация вызывает не только местную болезненность. При давлении на данный сустав, расположенный позади корешка Ls, последний травмируется, что сопровождается отдачей корешковой боли до большого пальца. Кроме того, вовлечение в пресакральной щели корешка S] вслед за корешком Ls происходит по типу компрессии за счет самого диска. Отсюда грубость, а нередко и внезапность появления симптомов со стороны корешка Si. Вовлечение же его при патологии диска Liv-v происходит как результат тракционного или другого некомпрессионно- го механизма. Отсюда меньшая грубость, обычно постепенное развитие симптомов со стороны корешка Sf. Независимо от того, страдает ли четвертый или пятый поясничный диск, та или иная степень заинтересованности корешка Ls имеет место почти всегда: среди оперированных на этих двух дисках в 96,8%. Корешок Ls может быть вовлечен в бирадикулярный синдром и совместно с корешком L). Однако патология этого последнего при грыже диска Liv-v происходит в два раза реже, чем одновременное поражение корешка S\ (Бротман М.К., 1964). Симптомы вовлечения корешка L(при этом обычно выражены слабо. Это касается и повреждения данного корешка при грыже пресакрально-го диска. Лишь при грыже диска Lni_iv проявляются первыми и хорошо выражены корешковые симптомы L». В остальных случаях этот корешок страдает «по соседству», из-за растяжения и смещения в мешке твердой мозговой оболочки и в меньшей степени — из-за дисциркуляторных и спаечных процессов. Первыми при этом появляются признаки ирритации в зонах другого, непосредственно сдавливаемого корешка Ls или Si, и лишь в последующем выявляются симптомы смещения корешка Ц — нерезкие боли и парестезии, а затем и явления выпадения. Те же симптомы первыми исчезают после операции удаления диска. Полирадикулярные поражения возникают при сдавле-нии экстрадурального отрезка корешка и самого дурального мешка крупной парамедианной грыжей диска, обычно Liv-v- Вовлекаются корешки L4, Ls и Sj, а иногда и крестцовые корешки на той же стороне. Поражение это происходит как вследствие частичного сдавления конского хвоста, ротации дурального мешка, так и из-за вторичного арахнои-дального асептико-воспалительного процесса с образованием спаек между корешками. В некоторых редких случаях наблюдается, как упоминалось, двусторонняя корешковая компрессия медианно-па-рамедианной грыжей или двумя грыжами гантельного типа слева и справа одного и того же диска. Среди 350 больных с корешковыми синдромами поясничного остеохондроза, лечившихся в неврологической клинике, мы диагностировали такие двусторонние поражения в 1,7%: четыре раза — двустороннее поражение корешка Sb по одному разу — двусторонние поражения корешков Ls и L), один раз — двустороннее бирадикулярное поражение корешков Lt и L5. Среди больных, оперированных Я.К.Ассом (1971), эти варианты выявлены в 1,3%. 4.2.2.5. Компрессионные и рефлекторно- дисгемические поражения конского хвоста и спинного мозга В каудальном отделе спинного мозга различают, как известно, конус и эпиконус Минора. В конус входят нижние 3-4 крестцовые сегменты и копчиковый отдел, т.е. сегменты, которые обеспечивают вегетативную иннервацию тазовых органов, но уже не содержат двигательных клеток для мышц ног. В эпиконусе же (сегменты L4-S2) локализуются клетки, иннервирующие мышцы каудальных отрезков тела, по существу мышцы, иннервируемые седалищным нервом и его ветвями. При поражении эпиконуса возникает парез стопы, ягодичных мышц, выпадает ахиллов рефлекс. Расстройства чувствительности при синдроме конуса ограничиваются аногенитальной областью, при синдроме же эпико- Л Ортопедическая неврология. Синдромология
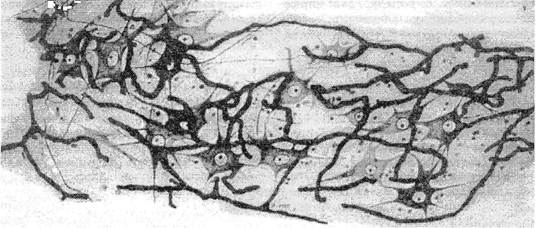
нуса они распространяются на зону «штанов наездника». В обоих случаях расстройства чувствительности носят диссоциированный характер. Явлениям выпадения часто предшествуют парестезии. При вовлечении в процесс конуса развивается истинное недержание мочи и кала. При патологии эпиконуса к симптомам поражения его серого вещества присоединяются симптомы проводников, могут появляться и соответствующие нарушения со стороны сфинктеров типа задержки мочи с последующим периодическим недержанием мочи и кала. Конский хвост образуется нижнепоясничными, всеми крестцовыми и копчиковыми корешками, которые направляются почти вертикально вниз, располагаясь в дуральном мешке весьма плотно. На верхнепоясничном уровне располагаются конус и эпиконус. Здесь могут одновременно поражаться как спинной мозг, так и корешки конского хвоста. В такой ситуации, например при поражении на уровне Ьц позвонка, часто невозможно, как отмечает М.Б.Кроль (1936), вылущить из клинической картины симптомы заболевания спинного мозга. Признаки поражения передних корешков вуалируются пирамидными симптомами. Но и при вовлечении самого хвоста, т.е. ниже Ьц позвонка, трудно решить, вызвана ли клиническая картина поражением хвоста или конуса. Обычно приводят следующие дифференциально-диагностические критерии: при поражении хвоста заболевание развивается сравнительно медленно, чаще в течение месяцев, в клинической картине преобладает односторонность расстройств, боли выражены резко, явления выпадения в сенсорной сфере непостоянны, часто од-носторонни, с выпадением как болевой и температурной чувствительности, так и сложных видов ее. Парестезии часто отсутствуют, тазовые расстройства выражены слабо и вообще не обязательны. Т.к. все эти признаки все же не патог-номоничны («чаще», «реже»), М.Б.Кроль придавал большое значение рентгенологическим и другим симптомам поражения позвоночника на уровне конуса или ниже, на уровне конского хвоста. По неврологической картине же «...дифференциальный диагноз между поражением кауды и конуса является педантизмом и пустым занятием, лишенным всякого практического смысла» (с. 40). С широким внедрением контрастных методов исследования, компьютерной томографии, ЯМР эти трудности стали более преодолимыми. Однако задачи клинического анализа стали от этого не менее трудными. Это выяснилось при диагностике тех, казалось бы, легко верифицируемых случаев, когда конский хвост сдавливается срединной грыжей диска или другой позвоночной структурой, например желтой связкой (Elbserg С, 1943; Puusepp L., 1932; Moiel R. et ai, 1967). По данным различных авторов, срединные грыжи с двусторонней симптоматикой встречаются не так уж редко—в 10-26% среди оперируемых и даже чаще (Кунц 3., 1951; Пастор Э. и соавт., 1960; Шульман Х.М., 1961; Старо-войт В.В., 1963; Шустин В.А., 1963 и др.). На большом материале Р.И.Паймре (1973) в 1100 операций на поясничных дисках компрессия конского хвоста срединной грыжей отмечена в 1% наблюдений. Болгарский нейрохирург П.Петров (1963) при такого рода грыжах на уровне Ljv-v или Ly-Si отметил следующее. Хотя они и сдавливают вначале сре-динно расположенные корешки конского хвоста, но клини- чески часто выявляется поражение корешков Ls и Sj. Эти последние располагаются в конском хвосте наиболее лате-рально, они более фиксированы, чем остальные, и деформируются грыжей легче, чем другие свободно перемещающиеся корешки. По мнению этого автора, не приходилось думать о конусном или эпиконусном синдроме при сдавле-нии конского хвоста. Кроме того, конусный или эпиконус-ный синдромы не сопровождаются четким сколиозом или другими вертебральными симптомами, свойственными дискогенной компрессии конского хвоста. О каудогенной перемежающейся хромоте см. ниже. 4.2.3. Корешково-спинальные синдромы Клинико-анатомические исследования и хирургические верификации показали, что при дискогенной компрессии корешков L5 или Si нередко на первый план выступает все же не корешковая, а спинальная симптоматика. Итак, с одной стороны, симптомы вертеброгенного поражения спинного мозга, чаще каудальных его отделов, несомненно имеют место. С другой стороны, симптомы эти обусловлены не непосредственным воздействием патологических структур позвоночника на спинной мозг. Разгадка пришла с развитием учения об остеохондрозе, но подготовлена она была логикой клинических фактов давно. Еще Л.С.Минор (1905) и Л.О.Даркшевич (1907) писали о варианте ишиаса с параличом отдельных мышц на больной ноге с отвисанием стопы. Вариант встречался нейрохирургом S. De Seze (1942) в 1% случаев; среди оперированных в Минске (Дривотинов Б.В., 1972) — в 5,7%; среди больных «люмбоишиальгией» в Румынии — в 5% (Arseni С. et ai, 1959); среди оперированных в Тарту (Паймре P.M., 1973) — в 5,8%. В нашей клинике среди 684 больных поясничным остеохондрозом этот вариант диагностирован в 1,9%. Отсутствие или малая выраженность чувствительных расстройств при грубости пареза (парализующий или паре-зирующий ишиас по S. De Seze et a!., 1957) позволили заподозрить переднероговое поражение1. Инсультообразное же вспыхивание заболевания, а оно часто развивается в течение часов или 1-3 суток, навело на мысль о сосудистом его характере. Т.к. заболевание обычно возникает у лиц, обнаруживавших до того признаки грыжи поясничного диска, появилась мысль о том, что начало сосудистого процесса связано с воздействием грыжи на нижнепоясничный корешок. Здесь-то, в корешке L5 или Sb и была обнаружена дополнительная корешковая артерия Депрож-Готтерона (Deproges-Gotteron R., 1955 - ученик De Seze,). Радикуломе-дуллярная артерия участвует в кровоснабжении спинного мозга в 15% — по G.Lazorthes (1949) или в 16,7% — по А.А.Скоромцу (1967). Естественно, что у этих 15-17% людей полноценное кровоснабжение нижнепоясничного отдела спинного мозга не может быть обеспечено одной лишь артерией Адамкевича. В этих случаях, если дополнительная артерия сдавлена грыжей поясничного диска, кровоснабжение оставшейся артерией Адамкевича окажется или несостоятельным, или, при определенных условиях, скомпрометированным. На поясничном уровне от каждого сантиметра передней спинальной артерии отходит 5-12 центральных артерий, тогда как на грудном — лишь 2-5 артерий — дан- 1 В 1942 г. тот же автор подобную патологию пытался связать с нарушением венозного оттока из корешка. Одесский врачЯ.М.Раймист еще в 1913 г. описал подобные наблюдения под названием ischias spinalis. I Глава IV. Синдромы поясничного остеохондроза
Рис. 4.35. Капиллярная сеть вокруг двигательных клеток передних рогов поясничного утолщения. Мальчик 7 лет. Поперечный срез толщиной 90 мк. Реакция на щелочную фосфатазу по Гомори. Ок. 7, об. 40. ные микроангиографических исследований J.Turnbull (1971). Тем не менее миелопатии возникают и на поясничном уровне, причем часто на расстоянии от места компрессии корешка, в нижних отделах спинного мозга (De Seze S, 1957; Сараджишвили П.М., 1960; Богородинский Д.К. и со-авт., 1965; Михеев В.В. и соавт., 1965; Андреева Е.А., 1966; Arseni С, Stanciu M., 1968; Герман Д.Г., 1972; Зинченко А.П., Каплан И.Б., 1973; Семенова-Тянъ-Шанская В.В., Сидорова Т.Г., 1973; Шустин В.А., Панюшшн А.И., 1985 и др.). Основная масса капилляров, обеспечивающих питание спинного мозга, имеет своим источником не центральные, а периферические артерии. По данным O.Hassler (1963, 1966), преобладание кровоснабжения периферических зон спинного мозга характерно для грудного уровня, тогда как на поясничном более обильное кровоснабжение имеет место в центральной зоне. Впрочем, в отличие от Б.Н.Колосов-ского и Н.Г.Паленовой (1966), выявлявших в экспериментах на кошках артерио-артериальные анастомозы, микроангио-графические исследования J.Turnbull (1971) позволяют считать, что у человека между терминальными артериями анастомозов нет. Поэтому условия компенсации ухудшаются в первую очередь там, где ущемляются периферические артерии, в частности при узком позвоночном канале. Узость канала до сих пор не учитывалась применительно к грудному уровню при патологии дополнительной артерии Де-прож-Готтерона. При этом условия коллатерального кровообращения особенно недостаточны в зоне вентральных артериальных трактов (Колосовский Б.Н., Поленова Н.Г., 1966). Условия компенсации ухудшаются и у тех больных, у которых удельный вес артериальной сети Адамкевича незначителен сравнительно с сетью сосудов, связанных с дополнительной артерией: поражение этого важнейшего источника становится уже катастрофой. Компенсация оказывается недостаточной также в тех случаях, когда выключение дополнительной артерии происходит внезапно. При медленном же выключении механизмы компенсации формируются до возникновения ишемии. Известно, что в головном мозге уже 6-минутная анемизация ведет к гибели ганглиозных клеток. Спинальные ганглиозные клетки считали устойчивыми до 50-120 минут (Tureen L., 1938; Первушин В.Ю., 1955 и др.). Однако, как показал Б.Н.Колосовский (1941-1966), такая «устойчивость» к ишемии мнимая, она обеспечивается в экспериментах, в которых не выключаются все коллатерали. При полном обескровливании животного спинальные клетки гибнут уже через 6 минут. Не только на периферии, но и внутри спинного мозга артерии отнюдь не являются конечными: их соединяют коллатерали диаметром не менее 10 мк. При выключении центральных артерий у кошки наступало расширение артериальных анастомозов, особенно в периферических отделах. К центральным группам клеток переднего рога не доходят ни длинные ветви неповрежденных центральных артерий, ни анастомозы, соединяющие их с сосудами белого вещества. Наиболее подверженными анемии оказывались клетки глубоких отделов переднего рога. «Жадность» переднероговых клеток к кислороду, как подчеркнуто в нашем сообщении (совм. с Ракеевой М.Т., 1973), доказывается и особенностями взаиморасположения мотонейронов и окружающих их капилляров. Если на грудном уровне капиллярная сеть передних рогов не очень густая и основная масса клеток располагается по ходу капилляров, сеть эта весьма богата на поясничном уровне (рис. 4.35). Здесь каждый мотонейрон тесно окружается трехмерной капиллярной сетью. Ветвясь на поверхности тела клетки, капилляры нередко образуют сложные переплетения, а также круглые или овальные петельки. Эти условия артериального, равно как и венозного кровообращения создавались в филогенезе. В условиях же патологии первыми и страдают эти наиболее «капризные», наиболее «жадные» к кислороду переднероговые клетки поясничного утолщения. Ишемическая переднероговая концепция парализующего ишиаса (теория спинального инсульта) признавалась большинством авторов. Клинические наблюдения говорили в пользу того, что сдавление дополнительной радикуло-медуллярной артерии в экстрадуральном или интрадураль-ном участке корешка, т.е. в конском хвосте, через твердую мозговую оболочку может проявиться симптомами поражения: а) корешка; б) конского хвоста; в) спинного мозга. М.К.Бротман (1965), Д.К.Богородинский и соавт. (1975) считают необходимым различать парализующий ишиас спинальный и корешковый. Возможны и комбинации этих Ортопедическая неврология. Синдромология
поражений. В тех случаях, когда клиницист наблюдает по-достро развившуюся изолированную слабость разгибателей стопы при наличии расстройств чувствительности, больше данных в пользу компрессии нервных волокон корешка L5, чем в пользу компрессии корешковой артерии. Однако далеко не все факты укладывались в эту концепцию. Что касается терминологии, то А.П.Зинченко и И.Б.Каплан (1973) с учетом развития синдрома и его течения рассматривали острый, подострый и хронический поясничный сосудистый корешковый синдром и справедливо возражали против определения «паралитический ишиас». Высказывались возражения и против сосудистого характера процесса, и в пользу обычной компрессии двигательных волокон корешков конского хвоста или экстрадуральных отрезков корешков (Петров П., 1963; Коломейцева И.П. и соавт., 1966; Шапиро И.М., 1966). Дальнейшие наблюдения показали, что иногда поражения по характеру действительно корешковые. Условия же их возникновения после охлаждения, грязелечения, других тепловых процедур, да и морфологические находки (Armstrong J., 1958; Буйволов П.С. и соавт., 1964; Бого-родинский Д.К. и соавт., 1975), и хирургические верификации (Заболоцкий НУ., 1983) говорили в пользу сосудистого характера самого корешкового поражения в этих случаях «парализующего ишиаса»: обнаруживались кровоизлияния в корешках, расширения передних венозных сплетений, си-нюшность и отечность корешка и пр.1 Острые сосудистые расстройства чаще развиваются в экстрадуральном участке корешка. Так или иначе, заболевание это сосудистое, и иногда дисгемический очаг располагается в корешке. М.К.Бротман и М.Н.Шамаев (1972) указывают и на ситуации, при которых кровоизлияние у больного парализующим ишиасом произошло в корешок, не содержащий дополнительной артерии. В связи с этим стали различать не только местную компрессию конского хвоста, компрессию дополнительной артерии с ишемичес-ким очагом на расстоянии (в спинном мозге), но и другие, дистантные спинальные дисгемии — рефлекторные (Barre J., 1953; Zulch К., 1955; Марголин А.Г., 1970; Львовский A.M., 1969). Таким образом, как ни обогатились наши представления о клинике и патогенезе конусо-эпиконусно-и кауда-синдромов, к давним трудностям установления топического уровня по длиннику (конус? хвост?) присоединились трудности определения характера поражения: местное сдавление конского хвоста или одного двигательного корешка? Сдавление «магистрального» корешкового сосуда и ишемия спинного мозга на расстоянии от пораженной корешковой артерии, но по механизму рефлекторному? К этому следует присоединить трудность определения всех этих механизмов, т.к. они должны быть учтены в связи с такими дополнительными, но зачастую решающими факторами, как узость позвоночного канала, узость просвета корешковых артерий вследствие артериосклеротического или другого процесса. Как и в отношении расстройств кровообращения головного мозга, здесь приходится учитывать стойкие и преходящие нарушения спинального кровообращения. Что положить в основу классификации? Так, например, рефлекторный механизм важен при развитии преходящих, перемежающихся расстройств кровообращения, но они про- исходят часто в определенных устойчивых анатомических условиях узкого позвоночного канала при воздействии грыжи диска, желтой связки (Moiel R. et al., 1967), костных аномалий или спондилолистеза (Arseni С. et al., 1969; Цивь-ян Я.Л., 1970), при узком рецессусе. M.Ciric Thosmikhael et al. (1980) говорят о синдроме этой полости. Начнем с рассмотрения перемежающихся расстройств кровообращения. Они нередко являются не только стадией, предваряющей стойкие нарушения, но и формой расстройств кровообращения, ими ограничивается клиническая картина. Это, во-первых, интермиттирующая ишемия конского хвоста — наиболее удачный термин, предложенный R.Joffe et al. (1966). При ходьбе появляются парестезии, боли и слабость в ногах. Больной вынужден остановиться на несколько минут или более продолжительное время, после чего может продолжать ходьбу. Характерна двухсторонность объективно выявляемых периодических или перманентных чувствительных и двигательных расстройств. Учитывая их сходство с ишемической нейропатией при облитерирующем эндартериите, они описывались как перемежающаяся хромота конского хвоста (Verbiest H., 1954, 1955; Blau J., Loque V., 1961; Brisch H., 1964; Evans J., 1964; Wilson D„ 1969; Clark K., 1969; Silver etai, 1970; Михеев В.В. и соавт., 1972; Yamata H. etai, 1972; Богородинский Д.К. и соавт., 1975). Общеприняты термины «каудогенная перемежающаяся хромота», «миело-генная перемежающаяся хромота». Интермиттирующая ишемия спинного мозга, проявляющаяся пароксизмально наступающей слабостью ногу больных с картиной «ишиаса», была известна давно (Бобровский П.Г., 1851; Sottas J., 1894). Она была детально описана как «перемежающаяся хромота спинного мозга» J.Dejerin (1906) или «миелогенная перемежающаяся хромота». Приступы пареза ног наступают при ходьбе и исчезают после отдыха. Они не сопровождаются нарушениями чувствительности. После приступов иногда повышаются сухожильные рефлексы, появляются патологические рефлексы. Известно, что при компрессии спинного мозга и его ишемии выключению клеток переднего рога предшествует подавление деятельности тормозных вставочных нейронов (Gelfan S., Tarlov J., 1959; Rushworth G. et al., 1961; Myrayama S., Smith C, 1965). Синдром перемежающейся хромоты спинного мозга наблюдается не только при стенозе позвоночного канала, но и при грыжах поясничных дисков (Blau J., Loque V., 1961; Evans J., 1964; Spanos N., Andrew J., 1966; Tanuri J., Fieho R., 1976), грудных (ArseniC, Nash F., 1963), при спондилолисте-зе (Schatzker J., Pennal G., 1968), при нормальном просвете канала. Зависимость пароксизмальных проявлений ишемии спинного мозга и сдавления корешков от стояния и ходьбы ортостатическая (Van Gelderen С, 1948) или постуральная (Wilson D., 1969), перемежающаяся хромота определяется, видимо, комплексом факторов. Во-первых, движения конечностей, как было показано экспериментально, сопровождаются увеличением кровотока в корешках, гиперемией, а следовательно, возможным отеком (Blau J., Rushworth С, 1958), что в условиях стеноза канала способствует компрессии. Во-вторых, стояние и ходьба обычно усиливают поясничный лордоз, а вместе с тем и сужение кана- 1 В последние годы MP-диагностика позволила выявить возникающие иногда эпидуральные гематомы при медианных грыжах диска. Миелоишемию этот метод выявляет лишь через месяц после инсульта (Холин М.Б. и соавт., 1994). Глава IV. Синдромы поясничного остеохондроза
ла как вследствие изменения положения дужек, так и за счет выбухающих при этом в полость канала желтых связок. Механизм ишемий с вазомоторными путями его реализации, как упоминалось, чаще всего рефлекторный: будь это рефлекс с костно-хрящевых структур дополнительной артерии или, наконец, с мышечных рецепторов по типу мотор-но-висцерального рефлекса. Данные в пользу возможности артериоспазма приводят М.К.Бротман (1965), Д.Н.Лившиц (1972), Д.К.Богородинский и соавт. (1975) и др. Возможна комбинация различных механизмов, включая и гуморальные, особенно с участием системы гипофиз — кора надпочечника (Билялов М.Ш., 1971). Стойкие нарушения кровообращения в конском хвосте и в спинном мозге так же протекают хронически, какрадикуло- или миелопатия, и остро, как инсульт. По данным В.В.Михеева и соавт. (1972), в случаях компрессии конского хвоста острое развитие встречается в 80%. Т.к. грыжи при этом часто бывают весьма большими, авторы полагают, что часто имеет место не ишемия корешков конского хвоста, а механическое повреждение их. Говорят о внутрипоясничном гипертензионном синдроме, учитывая ишемию, застойные сосудистые изменения, гипоксию или ацидоз, что приводит к одновременному отеку корешков и тканей диска (Bozsic G., 1956; Фарбер М.А., 1975; Irsiggler, 1951; Charnley J., 1952; Цивъян Я.Л., Райхин-штейн В.Х., 1971; Антонов И.П., Шанько Г.Г., Верник А.Я., 1982). По аналогии с расстройствами церебрального кровообращения и по клинико-анатомическим данным, при расстройстве спинального кровообращения можно думать и о сопутствующих спазмах и кровоизлияниях в спинной мозг и его оболочки. Эта возможность особенно реальна у лиц с аневризмой спинально-оболочечных и корешковых сосудов. При кровоизлиянии в мозг вследствие аневризмы сосудов основной причиной возникающего спазма сосудов (обычно на 7-14 день) и, соответственно, причиной размягчения являются кровяные сгустки (Лебедев В.В. и соавт., 1993). При этом в отдельных случаях спазм сосудов выявляется не на стороне аневризмы, а на противоположной. Причины развития спинальных инсультов те же, что и при преходящих нарушениях. В среднем в 1/3-1/2 наблюдений стойким нарушениям кровообращения предшествуют проявления интермиттирующей ишемии спинного мозга или конского хвоста. Парезу может предшествовать приступ болей в обеих ногах, причем с появлением слабости боли обычно исчезают, но иногда возникает выпадение чувствительности. Разрешающими факторами могут быть температурные перепады, физические перегрузки, внезапные неловкие движения, кашель и др. (Moiel R. et al, 1967), хирургические манипуляции на корешке. В ряде случаев синдром формируется на протяжении многих месяцев вслед за очередным обострением корешковых болей, обычно в обеих ногах. Кроме парализующего ишиаса встречаются еще картины поражения всего поясничного утолщения или более высоких отделов спинного мозга. При этом больше страдают его вентральные отделы (Порхун Н.Ф., 1976). Развивается нижняя вялая или смешанная параплегия, иногда с гипоес-тезией, включающей поясничные или нижнегрудные дер-матомы, расстройствами сфинктеров и развитием пролежней. Венозный компонент следует учитывать при всех формах радикулярно-медуллярных нарушений кровообраще- ния. Важен не обычный застой, который менее опасен (Gumbel U. et al., 1969), а варикоз (Gruner J., Lapesle J., 1959; Пруденский Э.А., 1969; Arseny С, Stancin M., 1970; Штулъ-манД.Р., 1974; Заболоцкий Н.У., 1985) или артерио-венозные аневризмы (Корниенко В.Н. и соавт., 1972; Богородин-скийД.К. и соавт., 1973; Злотник Э.И. и соавт., 1977 и др.). Предлагая классификацию нарушений спинального кровообращения, Р.Ш.Шакуров (1971, 1974) среди поясничных вертеброгенных синдромов различает следующие: 1. По характеру нарушения кровообращения: а) острые нарушения спинального кровообращения (преходящие нарушения: в бассейне позвоночной артерии; дисциркуляции в корешково-медуллярных артериях (передних, задних); инсульты; инфаркт и кровоизлияния: паренхиматозные, субарахноидальные, эпи-, субдуральные); б) подострое нарушение; в) хроническая спинальная сосудистая недостаточность (дисциркуляторная миелопатия); г) последствия перенесенного спинального инсульта: в стадии регрессирования, в стадии остаточных явлений. 2. По клиническим синдромам: по длине спинного мозга, в частности поясничного утолщения, эпиконуса (парализующий ишиас), конуса; по поперечнику спинного мозга, в частности поперечного поражения, синдром вентральной зоны (вентральных 2/3 спинного мозга), неполный Броун-Секара, полиомиелитический, сирингомиелитичес-кий, пирамидный, бокового амиотрофического склероза, краевой зоны. 3. По выраженности нарушения функции спинного мозга: а) при острых нарушениях спинального кровообращения (субъективная симптоматика при отсутствии или наличии слабо выраженных симптомов органического поражения спинного мозга; умеренно выраженные нарушения — парезы, иногда с легкими тазовыми нарушениями; резко выраженные нарушения — глубокие парезы или параличи с выраженными тазовыми нарушениями); б) при хронической спинальной сосудистой недостаточности (компенсированное с выраженной утомляемостью, иногда слабостью в конечностях; субкомпенсированное с выраженной слабостью в конечностях и декомпенсированное с отчетливыми парезами или параличами, с выраженными тазовыми расстройствами). В первый пункт данной классификации целесообразно включить спинально-корешковые синдромы, обусловленные нарушением венозного кровообращения. Они чаще вызываются варикозом передне-внутреннего венозного сплетения. Встречаются, однако, и преимущественно заднека-натиковые (заднестолбовые) синдромы, т.к. отводящие магистрали в большой степени сосредоточены на задней стороне спинного мозга. Клинический пример острой компрессии конского хвоста — см. главу о лечении. Приведем кратко три другие клинические иллюстрации. Из роддома в клинику нервных болезней доставлена родильница Г., 31 год, с диагнозом «неврит левого малоберцового нерва с парезом левой стопы, послеродовый период». Роды были осложненные с затяжным первым и вторым периодами в переднеголовном вставлении головки плода. В родах применялось подсаживание. Во время родов несколько раз повторялись судорожные разгибания в коленных и голеностопных суставах, которые не сопровождались ни болями, ни парестезиями. После родов они полностью прекратились, но больная заме- Ортопедическая неврология. Синдромология
типа, что левую стопу и ее пальцы она не может разогнуть. Испытывала ощущение онемения в области подошвы. Когда на пятый день больной разрешили ходить, выявился парез стопы — она шлепала, задевала пальцами пол, казалось, что они ей мешают. За четыре дня до поступления в клинику появились движения в пальцах стопы. Походка «петушиная»: высоко поднимает левую ногу и ступает сначала носком. В положении больной лежа стопа согнута и отведена кнаружи. Невозможны движения активного разгибания и отведения левой стопы, движения пальцев минимальные. Справа выявляется легкая слабость малоберцовой мышцы и мышцы, отводящей большой палец. В положении больной стоя поясничный лордоз представляется усиленным, движения в пояснице в полном объеме. Слева напряжена многораздельная мышца, напряжение ее исчезает при наклоне на 20°. Мышечный тонус повышен в левой ноге. Коленные рефлексы повышены, больше — слева, ахилловы —тонич-ны, справа — с поликинетическим ответом, справа — симптом Оппенгейма. Гипоальгезия в зоне правой подошвы, а на тыле стопы, в области первых пальцев — при сохранности глубокой чувствительности. Выше стопы гипоальгезия не прослеживается. На спондилограммах существенной патологии поясничной области не выявлено. Лечилась сосудорасширяющими и антихолинэстераз-ными препаратами, ЛФК, массажем и парафином. Зона и выраженность гипоальгезии почти без перемен, парез же за 5 недель пребывания претерпел значительное обратное развитие. Несомненно, что у больной спинальный, а не корешковый вариант парализующего ишиаса (см. ниже): кроме вялого пареза разгибателей левой стопы имеются и пирамидные симптомы, причем с обеих сторон (справа, где они не «гасятся» вялым парезом, даже более четким — слева). Судороги мышц ног в период родов также должны быть объяснены ишемическим поражением пирамидных путей. Преимущественная односторонность процесса слева в этой ситуации не может говорить в пользу корешкового его генеза, не убеждают и расстройства чувствительности: захват ими кожи всей подошвы, диссоциированные расстройства в области первых двух пальцев — все говорит о спинальном (в медиальных отделах заднего рога слева), а не о корешковом поражении с основной локализацией в области переднего рога слева и, меньше, пирамидных путей с обеих сторон. В период прохождения головки через родовые пути при тяжелых родах беременная матка, судя по всему, оказывала давление на корешковые сосуды, идущие из аорты. По мнению Д.К.Богородинского, А.А.Скоромца (1973), Ю.С.Мартынова и Н.П.Водопьянова (1970), описавших подобное наблюдение, условия для возникновения спинальной ишемии бывают в тех случаях, когда действенные радикуло-медул-лярные артерии, берущие начало из поясничных, проходят впереди позвоночника и вступают в позвоночный канал через правосторонние межпозвонковые отверстия. Не исключена возможность сдавления и самой аорты, а также нижней полой вены. Такая возможность была доказана аорто-графически J.Biemarz et al. (1968), причем такая компрессия сопровождается спазмом корешковых артерий (Клев-цов В.И., 1968). Прежние трактовки подобных наблюдений, как якобы связанных с интоксикацией или воспалением спинного мозга, корешков или сплетения, имеют лишь ис- торический интерес: на секции в спинном мозгу находят не воспаление, а размягчение, некроз (Ульянова А.В., 1937; Bane J. et al, 1938). У больной остеохондроза не было, и данное наблюдение, копирующее «парализующий ишиас», указывает на реальность сосудистого механизма данного синдрома. Приводим второй пример своеобразного вер-теброгенного синдрома интермиттирующей ишемии спинного мозга (Dejerine J., 1906) и конского хвоста в условиях стенозированного позвоночного канала и вероятного вари-коза эпидуральных вен. Врач, 50 лет. С детства испытывала чувство усталости в руках, ощущение онемения в них при играх, при причесывании. Давно страдает варикозным расширением вен ног и геморроем. В возрасте 47 лет, пытаясь похудеть, стала заниматься гантелями, после чего появились резкие боли в пояснице с иррадиацией в левое бедро. С тех пор испытывает постоянные, но незначительные боли в пояснице и по задним поверхностям бедер, больше левого, где возникает и ощущение онемения. На фоне этих нерезких ощущений через несколько минут после начала ходьбы и, особенно, после стояния появляются и нарастают боли в пояснице, довольно значительные, распространяющиеся на задне-наружную поверхность бедер, голеней. Для облегчения болей должна остановиться, обязательно наклониться вперед или в правую сторону с отведенной левой ногой, опирающейся на пятку. Ходьба становится менее болезненной, если она осуществляется при полусогнутых ногах с наклоном туловища вперед. Спит на левом боку с поджатой к животу правой ногой. Бег приводит к прекращению болей. Объективно: геморрой. Небольшой, но четкий лимфо-стаз в нижней трети обеих голеней. Легкая гипотрофия левой четырехглавой мышцы бедра. Гиперрефлексия на обеих ногах. С обеих сторон симптом Штрюмпеля. Гипоальгезия в зоне T-I2-I-3 слева. Несколько ограничены наклоны туловища влево. В остальном подвижность и конфигурация поясничного отдела позвоночника в норме. Болезненны: сустав l_v-vi слева, верхняя часть внутреннего края камбаловидной мышцы слева, точки Лапинско-го с обеих сторон, больше слева. Никаких симптомов растяжения. На рентгенограммах шейные ребра, 6 поясничных позвонков. Небольшой артроз Lv-vi слева. Здесь и сегментом выше легкий сколиоз выпуклостью вправо. Очень легкая скошенность противолежащих задних углов тел Ц/ и Ц/|. Имеется сужение позвоночного канала на поясничном уровне до 17 мм. В ликворе 0,49% белка, три клетки. Далее мы приводим третий пример, в котором так же, как и в описанном выше, имеются дистантные, в грудном отделе, дисгемические нарушения, но локализующиеся не только в спинном мозге, но и в корешках: расстройства чувствительности касаются всех ее видов, во время инсульта симптомам выпадения предшествовали корешковые явления раздражения. Больная Г., 34 лет. Компрессия корешка L5 и артерии Депрож-Готтерона слева. Дистантные нарушения кровообращения в нижнегрудных и верхнепоясничных сегментах и корешках справа. Рефлекторные мышечно-тоничес-кие нарушения в аддукторах бедер. Парамедианная грыжа диска Liv-v слева. Глава IV. Синдромы поясничного остеохондроза
В возрасте 18 лет — непродолжительная люмбальгия после охлаждения. В 22 года — после поднятия тяжести повторный приступ более жестокой и продолжительной (1,5 месяца) поясничной боли с отдачей в левую ногу. В 27 лет — подобное обострение такой же продолжительности, но боли носили жгучий характер. Была диагностирована грыжа диска L|V-v- Наступившая ремиссия была неполной. Через 4 года, за пять месяцев до поступления в клинику, вечером появились жгучие резкие боли в нижней части живота и ягодицах с обеих сторон. Справа эти ощущения распространялись вниз по бедру. Проснувшись утром, болей не испытывала, но почувствовала онемение во всей левой ноге, ягодице, в левой половине наружных половых органов. Подвертывалась левая стопа. Были частые позывы на мочеиспускание. Применялись сосудорасширяющие средства. Через две недели сфинк-терные нарушения и ощущения онемения прошли, но сила в стопе оставалась низкой. За две недели до поступления в отделение появились тупые боли в правой паховой области. Объективно. В результате повышенного питания несколько избыточное отложение жира в области брюшной стенки. Давление ликвора 290 мм НгО, при вызывании симптома Стуккея и Квеккенштедта блока нет. При ходьбе слегка припадает на левую ногу. Поясничные мышцы выключаются при наклоне на 20°, при наклоне не достает руками пола на 15 см. Ограничены боковые наклоны в нижнепоясничном отделе. Несколько ограничен объем разгибания левой стопы. Сила сгибателей стопы и пятого пальца — 3. Гипотрофия и гипотония мышц левой голени, а справа — мышц ягодицы и ишиокруральных. Справа же резко напряжены мышцы-аддукторы бедра, ограничен объем его отведения. Справа повышен коленный рефлекс с расширением рефлексогенной зоны, слева не вызываются ахиллов и подошвенный. Брюшные — вялые, патологических нет. Нарушения простых и сложных видов чувствительности в зоне Тв-Ц, а также в зоне наружного кожного нерва бедра справа и корешка Si слева. Справа болезненна пупартова связка с отдачей в седалищный бугор. Болезненность напряженных аддукторных мышц с отдачей в пах. Левая стопа цианотичная, холодная на ощупь, артерии стопы пульсируют нормально. На спондилограммах: лордоз сглажен в нижнепоясничном отделе. Справа спондилоартроз L)V-v, нарушение тропизма Lv-S|, остеохондроз Ly-Si и особенно L|V-v (++++). Псевдоспондилолистез Ц/. Выпрямление пояс-нично-крестцового угла почти до 180°. В данном наблюдении корешковые симптомы сопутствовали спинальным. К 1993 г. накопилось 6 наблюдений, позволивших нам поставить вопрос о существовании самостоятельных корешковых сосудистых синдромов — радикулярных инсультов. Дата добавления: 2015-01-18 | Просмотры: 1126 | Нарушение авторских прав |