|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Клинические проявления. Изучение пириформис-синдрома потребовало некоторого расширения методических приемовИзучение пириформис-синдрома потребовало некоторого расширения методических приемов. Так, была описана болевая точка в области прикрепления сухожилия грушевидной мышцы к большому вертелу, подчеркнута возможность пальпации зоны самой мышцы. Особого внимания заслуживает адекватный диагностический прием раздражения фиброзных тканей мышцы — растяжение. Т.к. функция грушевидной мышцы сводится к отведению, наружной ротации и частично разгибанию бедра, исследование ее проводится следующим образом. Для определения действия мышцы совокупно с внутренней запирательной, близнеч-ной и квадратной мышцами бедра в положении больного на животе ему предлагают вращать ногу кнаружи. Для определения силы этих мышц при вертикальной позиции голени врач сопротивляется попытке исследуемого привести голень к средней линии. В целях растяжения мышцы необходимо бедро привести, ротировать внутрь и согнуть. Для этого относительно адекватной оказалась проба A.Bonnet (1845). Она описана в работах, посвященных не ишиасу, а кокситу. Положение приведения больные принимают после удаления жидкости из сустава, тогда как при ее наличии в суставе бедро, наоборот, отводится кнаружи. Появляющиеся при вызывании симптома болевые ощущения в ягодице и ноге в неврологической литературе необоснованно связывали с растяжением нервных стволов. В нашей клинике, основываясь на представлении об отношении симптома к растяжению грушевидной мышцы, симптом вызывается следующим образом (Бобровникова Т.И., 1967). Больному, лежащему на спине, предлагается по возможности расслабить мышцы. С целью отвлечения внимания больного производится легкое тыльное сгибание-разгибание стопы исследуемой ноги. Затем врач сгибает ногу пациента в тазобедренном и коленном суставах, одной рукой оказывая давление на колено (по оси вертикально поставленного бедра), другой рукой ротирует и приводит бедро внутрь. Если при этом появляется боль в области большого вертела, т.е. в месте прикрепления грушевидной мышцы и в ягодице, симптом считается положительным. Обычно этот феномен не сопровождается появлением или усилением боли в поясничной области. Соответствующие пробы на трупах показали, что особенно сильное сдавливающее влияние на седалищный нерв оказывает ротация бедра внутрь (Кипервас И.П., Миллер Л.Г., 1971). Этот прием одновременно позволяет установить объем движений приведения бедра. В положении больного сидя врач обхватывает по бокам колени пациента и оценивает признаки недостаточности грушевидной мышцы: слабость отведения и наружной ротации. Оценивается и информация больного о боли, появляющейся при данном тесте (Расе J., Nagle D., 1976). В связи с изучением синдрома грушевидной мышцы новую трактовку получает и пояснично-крестцово-ягодичный рефлекс Гроссмана: удар молоточком по нижнепоясничным остистым отросткам или по крестцу сопровождается сокращением ягодичных мышц, более выраженным на стороне пириформис-синдрома. С описываемым синдромом следует, видимо, связать и глютеальный феномен Розе: удар молоточком у края II-V крестцовых позвонков вызывает подергивание ягодичных мышц. С учетом того же синдрома оценивается и симптом Виленкина: боль по задней поверхности ноги при постукивании по ягодице. Весьма информативным местным признаком поражения грушевидной мышцы мы считаем боль в ягодице при растяжении мышцы. При гинекологическом бимануальном исследовании по Гентеру внутренние пальцы проникают глубоко во влагалище по направлению к крестцу. Отсюда их смещают вначале в одну, потом в другую сторону к большому седалищному отверстию. При наличии «подушки Вастена» здесь ясно ощущается выступающая плоская или круглая плотноватая болезненная припухлость. Если при этом перемещать наружную руку с живота на соответствующую ягодицу, можно через толщу большой ягодичной мышцы прощупать расположенную в зоне большого седалищного отверстия «опухоль». Легче определить ее в положении на боку. Исследования Т.М.Кухниной (1979) в нашей клинике показали, что наиболее четко эндовагинальное исследование выявляет «пириформит» в условиях сокращения грушевидной мышцы. В этих целях придают больной ноге положение отведения и наружной ротации, т.е. обратное тому, которое придается конечности при вызывании симптома Боннэ-Бобров-никовой. Об исследовании через прямую кишку будет сказано ниже при описании кокцигодинии. Наиболее важным диагностическим тестом является инфильтрация грушевидной мышцы новокаином и гидрокортизоном с оценкой возникающих при этом клинических сдвигов. Под влиянием новокаинизации грушевидной мышцы вследствие ее патологического напряжения становятся менее выраженными признаки сдавления сосудисто-нервного пучка мышцей, в первую очередь симптомов и признаков со стороны седалищного нерва. Одновременно, в силу расслабления и обезболивания, уменьшаются местные и отраженные болевые и другие симптомы. Среди наших больных с некорешковыми пельвиомемб-ральными синдромами синдром грушевидной мышцы был ведущим в 23%, а по отношению ко всем больным поясничным остеохондрозом — в 8%. По И.П.Кипервасу (1985), он встречается у каждого четвертого больного, стационированного по поводу поясничного остеохондроза, а по данным В.С.Лобзина и соавт. (1988) — у каждого третьего. Согласно J.Pace, D.Nadle (1976), синдром встречается у женщин в 6 раз чаще, чем у мужчин (влияние импульсов из пораженных органов малого таза?). При наличии ишиальгического сколиоза боли и напряжение мышц выявлялись нами лучше в положении больного стоя (Добронецкая О.В., 1985). Среди больных с синдро- Глава ГУ. Синдромы поясничного остеохондроза 163 Местные симптомы синдрома грушевидной мышцы среди 240 больных с корешковыми проявлениями поясничного остеохондроза (в %) Таблица 4.3
мом грушевидной мышцы преобладают лица с компрессией корешка Si (Кипервас И.П., 1979). К тому же у больных с компрессией корешка Si синдром грушевидной мышцы быстрее подвергался обратному развитию под влиянием но-вокаинизации мышцы, чем среди больных с компрессией корешка L5. Мы полагаем поэтому, что при наличии симптомов выпадения со стороны корешка Ls патологическая импульсация, адресуемая этой мышце, возникает вследствие одновременного раздражения корешка Si — признака по соседству. Следует учесть, что воздействие на мышцу происходит не только по этой причине. Те же явления возникают и вследствие рефлекторного влияния из далеко расположенного очага: из пораженных дисков, органов малого таза, из культи в область бедра и пр. После оперативного удаления грыжи поясничного диска исчезают не только корешковые симптомы, но и проявления синдрома грушевидной мышцы. Местные симптомы и признаки поражения грушевидной мышцы — это симптомы и признаки миальгии, нейро-остеофиброза. На фоне других люмбоишиальгических жалоб отмечаются тупые, тянущие, рвущие, мозжащие, иногда со жгучим оттенком боли в ягодице, в крестцово-подвздош-ном и тазобедренном суставах. Боли уменьшаются или исчезают в постели, но усиливаются в положении стоя, при ходьбе, при ротации внутрь или приведении ноги, а также при полуприседании на корточках и при выпрямлении предварительно согнутого туловища — в ситуациях напряжения или растяжения грушевидных мышц. Избегая растяжения грушевидной мышцы, больные неохотно кладут ногу на ногу, а в положении сидя охотнее сидят с разведенными коленями. A.Brugger (1967) отмечал у больных с грыжей поясничного диска защитное отведение бедра с ограничением сгибания его. Подобная контрактура обычно отсутствует у больных коксартрозом. Признак этот, возможно, и наблюдался автором у тех его пациентов, у которых имел место синдром грушевидной мышцы. Контрактура этой мышцы объясняет предпочтительное сидение на здоровой (не болезненной) ягодице и абдукцию больной ноги. Соответственно формируется двигательный стереотип с компенсаторным наклоном фиксированного позвоночника в больную сторону. Последним звеном в этой «позе треноги» является выпрямленная рука, опирающаяся ладонью на сиденье на стороне защищаемой больной ягодицы. При стоянии требуется двухстороннее напряжение мышц, обеспечивающих неподвижную связь между туловищем и тазом, напряжение пельвиотрохантерных мышц для удержания таза неподвижно на бедренных костях при неизбежных колебаниях центра тяжести во фронтальной и са- гиттальной плоскостях. По мнению Ф.Ф.Огиенко (1971), К.О.Лавджой (1989), из пельвиотрохантерных мышц особенно нагружаются средние и малые ягодичные. Мы полагаем, что роль напряженных «канатов» при этом играют грушевидные мышцы. При полном приседании на корточки боли часто исчезают, но при полуприседании, когда нагружаются разгибательные ягодичные мышцы, боли не исчезают, а нередко усиливаются. В положении на животе, если больной хорошо расслабляет большую ягодичную мышцу, под ней обычно прощупывается плотная и болезненная грушевидная мышца. Нетрудно определить место прощупывания, если учесть, что мышца направляется от средних отделов крестцово-подвздошного сочленения к вершине большого вертела. Соответствующие места прикрепления болезненны. Нередко при прощупывании мышцы появляются миокимии. Постукивание по нижнепоясничным остистым отросткам, по краям и по гребню крестца вызывает сокращение ягодичных мышц, более выраженное на стороне поражения (упомянутые выше признаки Гроссмана, Розе). Мы попытались установить относительную частоту отдельных местных симптомов поражения грушевидной мышцы в группе больных (240 человек) с выраженными корешковыми проявлениями поясничного остеохондроза (табл. 4.3). Из таблицы видно, что при поражении корешков на любом из трех уровней (L5, S| или Ls и S]) симптом Боннэ встречается столь же часто, как и болезненность большого вертела (разница всюду статистически недостоверна: Р>0,05). Это подтверждает патогенетическую общность обоих симптомов — оба имеют отношение к грушевидной мышце. Болезненность в местах прикрепления сухожилий мышцы и капсулы сустава к костным выступам, болезненность их при растяжении и тоническое напряжение мышцы — все это проявления нейроостеофиброза. Это не означает, что перечисленные признаки одинаковы и по интенсивности у одного и того же пациента. Мы нередко наблюдали больных с резкими болями в ягодице при ходьбе, стоянии, попытке сесть, у которых пальпация в положении с согнутой ногой определяла мягкую и болезненную грушевидную мышцу. Боль отсутствовала и в момент приведения согнутой в колене ноги, но появлялась при вызывании симптома Боннэ-Бобровниковой, Ласега или при пальпации мышцы, когда нога была разогнута в колене и бедре. Оценивая интенсивность признаков, следует различать болезненность расслабленной и синергически напряженной грушевидной мышцы и боли в ней. Болезненность в точке выхода седалищного нерва соответствует месту выхода нерва из-под грушевидной мышцы. Это болезненность не столько нерва, сколько самой мышцы Ортопедическая неврология. Синдромология
и ее фиброзных элементов. Поэтому она встречается с той же частотой, что и другие симптомы патологии грушевидной мышцы. Особенно показательна одинаковая частота этих симптомов у больных с поражением корешка L5. Миотонические проявления устанавливаются клинически ощупыванием в положении больного на животе, а также при синергической активности мышцы, в момент активного и пассивного сгибания или приведения бедра. Тоническую активность удалось зафиксировать и электромиографи-чески благодаря исследованию с помощью специально созданного длинного игольчатого электрода (Кипервас И.П. и совет., 1975, 1976). Когда вводят иглу в тонически напряженную грушевидную мышцу, в ней, как нередко и в соседних, регистрируются потенциалы погружения. В покое отмечаются колебания потенциала I-II типа по Бухталу от 2 до 48 Гц. Потенциалы действия двигательных единиц удлинены (7 мс вместо 6 мс на здоровой стороне), а амплитуда их уменьшена. Активное сокращение мышцы обнаруживает различные электромиографические сдвиги в начальном периоде заболевания и в последующие дни. В первые дни регистрируется повышение амплитуды колебаний и их частоты с появлением залпов частых осцилляции к концу сокращения. В последующем амплитуда колебаний снижается при сохранении прежней частоты. Характерны отраженные симптомы поражения грушевидной мышцы. Больные жалуются нередко на боли в паху, в коленном и тазобедренном суставах, что не может быть объяснено сдавлением седалищного нерва. Это склеротом-ные боли, т.к. они воспроизводятся и искусственно при давлении на грушевидную мышцу (Hackett G., 1956), при постукивании по ягодице (симптом Виленкина). Такие же боли возникают и в момент приседания на корточки, при сидении с приведенным бедром. При этом провоцируются стягивающие болевые ощущения в области икроножной мышцы, по наружному краю голени, которые уменьшаются при отведении колена кнаружи. В различных мышцах больной ноги показатели миотонометрии не понижаются, как это имеет место при корешковом синдроме, а повышаются. Эти наблюдения, сделанные в нашей клинике А.И.Усмановой (1971), следует связать с рефлекторной реакцией болезненных мышц в ответ на сдавление ее грузом миотонометра. Чаще, чем при корешковых поражениях, у больных с синдромом грушевидной мышцы выявлялась болезненность задних мышц бедра и мест прикрепления их к костным выступам. В этих мышцах электромиографически обнаруживалась спонтанная патологическая активность типа Па-Пб по Юсевич. Указанные признаки со стороны задних мышц бедра исчезали после новокаинизации грушевидной мышцы, причем раньше, чем в мышцах голени. Особенно часто мы наблюдали вовлечение перонеальных мышц, что дало повод рассматривать указанное сочетание как пириформо-перонеальный синдром. Приводим пример. Больная К., 22 лет. За три года до начала настоящего заболевания менструации стали болезненными. Стала испытывать ноющую боль в пояснице. В возрасте 21 года внезапно появились ощущения покалывания и жжения по наружной поверхности правого бедра. Через час в момент наклона вперед ощутила резкую боль в пояснице, по наружной поверхности правого бедра, голени и в области тыла стопы. Боль резко усилилась при попытке разогнуться, оставалась, особенно в области голени, и в покое, а при попытке ходьбы локализовалась в правой ягодице. Появилась зябкость правой ноги. Через четыре месяца боль в ней стала простреливающей в момент глубокого вдоха. Объективно. Ожирение первой степени. Гиперплазия щитовидной железы I степени, эутиреоз. По данным гинекологического обследования virgo, матка смещена вправо, видимо, за счет спаек (подозрение на хронический аппендицит). Ходит слегка согнувшись вперед и вправо. Симптом «треноги». В поясничном отделе сглажен лордоз, ограничены движения, невозможны наклоны влево. Курвиметрически: 0-2±2 мм, гомолатеральный сколиоз, не исчезающий при провисании на руках. В положении больной стоя напряжение правой многораздельной мышцы II степени, слева — I степени. При наклоне вперед на 30° напряжение паравертебральных мышц исчезает. Справа положительный симптом ипсилатерального напряжения многораздельной мышцы. Ограничен объем приведения правого бедра — 15° (слева — 25°), при этом движении боль в ягодице, здесь же появляется и боль при пробе Ласега (30°), а также в момент приведения колена по направлению к противоположному плечу (+++) и в меньшей степени — к одноименному (+). При осмотре и ощупывании выявляется легкая гипотония и гипотрофия мышц правой ягодицы и передней большеберцовой мышцы. Сила разгибателей большого пальца справа снижена до 3 баллов (слева — 5 баллов). Справа слегка снижен ахиллов рефлекс. Незначительная гипоальгезия кожи по наружной поверхности правой голени, при повторных исследованиях — нечеткие данные о гипоальгезии в зонах I-5 и Sf. Прощупываются болевые точки: межостистых связок Liv-v и Lv-S|, а справа — точки соответствующих суставов, крестцово-подвздошное сочленение, паховая связка, грушевидная мышца и место ее прикрепления к большому вертелу, копчиковая мышца, точка Лапинско-го, головка малоберцовой кости, наружная головка икроножной мышцы, пояснично-подвздошная мышца и верхние отделы малоберцовой мышцы. На рентгенограммах сглажен поясничный лордоз, легкий кифоз LW-v с негрубым признаком «распорки» на этом уровне выпуклостью вправо. Незначительный ретроспондилолистез Lv и некоторое утолщение смежных замыкающих пластинок двух каудальных дисков. Диагноз: Остаточные явления компрессии корешка l_5 справа, пириформо-перонеальный синдром. Остеохондроз L|V-v и Lv-S|, правосторонняя парамедианная грыжа диска Liv-v, HI стадия. Затянувшийся стационарный этап обострения, тенденция к хроническому течению. Лечение: эпидуральные блокады №3, инфильтрация новокаином в зоне перонеальных точек, грушевидной мышцы, массаж, ЛФК, диадинамические токи и индукто-термия. Через две недели боли уменьшились, сколиоз почти исчезал при провисании на стульях, выключение многораздельной мышцы наступало при наклоне вперед на 20°. Симптом Ласега — 80°, приведение бедра — до 30°. Через два месяца поступила повторно по направлению ВТЭК. Рекомендовано оставаться на работе. Таким образом, у больной с эндокринной дисфункцией неясного генеза и, может быть, хроническим аппендицитом выявлен остеохондроз каудальных ПДС. Наряду с болезненными менструациями возникает люмбальгия, а на третьем году болезни — синдром компрессии корешка L5 справа с одновременным вовлечением грушевидной мышцы: боли в ягодице при ходьбе, а в последующем объективные Глава TV. Синдромы поясничного остеохондроза
признаки напряжения и болезненности мышцы, зябкость (вовлечение вегетативных волокон седалищного нерва). Боли по наружной поверхности голени (а не по передней и не по дерматому L5), болезненность длинной малоберцовой мышцы и легкая гипоальгезия в зоне малоберцового нерва — все говорит о развитии перонеального синдрома. «Подготовка» к его возникновению, видимо, шла в течение трех лет — в период люмбальгии. Затем в остром периоде, судя по внезапному появлению зябкости ноги, произошло поражение седалищного нерва с вовлечением аксонов перонеального нерва. Затем длинная малоберцовая мышца могла быть включена в порядке викарной гиперфункции у больной со слабостью передней большеберцовой мышцы. Не только миотонические, но и атрофические изменения мышц ног приблизительно у половины больных поясничным остеохондрозом имеют не денервационное, а рефлекторное происхождение (электрофизиологические исследования V.Skorpil и E.Zverina, 1964). Это относится и к рефлекторно возникающим явлениям атрофии и нейро-остеофиброза при пириформис-синдроме. К отраженным симптомам следует отнести и те рефлекторные вазомоторные сдвиги, которые возникают в ответ на раздражение рецепторов пораженной мышцы — патологические моторно-висцеральные рефлексы М.Р.Могендовича (1957). Больные испытывают ощущение зябкости в больной ноге, она часто холоднее на ощупь, чем здоровая, бледнее, иногда слегка синюшна. Объективная оценка этих отраженных явлений осложняется тем, что трудно различить вазомоторные сдвиги, возникающие при сдавлении симпатических волокон седалищного нерва и рефлекторные реакции вазомоторов на раздражение проприоцепторов мышцы и ее сухожилий (см. подгрушевидный синдром перемежающейся хромоты). Следует также учитывать данные ряда авторов о наличии рефлекторных сосудистых реакций в ответ на болевую им-пульсацию из рецепторов, окружающих корешок и седалищный нерв (Панченко Д.И., 1945; Маршак М.Е., 1961; Бротман М.К., 1964; Кузмичев А.Я., 1965). Также и тест ново-каинизации мышцы связан не только с временной дерецеп-цией мышцы, но и с расслаблением, т.е. с декомпрессией седалищного нерва и нижней ягодичной артерии. Проведенное нами (Попелянский Я.Ю., Крупник Б.Ю., 1971) арте-риально-осциллографическое исследование до и после сеанса новокаинизации мышцы показало следующее. Процедура сразу приводила к улучшению кровообращения в ноге: исчезали ангиоспастические явления, что особенно хорошо иллюстрируется на самой простой механографической осциллограмме. Больные часто отмечали уменьшение зябкости в ноге, ее потепление. Низкий осцилляторный индекс сосудов голени до процедуры регистрировался у 82% больных. После новокаинизации грушевидной мышцы ангиоспастические явления сразу исчезали более чем в половине наблюдений; у 55% обследованных осцилляторный индекс повышался. У 58% больных с синдромом грушевидной мышцы под влиянием ее новокаинизации спазм сосудов исчезал не только на больной, но и на так называемой здоровой ноге. Это свидетельствует о наличии рефлекторного компонента в механизме данного синдрома. Впрочем, рефлекс на вазомоторы «здоровой» ноги мог возникнуть не только с рецепторов грушевидной мышцы, но также и с рецепторов расширившихся сосудов больной ноги. Поэтому следует допускать рефлекторную реакцию не только по типу: рецепторы мышцы -> ЦНС —> сосуд, т.е. мо-торно-висцеральный рефлекс, но и по типу: рецепторы мышцы «4 ЦНС —> сосуды на больной стороне —> ЦНС —» сосуды на здоровой ноге. В последующем, в связи с применением в лечебных целях инфильтрации грушевидной мышцы гидрокортизоном с новокаином, мы в части своих наблюдений ограничивались инъекцией в мышцу больной ноги одного лишь гидрокортизона в 10 мл физиологического раствора. Среди 37 пациентов, которым проводилась лечебная инфильтрация грушевидной мышцы, ухудшение ос-циллографических показателей было отмечено лишь у тех, которым вводился гидрокортизон без новокаина. По другим же показателям (уменьшение болей через некоторое время после процедуры, увеличение объема движений ноги и пр.) введение гидрокортизона оказывалось фактором благотворным. Что касается неблагоприятных сдвигов при введении гидрокортизона, то на здоровой стороне весьма часто нарастала не гипер-, а гипотония сосудов ноги. Таким образом, раздражение рецепторов грушевидной мышцы приводит к вазомоторным сдвигам на своей и противоположной сторонах, что указывает на их рефлекторный характер. Подобного рода результаты были получены и при термодерма-тометрии. Все такие сдвиги обычно противоположны по характеру по сравнению со сдвигами, возникающими при новокаиновой дерецепции мышц. Характер вазомоторных реакций зависит от состояния грушевидной мышцы, от характера воздействий на нее (раздражающего или анестезирующего), а также от состояния центральных аппаратов и от дополнительных очагов раздражения. Компрессионные симптомы поражения грушевидной мышцы (признаки ишиаса) будут рассматриваться в разделе вторичных компрессионных синдромов нервов ноги. Что касается симптомов растяжения, то они не обусловлены растяжением седалищного нерва. В специально проанализированной группе из 240 больных с корешковыми синдромами поясничного остеохондроза симптом Нери отмечен лишь у 9%. Чаще (у 36,6%) выявлялся симптом Бехтерева («перекрестный Ласег») и очень часто (у 96,3%) — симптом Ласега. Близкие показатели со статистически достоверной разницей получены и в подгруппе из 105 больных с синдромом грушевидной мышцы. Таким образом, симптомы растяжения не патогномоничны для синдрома грушевидной мышцы, сопровождающегося сдавлением седалищного нерва. Они встречаются при данном синдроме столь же часто, как и при дискогенных радикулитах вообще. Исключение составляет симптом Боннэ, отмеченный у 77,1 % больных с синдромом грушевидной мышцы и лишь у 45,5% больных с корешковой компрессией. Выше было показано, что этот симптом — свидетельство растяжения не седалищного нерва, а мышц, в первую очередь грушевидной. Из объективных проявлений синдрома грушевидной мышцы иногда встречается снижение или выпадение ахиллова рефлекса. Часто сохраняется достаточная сила мышц и не выявляется гипоальгезия. Если же снижение чувствительности обычно по наружному краю голени и имеет место, оно характеризуется непостоянством интенсивности и границ. Напомним, что у больного, описанного К.ТОвна-таняном (1946), несмотря на грубую оссификацию всей грушевидной мышцы, преобладали явления раздражения. Признаки «выпадения» ограничивались диффузными атро-фиями мышц ноги. Представляет интерес некоторая анало- 166 Ортопедическая неврология. Синдромология гия с картиной компрессии большеберцового нерва — ветви седалищного. Описывая этот туннельный синдром, И.А.Кравеле (1989) указывает на преобладание сенсорных явлений и даже на отсутствие двигательных нарушений со стороны икроножной мышцы. Все это далеко не похоже на формы ишиаса, наблюдающиеся не только при механическом повреждении нерва, но и при случайном попадании в него лекарственных веществ (сальварсан, ртуть, камфара, сулема, осмиевая кислота, бийохиноль, хинин, эфедрин, мономицин, ретаболил, хлорид кальция и пр.; известны такие осложнения и после введения антибиотиков, сульфаниламидов, транквилизаторов, нейролептиков, стероидных препаратов, вакцин). При такого рода «восходящих невритах» появляются грубые парезы мышц ноги, а также резко выраженные гипоальгезии (Arnozan, 1881; Oppenheim H., 1908; Nicolau S., 1925; Олесов И.Н., 1926; Кожевников П.В., 1927; Горский П.П., 1931; Бикчурин Ш.В., Есилевич Э.И., 1937; Федорова А.В., 1959; Кипервас И.П., 1971; Исмаги-лов М.Ф., 1975; Laban М. et alt, 1982; Obahc J. et al., 1983; Тикк А.А., 1986; Neundorfer В., 1987). Согласно данным нашей клиники, скорость проведения возбуждения по седалищному нерву у больных с вертеброгенным синдромом грушевидной мышцы при отсутствии грубой корешковой патологии остается нормальной. Практически приходится предполагать стволовое (за счет ствола седалищного нерва) происхождение пареза стопы или гипоальгезии на ноге в тех случаях, когда имеются одновременно местные проявления пириформис-синдрома и симптомы выпадения не укладываются в картину поражения корешкового нерва. Трудность оценки этих симптомов ишиаса усугубляется тем, что некоторые из них могут быть обусловлены поражением ветвей нерва не в зоне грушевидной мышцы, а на голени, в частности при перонеус-синдроме. Описывающиеся во многих учебниках болевые точки «по ходу седалищного нерва» на бедре относятся к разряду курьезов, хотя эти «точки» вошли в лексикон чуть ли не каждого невропатолога, воспитанного на этих учебниках. Достаточно один раз посмотреть на анатомические отношения нерва на трупе, чтобы убедиться: нет такого места, где между пальпирующим пальцем и костью находился бы незащищенный мышечной подушкой ствол седалищного нерва. В верхних отделах нерв прикрыт большой ягодичной мышцей, ниже он лежит на большой приводящей мышце. Нерв прикрыт двуглавой, полуостистой и полуперепончатой мышцами. Лишь при выраженной гипотонии мышц и при значительном утолщении нерва его можно прощупать, раздвинув задние мышцы бедра, например, при гипертрофическом утолщении нервов — «неврите» Дежерин-Сотта. Прощупывание реальнее в подколенной ямке. Но здесь располагаются уже ветви седалищного нерва, а не ствол. Оценка состояния нерва возможна путем введения контраста под периневрий (Katayama R., 1978), что оправдано лишь как предоперационная процедура. Эффект прощупывания пораженного нервного ствола сводится не только к местной болезненности. В тех случаях, когда корешковый ствол сдавливается в межпозвонковом отверстии, например, пораженным межпозвонковым суставом при вызывании феномена межпозвонкового отверстия и пр., боль отдает обычно до самых пальцев — по зоне иннервации данного нервного ствола. Обнаруживаемая болезненность тканей задней поверхности бедра у больных поясничным остеохондрозом относится к рецепторам задних мышц бедра и фиброзных образований (сухожилий, фасций). Более просто, казалось бы, можно определить компрессионные сосудистые симптомы по осциллографичес-ким и другим сдвигам, возникающим после расслабления грушевидной мышцы новокаином. Однако и другие вегетативные сдвиги при этом обусловлены рефлекторными механизмами: новокаинизация мышцы не только расслабляет ее, уменьшая компрессию нерва и сосудистых стволов, но и снимает импульсацию ее рецепторов. Тем самым снимаются и рефлекторные, т.е. некомпрессионные, вегетативные сдвиги. Все же некоторые отличительные черты артериальных осциллографических кривых при синдроме грушевидной мышцы мы отмечали: спастическая, туповершин-ная или типа плато. По мере тракционного лечения у половины больных с синдромом корешковой компрессии осциллограммы нормализовались, у больных с синдромом грушевидной мышцы форма кривой оставалась прежней. У 14 из 25 больных была обнаружена гипотермия, у 7 — гипертермия. Тракционное лечение привело к нормализации кожной температуры у больных с корешковой компрессией, а в группе лиц с синдромом грушевидной мышцы таких сдвигов не было. Реовазографические исследования выявили наиболее заметные вазомоторные сдвиги у больных поясничным остеохондрозом с синдромом грушевидной мышцы. Полярографическое исследование выявило резкое снижение рОг — в среднем 0,098. Синдром тазового дна Соединения симпатических стволов с передними ветвями крестцовых и копчиковых нервов образуют сплетения, обеспечивающие иннервацию органов и тканей таза. Органическому поражению этих нервных стволов и сплетений долго приписывали основную роль при объяснении болей в крестце и копчике, особенно у женщин. Такое объяснение давалось и поясничным «менструальным абдоминальным крампи», болям в пояснично-крестцовой области при гинекологических заболеваниях. Подчеркивался факт возникновения поясничных болей явно симпатического характера при поражении гипогастрального сплетения и при заболеваниях органов малого таза (Вашштейн Г.Б., 1952). Считалось, что воспалительные заболевания органов малого таза, вызывая поражение крестцового сплетения, являются причиной «аднексит-ишиаса». Еще в 1975 г. М.А.Фарбер в книге о «пояснично-крестцовом радикулите» связывал моно-или бирадикулярные поражения с различными инфекционными процессами, включая аднексит. Вот приводимый автором пример. Женщина, страдавшая в течение трех лет ад-некситом, стала испытывать боли в пояснице и левой ноге, ограничились движения сгибания в поясничном отделе, были положительны симптомы растяжения, на больной ноге снижен ахиллов рефлекс и определилась гипоестезия в дерматомах L4-S1. На том основании, что обычная спон-дилограмма у заболевшей 20-летней женщины не обнаружила нарушений и что у нее три года назад после аборта развился аднексит, было сделано заключение: радикулит «на почве» воспаления в малом тазу. Д.С.Губер-Гриц (1937) настаивал на значимости внутритазового симпатического плексита, ссылаясь на патогистологическое исследование Wetherel. Однако такого рода «ишиас» почти никогда не возникает на высоте воспалительного процесса в гениталиях. Глава TV. Синдромы поясничного остеохондроза 167 Поэтому стали объяснять неврологическую симптоматику затруднениями венозного оттока из малого таза в связи с процессами рубцевания (Чернеховский Д.Л., 1938; Шамбу-ров Д.А., 1954). Но и это объяснение не соответствовало ни структуре клинических проявлений (их зависимость от положения таза и пр.), ни течению заболевания. В указанные картины не укладывались и наблюдения М.Н.Лапинского (1913, 1925) об отдаче болей на отдаленные территории тела у гинекологических больных. Все это послужило поводом для иной оценки очагов в малом тазу. Согласно данным нашей клиники, у каждой десятой женщины, страдающей поясничным остеохондрозом, имелось гинекологическое заболевание (Вайнштейн Э.А., 1965). По мнению K.Lewit (1973), у половины женщин, страдающих вертеброгенными болями, первым признаком заболевания являются менструальные поясничные боли. N.Ballih (1943) обратил внимание на то, что они локализуются женщиной не во внутритазовых структурах, а вертебрально и паравертебрально на уровне Txn-Li. Учитывая влияние эстрогенов на связочный аппарат, он считал, что возрастание их уровня в дни менструации ведет к изменению связок позвоночника и, вторично, к раздражению его нервных образований. Наряду с гормональными влияниями со стороны органов малого таза начали к себе привлекать внимание рефлекторные механизмы. Известно, что зоны Захарьина-Геда для органов малого таза соответствуют дерматомам Тю-Li (см. рис. 9.3) и, особенно, S2-S5 (Martins H., 1939; Amreich A., 1955; Hansen К., Schliak H., 1962) (см. табл. 4.4). A.Abrams (1913) установил взаимные функциональные связи органов малого таза и со среднепоясничными отделами позвоночника: Ьщ — с яичником, Lpv — с маткой, Lni и ниже — с маточными трубами. Таким образом, находят объяснение наблюдения об отраженных поясничных болях при гинекологических заболеваниях (Meisels, 1937; Brooke R., 1937 и др.). При этом возможно влияние органов малого таза не только на кожу или ткани позвоночника, но и на другие внутренние органы. Те же импульсы из органов малого таза, переключаясь через сегментарные аппараты или возникая первично в пораженных сегментарных аппаратах, могут вызвать отраженные вегетальгии за счет воздействия на другие внутренние органы (Лапинский М.Н., 1913; Губер-ГрицД.С, 1937). Для оценки характера и причин болей в пояснице и копчике особую роль, как оказалось, играют мышечно-тонические реакции как на заболевания органов таза, так и на травмы и дистрофические поражения самого позвоночника. На анатомических структурах в зоне копчика и на клинической картине кокцигодинии мы остановились при описании вертебральных синдромов. Впрочем, связи копчика с подвздошной костью позволяют рассматривать кок-цигодинию и как составной элемент синдрома тазового дна. Боли в крестцово-копчиковом отделе нельзя рассматривать вне связи с патологией мышечных и фиброзных, включая сосудистые, тканей этой области. Мышцы тазового дна территориально относятся к зоне каудальных отделов кишечной трубки (как и мышцы ротового дна в области ее краниальных отделов), происходят не из мезодермальных гипосомитов, а из эктодермальных эпи-сомитов (Домбровский Б.А., 1982). Таблица 4.4 Сегментарная иннервация некоторых органов малого таза и яичника, no O.Foerster (1927)
Ниже грушевидных мышц к наружным отделам нижнекрестцовых и верхнекопчиковых позвонков прикрепляются с двух сторон копчиковые мышцы, лежащие на крестцово-остистой связке. Ниже располагаются мышцы, поднимающие анус. Все эти ткани образуют тазовое дно (рис. 4.22). Сокращение мышц нижних отделов тазового дна с обеих сторон приводит к флексии копчика, на одной стороне — к флексии
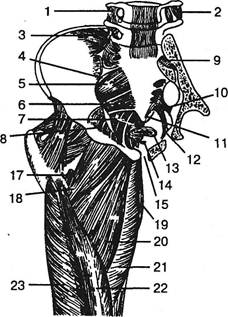
Рис. 4.22. Схематическое изображение мышц тазового дна (сверху) и правого бедра (спереди): 1 — межпоперечная связка; 2 — межпоперечная мышца; 3 — подвздошно-поясничная связка; 4 — большое седалищное отверстие; 5 — грушевидная мышца; 6 — копчиковая мышца; 7 — леватор ануса (подвздошно-копчиковая и лобково-копчиковая); 8 — внутренняя запирательная мышца; 9 — межкостная крестцово-подвздошная связка; 10 — крестцово-остистая связка; 11 — передняя крестцово-копчиковая связка; 12 — крестцово-бугорная связка; 13 — прямая кишка; 14 — мочеиспускательный канал; 15 — лобковый симфиз; 16 — подвздошно-бедренная связка; 17 — подвздошно-поясничная мышца (отрезана); 18 — гребеш-ковая мышца; 19 — нежная мышца; 20 — длинная приводящая мышца; 21 — большая приводящая мышца; 22 — промежуточная широкая мышца; 23 — латеральная широкая мышца. Ортопедическая неврология. Синдромология
и абдукции. К передним стенкам копчика частично прикрепляются также крестцово-остистая и крестцово-бугорная связки. К верхушке копчика прикреплены, кроме того, анальный сфинктер и анококцигеальное сухожилие. Крестцово-копчиковое сочленение имеет в своем составе передние, задние продольные, боковые связки и межпозвонковый диск. В норме движения в крестцово-копчиковом сегменте в сагиттальной плоскости возможны в пределах 30°, боковые отклонения копчика — до 1 см. Такие смещения на рентгено-, грамме не должны расцениваться как перелом или вывих. При спастическом напряжении мышц копчик по отношению к крестцу принимает положение флексии вместо экстензии. Возникающие при этом боли могут усиливаться в момент вставания со стула. Это объясняется напряжением большой ягодичной мышцы, часть пучков которой крепится к латеральным отделам крестца и копчика. Все эти воздействия не остаются безразличными для крестцово-копчикового и копчиковых межпозвонковых дисков. В соответствующих сегментах часто выявляется остеохондроз. К 1950 г. G.Thiele уже располагал 169 наблюдениями, анализ клинической картины которых, наряду с результатами многочисленных исследований других клиницистов, полностью подтвердил концепцию о решающей роли болезненного укорочения мышц: копчиковой, леватора ануса и грушевидной. Следует заметить, что в неврологической литературе, в которой заболевание представлялось как не-вральгия или неврит копчиковых нервов и сплетения, уже намечались и более реалистические тенденции. М.С.Маргу-лис (1940) писал: «...сакродиния, кокцигодиния обычно рассматриваются как частичные проявления пояснично-крестцового радикулита. Такая точка зрения неправильна, т.к. эти болевые синдромы вызываются остеоартропатичес-кими изменениями» (с. 253). Н.С.Четвериков еще в 1930 г. писал, что боли наступают вообще при сокращении мышц, прикрепляющихся к копчику. Вопрос о характере изменений в мышцах тазового дна был решен на основании клинических исследований: у многих больных это рефлекторное болезненное напряжение, дефанс. Боли могут возникнуть за счет растяжения фиброзных тканей в крестцово-копчиковом сегменте. Сдавлением верхнего ягодичного нерва между краями средней ягодичной и грушевидной мышц, а седалищного нерва — под грушевидной мышцей объясняют боли в ноге и ягодице. Гипер- и гипоестезию кожи в области копчика и заднепроходного отверстия связывают с вовлечением в процесс копчикового сплетения. Т.к. в возникновении всего симптомокомплекса важную роль играют внутренние мышцы таза, а при лечебном воздействии на них боли часто исчезают, можно говорить о синдроме мышц тазового дна. M.Sinaki et al. (1977) говорят о «миальгии напряженного тазового дна». Учитывая, что при этом вовлекаются и фиброзные образования, целесообразнее термин «синдром тазового дна». Г.А.Савицкий и Р.Д.Иванова (1983) описывали «синдром тазовых болей» у 0,7% больных гинекологического отделения. Не будучи знакомы с нашими работами, они сближают этот симпто-мокомплекс с синдромом «застой-фиброз» H.C.Taylor. Кроме поясничного остеохондроза в возникновении синдрома тазового дна придают значение травме крестца и копчика. Удельный вес макротравмы очевидно преувеличен. Более значимыми оказались микротравматизация, хроничес- кая деформация крестцово-копчиковой области в связи с анатомо-физиологическими особенностями ее костных, фиброзных и мышечных элементов. Особенно часто заболевание возникает при езде на машине, мотоцикле, в связи со смещением копчика при беременности. В формировании синдрома играют важную роль патологические импульсы из органов малого таза. Больные жалуются на ноющую, мозжащую или колющую боль в крестцово-копчиковой или близлежащих областях, иногда в прямой кишке (Hyndman О., 1946). Около трети больных локализует ее и в верхнеягодичной зоне или по задней поверхности бедра. Иногда боли отдают в пах. Чем дольше пациент находится в положении лежа или сидя, тем более выражены боли. Когда при этом болезненна и перрек-тальная пальпация, говорят о proctalgia fugas (сидения) или «синдроме спазма леватора ануса» (Leigh R., 1952; Wright R.R., 1969; Lilins H. et al, 1973). Они усиливаются в момент вставания, при половых сношениях, во время менструации и в предменструальные дни. Во время акта дефекации боли, согласно G.Thiele (1950), особенно выражены у больных, перенесших перелом или другую интенсивную травму копчика. Из-за флексии в крестцово-копчиковом сегменте больные усаживаются осторожно, часто на одну ягодицу, на середину сиденья. Давление на копчик, т.е. усиление крестцово-копчиковой флексии, усиливает боль чаще при травматической этиологии. Такое же давление, но со смещением копчика в сторону, согласно нашим наблюдениям, может вызвать боль и при нетравматическом варианте заболевания. Перректальное пальцевое исследование проводится в положении больного на левом боку (положение Sims'a): копчик прощупывается между подушкой большого пальца, лежащего снаружи на копчике, и указательным, находящимся в прямой кишке. Болезненность усиливается, если пациент ротирует бедро внутрь. При этом движения копчика в пределах до 30° могут причинять боль иногда и в норме. Боли эти мозжащие, с неприятным эмоциональным оттенком. Особенно они неприятны и интенсивны при переломах копчика, при этом возможна и крепитация (Duncan G., 1937; Granet E., 1946). Вслед за первоначальной пальпацией палец врача смещается все латеральнее, оказываясь на месте прикрепления большой ягодичной, копчиковой и поднимающей анус мышц. Кончик пальца достигает и грушевидной мышцы. Спазм легче определяется в мышце, поднимающей анус, чем в копчиковой, лежащей на твердой связке. Спазм уменьшается при наклоне туловища вперед и в больную сторону в случае, если имеет место двухстороннее напряжение мышцы при срединном наклоне вперед. У мужчин следует прощупать предстательную железу и семенные пузырьки, у женщин целесообразно визуальное определение шейки матки. Ректоскопия может выявить локальный воспалительный очаг, наличие травм или нескольких дополнительных очагов, что утяжеляет течение заболевания. Проявления мышечно-тонических, нейродистрофичес-ких и вазомоторных поражений в области копчика прослеживаются как хронические или хронически-ремиттирую-щие. Обостряются в связи с воздействием статико-динами-ческих факторов, охлаждения, метеорологических сдвигов и патологической импульсации из близрасположенных органов. Заболевание сопровождается часто ипохондрически- Глава IV. Синдромы поясничного остеохондроза
ми реакциями, обостряется под влиянием эмоциональных стрессов. По данным Л.А.Кадыровой и соавт. (1989), при кокцигодинии ипохондрические расстройства встречаются у 18%, а сексуальные — у 53% мужчин и у 66% женщин. Среди мужчин были выявлены синдромы: гипоэрекции (37%), преждевременной эякуляции (28%), гипооргазмии (21%), генитальгии (31%). У женщин было отмечено снижение либидо и оргазма (61%), генитальгии (59%), полное отсутствие чувства полового влечения и удовлетворения (21%). При прямой травме копчика заболевание начинается остро, при хронической же травматизации и при местной инфекции кокцигодиния развивается исподволь. Особенно упорно заболевание протекает при наличии нескольких патологических очагов в области тазового дна. Некоторые авторы придают большое значение расположенной на тазовом дне внутренней запирательной мышце. Она лежит над одноименным отверстием. Начинается от внутренней поверхности и от запирательной мембраны, разветвляясь и пропуская через содержимое запирательного канала свои два пучка, которые конвергируют. Далее они перегибаются через малую седалищную вырезку почти под прямым углом (см. рис. 4.16 и 4.20 Б). Покинув малое седалищное отверстие, мышца прикрепляется сухожилием к межвертельному участку бедра ниже сухожилия грушевидной мышцы. Напомним, что внутренняя запирательная мышца супи-нирует бедро. При согнутом бедре она совершает его отведение, при разогнутом — вращение, она входит в состав наружных вращателей бедра (внутренние ротаторы: ишиокру-ральные, напрягающая широкую фасцию бедра). Частью аддукторов является и наружная запирательная мышца. Внутренняя запирательная мышца контактирует с леватором ануса в зоне седалищной ости. Здесь же располагается и половой нерв, тоже перегибающийся через ость, а также запира-тельный нерв. Все это при наличии близкого вертебрально-го или местного очага может обусловить весьма сложную клиническую картину. О возможности тонических и дистрофических изменений в запирательных мышцах следует помнить при наличии соответствующих патологических очагов в малом тазу, болей в области лобка, паха и ануса, особенно в положении больного сидя (при ходьбе боли уменьшаются). Так, мы наблюдали больную, которую беспокоили резкие боли в ягодице в течение 20 лет после операции на большом вертеле. Затем, после операции по поводу невуса в области ануса на той же стороне, боли стали упорными, усиливаясь после акта дефекации и локализуясь в зоне лева-тора ануса. Он и прощупывался как напряженный тяж. Судя по клинической картине, после давней операции на большом вертеле возникло контрактурное состояние во внутренней запирательной мышце, а в последующем, после операции в области ануса, включился в патологическую реакцию его леватор, начинающийся от сухожильной дуги этой мышцы. Подобное наблюдение описано у R.Leigh (1952), который прощупывал и утолщение внутренней запирательной мышцы. Он счел возможным говорить о спазме внутренней запирательной мышцы как о возможной причине болей в области таза и ног. Недавно мы консультировали в стационаре больную 48 лет, которая безуспешно лечилась по поводу «люмбои-шиальгии» в течение двух месяцев. Она жаловалась на моз- жащие и «раздирающие» боли во всем правом бедре, больше в наружных его отделах, ягодице и особенно интенсивные в наружных отделах голени, иногда в паху, особенно в постели, в положении сидя только при попытке положить ногу на ногу. Объем движений в тазобедренном суставе не ограничен, и только при внутренней ротации бедра появляется боль в ягодице. Все типичные точки безболезненны, кроме, может быть, межостистых связок Ljv-v и Ly-S|. При пальпации же точки ниже места прикрепления грушевидной мышцы неизменно появляется боль, «ударяющая» в область малоберцовой мышцы. Той же локализации боль, но менее интенсивная, появилась при пальпации в зоне ле-ватора ануса латеральнее копчика. Стало ясно, что кроме спондилографических данных о поясничном остеохондрозе и продолжительной люмбальгии в анамнезе следует ожидать признаков патологии в малом тазу или промежности. Действительно оказалось, что больная в течение многих лет (после беременности) страдает упорными запорами, геморроем, были кровотечения. Это наблюдение, как и многие подобные, свидетельствуют о том, что синдром тазового дна, включая и проявления со стороны запирательных мышц, встречается в практике чаще, чем это принято думать. «Симфизо-стернальный синдром»1, «синдром симфиза», абдоминальгичвский (Brugger A., 1967), пубалыия Мышечно-тонические синдромы области брюшной стенки — абдоминальгии могут возникнуть в ответ на патологическую импульсацию из рецепторов органов брюшной полости или позвоночника. Яркие примеры: висцероген-ный мышечный дефанс Блюмберга-Щеткина и симфизо-стернальный синдром Брюггера. Субъективные проявления последнего: обычно после нескольких люмбальгических эпизодов часто в момент физического перенапряжения или исподволь появляются боли в области брюшной стенки. Вначале эпизодические, они затем становятся постоянными, усиливаются при кашле, чихании, резких поворотах туловища. Оценка мышечной болезненности различных зон брюшной полости и стенок требует дифференцировки с болезненностью внутрибрюшных органов. Чтобы в момент пальпации выключить внутренние органы, надо отделить от них переднюю брюшную стенку, повысив внутрибрюшное давление. Больному, лежащему на спине, предлагают напрячь брюшную мускулатуру. Напряжение прямых и пирамидальных мышц достигается приподниманием и сгибанием головы, а косых — приподниманием всего плечевого пояса. В этих условиях определяемая болезненность относится не к внутренним органам, а к брюшной стенке. Т.к. первоначальной пробой на наличие зон нейроостеофиброза в тканях является их растяжение, последнее можно провести еще до пальпации, ориентировочно определив мышцу, ответственную за боль. Если подозревается патология прямых и пирамидальных мышц, больному в положении на животе предлагают приподнять и прогнуть туловище с опорой на локти, совершая при этом глубокий вдох и надувая живот. Эту пробу можно тем же путем выполнить в положении стоя. При поиске патологии косых мышц живота боль- 1 Т.к. исходный пункт нейроостеофиброза не в грудине, а в симфизе, мы предпочитаем термину «стерно-симфизальный» более адекватный «симфизо-стернальный». 6^-886 Ортопедическая неврология. Синдромология
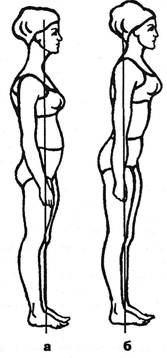
Рис. 4.23. Симфизо-стернальная осанка (а) и антисимфизо-стер-нальная осанка (б). ному в положении сидя предлагают скрестить пальцы рук за головой и поворачивать туловище вокруг вертикальной оси в одну и другую стороны. Врач при этом оказывает дополнительное давление рукой на плечо обследуемого. Упрощенный вариант — кашлевая проба. Больной должен при всех этих вариантах показать место, где появляется боль. Последующая пальпация этой зоны иногда выявляет наличие мышечного узелка, нередко с иррадиацией боли. Как правило, при поясничном остеохондрозе боли в брюшной стенке локализуются в нижних отделах (Ильин В.П., 1987). Нейроостеофиброз в месте прикрепления прямой мышцы живота и пирамидальных мышц к лонному сочленению, проявляясь напряжением этой мышцы, сопровождается и запрокидыванием таза назад. Этому препятствует одновременное напряжение подвздошно-поясничной мышцы. Боли иногда распространяются и на область малого таза. Они усиливаются при кашле, сопровождающемся толчкообразным увеличением кифоза за счет напряжения прямой мышцы живота. Вначале у больных имеет место наклон туловища вперед и преимущественная опора на задние отделы стопы. В последующем развивается «антистерносимфизаль-ная осанка» с контрактурой подвздошно-поясничной мышцы (рис. 4.23). «Осанка стерно-симфизальной нагрузки» — это легкий наклон туловища в нижней части поясницы вперед с усилением грудного кифоза и переносом центра тяжести головы вперед. Поэтому она компенсаторно откидывается назад. Одновременно с разгибанием средней и верхней частей поясницы происходит легкая абдукция бедер и незначительная наружная ротация их: повышается тонус в подвздошно-поясничной мышце, мышцах, прикрепляющихся к большому вертелу, в абдукторах. Нарушается тонус в антагонистах аддукторов — в средней ягодичной и мышце, напрягающей широкую фасцию. Может измениться тонус и в перонеальных мышцах. Длительное напряжение всех этих мышц неблагоприятно влияет на суставные поверхности тазобедренного сустава, могут развиться коксартроз, синдром скользящего ребра (см. ниже). Вертеброгенные боли в области начала прямых мышц живота и пирамидальных мышц у лонного сочленения — пубальгию следует отличать от отраженных пубальгий при висцеральных и других очагах (Maigne R., 1981; Brunet В., 1985), при нестабильности крестцово-подвздошного сочленения. Лобковая зона иннервационно связана с нервами: Тп, подвздошно-паховым, подвздошно-подчревным, половым, половых органов и бедра. Описывают пубальгию спортсменов, особенно футболистов, бегунов вследствие перегрузок и дисбаланса в функции мышц, прикрепляющихся к лонной кости, включая аддукторы бедра и их си-нергисты или антагонисты: подвздошно-поясничную, грушевидную, двуглавую бедра и др. (Huguenin F., 1989). Симфизо-стернальный нейроостеофиброз может сопровождать описанный нами еще в 1979 г. ортостатический спазм — насильственный наклон туловища вперед при стоянии и ходьбе. Приведем пример. Больной X., 43 лет, поступил 3.04.75 г. по поводу мозжащих болей, появляющихся при ходьбе после первых двух-трех шагов и распространяющихся из области лобка вверх по эпигастральной области. При этом испытывал ощущение стягивания во всем теле, боль в области сердца. В начале заболевания беспокоили ноющие боли в задних отделах бедер, мог ходить лишь с широко расставленными ногами, а через полгода появилась потребность ходить, прогрессивно наклоняя туловище вперед. В отделении ходил, чуть припадая на левую ногу. Уже после второго-третьего шагов появлялось напряжение мышц передней брюшной стенки, туловище наклонялось вперед. Через 15-20 шагов останавливался, выпрямлялся и пытался вновь начать ходьбу. В неврологическом статусе выявлялось симметричное повышение коленных и ахилловых рефлексов с незначительным снижением силы мышц голеней. Объем разгибания в пояснице был слегка ограничен (по курвиметру 23 мм). При наклоне назад испытывал боль в нижнепоясничном отделе, в нижней части живота и эпигастральной области. Болезненность определялась в зоне двух каудальных межостистых связок, тела и верхушки мечевидного отростка грудины. Лобковый симфиз был безболезнен. На рентгенограммах поперечно-реберный артроз Tvn, Tvm, переходный пояс-нично-крестцовый позвонок (сакрализация l_v), начальные явления остеохондроза Uu-n- Здесь не обсуждается характер данного типа мышечной дистонии, которую мы считаем координаторным неврозом ожидания, подобным писчему спазму. В приведенном примере имеют место картина напряжения прямой мышцы живота, болезненность места прикрепления ее к грудине, боль в верхних отделах мышцы и поза, которая в гипертрофированном виде представляет антисимфизо-стернальную установку. При оценке болевых ощущений в нижних отделах брюшной стенки в зоне лобка следует иметь в виду также и место прохождения подвздошно-поясничной мышцы в латеральном мышечном пространстве паховой области. Глава ГУ. Синдромы поясничного остеохондроза
Вертеброгенный подвздошно-поясничный синдром Под таким названием синдром был описан А.Я.Попе-лянским и Ф.А.Хабировым в 1983 г. Подвздошно-пояснич-ная мышца состоит из большой поясничной и подвздошной. Большая поясничная мышца начинается от боковой поверхности тел последнего грудного и всех поясничных позвонков и от поперечных отростков последних. На уровне пограничной линии таза она соединяется с конвергирующей сюда подвздошной мышцей. Далее под пупартовой связкой подвздошно-поясничная мышца вместе с бедренным нервом ложится в мышечный промежуток — лакуну латеральнее бедренной артерии и следует к месту прикрепления — к малому вертелу бедренной кости. Некоторое сходство с описанным спазмом можно найти в неритмичном ортостатическом треморе рук и туловища (Helman K.M., 1984). Из-за одновременной гипотонии экстензоров в положении больных стоя они не могут стоять дольше одной минуты и падают вперед. Напомним, что и писчий спазм сопровождается зачастую дрожанием. Сокращение основной массы мышцы обеспечивает сгибание бедра, вращение его наружу и кифозирование. В верхних же отделах большая поясничная мышца участвует в лордозиро-вании (см. рис. 2.12). По мнению A.Steindler (1940), И.И.Кона (1965), A.Brttgger (1965), E.Kubis (1970), J.Durianova (1975), R.Maigne (1981), спазм подвздошно-по-ясничной мышцы обусловлен поражением позвоночника или корешков грудо-поясничного уровня, или сегментарно связанными с этим уровнем пораженными внутренними органами, например при холецистите. Синдром отмечали и при поражении органов грудной клетки (Марченко КЗ., 1972; Rychlikiva Е., 1975), при охлаждении, инфекциях (Deyung В., 1987). Любая импульсация из патологически измененных тканей в адрес данной мышцы способна вызвать ее тоническую или фазическую активность. E.Rychlikova (1974) придавала значение сопутствующему холециститу, функциональным блокадам Тхц-Ьц. Боли могут иррадииро-вать вверх паравертебрально и вниз по передней поверхности бедра до колена (Travell J., Simons D., 1985). При этом оказывается ограниченным разгибание бедра и поясничной области в положении больного стоя, особенно на верхнепоясничном уровне, тогда как в положении сидя, когда данная мышца расслаблена, разгибание свободно и ограничена лишь ротация в противоположную сторону. В постели больные предпочитают положение на спине с согнутой в колене больной ногой. У части больных, наоборот, возникает фиксированный гиперлордоз. Мышца уплотнена и болезненна в месте ее прохождения под пупартовой связкой, при глубокой пальпации через брюшную стенку по внутреннему краю гребня подвздошной кости, в месте прикрепления к малому вертелу. Положителен синдром Вассермана. 4.1.2.2. Мышечно-тонические синдромы ноги Мышечно-тонические нарушения в абдукторах бедра, «ягодично-трактовый синдром» Седалищный нерв в наиболее проксимальных отделах прикрыт грушевидной мышцей. Ниже, располагаясь на крестцово-остистой связке, на внутренней запирательной и других мышцах, он прикрыт большой ягодичной мышцей. В нормальных условиях это мягкое мускульное ложе, естественно, не влияет неблагоприятно на состояние толстого нервного ствола. M.Pecina и J.Kostovic (1968) на основании анатомического исследования грушевидной мышцы заключили, что сдавление седалищного нерва возможно лишь плотным сухожилием. Возможна ли при каких-либо условиях компрессия ствола седалищного нерва и сосудистых структур между массивной ягодичной мышцей и упомянутыми структурами? Накопилось некоторое количество наблюдений, позволяющих выделить компрессионный мы-шечно-тонический синдром, имеющий отношение к большой ягодичной мышце. Впрочем, первоначально было обращено внимание не столько на данную мышцу, сколько на связанную с нею мышцу, напрягающую широкую фасцию и большеберцовый тракт. Подвздошно-болылеберцовый тракт является частью широкой фасции бедра. Он тянется от передней верхней ости подвздошной кости через большой вертел по боковой поверхности бедра и прикрепляется к латеральной мышечной перегородке, расположенной между задними мышцами бедра и наружной головкой четырехглавой мышцы, к латеральному бугорку болыиеберцовой кости. В проксимальный отдел тракта вплетаются мышца, напрягающая широкую фасцию, и часть пучков большой ягодичной мышцы. Начало большой ягодичной мышцы и начало мышцы, напрягающей широкую фасцию, образуют основание треугольника, чья вершина располагается ниже большого вертела бедра (рис. 4.24). В нормальных условиях Мессиатов тракт несколько отводит и сгибает бедро. Одновременно он играет роль в фиксации колена, способствует удержанию его в выпрямленном положении. Деформация, обусловленная контрактурой подвздошно-большеберцового тракта, включает фиксированную абдукцию, сгибание в коленном суставе, наружную ротацию бедра и наружную ротацию болыиеберцовой кости по отношению к бедру, а также перекос таза и увеличенный лордоз. Таким образом, наиболее известные признаки контрактуры тракта — это ограничение разгибания и приведения бедра. Считалось, что при ишиальгическом сколиозе при наклоне туловища в сторону больной ноги наибольшей перегрузке подвергаются латеральные мышечные комплексы бедра. Здесь больным должны испытываться боли. F.Bradford и Н.Spurting (1944), наоборот, считают, что эти мышцы подобным образом не напрягаются и что их поражение происходит лишь в редких случаях морфологических аномалий. Естественнее предположить, что мышца страдает при растяжении, если туловище наклонено в «здоровую» сторону. A.Sola и R.Williams (1956) описали встречающийся якобы часто у военнослужащих синдром мышцы, напрягающей широкую фасцию. Больные испытывают боли в пояснично-крестцовой области по наружной части бедра и по передне-наружной части голени. Иногда боли отдают и в зону наружной лодыжки (Romer U., 1973). Основная триггерная зона располагается в мышце кпереди от большого вертела. Наличие данной триггерной зоны в верхне-наружных отделах бедра, видимо, не случайно: в иннервации широкой фасции участвуют ветви не только поясничного, но и крестцового сплетений — ветви заднего кожного нерва бедра (Та-раненко А. П., 1971). Связь с фасцией, выстилающей скарпов треугольник, с пупартовой связкой определяет наличие бо- Ортопедическая неврология. Синдромология
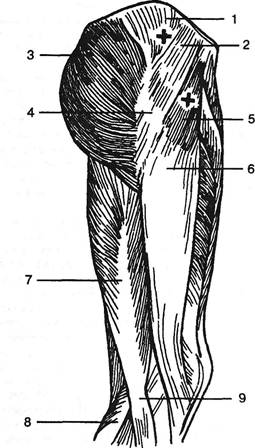
Рис. 4.24. Илиотибиальный тракт. Крестиками обозначены наблюдающиеся при его поражении триггерные пункты (1956): 1 — ягодичная фасция; 2 — средняя ягодичная мышца; 3 — большая ягодичная мышца; 4 — большой вертел; 5 — мышца, напрягающая широкую фасцию; 6 — илиотибиальный тракт; 7 — двуглавая мышца бедра; 8 — латеральная головка икроножной мышцы; 9 — головка малоберцовой кости. левой зоны на самой передней поверхности бедра и ниже связки. Здесь может подвергнуться компрессии нервно-сосудистый пучок (Ахмеров Н.У., 1992). Другая триггерная зона, отмеченная Г.Г.Смысловым еще в 1935 г., обнаруживается в области малой и средней ягодичных мышц. Об их перегрузке у больных поясничным остеохондрозом уже упоминалось выше. Пальпаторное раздражение этой зоны нередко сопровождается отдачей болей в бедро, передне-наружную часть голени и в икроножную мышцу. Некоторые симптомы поражения мышцы, напрягающей широкую фасцию, и всего подвздошно-большеберцового (Мессиато-ва) тракта при ишиасе были описаны F.Ober (1935), A.Steindler (1938) и особенно детально VJanda (1972) и J.Sachse (1989). Последний считает, что существуют две курковые точки мышцы: одна — сразу позади вершины большого вертела, другая — позади передней верхней ости подвздошной кости. Другие проявления описываемой картины следующие. Признак отведения (Ober F., 1935). Больной лежит на здоровом боку с согнутой больной ногой для преодоления лордоза. Врач кладет одну руку на область большого вертела, другой захватывает ногу ниже колена, сгибает ее до прямо- го угла, максимально отводит и разгибает бедро до гиперэкстензии. При этом в норме нога устремляется в медиальном направлении, т.е. приводится. Если же имеет место контрактура отводящих мышц, бедро остается при этой пробе отведенным. В таком положении подвздошно-большебер-цовый тракт легко прощупывается в виде плотного тяжа между передне-верхней остью подвздошной кости и передней поверхностью большого вертела. Признак приведения Thomas. Больной в положении на спине фиксирует таз, обхватив обеими сомкнутыми руками здоровую ногу ниже колена. Исследуемую ногу врач разгибает, а затем приводит. Если подвздошно-большеберцовый тракт напряжен, приведение разогнутой ноги резко ограничено. Дата добавления: 2015-01-18 | Просмотры: 1654 | Нарушение авторских прав |