|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
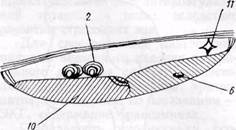
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ. Показания к операции и сроки оперативного вмешательстваПоказания к операции и сроки оперативного вмешательства. Лечение больных с артериальными и артерио-венозными аневризмами — хирургическое. Артериальные аневризмы всегда опасны, учитывая возможность их разрыва, эмболии периферических сосудов, тромбоза магистральных артерий. Больных с артериальными свищами и аневризмами следует оперировать как можно раньше, чтобы избежать развития необратимых изменений со стороны сердца, которые могут привести к летальному исходу, тяжелых застойно-трофических нарушений, резких структурных изменений стенок сосудов, септического эндокардита. Самоизлечение аневризмы вследствие ее тромбоза наблюдается очень редко. Причем тромбоз аневризмати-ческого мешка может привести к тромбозу магистральной артерии, эмболии дистальных сосудов, тяжелой ишемии конечности. При посттравматических аневризмах с признаками воспалительной реакции окружающих тканей, инфекции, но при отсутствии выраженных нарушений периферического кровообращения, хирургическое вмешательство может быть отсрочено на 1—2 мес до исчезновения воспалительных явлений. При прогрессирующем удлинении и гипертрофии конечности у детей с врожденными артерио-венозными свищами операцию следует производить как можно раньше, так как операция, выполненная в поздние сроки, не устраняет относительного увеличения конечности. Однако обследовать маленьких детей очень трудно, поэто- му. оптимальным является возраст 6—7 лет. Общие принципы хирургического лечения аневризм периферических сосудов. Оперативные вмешательства по поводу аневризм являются одними из самых сложных в хирургии сосудов. Лечение этой группы больных следует проводить в специализированных отделениях хирургии сосудов. Доступ к аневризме, приводящим и отводящим сосудам должен быть достаточно широким, чтобы обеспечить гемостаз во время вмешательства на аневризме, а также при возможном ее разрыве и кровотечении. Выбор оптимального доступа имеет важное значение для успеха всей операции и должен тщательно планироваться для каждого больного. Применяют разрезы по проекции сосудистого пучка, которые используются также при реконструкции артерий по поводу облитерирующих заболеваний. Однако обычно разрезы длинные или применяют два разреза. Например, при аневризме подколенной артерии мы применили комбинированный доступ (рис. 141) с пересечением медиальной головки икроножной мышцы. Мы считаем целесообразной следующую последовательность выполнения отдельных этапов операции. Прежде чем выделять непосредственно саму аневризму или артерио-ве-нозное соустье, следует обнажить магистральные сосуды проксимальнее и дистальнее аневризмы с целью их временного пережатия. Выделение сосудов проводят осторожно и методично. При этом могут встретиться значительные трудности в связи с Рубцовыми изменениями тканей при травматических аневризмах и значительным расширением сосудов, истончением их стенок при артерио-венозных соустьях. Временное выключение приводящих и отводящих сосудов проводят с помощью катетеров-турникетов, мягких сосудистых зажимов, интрава-зально с помощью баллонных катетеров, выполняя эту манипуляцию
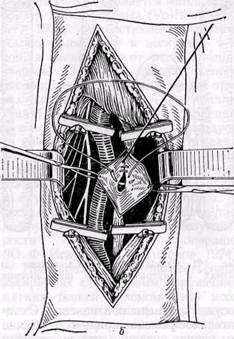
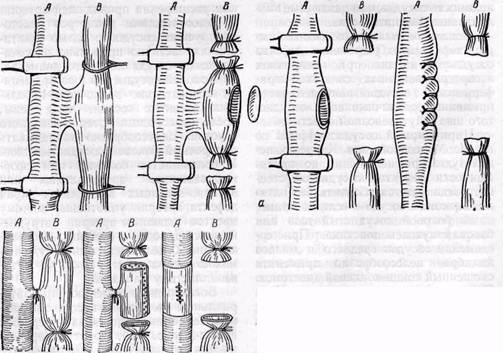
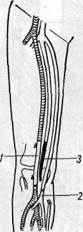
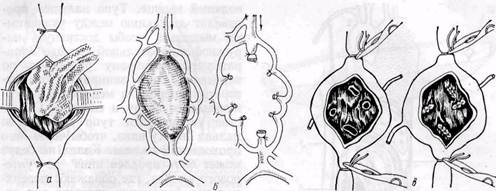
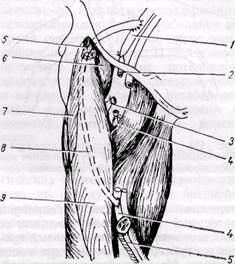
Рис. 141. Схема комбинированного доступа к сосудам при аневризме подколенной артерии с пересечением медиальной головки икроножной мышцы осторожно, учитывая, что стенка сосудов нередко дегенеративно изменена и истончена. В настоящее время не рекомендуют (Б. В. Петровский, О. Б. Мило-нов, 1970) выделять аневризму под жгутом, наложенным на конечность выше и ниже аневризмы. Однако в случае опасности разрыва аневризма-тического мешка и кровотечения (при начинающемся разрыве, пульсирующих гематомах) с целью профилактики массивного кровотечения целесообразно предварительно окружить конечность выше аневризмы стерильным жгутом, затягивая его при необходимости. С этой же целью производят выделение приводящей артерии на протяжении (наружной подвздошной, подключичной и других). После выключения приводящих и отводящих сосудов аневризматиче-ский мешок вскрывают, удаляют из его полости тромбы и отыскивают дефект в стенке сосудов, а также устья коллатералей, впадающих в аневриз-матический мешок. Последние последовательно прошивают и перевязывают изнутри мешка или снаружи. При продолжающемся кровотечении в полость аневризмы вводят палец, прижимая им кровоточащий сосуд. Затем под временным контролем гемостаза устья сосудов ушивают. Аневризматический мешок удаляют. Однако это не всегда возможно и целесообразно. Нередко при травматических аневризмах аневризматиче-ский мешок огромных размеров, состоит из нескольких камер, расположенных между мышцами, капсула его толстая и плотная, спаянная с нервами. В таких случаях мы оставляем большую часть мешка, при условии полного выключения его из кровообращения, предварительно обрабатывая его антисептическими растворами, и тщательно дренируем, используя контрапертуры. Основной задачей оперативного вмешательства при артерио-венозных аневризмах и свищах является разобщение артериальных и венозных сосудов и пластическое их восстановление. Выделению соустья должно предшествовать обнажение приводящих и отводящих сосудов. При длительно существующих аневризмах и свищах выделение может быть технически сложным в связи с расширением, множественностью венозных сосудов, дегенеративными изменениями и истончением их стенок. Большие труд ности могут возникнуть при расположении аневризмы в сложных анатомо-топографических областях (в области сонной и позвоночной артерий, подключичных, подвздошных сосудов). При наличии артерио-венозных свищей, подтвержденных ангиоло-гическим исследованием, показано хирургическое лечение в детском возрасте до закрытия эпифизарной ростковой зоны и до развития необратимых изменений сердечно-сосудистой системы (Vollmar, Stalker, 1976). Радикальная операция устранения артерио-венозных свищей возможна редко •— при I и III типах соустий (по Vollmar, 1974). При множественных шунтах (тип II) возможно только паллиативное хирургическое вмешательство с целью уменьшения объема артерио-венозного сброса. Операция «скеле- тизации сосуда» является методом выбора у таких больных (Vollmar, Stalker, 1976). Скелетизацию артерий обычно выполняем в несколько этапов, в зависимости от расположения свищей. При преимущественном расположении свищей в конечных отделах конечности (акральная локализация), а также дистальнее коленного и локтевого суставов, рекомендуется сочетать скелетизацию с перевязкой одной или двух артерий голени с интервалом в 4—6 нед (Vollmar, Stalker, 1976). Ампутация оправдана в случае возникновения некроза в дистальных отделах конечности при диффузных поражениях и безуспешности паллиативных операций (Ю. Ф. Исаков, Ю. А. Тихонов, 1974). При врожденных множественных аневризмах с обширным поражением мягких тканей одномоментное иссечение патологических сосудистых сплетений в пределах здоровых тканей может быть крайне опасным в связи с возможным обильным кровотечением. В таких случаях рекомендуют (Ю. Ф. Исаков, Ю. А. Тихонов, 1974) предварительно перевязывать приводящие артерии, а также предварительно прошивать патологические образования. Однако эффект самостоятельной операции • перевязки приводящих сосудов при врожденных артерио-венозных свищах и аневризмах, как правило, непродолжительный и слабый. Неэффективными, опасными и противопоказанными являются следующие операции (Vollmar, Stalker, 1976): 1) простая эктомия поверхностных вен; 2) перевязка магистральной артерии на бедре и плече или одновременная перевязка главных артерий на уровне предплечья и нижней трети голени; 3) сочетание скелетизации магистральных артерий с инъекцией склероз ирующих веществ. При хирургическом лечении аневризм периферических сосудов выбор метода реконструктивной операции на сосудах зависит от характера патологии, величины дефекта стенок сосудов и степени их изменения. Окончательное решение принимают обычно во время операции после ревизии сосудов. Однако у ряда больных приходится выполнять лигатурные операции, то есть ликвидирующие проходимость сосудов, или различные паллиативные вмешательства. Восстановительные сосудистые операции.С целью устранения дефекта сосудистой стенки при аневризмах и артерио-венозных свищах периферических сосудов наиболее часто применяют различные виды сосудистого шва и аутовенозной пластики. Циркулярный сосудистый шов по А. И. Морозовой или Каррелю используют при небольших по протяженности дефектах сосудистой стенки, когда удается сблизить без натяжения концы сосуда и если не применимы боковой сосудистый шов или боковая аутовенопластика. При соединении сосудов среднего и малого калибра целесообразно применять скошенный конце-концевой анастомоз. При значительных по протяженности дефектах сосудистой стенки выполняют пластику артерии аутовенозным трансплантатом методом замещения, или реже — обходного шунтирования. Синтетические сосудистые протезы применяют для пластики относительно крупных артерий — подвздошных, подключичной, общей сонной. Техника операций типичная. Обычно применяют ручной шов. При значительном расширении приводящей артерии и несоответствии диаметров анасто-мозируемых сосудов с целью адаптации их частично продольно рассекают конец сосуда меньшего диаметра. Боковой сосудистый шов применяют относительно редко при небольших дефектах сосуда, чаще вены, после пересечения артерио-венозного соустья. Целесообразно накладывать поперечный боковой сосудистый шов. У большинства больных при сформировавшихся артериальных или артерио-венозных аневризмах края дефекта артерии уплотнены, поэтому простое ушивание артерии затруднено или приводит к сужению просвета артерии. С целью избежания сужения можно использовать боковую ауто-венопластику заплатой. Более редко применяют при артериальных аневризмах восстановительные операции Сапожкова, операцию Матас-2 (рис. 142). Простую перевязку двумя лигатурами артерио-веноз- Рис. 142.Схемы операций Сапожкова (а) при артериальных и артерио-венозных аневризмах и внутримешкового шва артерии (б) — операция Матас-2 (по Б. В. Петровскому и О. Б. Милонову, 1979)
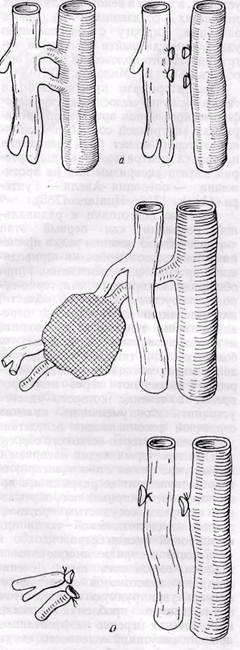
Рис. 143. Схемы перевязки артерио-венозного свища (а) и трансвенозного шва при арте-рио-венозной аневризме (б) (по Б, В. Петровскому и О. Б, Милонову, 1970)
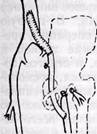
Рис. 144. Схема этапов операций Ратнера (а) и Караванова (б) при артерио-венозных свищах (по Б. В. Петровскому и Б. О. Милонову, 1970). Л — артерия, В — вена ного свища выполняют при узких сформировавшихся артерио-венозных свищах (рис. 143, а). Однако эту операцию очень редко удается произвести. Практически редко в настоящее время применяют при широком свище
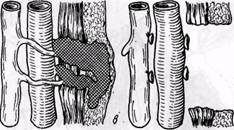
Рис. 145. Схемы операций при врожденных артерио-венозных соустьях и аневризмах: я — перевязка и пересечение свищей; б — перевязка приводящих и отводящих сосудов, удаление аневризмы; в — удаление патологических соустий вместе с измененными тканями (по Ю. Ф. Исакову и Ю. А. Тихонову, 1974) боковой трансвенозный сосудистый шов (операция Bickham, 1905, рис. 143, б), операцию Ратнера или Караванова (рис. 144). При врожденных артерио-венозных свищах и аневризмах применяют подобные операции, представленные на рис. 145. В последние годы используют также метод эмболизации множественных артерио-венозных свищей (Na-tali u Merland, 1976, и др.). Если в аневризматический мешок открывается несколько сосудов, может быть выполнен внутримешковой шов этих сосудов. Приводящую и отводящую артерии перевязывают, а восстановление артериального кровотока осуществляют методом обходного шунтирования. Мы в своей практике чаще всего использовали методы замещения артериальных аневризм венозным трансплантатом, резекцию аневризмы с анастомозом артерии конец в конец, боковую венопластику артерии, пересечение артерио-венозного соустья с анастомозом артерии конец в конец и боковым швом вены. У 1 больного выполнена резекция аневризмы подколенной артерии с пластикой ее аутовенозным трансплантатом и са-фено-подколенным венозным анастомозом (рис. 146). Лигатурные и паллиативные операции.Сущность лигатурных операций
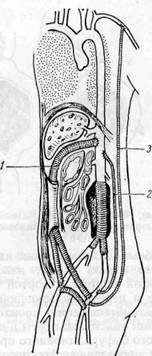
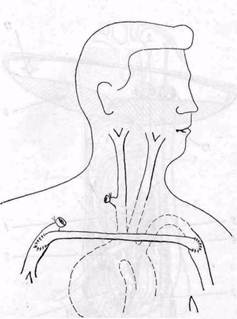
Рис. 146.Схема операции реконструкции сосудов при аневризме подколенной артерии, осложненной тромбозом подколенной вены: / — замещение подколенной артерии аутовеноз-ным трансплантатом; 2 — сафено-подколенный венозный анастомоз; 3 — тромбированная подколенная вена состоит в перевязке сосудов с целью полного выключения аневризмы или артерио-венозного соустья. Они ликвидируют проходимость магистральных сосудов и таят в себе опасность развития тяжелой ишемии и гангрены конечности. На рис. 147 представлены схемы лигатурных операций. Операция Антиллуса состоит в перевязке артерии выше и ниже аневризмы, вскрытии ее и открытой тампонаде полости мешка. При операции Филагриоса перевязывают и пересекают приводящую и отводящую артерии, а также коллатерали, открывающиеся в полость аневризматиче-ского мешка с удалением последнего. Операция Матас-1 (Короткова — Ки-куци) состоит в прошивании и перевязке всех открывающихся в аневризматический мешок сосудов из полости мешка. Паллиативные операции отличаются от описанных выше лигатурных тем, что направлены на замедление кровотока, способствуя тем самым тромбозу аневризмы. При трудно-удалимых аневризмах вследствие сложных анатомо-топографических условий, а также в некоторых тяжелых ситуациях, создавшихся во время операции, хирургу с их помощью удается иногда выйти из крайне затруднительного положения (Б. В. Петровский, О. Б. Милонов, 1970). При вторичном кровотечении, а также в случае недосягаемости периферического конца артерии при аневризмах внутренней сонной и ягодичной артерий может быть выполнена перевязка центрального конца артерии вблизи аневризмы или на протяжении — операция Анеля — Гунтера (And, 1710; Hunter, 1785). С целью подготовки к радикальной операции как первый этап хирургического лечения редко применяют операцию перевязки приводящих артерий на протяжении (при обширных аневризмах и артерио-ве-нозных соустьях ягодичной области) или операцию изолированной перевязки вены при артерио-венозных и комбинированных аневризмах у больных с тяжелой сердечной декомпенсацией. Радикальную операцию выполняют через некоторое время, в течение которого удается устранить или уменьшить явления сердечной декомпенсации вследствие уменьшения артерио-венозного сброса. При некоторых видах аневризм с целью укрепления стенки аневризмы и предотвращения ее разрыва и в настоящее время применяют окутывание аневризм сосудистым протезом, лентой из синтетической ткани или из широкой фасции бедра. Лечение аневризм анастомозов и области сосудистого шва.Лечение аневризм анастомозов представляет актуальную, трудную и недостаточно решенную проблему. К сожалению, лечение нередко неэффективное, процент ампутаций конечности, смертность больных, особенно от аневризм анастомозов аорты, остаются высокими. Сложность лечения в значительной мере зависит от наличия инфекции и кровотечения. При разрыве аневризмы и кровотечении прежде всего следует оста- Рис. 147.Схемы лигатурных операций Антиллуса (а), Филагриоса (б), Матас-1 (в) (по Б. В. Петровскому и О. Б. Милонову, 1970) новить кровотечение. Наиболее опасны разрывы аневризмы анастомоза протеза с аортой, которые очень часто приводят к летальному исходу. Обычно производят простое ушивание отверстия, перевязку сосудов, дренирование и подведение микроирригаторов для введения антибиотиков. При инфицировании протеза выздоровление бывает крайне редко, кровотечение обычно возникает повторно. Мы наблюдали 7 больных с аневризмами анастомоза протеза и брюшной аорты, осложнившихся разрывом и кровотечением. Всего им было выполнено 15 операций по поводу повторного кровотечения в забрюшинное пространство: ушивание отверстия — 8 операций, вскрытие гнойника и дренирование забрюшинного пространства — 3, выключение аневризмы и обходное аорто-бедренное шунтирование протезом вне гнойного очага — 1, подмышечно-бедренное шунтирование веной — 1 операция. Удаление инфицированного протеза производилось как самостоятельное вмешательство или в сочетании с шунтированием вне гнойного очага. Выздоровели 3 больных, 4 — умерли. Для обходного аорто-бедренного шунтирования вне гнойного очага у 1 больного мы применили расширенный кзади правосторонний забрю-шинный доступ по Робу с резекцией XII ребра. Доступ оказался достаточ- но удобным для выделения инфраре-нального отдела аорты, наложения анастомоза протеза с аортой в этом участке и перевязки брюшной аорты с целью выключения кровоточащей аневризмы анастомоза аорты и инфицированного бифуркационного протеза. Для проведения обходного шунта вне зоны гнойного очага и инфицированного аорто-бедренного или аорто-подвздошного протеза используют различные пути, представленные на рис. 148: 1 — через брюшную стенку, во влагалище прямой мышцы живота, анастомозируя протез с аортой в ее супраренальном отделе и с наружной подвздошной или бедренной артериями (Veith с соавт., 1964; Wolf, Pate, 1967); 2 — забрюшинный доступ от неинфицированного участка брюшной или грудной аорты к подвздошным или бедренным артериям (Blaisdell с соавт., 1961; Shaw, Baue, 1963); 3 и 4 — подкожно от подмышечной к бедренной артерии или от бедренной артерии здоровой конечности в случае односторонней реконструкции подвздошного сегмента. При инфицированных аневризмах и инфицировании анастомоза протеза с бедренной артерией в области паха обходное шунтирование веной вне гнойного очага может быть осуществлено через запирательное отверстие (Shaw и Baue, 1963; Mahoney, Whelan, 1966, и др., рис. 149) или через Рис. 148. Методы обходного шунтирования вне зоны гнойного очага при инфицировании аорто-подвздошного протеза (объяснение в тексте) (no Rykowski и Noszczyk, 1974) разрез в фасции между паховой связкой у места ее прикрепления к передней верхней ости подвздошной кости и подвздошной мышцей (Leather и Каг-mody, 1977, рис. 150). Доступ к запирательному отверстию сверху осуществляют через поперечный или вертикальный разрез внизу живота над лобком. Прямую мышцу пересекают или отводят крючком. Брюшину смещают кверху и медиально, после чего достигают верхней части запирательного отверстия и выделяют наружную подвздошную артерию. Затем проводят разрез в верхней части бедра длиной 10—12 см непосредственно над сухожилиями приводящих мышц. Обнажают длинную и большую приводящие мышцы ближе к их началу. Длинную приводящую мышцу оттягивают лате-рально, чтобы обнажить запиратель-ный нерв, лежащий на короткой при- водящей мышце. Тупо пальцем производят диссекцию между указанными мышцами, чтобы достигнуть наружной запирательной мышцы. Запи-рательную мембрану рассекают по переднему краю запирательного отверстия кпереди и медиально по отношению к нерву и сосудам. Отверстие увеличивают тупо с помощью пальца сверху вниз, чтобы через него проходило 2 пальца. Канал на бедре может быть продлен вниз до гунте-рового канала, где обнажают поверхностную бедренную артерию для наложения анастомоза. При латеральном пути обходного шунтирования выделяют подвздошные артерии забрюшинным доступом над паховой складкой. Наружную подвздошную артерию перевязывают. Крестообразно рассекают фасцию между паховой связкой и подвздошной мышцей ниже латерального прикрепления связки к передней верхней ости подвздошной кости. Через латеральный разрез на бедре разделяют продольно волокна m. tensor fasciae latae, затем между ней и m. sar-torius образуют туннель под паховой связкой, затем тупо продолжают туннель в медиальном направлении до гунтерового канала. Поверхностную бедренную артерию выделяют через типичный медиальный доступ в нижней трети бедра. Через образованный таким образом туннель проводят шунт и анастомозируют его с подвздошной и поверхностной бедренной (или подколенной) артериями. В случае инфицирования анастомоза, осложнившегося кровотечением, показано удаление протеза. В случае тяжелого кровотечения следует, прежде всего, спасать жизнь больного. Кровотечение остановить обычно удается только путем перевязки магистральных артерий, что приводит нередко к гангрене и ампутации конечности. Восстановление кровотока может быть осуществлено, если не развилась гангрена конечности, во втором этапе, после заживления раны и излечения инфекции.
Рис. 149.Использование запирательного отверстия для проведения обходного шунта вне зоны гнойного очага при инфицировании анастомоза протеза с бедренной артерией Использование синтетических протезов для обходного шунтирования вне зоны гнойного очага, как показывают также наши наблюдения, всегда связано с опасностью его инфицирования или во время операции, или гематогенным путем. Более перспективным является использование ауто-венозного шунта. При инфицировании протезов и анастомозов подключичного артериального сегмента, осложнившегося кровотечением, может быть применено обходное шунтирование аутовеной из сосудистого бассейна контралате-ральной (здоровой) конечности, то есть аксиллярно-аксиллярное или аксиллярно-брахиальное шунтирование. В литературе имеются лишь единичные сообщения об этой операции при атеросклеротической окклюзии артерий (Jacobson, Baron, 1974; Lee Veen с соавт., 1974). Мы применили аксиллярно-брахиальное шунтирование у больного с инфицированием протеза правой подключичной артерии, осложнившегося кровотечением (А. А. Шалимов, 1976, рис. 151). После удаления протеза развилась тяжелая ишемия верхней конечности, в связи с чем произведено шунтирование вне зоны гнойного очага. В качестве трансплантата использована большая подкожная вена бедра. Шунт проведен подкожно впереди грудной клетки. Больной выздоровел, работает по специальности шофером.
Рис. 150. Использование латерального пути для шунтирования бедренной артерии вне зоны гнойного очага при инфицировании анастомоза протеза с бедренной артерией: 1 — a. iliaca externa; 2 — a. femoralis communis; 3 — a. femoralis profunda; 4 — a. femoralis su-perficialis; 5 — m. sartorius; 6 — m. iliacus; 7 — m. tensor fasciae latae; 8 — шунт; 9 — m. rectus femoris; 10 — m. psoas major; // — крестообразный разрез фасции для проведения шунта (по Leather и Karmody, 1977) Лечение неинфицированных аневризм анастомозов более эффективно. Около 70% аневризм анастомозов развиваются в области общей бедренной артерии. Редко развиваются аневризмы в области шва сосуда, венозной заплаты, венозного трансплантата. Выбор метода операции должен быть индивидуальным. Рекомендуется удаление старого протеза или части протеза, прилежащей к анастомозу, и замена его новым протезом. При выраженном атеросклеротическом по- Рис. 151.Контралатеральное аксиллярно брахиальное аутовенозное шунтирование при инфицированной аневризме анастомоза протеза и подключичной артерии ражении поверхностной бедренной артерии и значительно суженном ее просвете можно соединить новый протез с глубокой артерией бедра конец в конец. При этом выкраивание каймы из стенки общей бедренной артерии вокруг устья глубокой артерии бедра делает возможным анастомозирование последней с протезом значительно большего диаметра. При аневризмах анастомоза общей бедренной артерии больших размеров возникают значительные трудности в случае разрыва ее до того, как выделены из рубцово измененных тканей бедренные артерии. Временный гемостаз может быть выполнен с помощью перекрытия сосудов введенными в их просвет баллонными катетерами. Этот оперативный прием позволяет продолжить в последующем обнажение артерий. При больших аневризмах операция может быть выполнена в 2 этапа. Вначале выполняют обходное шунтирование области аневризмы через запирательное отверстие, а через 2—3 нед — резекцию аневризмы. Следует уделять большое внимание профилактике инфекции. В первую очередь важна техника операции, предусматривающая щажение тканей и лимфатических сосудов, и строгое соблюдение условий асептики, поскольку загрязнение раны микроорганизмами происходит, как правило, во время операции извне, чаще всего через руки хирурга, а также в результате вскрытия инфицированных лимфатических сосудов у больных с очагами инфекции на конечности. Мы наблюдали 33 больных с приобретенными аневризмами периферических артерий: подключичной — у 5 больных, подмышечной — у 2, плечевой — у 5, лучевой и локтевой —• у 2, бедренных — у 11, подколенной — У 6, сонных артерий — у 2 больных. При восстановлении артерий были использованы различные хирургические методы: трансплантация вены (10), боковая аутовеноплас-тика (6), циркулярный шов (8), боковой шов (1), аллопластика протезом (1), перевязка приводящих и отводящих сосудов (4), укрепление стенки аневризмы фасцией (2), ушивание стенки аневризмы швом с помощью УАП (1). Ближайшие результаты лечения были хорошими и удовлетворительными. У 2 больных наблюдалось кровотечение в ранний послеоперационный период, в связи с чем 1 больной оперирован повторно. У 2 больных, поступивших с тромбозом аневризмы подколенной артерии, сосудов голени и тяжелой степенью ишемии, выполнены ампутации конечности в ранний послеоперационный период в связи с тяжелым общим состоянием вследствие интоксикации и необратимых изменений в дисталь-ных отделах конечности. Одна из этих больных умерла на 9-е сутки после операции вследствие почечной недостаточности и декомпенсации сахарного диабета. За период с 1972 по 1977 г. в нашей клинике обследованы 60 больных с врожденными ангиодисплазиями ти- па синдрома Вебера — Рубашова и Клиппеля — Треноне. 17 больным с синдромом Вебера — Рубашова произведена скелетизация магистральных артерий и перевязка артерио-венозных соустий, 3 из них — в несколько этапов. У 23 больных выполнена венэктомия с надфасциальной перевязкой коммуникантных вен, 5 — операция Линтона. У 12 больных произведено иссечение гемангиоматоза тканей с перевязкой приводящих сосудов. Дата добавления: 2014-06-28 | Просмотры: 1835 | Нарушение авторских прав |